El síndrome de cefalea y déficits neurológicos transitorios con pleocitosis en líquido cefalorraquídeo (acrónimo en inglés, HaNDL) se caracteriza por la presencia de uno o más episodios de cefalea y déficits neurológicos transitorios asociados con linfocitosis en líquido cefalorraquídeo. Hasta la fecha actual se han reportado escasos episodios de HaNDL con clínica compatible con cuadro confusional, y no se encuentran descritas mediciones de Doppler transcraneal (DTC) en pacientes afectos de HaNDL y cuadro confusional. En los registros DTC realizados en pacientes con afectación focal se han objetivado datos indicativos de alteraciones vasomotoras.
DesarrolloPresentamos el caso clínico y los resultados de pruebas complementarias de un varón de 42años afecto de cefalea, síndrome confusional, pleocitosis, electroencefalograma (EEG) con enlentecimiento difuso, DTC con elevación de velocidades en ambas arterias cerebrales medias y tomografía computarizada por emisión de fotón único compatible con afectación difusa de predominio hemisférico izquierdo.
ConclusionesAportamos a la literatura el primer paciente descrito que aúna síndrome de HaNDL, cuadro confusional, EEG compatible con afectación difusa y DTC con aceleración de velocidades. Nuestros hallazgos sugieren una relación entre las alteraciones vasomotoras y la fisiopatología del HaNDL, y consideramos que el DTC es una herramienta útil para el diagnóstico precoz del HaNDL.
HaNDL syndrome (transient headache and neurological deficits with cerebrospinal fluid lymphocytosis) is characterised by one or more episodes of headache and transient neurological deficits associated with cerebrospinal fluid lymphocytosis. To date, few cases of HaNDL manifesting with confusional symptoms have been described. Likewise, very few patients with HaNDL and confusional symptoms have been evaluated with transcranial Doppler ultrasound (TCD). TCD data from patients with focal involvement reveal changes consistent with vasomotor alterations.
DevelopmentWe present the case of a 42-year-old man who experienced headache and confusional symptoms and displayed pleocytosis, diffuse slow activity on EEG, increased blood flow velocity in both middle cerebral arteries on TCD, and single-photon emission computed tomography (SPECT) findings suggestive of diffuse involvement, especially in the left hemisphere.
ConclusionsTo our knowledge, this is the first description of a patient with HaNDL, confusional symptoms, diffuse slow activity on EEG, and increased blood flow velocity in TCD. Our findings suggest a relationship between cerebral vasomotor changes and the pathophysiology of HaNDL. TCD may be a useful tool for early diagnosis of HaNDL.
El síndrome de cefalea y déficits neurológicos transitorios con pleocitosis en el líquido cefalorraquídeo (acrónimo en inglés, HaNDL), también denominado pseudomigraña con pleocitosis, es un síndrome caracterizado por la presencia de episodios de moderada o severa cefalea de horas de duración, con resolución completa posterior, que se acompañan o se siguen de déficits neurológicos transitorios1. Estos episodios están íntimamente relacionados con la pleocitosis de líquido cefalorraquídeo (LCR) y recurren en menos de 3meses1. El predominio linfocitario en la pleocitosis (>15 células/μl) y la normalidad del resto de pruebas complementarias (neuroimagen, cultivos LCR y otros) se encuentran contempladas dentro de los criterios, pero no son imprescindibles para su diagnóstico1. Se han descrito diversas patologías cuya manifestación clínica inicial es la descrita para el síndrome de HaNDL2-10, por lo que es necesario realizar las pruebas complementarias que permitan descartar dichas patologías. La presentación clínica más frecuente suele ser sintomatología focal sensitiva (78%), afasia (66%) o sintomatología motora (56%). La sintomatología visual (18%) es poco frecuente11 y la afectación basilar es rara12. La afectación difusa o cuadro confusional como forma de presentación clínica se ha descrito en la literatura en escasas ocasiones11,13-23.
Hasta la fecha actual, en escasas publicaciones se han descrito mediciones de Doppler transcraneal (DTC) en estos pacientes, obteniéndose datos indicativos de alteraciones vasomotoras24,25. Los casos referidos presentaban sintomatología compatible con afectación focal24,25.
En este reporte presentamos el caso de un paciente finalmente diagnosticado de síndrome de HaNDL cuyas pruebas complementarias, en especial los hallazgos del DTC, señalan la importancia de las alteraciones vasomotoras en la fisiopatología del HaNDL. Además, realizamos una revisión de la literatura para estudiar esta relación y proponer el uso del DTC como herramienta diagnóstica del HaNDL.
Pacientes y métodosVarón de 42 años, consumidor habitual de cannabis y ocasional de cocaína, sin antecedentes de migraña ni otros de interés.
El paciente fue traído inicialmente a nuestro hospital por un cuadro de inicio brusco consistente en cefalea holocraneal leve, alteración de la emisión del lenguaje con parafasias y bloqueos, acompañados de hipoestesia en hemicara y miembro superior derechos, autolimitado en minutos. A destacar que realizó consumo de cannabis en el día previo al episodio y refirió un consumo de cocaína 7días antes del inicio del cuadro.
El paciente fue ingresado en la unidad de ictus de nuestro hospital. Se realizó estudio vascular reglado de ictus en joven, según el protocolo «Ictus en Joven» establecido en dicha unidad. Se objetivó analítica sanguínea con hemograma, coagulación, bioquímica, perfiles renal, hepático, lipídico, férrico, hormonal e inmunológico, serologías y marcadores tumorales sin alteraciones. El estudio Doppler de troncos supraaórticos, el DTC, la tomografía computarizada (TC) craneal, el ecocardiograma transtorácico y el Holter-electrocardiograma fueron normales. Con el diagnóstico de accidente isquémico transitorio (AIT) carotídeo izquierdo, fue dado de alta tras un periodo de observación hospitalaria de 24h, asintomático. En su domicilio, 7días después de ser dado de alta, realizó nuevo consumo de cannabis.
Nueve días después del alta hospitalaria, pocas horas tras despertarse, el paciente presentó un cuadro de intensa cefalea holocraneal y alteración conductual, sin otras alteraciones neurológicas asociadas, que requirió sedoanalgesia e intubación por parte del equipo de emergencias domiciliarias. A su llegada a nuestro hospital se realizó TC craneal y angio-TC craneal, sin alteraciones de interés. Fondo de ojo sin alteraciones sugestivas de papiledema.
Durante las primeras horas en cuidados intensivos el paciente presentó un pico febril de hasta 37,9°C, por lo que se procedió a realizar punción lumbar diagnóstica en la que el LCR mostró pleocitosis (40 leucocitos/campo) con predominio monocitario (99%) y proteinorraquia (100mg/dl), con glucosa en rango de la normalidad. Ante la sospecha de encefalitis herpética se inició tratamiento con aciclovir (10mg/kg/8h) que fue suspendido 5días después ante la negatividad de la reacción en cadena de la polimerasa (PCR) para herpesvirus en dos determinaciones de LCR.
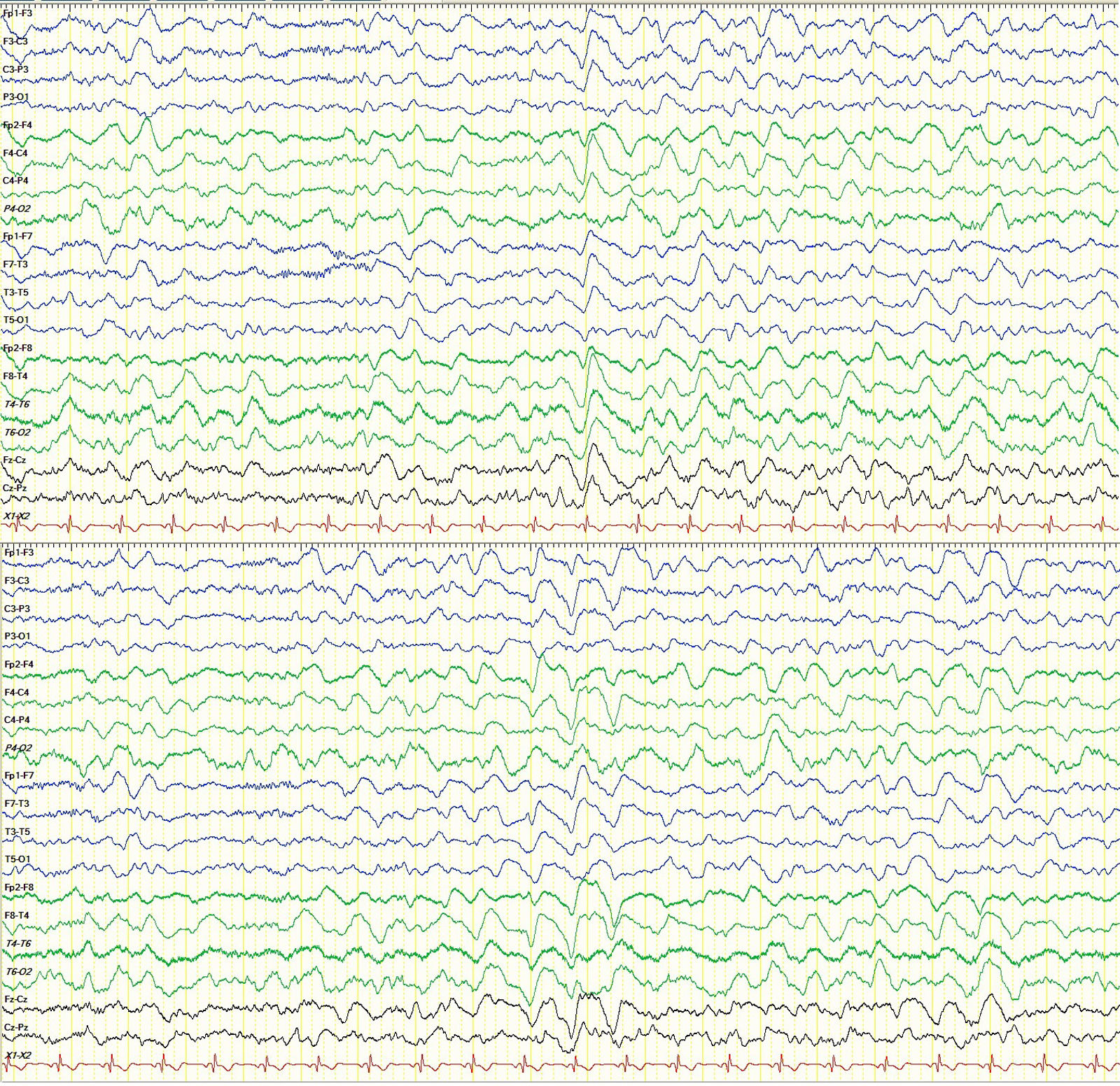
El electroencefalograma (EEG) realizado al día siguiente de su reingreso fue compatible con encefalopatía difusa (fig. 1). El DTC 48h después del inicio del cuadro confusional constató elevación de velocidades en el segmento M1 de la arteria cerebral media (ACM) de ambos lados, de hasta 142cm/s, sugestiva de vasoespasmo cerebral. Se inició nimodipino en perfusión. Tras 4días de tratamiento se procedió a realizar un nuevo DTC, en el que se objetivó la normalización de las velocidades de la ACM de forma bilateral. El nimodipino fue suspendido. No se obtuvieron otros hallazgos a destacar en los DTC realizados.
Tras la retirada de sedación el paciente continuó con cuadro delirante con componente paranoide, asociando alucinaciones visuales complejas de forma ocasional.
Se amplió el estudio del LCR mediante punción lumbar el tercer y el octavo día, donde destacaba la disminución progresiva de las cifras de leucocitos (22 y 20 leucocitos/campo, respectivamente), con proteinorraquia mantenida (66 y 138mg/dl). Las serologías para microorganismos neurótropos fueron negativas. En el análisis inmunológico se objetivó disfunción de la barrera hematoencefálica (BHE) con elevación de índices de IgM, IgA y albúmina, así como síntesis intratecal de IgA, con bandas oligoclonales negativas. Los anticuerpos antirreceptor de canales de sodio, calcio, potasio, cloro y el cribado de anticuerpos onconeuronales fueron negativos.
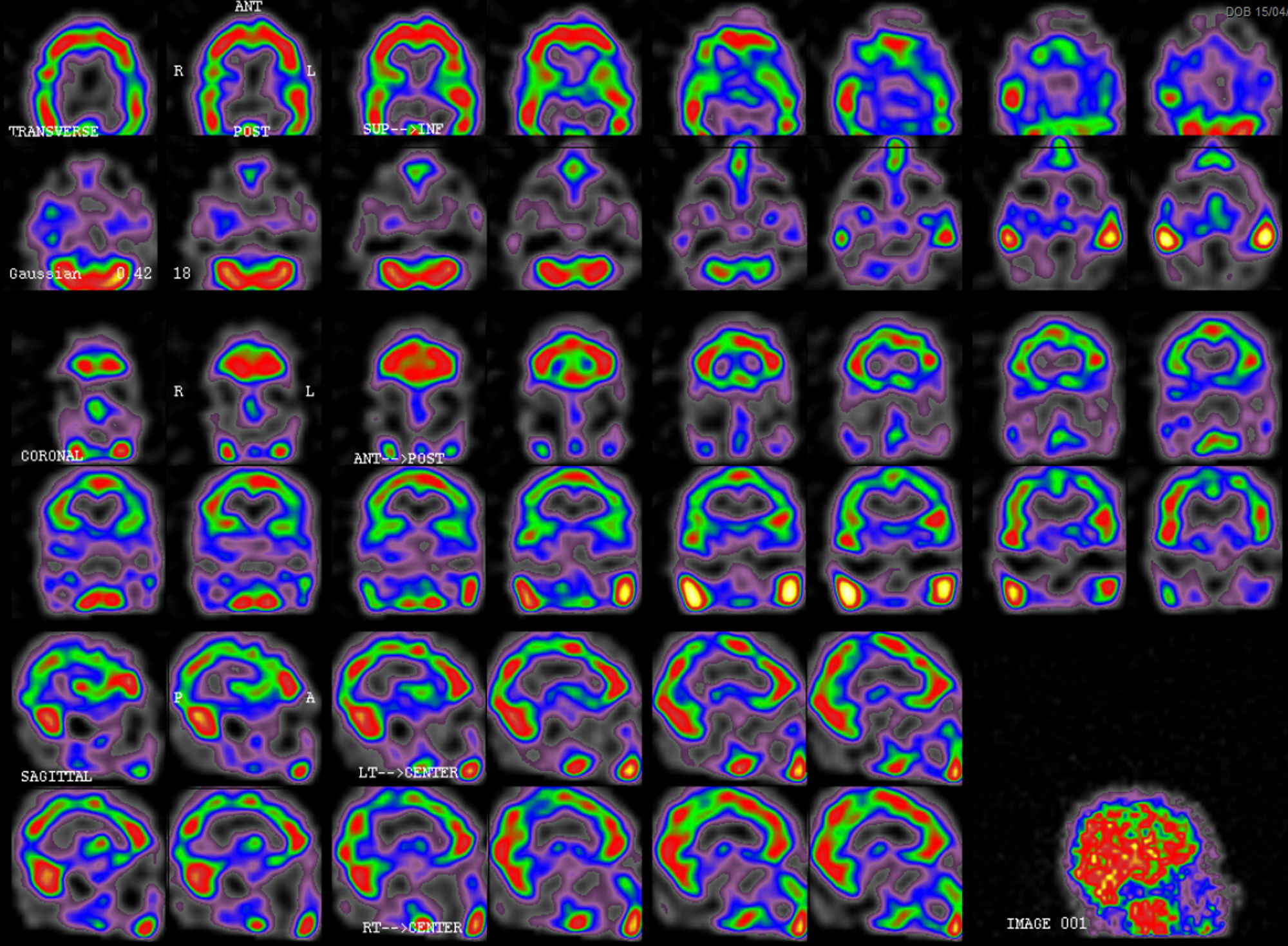
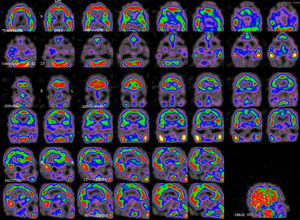
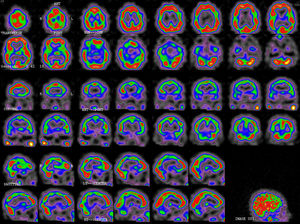
Se realizó resonancia magnética (RM) cerebral con angio-RM al cuarto día de su reingreso, que incluía secuencias de difusión, sin alteraciones significativas. Se descartó la presencia de alteraciones estructurales compatibles con síndrome de encefalopatía posterior reversible (PRES). La presentación clínica, así como el resto de pruebas complementarias ya realizadas, indicaban que la probabilidad de síndrome de vasoconstricción cerebral reversible2 o vasculitis era muy baja, por lo que no se realizó angiografía diagnóstica. Teniendo en cuenta las alteraciones clínicas y analíticas observadas, el HaNDL se postuló como posibilidad diagnóstica, por lo que se procedió a realizar una SPECT. La SPECT fue realizada 16días tras el inicio del cuadro (fig. 2), y mostró una moderada hipoperfusión temporoparietal bilateral de predominio izquierdo, con discreta afectación del córtex frontal dorsolateral y occipital.
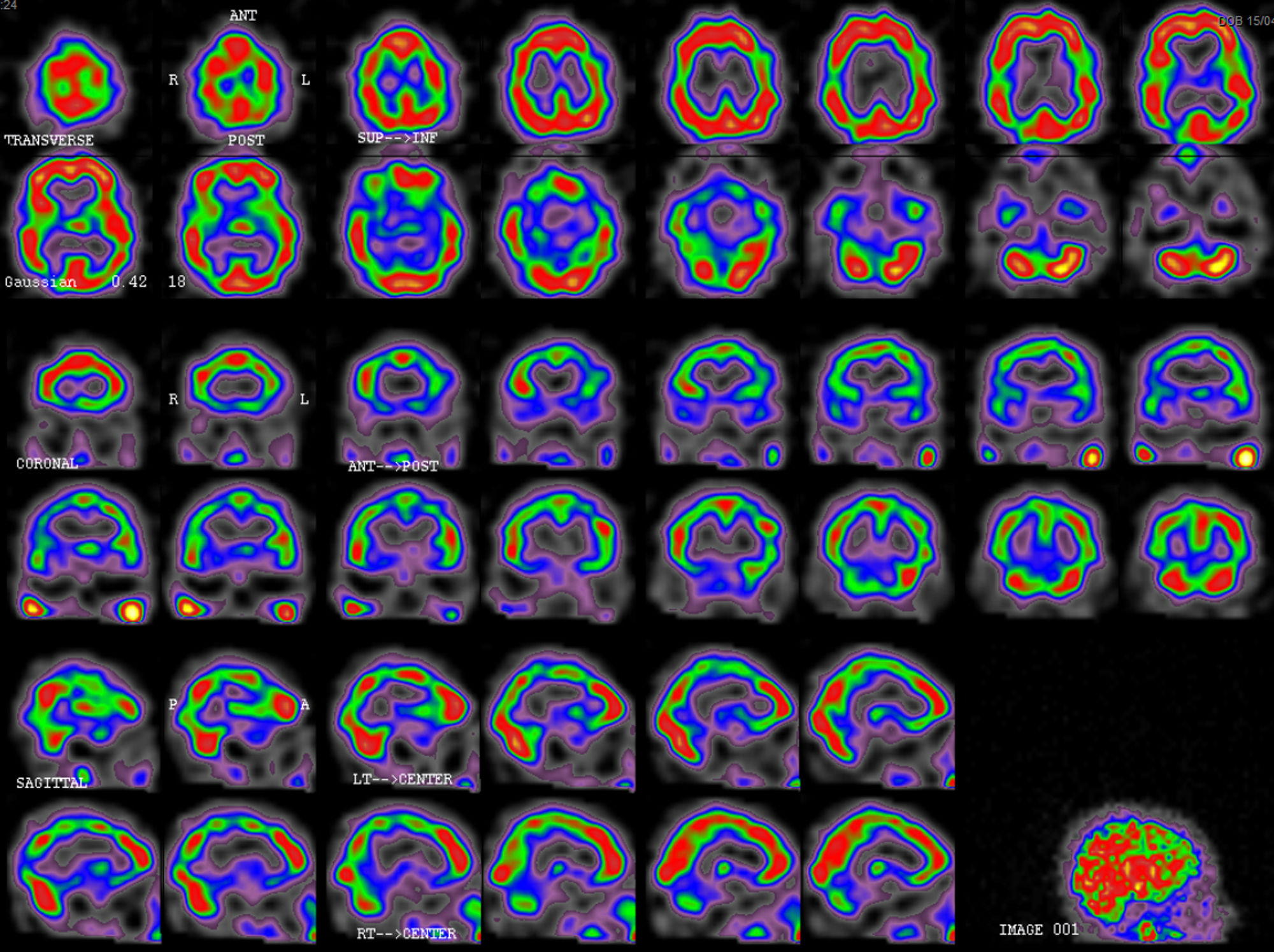
El cuadro cedió a los 13días de ingreso, quedando el paciente asintomático. Dado el diagnóstico de presunción de HaNDL, y ante la buena evolución del paciente, fue dado de alta tras 16días de ingreso. En la SPECT de control a los 2meses (fig. 3) se objetivó mejoría de la perfusión cortical cerebral respecto a la previa, aunque persistía leve-moderada hipoperfusión temporoparietal bilateral. La remisión clínica persiste desde entonces.
DiscusiónLa fisiopatología del HaNDL se ha visto sometida a varias hipótesis. En su descripción inicial se postuló que la causa bien podía ser un fenómeno migraña-like ante respuestas inflamatorias del SNC26. Posteriormente se postuló que la activación del sistema inmune, mediante la generación de citocinas proinflamatorias27,28 o la producción de anticuerpos contra antígenos neuronales o vasculares, generaría una vasculitis leptomeníngea relacionada con el fenómeno de depresión cortical propagada29,30. Otros autores, teniendo en cuenta los hallazgos obtenidos en los estudios DTC24,25 y SPECT31,32, así como la descripción de episodios de HaNDL tras ingesta de sustancias vasoconstrictoras4, han descrito la alteración en el metabolismo neuronal o hipoperfusión cerebral regional como epifenómenos a considerar dentro del síndrome. El test de reactividad a hipocapnia e hipercapnia ha demostrado en algunos pacientes un estado permanente de vasodilatación arteriolar25.
Los hallazgos en nuestro paciente nos hacen suponer la presencia de un doble mecanismo fisiopatológico subyacente en el HaNDL. Tras un episodio de vasoconstricción inicial es posible que exista un fenómeno de hiperperfusión que genere alteraciones en la BHE20. Estas alteraciones en la BHE producirían una respuesta inflamatoria acompañante20. En nuestro caso, el paciente presenta como antecedente consumo de sustancias vasoconstrictoras (cocaína4, cannabis33), así como hallazgos característicos de vasoconstricción en el DTC. Además, no podemos descartar que, de forma secundaria a las alteraciones vasomotoras, existan alteraciones en la BHE que justifiquen la respuesta inflamatoria presente en el LCR de nuestro paciente. La SPECT de control mostró tendencia a la resolución de las alteraciones de perfusión descritas, destacando que las alteraciones vasomotoras intervienen de forma fundamental en la fisiopatología del cuadro.
Hasta el momento, los casos en los que se ha realizado DTC presentaban clínica neurológica con afectación focal. En dichos pacientes se han descrito descensos e incrementos asimétricos de las velocidades de flujo sanguíneo y la pulsatilidad de las ACM, demostrando así la existencia de alteraciones vasomotoras a nivel focal24. Los cambios descritos en las velocidades siempre se encontraban en relación con la focalidad neurológica del paciente, de forma similar a lo descrito en la SPECT31,32. En los casos descritos de afectación difusa, a diferencia de nuestro paciente, no se realizó DTC, por lo que no podemos comparar la presencia o no de alteraciones unilaterales o bilaterales a nivel vasomotor. Consideramos interesante implantar la realización de DTC en los pacientes con sospecha de síndrome de HaNDL con el objetivo de: a)confirmar los hallazgos DTC objetivados hasta el momento; b)estudiar la relación entre las alteraciones vasomotoras y la fisiopatología del HaNDL, y c)estudiar los parámetros que permitan establecer el DTC como una nueva herramienta diagnóstica no invasiva en los pacientes con sospecha de síndrome de HaNDL. En conclusión, describimos el caso de un paciente con síndrome de HaNDL y clínica compatible con cuadro confusional. Con respecto a lo publicado previamente, podemos destacar un EEG compatible con dicha afectación difusa y SPECT con afectación global de predominio izquierdo. Además, es el primer paciente en el que el estudio DTC realizado en la fase aguda demostró aceleración de velocidades en la ACM de ambos lados como dato de vasoespasmo. Dados nuestros hallazgos, y en base a lo descrito en la literatura, consideramos que las alteraciones vasomotoras son mecanismos implicados en la fisiopatología del cuadro. Además, las alteraciones encontradas en nuestro paciente, junto a las descritas en la bibliografía, parecen indicar que el DTC es una herramienta útil a establecer en el diagnóstico precoz de pacientes con HaNDL.
FinanciaciónEste trabajo no ha recibido financiación durante su realización (por organismo público, entidad privada u otros).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo presentado en la LXVII Reunión Anual de la Sociedad Española de Neurología 2015.