Comprobación de la efectividad de la radiocirugía en pacientes diagnosticados de neuralgia del v par y análisis de posibles factores predictores.
MétodosSe analizaron todos los pacientes entre 2004 y 2011 tratados mediante radiocirugía con acelerador lineal. Se administraron dosis de 60Gy a 1-2mm de la entrada del nervio con isodosis de 20% máxima sobre el tronco. Se analizaron los resultados clínicos de control del dolor y efectos secundarios a los 12 y 36 meses (escala BNI).
ResultadosSe incluyó a 71 pacientes en el estudio (seguimiento medio 50,50m). La mejoría del dolor a los 12 meses fue del 68,11% (28,98% BNI score i-ii; 39,12% BNI score iii y a los 36 meses del 58,21% (23,88% BNI score i-ii; 34,32% BNI score III). El tiempo medio de mejoría fue de 3,69 meses y la tasa de reincidencia tras mejoría del 44,68%. Se aprecian diferencias estadísticas en la mejoría para pacientes con dolores típicos a los 12 y 36 meses (p<0,047 y p<0,002). Se analiza el inicio de la mejoría mediante gráficas de Kaplan-Meyer. En el análisis en función de variables se obtuvo diferencia estadísticamente significativa entre dolores típicos y atípicos a los 36 meses (p<0,012). En 15 pacientes se registraron efectos secundarios (20,89%), 9 de ellos por adormecimiento facial (13,43%) y solo 2 con relevancia clínica (2,98%).
ConclusionesDe acuerdo con nuestra experiencia, la radiocirugía es un tratamiento eficaz de la neuralgia del trigémino, con escasos efectos secundarios. El dolor típico parece un factor de buen pronóstico para la mejoría del dolor.
An overview of the effectiveness of radiosurgery in patients diagnosed with trigeminal neuralgia with an analysis of potential predictors of good outcome.
MethodsAll patients treated with linear accelerator radiosurgery between 2004 and 2011 were analysed. A dose of 60Gy dose was administered 1 to 2mm from the root entry zone with a maximum isodose of 20% delivered to the brainstem. Clinical results for pain control and any side effects were analysed at 12 and 36 months (BNI score).
ResultsThe study included 71 patients (mean follow-up 50.5 months). Pain improvement at 12 months was observed in 68.11% of the total (28.98% with BNI score i-ii; 39.12% with BNI score iii) and at 36 months in 58.21% (23.88% BNI score i-ii; 34.32% BNI score iii). Average recovery time was 3.69 months and the relapse rate was 44.68%. Patients with typical pain displayed statistically significant differences in improvement rates at 12 and at 36 months (P<047 and P<.002). Onset of improvement was analysed using Kaplan-Meyer plots. Statistically significant differences were observed between patients with typical and atypical pain at 36 months (P<.012) in Kaplan-Meyer plots. Side effects were recorded in 15 patients (20.89%), including 9 cases of facial numbness (13.43%); only 2 cases were clinically relevant (2.98%).
ConclusionAccording to our results, radiosurgery is an effective treatment for trigeminal neuralgia, with few side effects. Typical pain seems to be a good predictor of pain relief.
La neuralgia del trigémino está descrita como entidad clínica ya desde la Grecia antigua. El cuadro clásico se caracteriza por dolores crónicos, paroxísticos, unilaterales, que se extienden por una o varias de las ramas del nervio trigémino; sin embargo, no son extrañas las variantes clínicas de este cuadro, actualmente catalogadas como neuralgia del trigémino con dolor facial persistente1. Están descritas diferentes etiologías, entre ellas de causa compresiva, que en estudios clásicos de Rhoton et al. en autopsias llegaba a ser del 50%2. Su origen es principalmente por compresión vascular (destaca la arteria cerebelosa superior, aunque también puede ser por persistencia de la arteria trigeminal primitiva o por dolicoectasia basilar). También es conocida la relación con la esclerosis múltiple (EM) y la presencia de placas de desmielinización en la región de entrada del nervio (en inglés root entry zone [REZ])3. Sin embargo, en la mayoría de los casos no llega a demostrarse una causa y se sigue considerando la causa idiopática como la principal.
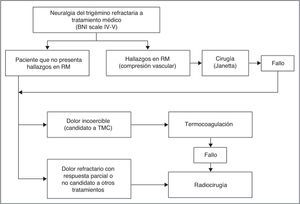
Se han usado múltiples tratamientos a lo largo de la historia para esta enfermedad. El principal es el farmacológico, consiguiendo buenos resultados en la mayoría de los pacientes. Sin embargo, en torno al 25% no responde al tratamiento o presenta intolerancia al mismo. En estos casos, existen varias opciones terapéuticas, como la cirugía descompresiva microvascular (DMV), la termocoagulación (TMC), las técnicas ablativas con glicerol (AGL), la compresión con balón y la radiocirugía, con diferentes tasas de éxito4. En el caso de la radiocirugía, fue usada por primera vez por Leksell en 1951 y se trata de un tratamiento con muy baja morbilidad y prácticamente nula mortalidad, que se ha establecido como una de las mejores opciones para pacientes de edad avanzada o aquellos que no son candidatos a tratamientos quirúrgicos, demostrando ser un tratamiento altamente efectivo para la neuralgia del trigémino.
En este artículo se presenta la serie de pacientes con neuralgia del trigémino tratados en nuestro centro mediante radiocirugía con LINAC. Evaluamos estadísticamente el resultado del tratamiento en función de diferentes variables (dolor típico, tratamientos previos, etc.) y se presentan los resultados en forma de curvas de supervivencia.
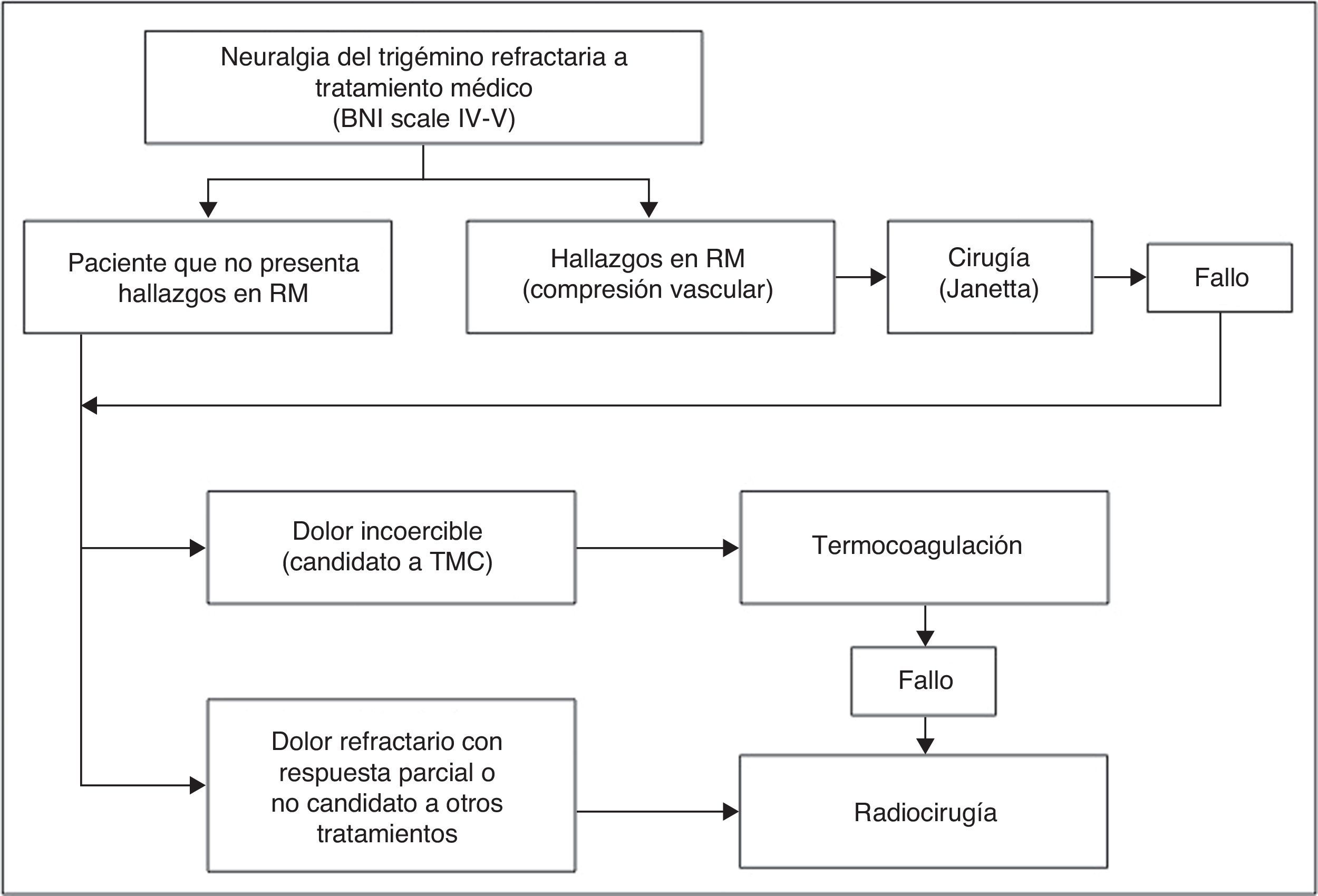
Pacientes y métodosCaracterísticas de los pacientesEntre los años 2004 y 2011 fueron tratados 71 pacientes en la Unidad de Radiocirugía del Hospital Virgen de las Nieves, siendo en todos los casos tratamientos únicos, no retratamientos. Basándonos en el Protocolo para Neuralgias de nuestro centro, todos los pacientes fueron evaluados por el servicio de Neurología (11 de ellos procedentes de otros centros, al ser nuestra unidad centro de referencia en Radiocirugía), obteniéndose el diagnóstico de neuralgia del trigémino siguiendo los criterios de la Classification of Headache Disorders5. Se iniciaba terapia progresiva farmacológica (media=3,8 fármacos/paciente) y se le solicitaban pruebas complementarias. Ante hallazgos en RM o refractariedad a tratamiento, eran derivados a nuestras consultas para evaluación de las diferentes opciones terapéuticas (fig. 1). A aquellos candidatos a radiocirugía se les explicaba el procedimiento, firmaban el consentimiento informado y se incluían en lista de espera.
Se recogieron las diferentes variables de cada paciente. Para la edad se codificaron 3 grupos, menores de 55 años, de 56 a 69 años y mayores de 70 años. Dentro de los antecedentes se detectaron 4 casos de pacientes con diagnóstico previo de EM. Se dividió a los pacientes en función de las características del dolor, calificándose como «típicos» a aquellos con distribución del dolor paroxístico facial usual (no bilateral), con alternancia entre periodos libres de dolor y fases agudas, sin alteraciones motoras o sensitivas asociadas, presencia de puntos gatillo y los que tuvieran respuesta a fármacos en algún momento. A su vez, se subdividieron otros 2 grupos: los que recibieron tratamiento quirúrgico previo y los que solo fueron tratados farmacológicamente. Se realizó RM craneal con secuencias FIESTA a todos los pacientes para descartar lesiones estructurales, encontrándose únicamente un paciente con meningioma en región no congruente con el dolor, que fue también tratado con radiocirugía, y otro con un quiste aracnoideo sin significación patológica. Uno de los pacientes presentó dolor bilateral, tratándose cada lado en momentos diferentes.
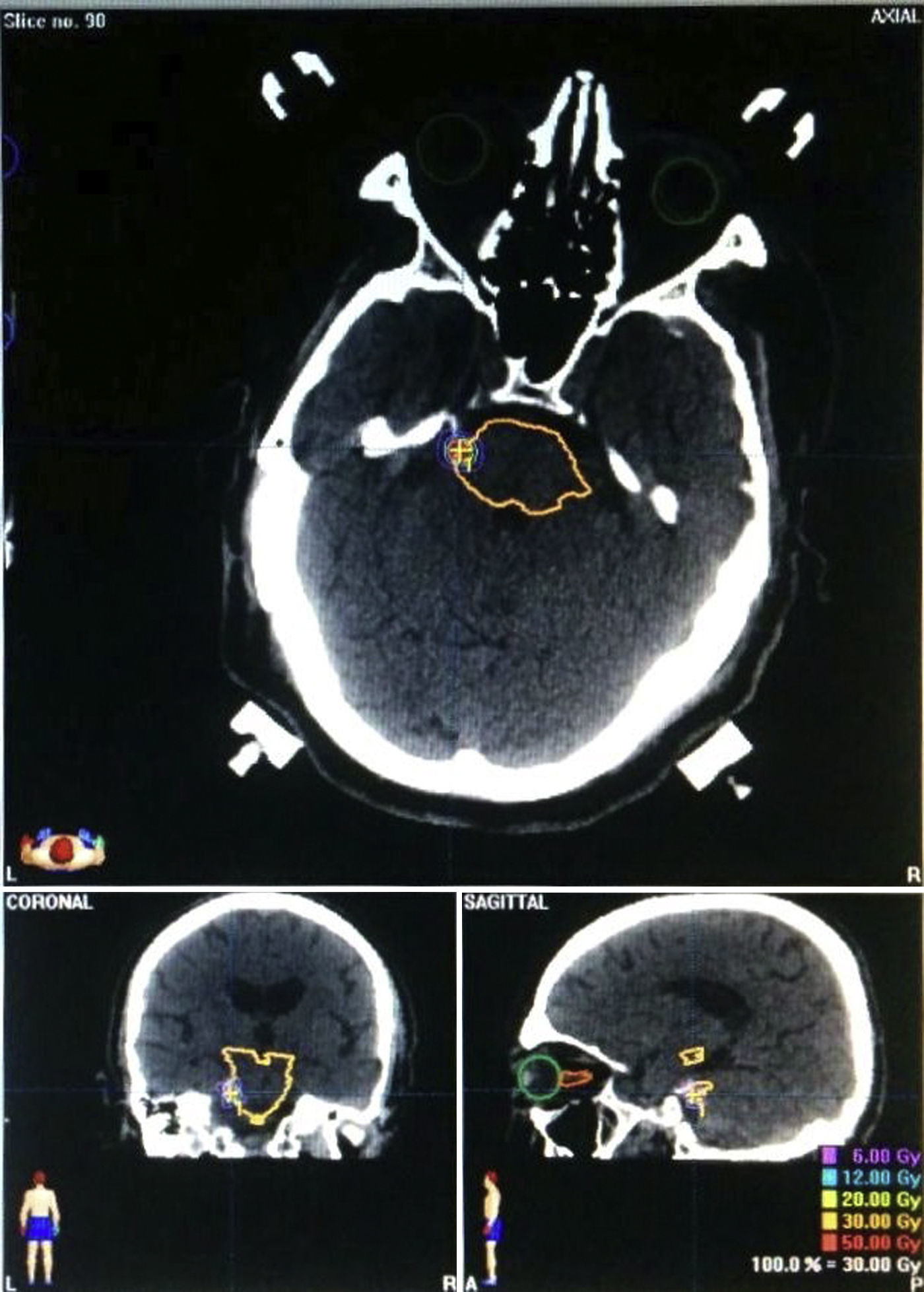
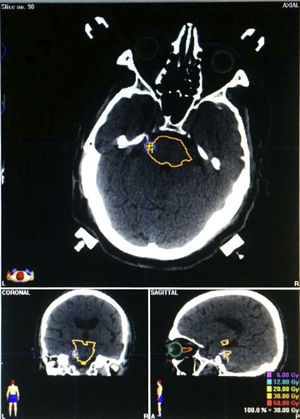
Características del tratamiento radioquirúrgicoLa planificación se realizó por un equipo multidisciplinario formado por oncólogos radioterapeutas, físicos, radiólogos y neurocirujanos. El tratamiento radioquirúrgico se llevó a cabo con acelerador lineal (6MeV), utilizando el software BrainLab, mediante la adquisición y fusión de imágenes entre RM craneal y cortes de TAC en condiciones estereotácticas. Se usaron colimadores circulares de 3 o 5mm, dependiendo del caso. Se aplicó un protocolo con una dosis máxima de 60Gy centrados a 1 o 2mm de la zona de salida del nervio del tronco del encéfalo (REZ), usando de 3 a 6 arcos de entrada (fig. 2).
SeguimientoTras la realización del tratamiento se realizó un seguimiento con RM de los pacientes a los 3, 6 y 12 meses; posteriormente se continuaron los seguimientos de forma anual. Para nuestro estudio realizamos control clínico al año y los 3 años con la escala clínica de control de los síntomas de la neuralgia del trigémino del BNI (fig. 3)6, agrupando la categoría i-ii al entender la dificultad para el paciente de diferenciar ambas. Para la evaluación de la efectividad del tratamiento se consideró como éxito las categorías i-ii-iii y como fracaso las categorías iv-v. Si durante el periodo de seguimiento el paciente se sometía a otro procedimiento terapéutico, se consideraba automáticamente como fracaso. Durante el resto de las revisiones, se recogieron el momento de inicio de mejoría de los síntomas y el empeoramiento de los mismos tras la mejoría inicial cuando esto ocurría. Por último, se registraron las complicaciones y los efectos secundarios en cada una de las revisiones.
Análisis estadísticoSe realizó el análisis de frecuencias de todas las variables; posteriormente, un análisis de comparación de medias mediante prueba de ANOVA para las variables género, edad codificada, antecedente de EM, dolor típico, tratamientos previos y efectos secundarios en función del éxito registrado a los 12 y 36 meses. Se realizó comparación evolutiva de los resultados mediante prueba de McNemar-Bowker. Se muestran los datos de mejoría en el tiempo mediante curvas de Kaplan-Meyer y se realizó análisis estadístico para ambos puntos evolutivos en función de género, edad codificada, tratamientos previos y dolor típico mediante pruebas de Mantel-Cox. Se consideró como estadísticamente significativo valores de p<0,05. El programa estadístico usado es el SPSS 20.0.
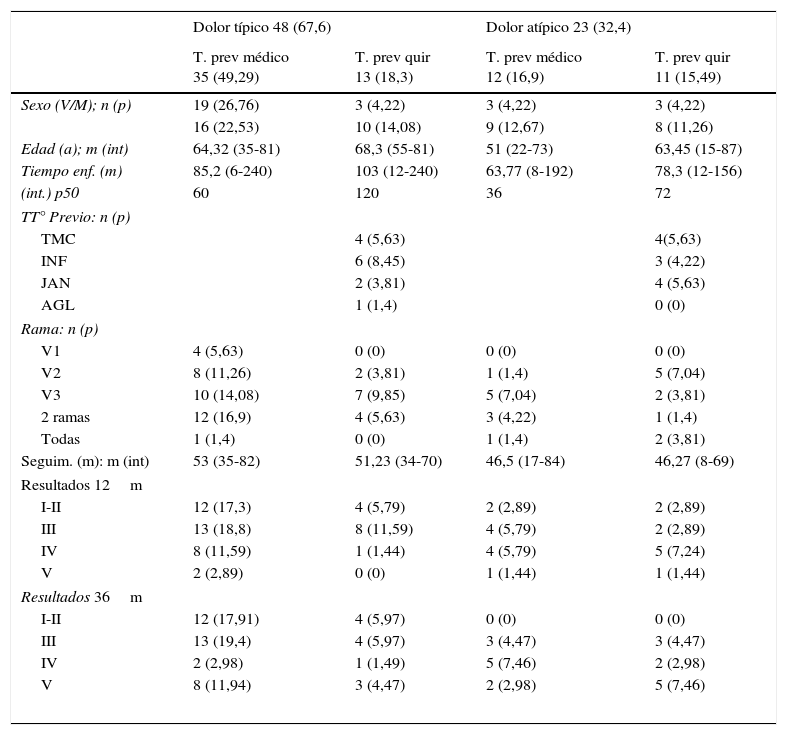
ResultadosEn el momento del cierre del estudio se contaba con 71 pacientes de los cuales se registró falta de seguimiento de 2 de ellos antes de los 12 meses, y 2 más antes de los 36 meses, siendo en total 4 pérdidas (5,63%), en 2 de los casos fue por defunción no relacionados. Para la variable edad codificada se obtuvieron 14 pacientes para el grupo de < 55 años (20,3%), 28 para el grupo entre 55 y 70 años (40,6%) y 27 para el grupo de >70 años (39,1%). Se realizó el estudio descriptivo de frecuencias en función de las variantes tipo de dolor y tratamientos previos, se recogieron los datos demográficos y los resultados tras el tratamiento a los 12 y 36 meses, en función de la escala del dolor de BNI (tabla 1). El seguimiento medio fue de 50,5 meses (intervalo 8-84m, mediana 49m). El tiempo medio de inicio de mejoría de los síntomas fue de 3,69 meses (intervalo 0,25-32m, mediana 1,5m) y, de aquellos pacientes que mejoraron, hubo 21 (44,68%) que experimentaron un empeoramiento posterior. El tiempo de empeoramiento medio fue de 14,07 meses (intervalo 0,5-52m, mediana 8m).
Distribución, en función de tipo de dolor y tratamientos previos, de los datos demográficos del estudio y resultados evolutivos después del tratamiento (escala de dolor BNI)
| Dolor típico 48 (67,6) | Dolor atípico 23 (32,4) | |||
|---|---|---|---|---|
| T. prev médico 35 (49,29) | T. prev quir 13 (18,3) | T. prev médico 12 (16,9) | T. prev quir 11 (15,49) | |
| Sexo (V/M); n (p) | 19 (26,76) | 3 (4,22) | 3 (4,22) | 3 (4,22) |
| 16 (22,53) | 10 (14,08) | 9 (12,67) | 8 (11,26) | |
| Edad (a); m (int) | 64,32 (35-81) | 68,3 (55-81) | 51 (22-73) | 63,45 (15-87) |
| Tiempo enf. (m) | 85,2 (6-240) | 103 (12-240) | 63,77 (8-192) | 78,3 (12-156) |
| (int.) p50 | 60 | 120 | 36 | 72 |
| TT° Previo: n (p) | ||||
| TMC | 4 (5,63) | 4(5,63) | ||
| INF | 6 (8,45) | 3 (4,22) | ||
| JAN | 2 (3,81) | 4 (5,63) | ||
| AGL | 1 (1,4) | 0 (0) | ||
| Rama: n (p) | ||||
| V1 | 4 (5,63) | 0 (0) | 0 (0) | 0 (0) |
| V2 | 8 (11,26) | 2 (3,81) | 1 (1,4) | 5 (7,04) |
| V3 | 10 (14,08) | 7 (9,85) | 5 (7,04) | 2 (3,81) |
| 2 ramas | 12 (16,9) | 4 (5,63) | 3 (4,22) | 1 (1,4) |
| Todas | 1 (1,4) | 0 (0) | 1 (1,4) | 2 (3,81) |
| Seguim. (m): m (int) | 53 (35-82) | 51,23 (34-70) | 46,5 (17-84) | 46,27 (8-69) |
| Resultados 12m | ||||
| I-II | 12 (17,3) | 4 (5,79) | 2 (2,89) | 2 (2,89) |
| III | 13 (18,8) | 8 (11,59) | 4 (5,79) | 2 (2,89) |
| IV | 8 (11,59) | 1 (1,44) | 4 (5,79) | 5 (7,24) |
| V | 2 (2,89) | 0 (0) | 1 (1,44) | 1 (1,44) |
| Resultados 36m | ||||
| I-II | 12 (17,91) | 4 (5,97) | 0 (0) | 0 (0) |
| III | 13 (19,4) | 4 (5,97) | 3 (4,47) | 3 (4,47) |
| IV | 2 (2,98) | 1 (1,49) | 5 (7,46) | 2 (2,98) |
| V | 8 (11,94) | 3 (4,47) | 2 (2,98) | 5 (7,46) |
a: años; AGL: ablación con glicerol; INF: infiltraciones; int.: intervalo; JAN: Janetta; M: mujer; m: meses; n: número total; p: porcentaje; prev: previo; quir: quirúrgico; TMC: termocoagulación; TT°/T.: tratamiento; v: varón.
A los 12 meses hubo 47 pacientes considerados éxitos tras el tratamiento (68,11%) y 22 se consideraron fracaso (31,88%); referido a los éxitos se observó que dentro del grupo de dolor típico mejoraron 37 de 48 pacientes (77,08%) y dentro del grupo de dolor atípico mejoraron 10 de 21 pacientes (47,61%). A los 36 meses, hubo 39 pacientes considerados éxitos tras el tratamiento (58,21%) y 28 que se consideraron fracaso (41,78%). Referido a los éxitos, se observó que dentro del grupo de dolor típico mejoraron 25 de 47 pacientes (53,19%) y dentro del grupo de dolor atípico, mejoraron 6 de 20 pacientes (30%).
La siguiente fase del estudio consistió en el análisis de medias mediante prueba de ANOVA para las variables género, edad codificada, antecedentes de EM y tratamientos previos en función del éxito registrado a los 12 y a los 36 meses. No se obtuvo relación estadística significativa en ninguna de ellas excepto para la variable dolor típico, tanto a los 12 meses (p<0,047) como a los 36 meses (p<0,002). Se llevó a cabo también análisis estadístico evolutivo para las variables resultados a los 12 y a los 36 meses mediante prueba de McNemar que fue estadísticamente significativo (p<0,016).
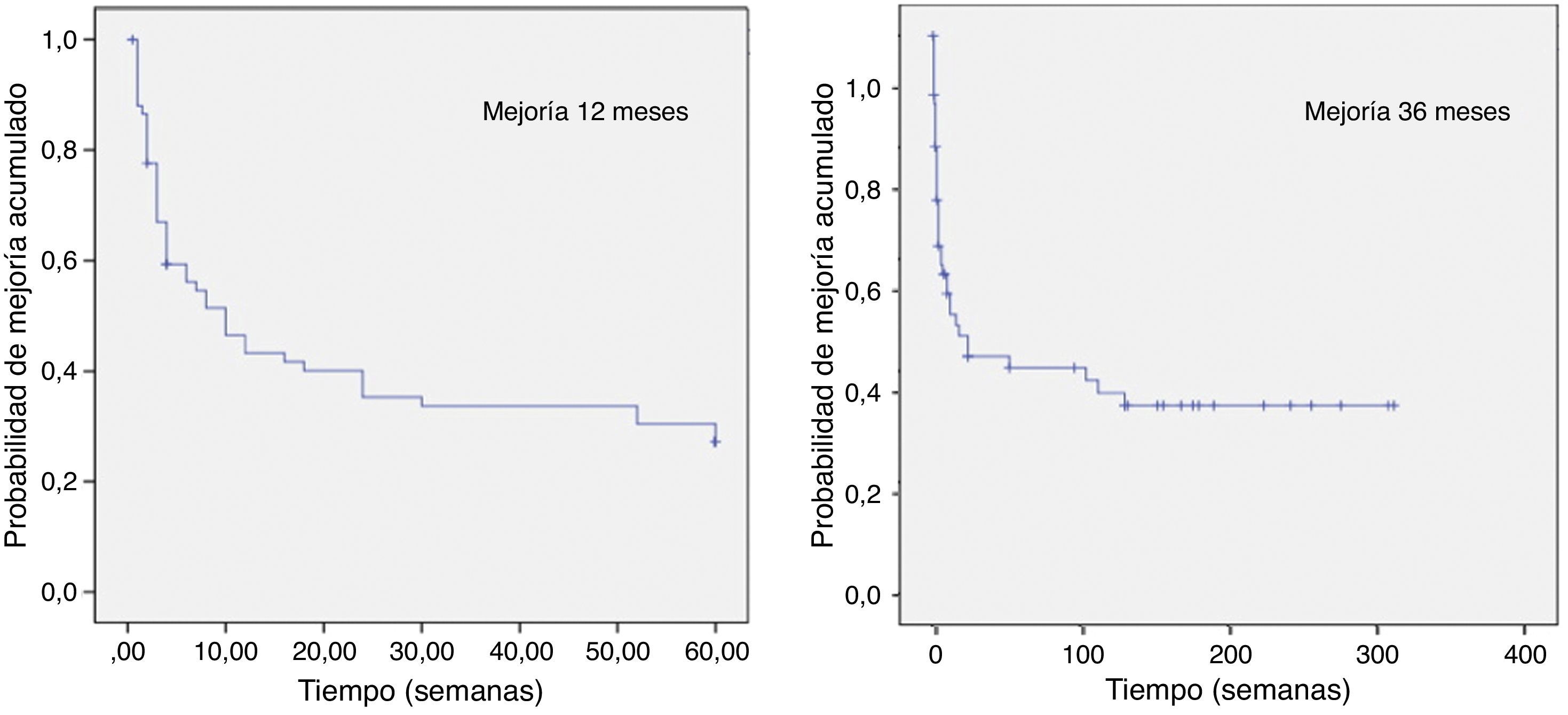
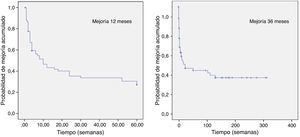
En la parte final del estudio se representó el momento de inició de la mejoría en cada caso, tanto a los 12 como a los 36 meses, mediante curvas de Kaplan-Meyer (fig. 4). Posteriormente, se realizó una comparación mediante análisis de Mantel-Cox entre las curvas de Kaplan-Meyer a los 12 y 36 meses ajustadas por las variables género, edad codificada, tratamientos previos, efectos secundarios y dolor típico. Únicamente se encontró relación estadísticamente significativa para la variable dolor típico a los 36 meses (p<0,012).
Durante las sucesivas revisiones se fueron registrando las complicaciones ocurridas. Solo hubo un caso de radionecrosis que fue tratado exitosamente de forma conservadora, observándose una respuesta tipo iii al tratamiento. Uno de los pacientes presentó anestesia dolorosa tras el tratamiento y otro abolición del reflejo corneal. Hubo 2 casos de pacientes con disestesia molesta, uno con ojo seco y finalmente un paciente que combinó ojo seco con adormecimiento facial. Contando este último, había 9 pacientes que experimentaron hipoestesia facial (13,43%), aunque sin significación para su vida diaria. En total, 15 complicaciones (20,89%). Se analizó mediante prueba de ANOVA si había alguna diferencia en los resultados del tratamiento entre los que presentaron efectos secundarios y los que no, a los 12 y 36 meses, pero no se encontró significación (p<0,505 y p<0,519, respectivamente).
DiscusiónEl uso de la radiocirugía en la neuralgia del trigémino se ha convertido actualmente en una alternativa segura a los diferentes tratamientos quirúrgicos. Las tasas de éxito que las diferentes técnicas terapéuticas han mostrado son parecidas, pero con algunas diferencias entre ellas. La DMV es todavía a día de hoy el «gold standard» del tratamiento, sobre todo para aquellos pacientes jóvenes y con baja morbilidad asociada al procedimiento quirúrgico4. La principal ventaja de la cirugía sobre la radiocirugía es la inmediatez de los resultados, menor tasa de recidivas y menos posibilidades de adormecimiento facial7-9. Otras técnicas invasivas, como son la termocoagulación con radiofrecuencia, la compresión con balón o la ablación con glicerol, tienen un bajo índice de complicaciones perioperatorias pero siempre mayores que las de la radiocirugía, ya que esta se lleva a cabo en un día y la aparición de dichas complicaciones son casi inexistentes, además de poder ser aplicable a casi cualquier paciente por no precisar de anestesia general o sedación9,10. No obstante, la radiocirugía sigue siendo considerada un tratamiento de segunda línea y útil para pacientes no candidatos a cirugía. En nuestro centro, donde llevamos varios años aplicando el protocolo presentado, siempre que encontramos hallazgos en la RM optamos por la cirugía como primera opción, pero empezamos a notar un cambio en la tendencia de los pacientes, que suelen preferir cada vez más, técnicas menos invasivas. Dicho cambio ha sido también referido por otro autores7,8 y, a su vez, está influenciando en los resultados obtenidos, elevando la eficacia de la radiocirugía hasta niveles muy similares a los de los tratamientos quirúrgicos. Este fenómeno podría explicarse porque los pacientes que inicialmente se escogían eran, por lo general, añosos, con uno o varios tratamientos previos, y con peores pruebas de imagen, lo cual los convertía en un grupo más «resistente» al procedimiento11. De hecho, es bien conocido que, a día de hoy, los pacientes que no han tenido ningún tratamiento previo, especialmente DMV, tienen mejores resultados de control del dolor tras la radiocirugía12-15.
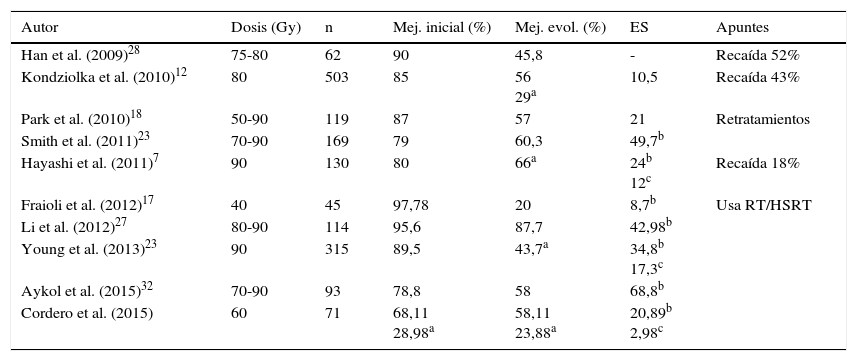
Otra discusión interesante es el punto de aplicación de la radiocirugía y la dosis suministrada. En los estudios iniciales de Pollock et al.16 se apreciaba una relación directa entre la mejoría del control del dolor y la aparición de realce en el área REZ; esto llevó a muchos grupos a situar su «target» en dicha localización. Sin embargo, otros grupos han seguido optando por la utilización de la zona retrogasseriana del nervio17. Existen resultados contradictorios en cuanto a la mejor localización, sin que se llegue a una conclusión satisfactoria18. En cuanto al uso de tecnología Gamma Knife, Cyberknife o LINAC, parece no haber diferencias significativas en efectividad, aunque algunos estudios apuntan que para objetivos pequeños sería superior el Gamma Knife19 pero que, en función de la inversión y el coste de mantenimiento, es más rentable el uso del LINAC20, entre otras cosas por poder usarse para otras terapias, tal y como es en nuestro caso. Por otro lado, también es importante definir la cantidad de dosis suministrada. Actualmente, sigue siendo un tema de debate la forma en que las radiaciones hacen su efecto sobre el nervio, algunos autores, como Régis et al.14, creen que la radiocirugía tiene la capacidad de seleccionar las fibras del nervio productoras del dolor, permitiendo mantener aquellas otras responsables de la sensibilidad facial. Pero hay otras opiniones, como Kondziolka et al.21, que realizaron pruebas histológicas en primates para determinar el efecto de las radiaciones sobre las estructuras nerviosas; para ellos aplicaron dosis de entre 80 y 100Gy sobre el nervio, demostrando la aparición de una combinación de degeneración axonal y edema. Otros, como Massager et al.22, opinan que lo realmente importante no es la dosis máxima, sino la cantidad de radiación aplicada sobre la raíz del nervio. Así, en general, tiende a considerarse el límite superior en 100Gy por el riesgo de necrosis, pero la mayoría de las dosificaciones están entre 70-90Gy. Existe a su vez la creencia generalizada de que las mejores dosis son aquellas entre 85-90Gy23,24, si bien hay numerosos estudios que no han observado diferencias significativas entre las dosis de 70Gy y las de 90Gy14,15. Otras revisiones postulan que el mejor punto de aplicación está a 2-4mm del REZ25. En nuestra serie utilizamos como target un punto situado a 1-2mm del REZ y aplicamos una dosis significativamente menor que en las series publicadas, 60Gy; sin embargo, nuestros resultados no se alejan de los del resto de autores, ni en control total ni en control libre de medicación. Nuestros resultados de control del dolor son del 68,11% (28,98% BNI score i-ii; 39,12% BNI score iii) al año y de 58,21% (23,88% BNI score i-ii 34,32% BNI score iii a los 3 años. En un estudio actual, Kondziolka et al.12 con 503 pacientes utilizan dosis de 80Gy con una dosis máxima de 16Gy sobre la protuberancia, con control del dolor del 85% (BNI scale i-iii) inicialmente y del 56% en el seguimiento (media de 6 años) y con un 29% de pacientes libres de medicación. Park et al.26, con un seguimiento medio de más de 15 años y dosis de entre 50 y 90Gy, obtuvieron resultados de control del dolor del 57% (BNI scale i-iii). Young et al.23 presentan una serie de 315 pacientes tratados con dosis máxima de 90Gy y con 18Gy de máxima en el tronco (20% isodosis), con resultados de control del dolor del 89,5% y con un 43,7% de pacientes libres de medicación; sin embargo, hay que tener en cuenta una pérdida del seguimiento de los pacientes del 21%. Li et al.27, con una muestra de 114 pacientes, utilizaron 2 isocentros y dosis de entre 80 y 90Gy, resultando en control inicial del dolor del 95% (BNI scale i-iii), aunque el seguimiento es más corto. Smith et al.23, que usan un acelerador lineal, presentan una serie de 169 pacientes tratados con dosis de entre 70 y 90Gy con un control inicial del dolor del 79%, que tras el seguimiento es del 60,3%. En definitiva, resultados finales no tan alejados de los de nuestro grupo, asumiendo que nuestra serie no es de tantos pacientes, pero con un muy buen seguimiento (tabla 2). También se ha observado la recurrencia del dolor tras la mejoría inicial de los síntomas; autores como Han et al.28 describen cómo, a pesar de una mejoría inicial del dolor del 90%, un 52% de los pacientes presentó recurrencia del dolor (intervalo de aparición de 2 a 56 meses), motivo por el cual muchos pacientes vuelven a someterse a radiocirugía, con tasas de éxito de más del 50% de mejoría29. En nuestra serie, observamos algo parecido, al existir una tasa de reaparición de los síntomas del 44,68%. Posiblemente, esta circunstancia está causada por efectos parciales de la radiación sobre el nervio o procesos de reinervación.
Resumen de los principales trabajos realizados en los últimos años
| Autor | Dosis (Gy) | n | Mej. inicial (%) | Mej. evol. (%) | ES | Apuntes |
|---|---|---|---|---|---|---|
| Han et al. (2009)28 | 75-80 | 62 | 90 | 45,8 | - | Recaída 52% |
| Kondziolka et al. (2010)12 | 80 | 503 | 85 | 56 29a | 10,5 | Recaída 43% |
| Park et al. (2010)18 | 50-90 | 119 | 87 | 57 | 21 | Retratamientos |
| Smith et al. (2011)23 | 70-90 | 169 | 79 | 60,3 | 49,7b | |
| Hayashi et al. (2011)7 | 90 | 130 | 80 | 66a | 24b 12c | Recaída 18% |
| Fraioli et al. (2012)17 | 40 | 45 | 97,78 | 20 | 8,7b | Usa RT/HSRT |
| Li et al. (2012)27 | 80-90 | 114 | 95,6 | 87,7 | 42,98b | |
| Young et al. (2013)23 | 90 | 315 | 89,5 | 43,7a | 34,8b 17,3c | |
| Aykol et al. (2015)32 | 70-90 | 93 | 78,8 | 58 | 68,8b | |
| Cordero et al. (2015) | 60 | 71 | 68,11 28,98a | 58,11 23,88a | 20,89b 2,98c |
Al hablar de dosis máxima también hay que hablar de las complicaciones derivadas de la administración de la radiocirugía. Las más frecuentes son las hiper o hipoestesias faciales, describiéndose en las series entre un 7 y un 49% de los pacientes8-10,12,13,15,17,18,27,30-32, y estas cifras se elevan considerablemente cuando hablamos de retratamientos29,33-35. La lógica hace pensar que a mayor dosis administrada, mayor será la frecuencia de adormecimientos faciales, pero hay estudios tanto a favor16,22,30 como en contra de esta teoría10,12,33. También hay controversia acerca de si realmente el adormecimiento facial puede considerarse una verdadera complicación o si realmente es un efecto asociado a un buen tratamiento, ya que normalmente no suelen afectar a la vida diaria de los pacientes. Sin embargo, otras complicaciones incluyen molestias faciales (disestesias, hiperestesias, quemazón, etc.), que sobre todo a nivel de la mucosa bucal pueden interferir con las actividades diarias. Hayashi et al.7 presentan una serie de 130 pacientes tratados con 90Gy con un 80% de control del dolor y un 66% de pacientes libres de medicación, pero con complicaciones totales del 24% de los pacientes y molestias del 12%. Otros, como Young et al.23, también utilizan dosis de entre 70 y 90Gy, con control del dolor del 89,5% y con el 43,7% de pacientes libres de medicación; sin embargo, el 17,3% de ellos presentas molestias graves o extremas. Aykol et al.32, con mejorías del 78,8% iniciales y el 58% en la evolución, encontraron relación estadística entre disestesia y mejoría del dolor. Datos como los anteriores pueden hacer pensar que el aumento de la dosis para el tratamiento efectivamente da mejores resultados, pero a costa de aumentar las complicaciones, y sobre todo aquellas que resultan molestas para el paciente. Sin embargo, autores con Fraioli et al.17 postulan que se pueden conseguir los mismos resultados con dosis muy inferiores (40Gy), siempre que se apliquen en la porción retrogasseriana del nervio. Teniendo en cuenta todo esto, en nuestro centro aplicamos una menor dosis de la habitual, siendo nuestro rango de complicaciones graves muy bajo, con apenas 2 pacientes (2,98%) que desarrollaron disestesias que interfieren en su vida diaria (tabla 2). Por otro lado, y teniendo en cuenta todas las complicaciones en general, no hallamos relación significativa entre la aparición de complicaciones y la mejoría del dolor, ni inicialmente, ni durante la evolución.
Existen numerosos factores identificados en diversos estudios que podrían estar en relación con una mejor respuesta al tratamiento con Radiocirugía. Entre ellos encontramos la edad de los pacientes, obteniendo mejor respuesta en los más jóvenes12,14,28, dolor en una única rama7, dolor en el lado derecho10 o el pequeño tamaño de la cisterna trigeminal14. El no haber tenido cirugías previas se considera factor de buen pronóstico12-15,24, para algunos autores también lo es el haber tenido un número reducido de ellas10,12. En nuestro caso esto no se vio refrendado estadísticamente, pero se observó cierta tendencia en este sentido. Hay otros factores que se relacionan con malos resultados como el presentar esclerosis múltiple15, y aunque en nuestra serie hay algunos ejemplos, no son los suficientes para sacar conclusiones. Otro factor discutido ha sido la tipicidad del dolor trigeminal. Varios estudios han observado una mejor respuesta a la radiocirugía para aquellos pacientes con dolores típicos, unilaterales, con periodos libres de dolor, presencia de puntos gatillos y paroxísticos15. Kondziolka et al.12 en su serie observan que los pacientes con dolores atípicos tienen tendencia a mejorar pero que, de forma significativa, tienen mayor tendencia a recaer tras el tratamiento. Otros, como Smith et al.23, también observan cómo los pacientes con dolores faciales atípicos presentan peores ratios de mejora (27,3%). Sin embargo otros autores no encuentran una relación significativa con el dolor típico11,36. En nuestra serie, en términos de control general del dolor, sí que se observa una relación estadísticamente significativa entre mejoría del dolor y pacientes con dolores típicos, y cuando hablamos de la tendencia al inicio de la mejoría del dolor también se comprueba una significación en el análisis de las curvas a 3 años. En nuestro grupo pensamos que en definitiva es un reflejo de las características de los pacientes y de las formas de tratamiento previo, ya que los dolores atípicos suelen haber pasado por uno o varios y, en general, son dolores más resistentes. Igualmente también pensamos que, como apuntan otros autores, es conveniente validar los estudios con seguimientos largos en el tiempo4,21,22.
ConclusionesEl uso de la radiocirugía para el control del dolor en la neuralgia del trigémino es una forma de tratamiento que está cobrando mayor importancia con el paso de los años. A día de hoy se puede considerar una buena opción como segunda línea de tratamiento, dada su tasa de éxitos y baja morbilidad. Es posible obtener cifras de control del dolor muy buenas, sobre todo de control inicial, existiendo un alto porcentaje de pacientes que no precisan de medicación tras la terapia. Existen ciertos factores, como la tipicidad del dolor, que parecen estar relacionados con mejores resultados tras la administración de la radiocirugía. Sería conveniente la realización de estudios con mayor seguimiento para establecer claramente los predictores de buena evolución.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.