La disección espontánea de la arteria vertebral (DAV) es una causa reconocida de ictus isquémico en adultos jóvenes. Los traumatismos cervicales y las enfermedades del tejido conectivo son factores asociados a su desarrollo1,2.
La radiculopatía sensitivo-motora secundaria a la compresión local de las raíces nerviosas espinales es una forma rara de manifestación de la DAV3,4. Presentamos el caso de un paciente con parálisis periférica del miembro superior debida a un hematoma intramural en la arteria vertebral derecha causante de la compresión de las raíces C5 y C6.
Se trata de un paciente de 49 años, que consultó por paresia proximal progresiva del miembro superior derecho. Dos semanas antes había presentado dolor cervical irradiado al hombro y el brazo derechos, sin antecedente de traumatismo o manipulación cervical. La exploración neurológica reveló debilidad de los músculos deltoides (1/5) y bíceps (3/5) derechos. En la extremidad superior derecha, el reflejo bicipital estaba ausente, el braquiorradial disminuido y con reflejo tricipital normal. El balance motor y la sensibilidad estaban conservados en el brazo izquierdo y en ambas piernas.
La electromiografía de aguja puso de manifiesto un llamativo déficit de inervación en los músculos supinador largo, bíceps braquial, deltoides y supraespinoso derechos, siendo estos hallazgos compatibles con una lesión neuropática posganglionar del plexo braquial proximal.
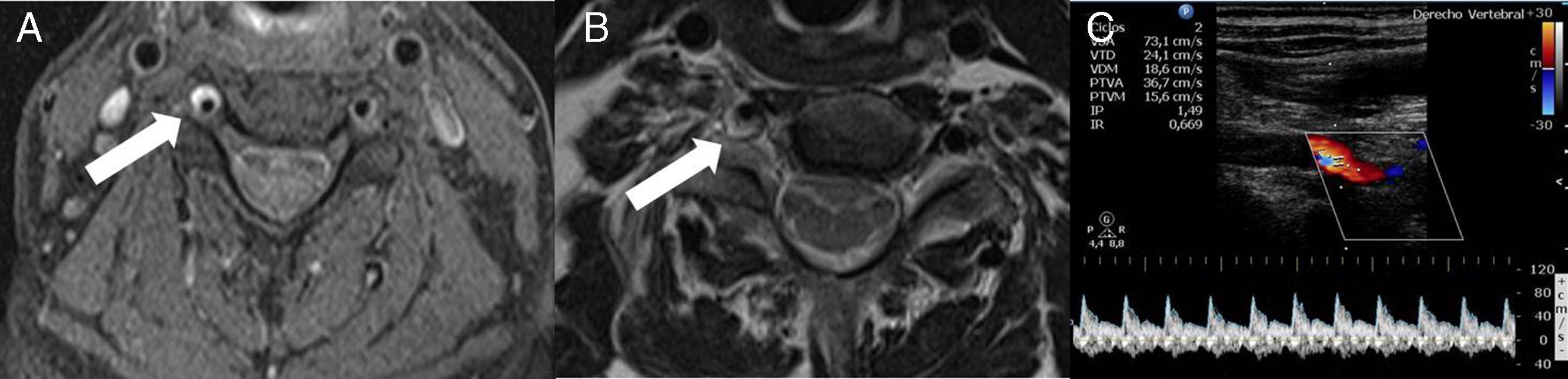
La secuencia de supresión grasa de la resonancia magnética (RM) cervical mostró una semiluna hiperintensa en los segmentos V1 y V2 de la arteria vertebral derecha (fig. 1), indicativa de un hematoma intramural secundario a disección de la arteria. La RM craneal fue anodina y la ecografía Doppler extracraneal reveló un flujo bifásico en el segmento V2 de la arteria vertebral derecha junto con un aumento de la pulsatilidad, sin que se identificara flap intimal.
Cortes axiales de resonancia magnética cervical (A, B): secuencia T1 de saturación grasa (A) que muestra una hiperintensidad rodeando la arteria vertebral derecha a nivel de C5 (flecha) compatible con un hematoma intramural. La imagen potenciada en T1 (B) pone de manifiesto la compresión de la raíz C5 (flecha) a causa de la expansión del hematoma. El doppler color de la arteria vertebral derecha en su porción extracraneal (C) muestra un flujo bifásico en el segmento V2 y un incremento de la pulsatilidad. No se observa flujo en el segmento V1.
Se iniciaron tratamiento antiagregante y fisioterapia, y los síntomas mejoraron en pocas semanas, estando el paciente asintomático en la visita de control realizada a los 2 meses.
Las disecciones arteriales cervicales suponen el 2% de todos los ictus y representan hasta el 20% de ictus tromboembólicos en pacientes jóvenes. La disección vertebral tiene una incidencia aproximada de 1,5 casos por 100.000 y las causas son variadas: espontánea, secundaria a traumatismo o manipulación cervical reciente o bien aparecer asociada a enfermedades del tejido conectivo diagnosticadas o subclínicas2 o a infecciones recientes1,5. El origen más frecuente de la disección es el segmento V36, seguido de los segmentos V1 y V2.
Los síntomas más comunes son el vértigo, la cefalea o el dolor cervical, siendo menos habituales el ictus isquémico, los accidentes vasculares transitorios o la hemorragia subaracnoidea2. Raramente se presenta en forma de neuropatía periférica y la raíz más comúnmente afectada suele ser C5.
La disección arterial se produce cuando la sangre penetra en la túnica media y el hematoma se expande, disecando la pared arterial. La compresión de las raíces motoras debidas a la expansión del hematoma en la pared o el compromiso de la perfusión en la vasa nervorum como causa de la isquemia radicular son las hipótesis más aceptadas para explicar la radiculopatía secundaria a DAV.
Antes del uso de técnicas no invasivas, como la RM y la ultrasonografía Doppler, la arteriografía era la técnica de elección. Actualmente, las imágenes de RM son altamente sensibles y permiten identificar el hematoma mural en la mayoría de los casos, así como la luz arterial reducida por la estenosis7. De forma complementaria, el Doppler puede ser una herramienta útil para medir el flujo mediante imágenes de alta resolución3 y de estratificar el riesgo de recurrencia isquémica8.
Los fármacos anticoagulantes y antiagregantes son el tratamiento de elección para prevenir la progresión de la disección y la aparición de eventos tromboembólicos asociados a la DAV9. En casos en los que ha fallado el tratamiento médico, el tratamiento intravascular aparece como una opción terapéutica segura y eficaz10,11. El pronóstico de la radiculopatía secundaria a la DAV parece favorable de acuerdo con los estudios publicados12; la desaparición de los síntomas y la resolución de las alteraciones de la pared vascular son frecuentes.