El paciente con lesión medular de nivel T6 o superior con frecuencia padece disreflexia autonómica. Este problema llega a afectar a un 30-90% de los pacientes tetrapléjicos y parapléjicos altos, según las distintas series.
La disfunción autonómica en estos pacientes responde a la pérdida del normal control supraespinal, aunque también influyen la reorganización de sinapsis y la plasticidad neuronal de la médula dañada. Clínicamente se manifiesta por hipertensión arterial, sudoración, cefalea y bradicardia. A menudo las crisis disrefléxicas se desencadenan por estímulos como úlceras de decúbito, retención urinaria o distensión rectal. Lo más preocupante de este cuadro son las crisis hipertensivas con riesgo potencial para la vida, que exigen un manejo enérgico y urgente1.
Presentamos el caso de un varón de 65 años con mielopatía cervical traumática con nivel C4, ASIA B.
Presentó pérdida brusca de visión en ambos ojos que se acompañó de presión arterial en torno a 200/100mmHg. En pocas horas se añadió deterioro de nivel de conciencia sin respuesta a estímulos y presentó una crisis de tipo generalizado. El paciente estaba afebril con signos meníngeos negativos. Se evidenciaba desviación de la mirada a la derecha y ausencia de reflejo visual por amenaza.
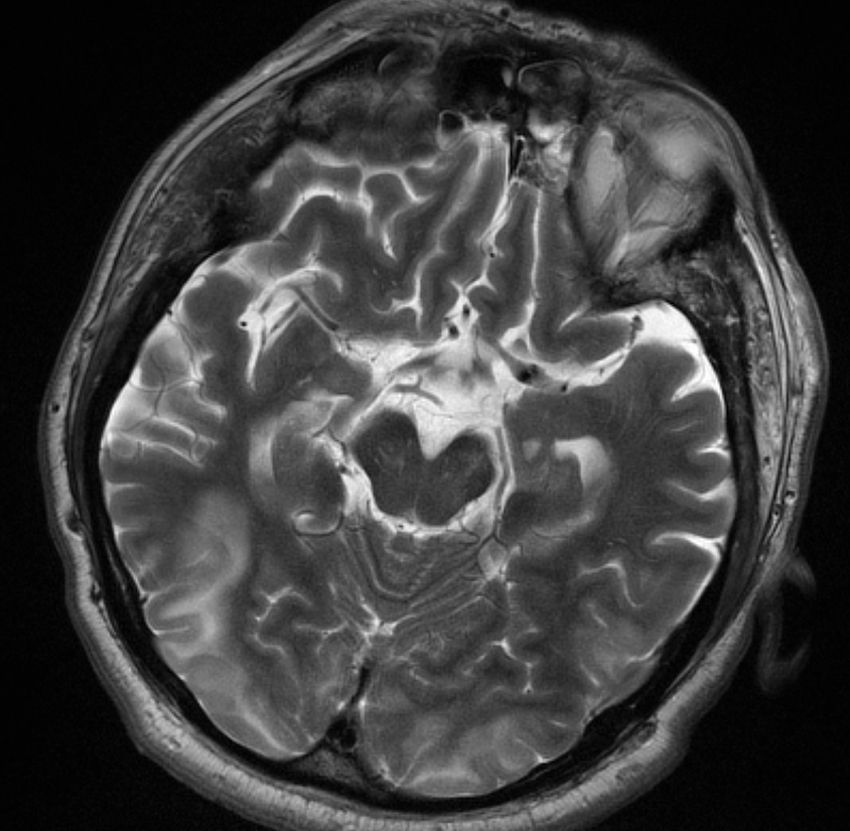
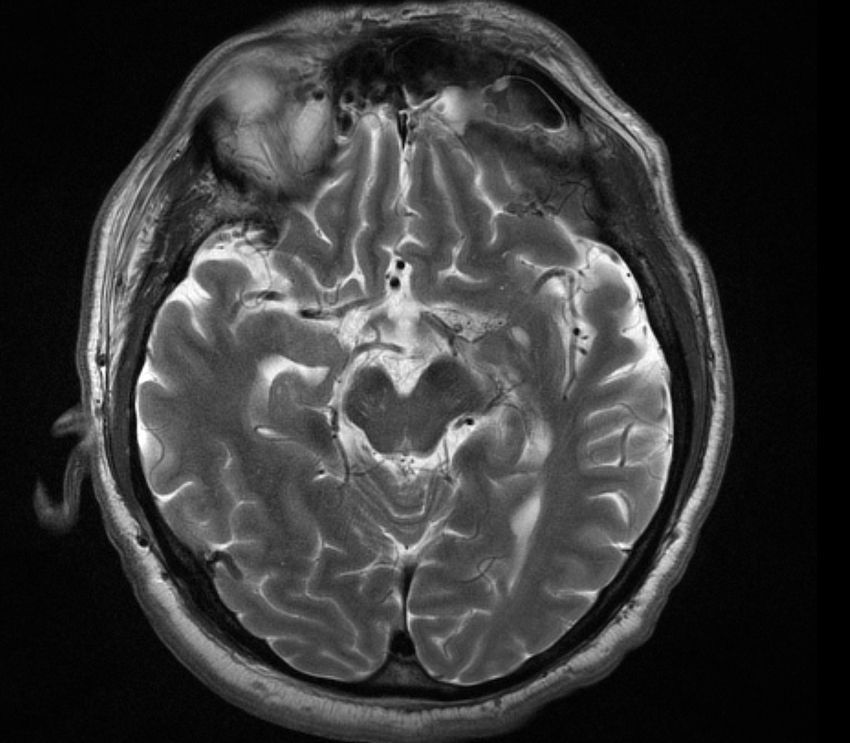
Un EEG mostró actividad delta continua en regiones posteriores sin actividad epileptiforme. En la resonancia magnética craneal se observaban en secuencias T2 y FLAIR múltiples imágenes hiperintensas en sustancia blanca de protuberancia, hemisferios cerebelosos y ambos lóbulos occipitales (fig. 1).
La hipertensión del paciente fue de difícil control, y se requirió el empleo de captopril, furosemida, amlodipino y labetalol a dosis plenas. El paciente evolucionó favorablemente con normalización de nivel de conciencia, visión y motilidad ocular en las primeras 24 h de evolución.
En su evolución posterior presentó en dos ocasiones sendos episodios de horas de duración de visión borrosa y bradipsiquia, que coincidieron con descontrol de su presión arterial.
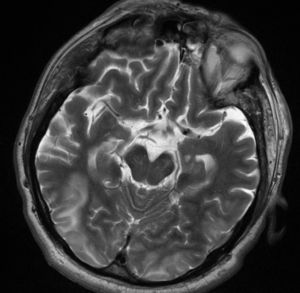
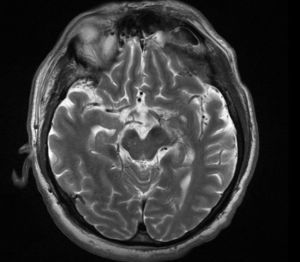
Una resonancia magnética craneal de control, al mes de evolución, demostró remisión completa de las imágenes hiperintensas del estudio inicial (fig. 2).
Se diagnosticó leucoencefalopatía posterior reversible relacionada con disreflexia autonómica.
La leucoencefalopatía posterior reversible es una entidad clinicorradiológica de reciente descripción (Hinchey et al, 1996).
Es un diagnóstico muy descriptivo, al tratarse de un proceso que asienta en la sustancia blanca, aunque con frecuencia interesa también a la sustancia gris, tiene claro tropismo por las regiones posteriores del cerebro, aunque hay casos de distribución atípica, y en la mayoría de los casos conduce a la resolución del cuadro clínico y de las alteraciones de la imagen2.
Guarda relación con numerosas causas, entre las que destaca la hipertensión arterial, en particular en el contexto de insuficiencia renal y gestación. Otras causas son fármacos inmunosupresores como la ciclosporina y citostáticos como el cisplatino, hemopatías como la púrpura trombótica trombocitopénica, conectivopatías y vasculitis3,4.
La asociación de esta entidad con disreflexia autonómica en el contexto de lesión medular es muy inusual. En la serie más larga publicada hasta la fecha, de 36 pacientes, 2 casos se produjeron en pacientes tetrapléjicos con lesión medular C5. Hay otro caso publicado en una paciente con lesión C55,6.
El espectro clínico incluye cefalea, crisis comiciales, trastornos del nivel de conciencia, déficit focales y trastornos visuales desde visión borrosa a ceguera cortical.
La base fisiopatológica del cuadro es el edema vasogénico. En los casos vinculados a HTA se debe al fallo de la autorregulación cerebral que lleva a vasodilatación arteriolar y rotura de la barrera hematoencefálica. La propensión de los territorios posteriores se justifica por la menor inervación simpática en el territorio vertebrobasilar con una autorregulación más precaria7.
En la resonancia magnética los hallazgos característicos son imágenes hiperintensas en secuencias T2 y FLAIR predominantemente en la sustancia blanca subcortical de las regiones posteriores. Los estudios de difusión (DWI) y con mapas de coeficiente de difusión aparentes (ADC) permiten distinguir el edema vasogénico característico de esta entidad del edema citotóxico propio de los infartos cerebrales8.
Es muy infrecuente un cuadro de leucoencefalopatía posterior reversible en el paciente con lesión medular cervical o dorsal alta, pero el clínico debe tener un alto índice de sospecha porque su reconocimiento precoz y su tratamiento adecuado permiten el completo restablecimiento del paciente.