La inexistencia de signos clínicos que diferencien entre crisis epilépticas y episodios paroxísticos no epilépticos hace necesario utilizar métodos diagnósticos específicos, principalmente en pacientes refractarios al tratamiento farmacológico. La monitorización prolongada con videoelectroencefalografía durante las crisis epilépticas evidencia descargas epileptiformes en el EEG ictal y constituye una prueba fundamental para su diagnóstico. La presente investigación pretende caracterizar los eventos paroxísticos y comparar los patrones encontrados en pacientes con diagnóstico de epilepsia refractaria.
MétodosSe realizó un estudio y análisis retrospectivo a partir de los registros médicos de la monitorización prolongada con video EEG de 91 pacientes diagnosticados con epilepsia refractaria durante su internamiento.
ResultadosDurante el videoelectroencefalograma prolongado el 76,9% (n=70) de los pacientes presentaron eventos paroxísticos. El número promedio de eventos fue 3,4 (±2,7) y su duración fue muy variable. La mayoría de los pacientes (80,0%) presentó las crisis durante vigilia y los principales tipos de eventos registrados fueron: focales con alteración de la conciencia, evolutivos a crisis convulsivas bilaterales y crisis psicógenas no epilépticas. Considerando la totalidad de los eventos paroxísticos, no se objetivan diferencias en cuanto al número o tipo de eventos descritos según el sexo, la edad de inicio de la enfermedad o el sexo y la duración de los eventos, o al número de eventos según el tipo. Las crisis psicógenas no epilépticas se registran predominantemente en vigilia, presentan mayor duración, se inician más tardíamente y ocurren principalmente en mujeres.
ConclusionesLos eventos paroxísticos observados durante la monitorización prolongada con videoelectroencefalograma de pacientes internados con epilepsia refractaria muestran patrones y características similares a los descritos en otras latitudes.
Given that epileptic seizures and non-epileptic paroxysmal events have similar clinical manifestations, using specific diagnostic methods is crucial, especially in patients with drug-resistant epilepsy. Prolonged video electroencephalography monitoring during epileptic seizures reveals epileptiform discharges and has become an essential procedure for epilepsy diagnosis. The main purpose of this study is to characterise paroxysmal events and compare patterns in patients with refractory epilepsy.
MethodsWe conducted a retrospective analysis of medical records from 91 patients diagnosed with refractory epilepsy who underwent prolonged video electroencephalography monitoring during hospitalisation.
ResultsDuring prolonged video electroencephalography monitoring, 76.9% of the patients (n=70) had paroxysmal events. The mean number of events was 3.4±2.7; the duration of these events was highly variable. Most patients (80%) experienced seizures during wakefulness. The most common events were focal seizures with altered levels of consciousness, progressive bilateral generalized seizures and psychogenic non-epileptic seizures. Regarding all paroxysmal events, no differences were observed in the number or type of events by sex, in duration by sex or age at onset, or in the number of events by type of event. Psychogenic nonepileptic seizures were predominantly registered during wakefulness, lasted longer, started at older ages, and were more frequent in women.
ConclusionsParoxysmal events recorded during prolonged video electroencephalography monitoring in patients with refractory epilepsy show similar patterns and characteristics to those reported in other latitudes.
El diagnóstico de epilepsia se realiza habitualmente a través de la anamnesis, el examen físico y otros estudios como el electroencefalograma (EEG) y el análisis de imágenes1–3. La Liga Internacional contra la Epilepsia (ILAE por sus siglas en inglés) define las crisis epilépticas como: «la ocurrencia súbita y transitoria de signos o síntomas que reflejan descargas neuronales anormales, excesivas o hipersincrónicas a nivel cerebral»4.
La naturaleza intermitente de las manifestaciones clínicas de la enfermedad, así como la variabilidad de los hallazgos electroencefalográficos, dificulta el diagnóstico preciso de la epilepsia. La demostración de descargas epileptiformes en el EEG ictal mientras suceden las crisis habituales constituye la prueba más concluyente, razón por la cual la monitorización prolongada con video-EEG se establece como la herramienta diagnóstica de mayor utilidad5,6. Esta monitorización consiste en un registro continuo, simultáneo y sincrónico de la clínica y la conducta del paciente mediante video, y de la actividad eléctrica cerebral mediante EEG. Dicho registro se realiza de forma extendida durante varios días y tiene como objetivo analizar la actividad intercrítica y determinar correlaciones eléctricas y clínicas durante las crisis de epilepsia2,7.
De acuerdo a la ILAE, las principales indicaciones de la monitorización prolongada con video-EEG son: 1) evaluación diagnóstica, 2) diagnóstico diferencial entre eventos epilépticos y no epilépticos, 3) identificación prequirúrgica de la zona epileptógena, 4) identificación, cuantificación y clasificación del tipo de crisis y/o del síndrome epiléptico y 5) evaluación cuantitativa del control de las crisis3,8,9. El video-EEG también ayuda a definir la necesidad de otras exploraciones complementarias como estudios específicos de neuroimagen y determinaciones genéticas o metabólicas. Posterior a la realización del video-EEG, es frecuente que se modifique el diagnóstico y se realicen cambios de tratamiento en un porcentaje elevado de los pacientes10–12. A pesar de las ventajas del video-EEG, este aún se encuentra circunscrito a centros especializados, debido fundamentalmente al coste de las unidades de monitorización en equipo y personal13.
La inexistencia de signos clínicos patognomónicos que distingan entre una crisis epiléptica y una crisis no epiléptica hace que los métodos diagnósticos usuales sean insuficientes para aclarar la naturaleza del episodio paroxístico14–16. Las crisis de origen psicógeno, las crisis anóxicas, los trastornos paroxísticos del sueño y los trastornos motores constituyen los principales episodios paroxísticos no epilépticos17. Las crisis psicógenas no epilépticas (CPNE), llamadas comúnmente seudocrisis, se definen como un patrón de conducta súbito que asemeja crisis epilépticas el cual inicia por mecanismos psicológicos. Aunque este tipo de evento no asocia una descarga neuronal anómala en su generación, los mecanismos psicopatogénicos que median su aparición son poco conocidos y no hay evidencia de que la sintomatología de los mismos forme un solo síndrome patológico18.
Las CPNE presentan una prevalencia entre 2 y 33 casos/100.000 habitantes en la población general19 y hasta un 70% de los casos se asocia a una comorbilidad psiquiátrica20–22. La identificación de las CPNE constituye un desafío en la práctica clínica y es de gran importancia en el diagnóstico diferencial de epilepsia, ya que se estima que hasta un 32% de los pacientes con diagnóstico de epilepsia refractaria valorados en las unidades de monitorización en realidad presentan CPNE23–25.
Tradicionalmente se ha considerado la ausencia de cambios ictales en el EEG convencional durante un episodio una característica de las CPNE, sin embargo esto no es suficiente para su diagnóstico ya que un porcentaje considerable de las epilepsias extratemporales del lóbulo frontal, crisis frontomesiales y crisis focales pueden no producir cambios en el EEG de superficie16,26. La técnica estándar para el diagnóstico de las CPNE es el video-EEG; dicho diagnóstico también considera los antecedentes del paciente, la clínica actual y estudios complementarios como determinaciones neuropsicológicas. El video-EEG valida el diagnóstico de CPNE cuando se observa al paciente presentando crisis habituales en ausencia de actividad electroencefalográfica epileptiforme ictal asociada27.
El diagnóstico de las CPNE desde el inicio de los eventos paroxísticos tarda un promedio de 7 años y frecuentemente ocasiona serias consecuencias y un grave detrimento de la calidad de vida del paciente28,29, razones por las cuales las CPNE constituyen un gran impacto para el paciente y generan costes elevados a la sociedad30–32. Así el diagnóstico de CPNE no descarta la coexistencia con crisis epilépticas, donde se estima una prevalencia conjunta de 4 a 6 casos/1.000 pacientes20,23.
El presente trabajo busca describir el patrón de los eventos paroxísticos y comparar las características de los mismos cuando se asocian a una descarga neuronal anómala o a crisis de origen psicógeno en los pacientes con diagnóstico de epilepsia refractaria a los que se les realizó monitorización prolongada con video-EEG en un centro especializado en epilepsia.
Pacientes y métodosSe analizaron todos los registros médicos de los pacientes con diagnóstico de epilepsia refractaria, a los cuales se les realizó video-EEG en la Unidad de Monitorización de epilepsia del servicio de neurología del Hospital San Juan de Dios (HSJD) de la Caja Costarricense del Seguro Social (CCSS) en San José, Costa Rica, desde el 1 de agosto del 2012 hasta el 31 de octubre del 2014. Se excluyen del presente análisis los registros médicos de pacientes menores de 13 años, ya que estos pacientes no son valorados en dicho centro asistencial.
El video-EEG se realizó durante el internamiento de 6 días, previo o durante el mismo y para cada caso específico se consideró la reducción de la dosis de los fármacos antiepilépticos utilizados o la privación de sueño para la inducción de crisis. En el caso de que los pacientes presentaran crisis que pudieran suponer algún riesgo, se reintrodujo la medicación según el protocolo de la Unidad. En todo momento los pacientes fueron monitorizados por personal entrenado de enfermería.
La exploración se llevó a cabo con una unidad de registro de 44 canales mediante la utilización de electrodos de superficie usando como guía el Sistema Internacional 10-20 para su colocación. Se emplearon posiciones suplementarias de acuerdo a las necesidades y requerimientos. Trascurrido el internamiento se reintrodujo la medicación antiepiléptica y el paciente permaneció ingresado al menos durante 24h o hasta recuperar su estado basal.
Se consideró un evento paroxístico como cualquier alteración súbita en el EEG o cambio en la clínica del paciente. En caso de presentarse más de un evento del mismo tipo durante el video-EEG, la duración del evento se determina como el valor promedio. En caso de presentarse varios tipos de eventos durante el video-EEG se registra el tipo predominante. Se consideran como eventos no concluyentes aquellos que no se documentan de forma adecuada en el registro médico.
Las variables analizadas en el presente estudio son: género, edad de inicio de la enfermedad, número de eventos durante la monitorización, duración del evento, tipo de evento y estado durante el mismo. Se estimaron frecuencias absolutas y relativas de las variables categóricas, y medidas de tendencia central (media y mediana) y dispersión (desviación estándar y ámbito) para las variables cuantitativas. A no ser que se indique lo contrario, estos valores se expresan como: cantidad absoluta y porcentaje (variable cualitativa) y media±desviación estándar (variable cuantitativa). Las comparaciones de medias entre grupos se realizaron por medio del test t Student o ANOVA, previa comprobación de pruebas de normalidad e igualdad de varianzas. En el caso de no cumplirse los supuestos de normalidad y homocedasticidad, el análisis se realizó por medio de pruebas no paramétricas seguidas de un análisis post hoc para comparar correlaciones significativas. Se consideró estadísticamente significativo un valor de p˂0,05. El análisis de los datos se realizó mediante el programa SPSS v 22.0 (SPSS, Inc., Armonk, NY. EE. UU.). Para los gráficos se utilizó el Sigmaplot v 11.0 (Systat Software, San Jose, CA, EE. UU.). El presente protocolo fue presentado y aprobado por el Comité Local de Bioética del HSJD de la CCSS y se realizó de acuerdo a los estándares éticos de la revisión vigente de la Declaración de Helsinki.
ResultadosDurante el periodo analizado se identificaron 91 registros médicos de pacientes con diagnóstico de epilepsia refractaria a los cuales se les realizó video-EEG. El 47,3% (n=43) de los registros analizados corresponden a hombres mientras que el 52,7% (n=48) son mujeres. Con relación a la edad se observa un patrón de población joven con un promedio de 33,6 años. El 12,1% (n=11) de los casos corresponden a pacientes con un presunto diagnóstico de CPNE.
En el trascurso de la monitorización con video-EEG el 76,9% (n=70) presentó eventos paroxísticos, la media del número de eventos es de 3,4 (±2,7) con un rango entre 1 y 15. El 16,5% (n=15) de los pacientes no presentaron eventos durante dicha monitorización, donde la proporción de mujeres (20,8%) es mayor que la de hombres (11,6%). El 6,6% (n=6) de los casos se consideran no concluyentes (tabla 1).
Eventos presentados durante video-EEG en pacientes con ER en la Unidad de Monitorización de Epilepsia del HSJD de la CCSS en los años 2012-2014
| Característicaa | General | Hombres | Mujeres |
|---|---|---|---|
| Número eventos | |||
| Media (DE) | 3,4 (2,7) | 3,7 (3) | 3,2 (2,2) |
| Mediana (rango) | 3 (1-15) | 3 (1-15) | 3 (1-9) |
| No tuvo | 15 (16,5) | 5 (11,6) | 10 (20,8) |
| De 1 a 3 | 47 (51,6) | 24 (55,8) | 23 (47,9) |
| De 4 a 6 | 16 (17,6) | 8 (18,6) | 8 (16,7) |
| 7 o más | 7 (7,7) | 3 (7) | 4 (8,3) |
| No concluyente | 6 (6,6) | 3 (7) | 3 (6,2) |
| Vigilia | |||
| Media (DE) | 3,1 (2,4) | 3,2 (2,6) | 2,9 (2,2) |
| Mediana (rango) | 2 (1-13) | 2,5 (1-13) | 2 (1-9) |
| Sueño | |||
| Media (DE) | 1,8 (1,3) | 1,7 (1,4) | 1,8 (1,3) |
| Mediana (rango) | 1 (1-7) | 1 (1-7) | 1 (1-5) |
| Tipo de eventos | |||
| Focales sin alteración conciencia | 1 (1,4) | 1 (2,8) | – |
| Focales con alteración conciencia | 37 (52,8) | 22 (62,8) | 15 (42,8) |
| Focales combinados | 3 (4,3) | 1 (2,8) | 2 (5,7) |
| Evolutivos a crisis bilaterales | 16 (22,8) | 7 (20) | 9 (25,7) |
| Generalizados | 4 (5,7) | 2 (5,7) | 2 (5,7) |
| CPNE | 9 (12,8) | 2 (5,7) | 7 (20) |
CCSS: Caja Costarricense del Seguro Social; CPNE: crisis psicógenas no epilépticas; DE: desviación estándar; EEG: electroencefalograma; ER: epilepsia refractaria; HSJD: Hospital San Juan de Dios.
Valores expresados como cantidad y porcentaje a menos que se indique lo contrario.
Evento focal combinado: focales con y sin alteración de la conciencia.
De la totalidad de los pacientes que presentaron eventos durante la valoración, en el 80,0% (n=56) se observaron en vigilia con un promedio de 3,1 (±2,4) y un rango entre 1 y 13 eventos. El 55,7% (n=39) los presentaron durante el sueño con un promedio de 1,8 (±1,3) y un rango entre 1 y 7 eventos (tabla 1). En el 35,7% de los pacientes (n=25) se observaron eventos tanto en sueño como en vigilia, sin embargo estos son más frecuentes durante la vigilia.
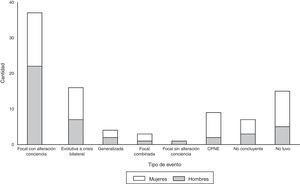
Los principales tipos de eventos descritos son los de naturaleza focal con alteración de la conciencia con un 52,8% (n=37), seguidos por los evolutivos a crisis convulsivas bilaterales con un 22,8% (n=16) y por CPNE con un 12,8% (n=9). La figura 1 muestra los tipos de eventos según sexo y evidencia principales diferencias en pacientes con diagnóstico de CPNE y en pacientes que no tuvieron eventos durante el internamiento.
Tipos de eventos registrados según sexo durante la monitorización con videoelectroencefalograma en pacientes con epilepsia refractaria en la Unidad de Monitorización de Epilepsia del hospital San Juan de Dios de la Caja Costarricense del Seguro Social en los años 2012-2014. CPNE: crisis psicógenas no epilépticas.
La duración promedio de los eventos es muy variable mostrando una mediana de 90,5 segundos y un rango entre los 14 y 811 segundos. Los eventos focales combinados (con y sin alteración de la conciencia) son los que presentan menor duración mientras las CPNE muestran la mayor duración (tabla 2). No se observan diferencias en la duración según el tipo de evento con respecto al sexo.
Duración de los eventos según tipo presentados durante video-EEG en pacientes con ER en la Unidad de Monitorización de Epilepsia del HSJD de la CCSS en los años 2012-2014
| Media (DE) | 132,8 (137,4) |
| Mediana (rango) | 90,5 (14-811) |
| Focales sin alteración conciencia | 45 (–) |
| Focales con alteración conciencia | 91,5 (43,2) |
| Focales combinados | 40,0 (36,8) |
| Evolutivos a crisis bilaterales | 211,9 (211,6) |
| Generalizadas | 69,2 (38,6) |
| CPNE | 299,2 (159,3) |
CCSS: Caja Costarricense del Seguro Social; CPNE: crisis psicógenas no epilépticas; DE: desviación estándar; EEG: electroencefalograma; ER: epilepsia refractaria; HSJD: Hospital San Juan de Dios.
Duración de eventos en segundos como media (±desviación estándar); en datos únicos no se registra DE.
Evento focal combinado: focales con y sin alteración de la conciencia.
Posterior a la monitorización se evidencia una reducción del 56,8% en el promedio de la cantidad de fármacos antiepilépticos utilizados.
En los registros analizados no se observaron diferencias estadísticamente significativas relacionadas con el número o el tipo de eventos registrados según el sexo, duración de eventos según edad de inicio de la enfermedad o sexo, ni con relación al número de eventos según tipo.
Durante el video-EEG prolongado, el 81,8% (n=9) de los pacientes con diagnóstico preliminar de CPNE presentaron eventos paroxísticos sin evidencia de descargas epileptiformes en el EEG, el promedio de la cantidad de eventos es de 3,1 (±2,9) con un rango entre 1 y 9. La totalidad de las crisis se documentan en vigilia y presentan un promedio de 2,9 (±3,0) y un rango de entre 1 y 9 eventos. En 2 pacientes (18,2%) además se registró una crisis aislada durante presunto sueño. Las CPNE presentan un rango entre los 131 y 600 segundos y en el 77,8% de los casos ocurrieron en el sexo femenino (fig. 1).
Se observa una diferencia estadísticamente significativa con relación a la duración de los eventos según el tipo (p<0,01). A diferencia de las crisis que se asocian a una descarga neuronal anómala donde el promedio de duración es 120,9 (±118,8) segundos, en las CPNE la duración es de 299,2 (±159,3). En pacientes con crisis de origen psicógeno el número de sucesos durante el sueño es estadísticamente menor (p<0,03) con respecto a los eventos en vigilia. A su vez, se determina que la edad de inicio de las crisis en los pacientes con CPNE es 24,6 (±10,5) años, en comparación a las crisis que se asocian a una descarga neuronal anómala donde la edad de inicio es de 12,3 (±10) años (p<0,005).
DiscusiónOtras investigaciones que utilizan el video-EEG prolongado en el diagnóstico de epilepsia muestran una relación de sexos con un ligero predominio de mujeres y una distribución de edades similar a la encontrada en la presente investigación33–35. El porcentaje de pacientes valorados en la Unidad de Monitorización de epilepsia que presentan CPNE (12,1%) se encuentra dentro de los rangos descritos en la literatura19,23,32.
Por lo general se describe que alrededor del 90% de los pacientes presentan eventos paroxísticos durante los primeros días de la monitorización36–38, aunque es frecuente la presencia de porcentajes considerables que requieren tiempos mayores a una semana para la presentación de eventos39,40 inclusive se registran casos donde entre un 15 y un 25% de los pacientes no muestran eventos durante la totalidad de la monitorización24,36,41,42. En nuestro caso, el 16,5% no tuvo eventos durante el internamiento de 6 días, aspecto posiblemente relacionado con la necesidad de un mayor tiempo de monitorización, una mayor reducción del fármaco antiepiléptico o la utilización de medidas de inducción más eficaces43.
Diversos estudios han abordado la duración de los diferentes tipos de crisis epilépticas y al igual que en nuestro caso se han encontrado variaciones considerables en las mismas; actualmente no existe consenso con respecto a la duración promedio de las crisis epilépticas ni con los principales factores que afectan la duración de mismas43,44. Sin embargo, en concordancia con otros estudios observamos que dentro de las crisis de naturaleza epiléptica, los eventos evolutivos a crisis convulsivas bilaterales son los de mayor duración43.
Sendas investigaciones tampoco han observado correlaciones entre la duración, el número o el tipo de evento con respecto al sexo; y las diferencias descritas con respecto a la duración de los eventos y la edad de inicio de la enfermedad se deben principalmente a diferencias tanto en la metodología utilizada como en la población estudiada. En las crisis que reflejan descargas neuronales anormales las duraciones más largas observadas se presentan al incorporar a niños en el estudio, los cuales suelen tener crisis convulsivas de mayor duración43,45, población que no se incluye en el presente estudio.
Con respecto a las CPNE es importante considerar la existencia de diferencias en su duración con respecto a las crisis por descargas anómalas: las CPNE generalmente tienden a ser más prolongadas, aspecto que se ve reflejado en el presente estudio14,46. De la misma forma y en concordancia con lo recogido en la literatura se observa un mayor predominio de las CPNE en las mujeres, en proporción muy próxima a 3,5:1, la usualmente descrita14.
Se observa una diferencia significativa entre la edad de inicio de las CPNE y la de las crisis epilépticas. Estas últimas, aunque pueden presentarse a cualquier edad, generalmente se inician más temprano y es frecuente que se observen antes de los 5 años46, a diferencia de las CPNE donde su ocurrencia se observa generalmente en la adolescencia (10-19 años) y en la segunda y tercera década de la vida (25-35 años)13. En la presente investigación la edad de inicio de la enfermedad en CPNE es mayor y corresponde al límite inferior registrado para la segunda y tercera década de la vida, una de las 2 zonas de mayor prevalencia de las CPNE13,14,18. Asimismo la presencia de crisis de origen psicógeno en lactantes o niños de edad preescolar es poco frecuente en comparación con las crisis epilépticas donde su observación es usual47.
De forma similar a otras investigaciones en pacientes con epilepsia refractaria se observan diferencias en cuanto a los eventos paroxísticos durante el ciclo circadiano, donde dependiendo del tipo de crisis puede verse aumentada o disminuida durante el sueño o la vigilia48,49. Específicamente en nuestro caso, se observa que hay un mayor número de eventos en vigilia en las CPNE y que la cantidad de eventos durante el sueño es significativamente menor en las CPNE con respecto a las crisis epilépticas, aspectos que han sido descritos previamente en la literatura50–52.
La reducción en el porcentaje de medicamentos utilizados tras la monitorización prolongada con video-EEG obedece a la modificación de los tratamientos en pacientes con crisis epilépticas y a la retirada de los fármacos antiepilépticos en pacientes con CPNE. Se describe que las modificaciones en los tratamientos posterior al video-EEG se producen hasta en un 80% de los pacientes36,53.
FinanciaciónEsta investigación no ha contado con ningún tipo de financiación ya sea por un organismo público o entidad privada. Y los costos de la misma han sido sufragados por los autores de forma personal. A su vez el presente trabajo en su totalidad o en forma parcial no ha sido presentado en la Reunión Anual de la SEN ni en otras reuniones o congresos.
Conflicto de interesesEl Dr. Henríquez-Varela ha impartido charlas patrocinadas para Abbott, Asopharma, Merck, Novartis Pharma y Roche. El Dr. Sanabria-Castro laboró como asesor científico de Novartis Pharma.
A la Dra. Ileana Alvarado-Echeverría de la Unidad de Investigación del HSJD por su colaboración y apoyo en el desarrollo de la presente investigación.