Las mielopatías de origen desconocido (MOD) constituyen un grupo de patologías de difícil manejo, dada la ausencia de hallazgos en las pruebas de imagen no invasivas que justifiquen la clínica. La utilidad de la arteriografía medular (AM) en este contexto no ha sido estudiada antes.
MétodosEstudio retrospectivo de las 93 AM diagnósticas realizadas en un centro regional de neurointervencionismo a lo largo de un periodo de diez años (enero 2013-diciembre 2022). Se analizaron los diagnósticos de sospecha, los diagnósticos angiográficos y los diagnósticos finales de los pacientes.
ResultadosLas AM constituyeron un 0,8% del total de procedimientos neurointervencionistas (93 de 10.997). Diagnósticos de sospecha: fístula dural 39 pacientes (41,9%), tumor vertebral 19 (20,4%), MOD 12 (12,9%), malformación arteriovenosa medular 9 (9,6%), hematoma epidural espontáneo 8 (8,6%), infarto medular 2 (2,2%), angioma 2 (2,2%), cavernoma 1 (1,1%) y aneurisma de arteria espinal 1 (1,1%). Diagnósticos angiográficos en los pacientes con MOD: estudio sin hallazgos patológicos en 11 casos (91,7%) y fístula dural en un paciente (8,3%). Diagnósticos finales en los pacientes con MOD: atrofia muscular espinal, mielitis transversa, siringomielia, neuropatía del ciático, lumbociática crónica, radiculopatía crónica lumbosacra, paraplejia psicógena, plexopatía lumbosacra, trastorno somatomorfo, mielopatía autoinmune y hernia discal L4/L5.
ConclusionesEn esta serie de 93 AM, las MOD constituyen el tercer motivo de petición más frecuente en la práctica diaria, detrás de las fístulas durales y los tumores vertebrales. Otras indicaciones son hematomas epidurales, malformaciones arteriovenosas, cavernomas, aneurisma de arteria espinal e ictus espinal. La AM puede ser una herramienta útil en el manejo de algunos pacientes con MOD.
Myelopathies of unknown origin (MUO) constitute a challenge for the clinician, due to the absence of image findings that explain the symptoms of the patients. The role of spinal angiography (SA) in MUO has not been studied before in the medical literature.
MethodsRetrospective study of 93 SA performed in a neurointerventional reference center in a ten-year period (January 2013-December 2022). Suspected, angiopraphic and final diagnosis for each patient were studied and compared.
ResultsSA constituted an 0.8% of the total neurointerventional procedures performed (93 out of 10,997). Suspected diagnosis were: dural fistula 39 patients (41.9%), vertebral tumours 19 (20.4%), MUO 12 (12.9%), spinal arteriovenous malformation 9 (9.6%), spontaneous epidural hematoma 8 (8.6%), spinal stroke 2 (2.2%), angioma 2 (2.2%), cavernoma 1 (1.1%), and spinal artery aneurism 1 (1.1%). Angiographic diagnoses in patients with MUO were: no abnormal findings in 11 patients (91.7%) and one cervical dural fistula dural (8.3%). Final diagnosis in patients with MUO without abnormal findings in the SA were: spinal muscular atrophy, transverse myelitis, syringomyelia, sciatic neuropathy, chronic back pain, lumbosacral neuropathy, simulated paraplegia, lumbosacral plexopathy, somatoform disorder, autoinmune myelopathy and L4/L5 discal herniation.
ConclusionsIn this series of 93 patients, MUO were the third more frequent indication for SA, only after dural fistula and vertebral tumours. Other indications were spinal arteriovenous malformations, spinal epidural hematomas, cavernomas, spinal artery aneurism and spinal stroke. SA seems to be a useful tool in the management of some cases of MUO.
Las mielopatías clínicas constituyen una de las principales indicaciones de las técnicas de imagen espinal, en especial resonancia magnética o TAC. La mayoría de etiologías causantes de lesión medular pueden ser diagnosticadas o confirmadas mediante estas dos exploraciones, pero en un porcentaje significativo el cuadro clínico queda sin explicar por la imagen y es catalogado como mielopatía de origen desconocido (MOD)1. Una de las posibles causas de diagnóstico incorrecto de MOD son las malformaciones vasculares espinales (MVE), y en especial las fístulas durales, que constituyen las MVE más frecuentes y son complejas de diagnosticar por RM y/o ARM, en especial si no existe importante ingurgitación vascular perimedular o edema medular asociado2-6. En este contexto, la arteriografía medular (AM) es una herramienta diagnóstica de potencial interés teórico, pero no existen publicaciones que analicen su utilidad real dentro de las MOD. En este estudio analizamos las AM realizadas en un centro regional de neurorradiología vascular intervencionista a lo largo de diez años, con el objetivo de aclarar la utilidad real de las AM en el manejo de las MOD y confirmar las indicaciones establecidas en otras patologías, así como su rentabilidad diagnóstica7-14.
Material y métodosEste es un estudio descriptivo retrospectivo de las AMD realizadas en el Hospital Clínico Universitario Virgen de la Arrixaca (HUVA) entre enero de 2013 y diciembre de 2022. El HUVA es el único centro de referencia regional de neurorradiología vascular intervencionista en la región de Murcia, cubriendo una población aproximada de un millón y medio de personas. Está dotado de dos salas biplano donde se realizan todos los procedimientos neurovasculares, y un equipo médico que incluye seis neurointervencionistas. Este equipo cubre el trabajo de ambas salas en programa de mañana y realiza guardias localizadas para garantizar la asistencia neurovascular urgente (código ictus, hemorragia subaracnoidea aneurismática) durante todo el año.
Para el objeto de este estudio se revisaron todas las AM que se realizaron en este centro durante el periodo del estudio. Entre ellas se seleccionaron las realizadas con propósito diagnóstico, y de cada uno de los casos se recogió el diagnóstico de sospecha y el diagnóstico angiográfico. En los casos en los que las AM no mostraron hallazgos patológicos se revisó en la historia clínica la evolución de los pacientes y se recogió su diagnóstico final.
Protocolo angiográfico de arteriografía medularTras la punción de la arteria femoral y la colocación de un introductor conectado a un sistema de lavado heparinizado, se realiza según el caso la angiografía selectiva regional de la zona de interés (tumores medulares o vertebrales), o la arteriografía medular completa, que incluye el cateterismo de arterias vertebrales, arterias subclavias, arterias intercostales, arterias lumbares y arterias sacras (resto de patologías). El procedimiento puede realizarse bajo sedación o anestesia general, dependiendo del grado de colaboración del paciente y la duración del mismo, y en ocasiones requiere su realización en dos sesiones dada la larga duración. Los catéteres utilizados son variados, suelen tener un tamaño de 4 o 5French y requieren curvas de diferente complejidad para adaptarse a la anatomía del paciente y de cada región explorada (JB®, SideWinder® 1 o 2, Vertebral®, Cobra® 1 o 2, etc.). Las inyecciones en arterias segmentarias o lumbares suelen realizarse a mano, utilizando jeringas de 1ml, y durante las mismas se pueden realizar pausas de apnea para evitar artefactos. En los casos de sospecha de fístula dural es frecuente la realización inicial de inyecciones en cayado aórtico y/o aorta abdominal con catéter multiperforado (Pigtail®) y volúmenes de 30-40ml de contraste, con el objetivo de detectar la zona aproximada de localización de la misma.
Diagnóstico de sospechaRecoge la sospecha diagnóstica reflejada en la petición de la prueba por el especialista correspondiente (neurólogo o neurocirujano): fístula dural espinal, malformación arteriovenosa medular, tumor vertebral, infarto medular, hematoma epidural, aneurisma espinal, angioma, cavernoma y mielopatía de origen desconocido.
Diagnóstico angiográficoTras la realización de la AM se establecieron los siguientes diagnósticos finales:
- 1.
Fístula dural espinal: comunicaciones directas (sin red capilar interpuesta) entre las arterias radiculomeníngeas y las venas radiculomedulares.
- 2.
Fístula pial espinal: comunicaciones directas (sin red capilar interpuesta) entre las arterias espinales o radiculopiales y las venas radiculomedulares.
- 3.
Malformación arteriovenosa medular: comunicaciones entre ramas de las arterias espinales y una vena medular, con un nido angiomatoso interpuesto que se encuentra en el propio parénquima intramedular o perimedular.
- 4.
Aneurisma espinal: existencia de una dilatación sacular o displásica en algún punto del trayecto de una arteria medular.
- 5.
Oclusión de la arteria espinal anterior: interrupción abrupta en el flujo de dicha arteria.
- 6.
Tumor vertebral: lesión hipervascularizada con blush a la altura del cuerpo vertebral.
- 7.
Sin hallazgos patológicos.
En los pacientes en los que la AM no mostró hallazgos patológicos, se revisaron las historias clínicas electrónicas en el programa informático del centro y se siguió la evolución de los pacientes, anotándose los diagnósticos finales.
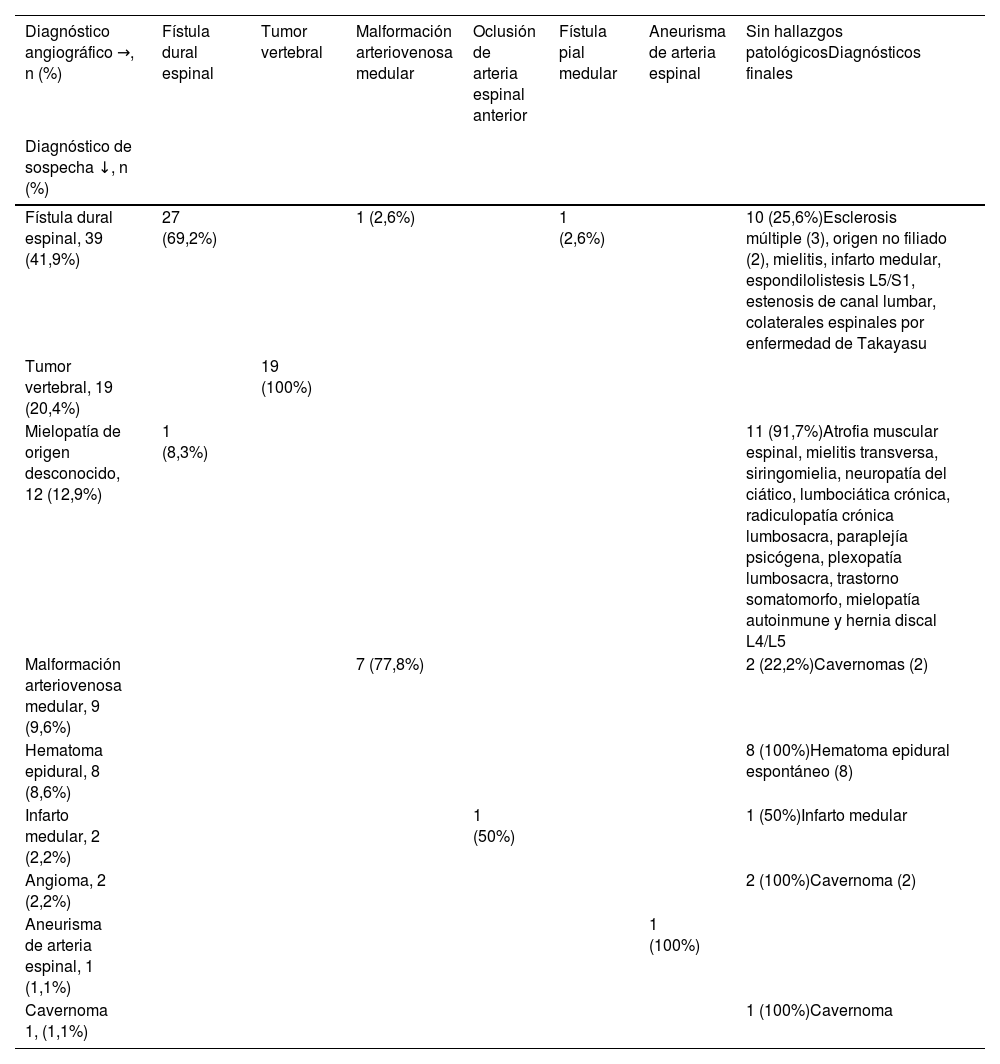
Resultados (tabla 1)Entre enero de 2013 y diciembre de 2022, se realizaron en nuestro centro un total de 10.997 procedimientos neurointervencionistas, de los que 132 fueron arteriografías medulares (1,2%). De ellas, 93 tuvieron una intención diagnóstica y 39, terapéuticas. Para el objetivo de este estudio se seleccionaron solo las AM diagnósticas (0,8%).
Dentro de las AM diagnósticas, en 22 pacientes (23,6%) se realizó un estudio angiográfico regional centrado en la zona de la lesión (tumores vertebrales, infarto medular y aneurisma espinal), y en los 71 restantes (76,3%) se realizó un estudio angiográfico medular completo. El volumen medio de contraste utilizado fue de 160,86ml. La duración media del procedimiento fue de 87,6minutos.
Uno de los 93 pacientes (1,1%) presentó un cuadro autolimitado de dolor intenso en la región lumbar y parestesias muy dolorosas en ambas piernas tras la inyección selectiva de contraste en una arteria segmentaria D10 izquierda. La clínica desapareció de forma progresiva tras retirar el catéter del ostium arterial. No se registraron otras complicaciones.
Como se puede ver en la tabla 1, los diagnósticos de sospecha fueron: fístula dural espinal en 39 casos (41,9%), tumor vertebral en 19 (20,4%), mielopatía de origen desconocido en 12 (12,9%), malformación arteriovenosa medular en 9 (9,6%), hematoma epidural espontáneo en 8 (8,6%), infarto medular en 2 (2,2%), angioma en 2 (2,2%), cavernoma en 1 (1,1%) y aneurisma de arteria espinal en 1 (1,1%).
Diagnósticos de sospecha, diagnósticos angiográficos y diagnósticos finales
| Diagnóstico angiográfico →, n (%) | Fístula dural espinal | Tumor vertebral | Malformación arteriovenosa medular | Oclusión de arteria espinal anterior | Fístula pial medular | Aneurisma de arteria espinal | Sin hallazgos patológicosDiagnósticos finales |
|---|---|---|---|---|---|---|---|
| Diagnóstico de sospecha ↓, n (%) | |||||||
| Fístula dural espinal, 39 (41,9%) | 27 (69,2%) | 1 (2,6%) | 1 (2,6%) | 10 (25,6%)Esclerosis múltiple (3), origen no filiado (2), mielitis, infarto medular, espondilolistesis L5/S1, estenosis de canal lumbar, colaterales espinales por enfermedad de Takayasu | |||
| Tumor vertebral, 19 (20,4%) | 19 (100%) | ||||||
| Mielopatía de origen desconocido, 12 (12,9%) | 1 (8,3%) | 11 (91,7%)Atrofia muscular espinal, mielitis transversa, siringomielia, neuropatía del ciático, lumbociática crónica, radiculopatía crónica lumbosacra, paraplejía psicógena, plexopatía lumbosacra, trastorno somatomorfo, mielopatía autoinmune y hernia discal L4/L5 | |||||
| Malformación arteriovenosa medular, 9 (9,6%) | 7 (77,8%) | 2 (22,2%)Cavernomas (2) | |||||
| Hematoma epidural, 8 (8,6%) | 8 (100%)Hematoma epidural espontáneo (8) | ||||||
| Infarto medular, 2 (2,2%) | 1 (50%) | 1 (50%)Infarto medular | |||||
| Angioma, 2 (2,2%) | 2 (100%)Cavernoma (2) | ||||||
| Aneurisma de arteria espinal, 1 (1,1%) | 1 (100%) | ||||||
| Cavernoma 1, (1,1%) | 1 (100%)Cavernoma |
En los pacientes con sospecha de fístula dural espinal, el diagnóstico angiográfico fue: fístula dural en 27 pacientes (69,2%), estudio sin hallazgos patológicos en 10 (25,6%), malformación arteriovenosa medular en uno (2,6%) y fístula pial medular en 1 (2,6%). Los diagnósticos finales en los pacientes sin hallazgos en la AM pueden verse en la tabla 1.
En los pacientes con sospecha de tumor vertebral el diagnóstico angiográfico confirmó en todos los casos la presencia de una lesión tumoral a nivel vertebral (100%).
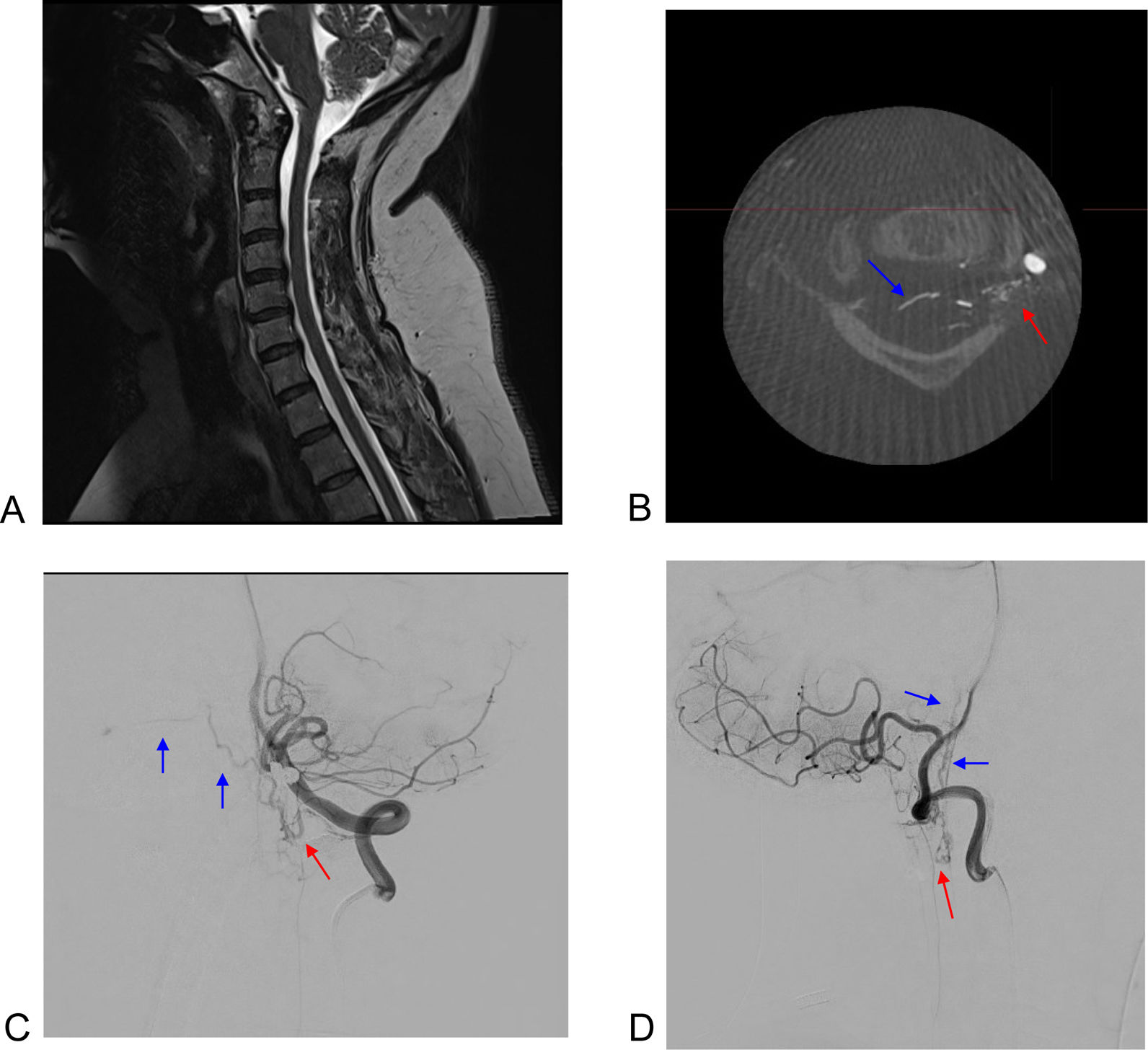
En los pacientes remitidos por mielopatía de origen desconocido, el diagnóstico angiográfico fue: estudio sin hallazgos patológicos en 11 pacientes (91,7%) y fístula dural cervical en 1 (8,3%; fig. 1). Los diagnósticos finales en los pacientes sin hallazgos en la AM pueden verse en la tabla 1.
Fístula dural espinal cervical. A)Corte sagital de resonancia magnética en secuencias T2 que muestra la ausencia de alteraciones a nivel de médula cervical. B-D)Reconstrucción 3D (B), arteriografía por sustracción digital en proyección anteroposterior (C) y en proyección lateral (D) que muestran el punto de fístula (flecha roja) y su drenaje venoso locorregional (flechas azules).
En los pacientes con sospecha de malformación arteriovenosa medular, el diagnóstico angiográfico fue: malformación arteriovenosa medular en 7 pacientes (77,8%) y estudio sin hallazgos patológicos en 2 (22,2%). Estos dos pacientes fueron finalmente diagnosticados de cavernomas.
En los pacientes con hematoma epidural espontáneo, el diagnóstico angiográfico fue de estudio sin hallazgos patológicos en todos los casos (100%). El seguimiento no reveló ninguna lesión vascular subyacente.
En los pacientes con infarto medular el diagnóstico angiográfico fue de oclusión de la arteria espinal anterior en un caso (50%) y sin hallazgos patológicos en el otro (50%). El seguimiento por RM confirmó el diagnóstico final de infarto espinal en este último paciente.
En los pacientes con sospecha de angioma el diagnóstico angiográfico fue sin hallazgos patológicos en ambos casos (100%). Ambos pacientes fueron diagnosticados finalmente de cavernoma.
En el paciente con sospecha de aneurisma de arteria espinal, la arteriografía confirmó el diagnóstico. En el paciente con sospecha de cavernoma la arteriografía no mostró hallazgos patológicos.
DiscusiónBajo el término MOD se suelen englobar una serie de pacientes que presentan clínica medular no justificable por las pruebas analíticas o de imagen realizadas habitualmente (RM en la mayor parte de los casos). Según las diferentes series publicadas1,15-17, las MOD pueden constituir hasta el 40% de las mielopatías y su manejo es complejo, requiriendo la repetición seriada de pruebas de imagen o la realización ocasional de otras pruebas complementarias para descartar entidades que entran en el diagnóstico diferencial, entre ellas la AM como método de cribado de las MVE. Sin embargo, no existen estudios previos que analicen la frecuencia y la utilidad real de las AM en este contexto.
El principal hallazgo de nuestra serie de 97 pacientes es que las MOD constituyeron el tercer motivo de petición más frecuente de AM (12,9%), solo por detrás de las fístulas durales (41,9%) y los tumores vertebrales (20,4%), lo que nos indica que es una prueba solicitada de forma relativamente frecuente en las MOD y útil en el manejo de esta entidad.
Su utilidad viene dada en la mayoría de los casos porque permitió descartar de forma definitiva la existencia de patología vascular subyacente (91,7%), lo que, junto a la realización de otras pruebas complementarias y el seguimiento clínico, posibilitó al neurólogo clínico llegar a un diagnóstico final en todos los pacientes (tabla 1).
Además, en uno de los casos (8,3%) la AM permitió detectar una fístula dural cervical subyacente (fig. 1). Las fístulas durales de localización cervical son poco frecuentes, ya que la mayoría de ellas afectan al segmento torácico-lumbar, aunque pueden causar clínicamente como una mielopatía progresiva (al igual que las fístulas durales intracraneales complicadas [gradoV de Cognard]), por lo que deben incluirse en el diagnóstico diferencial de las MOD18,19.
Más allá de esta aplicación en las MOD, nuestra serie de 93 pacientes confirma que la indicación principal de AM en la práctica real es la confirmación de fístulas durales y tumores vertebrales (41,9% y 20,4%), donde la rentabilidad diagnóstica es muy elevada (69,2% y 100%) y la realización de la prueba es imprescindible para la programación del tratamiento. Sin embargo, su papel dentro del diagnóstico de las malformaciones vasculares diagnosticables por RM y angiográficamente silentes, como los cavernomas (dos casos) o los mal llamados «angiomas» (uno), es más dudoso, ya que no está claro qué información de interés aportan (ninguna en nuestros casos). Algo similar ocurre en el contexto del infarto medular, donde solo en extraordinarias ocasiones se puede observar la interrupción del flujo en la arteria espinal anterior. Un caso particular lo constituyen los hematomas epidurales espinales espontáneos, frecuente causa de petición de la prueba en nuestra serie (8,6%) y donde nunca se encontró una causa subyacente. La elevada dosis de contraste y radiación de la AM y las potenciales complicaciones deben llevar a la valoración cuidadosa de su indicación en estas patologías.
En nuestra serie, la morbilidad asociada a la realización de esta prueba fue baja, en concreto un paciente que presentó síntomas sensitivos autolimitados (dolor, adormecimiento y disestesias) en la zona lumbar y ambas piernas tras la inyección selectiva de contraste en una arteria segmentaria D10 izquierda. Esta baja tasa de complicaciones coincide con otras series similares y sugiere que la realización de la AM diagnóstica en centros de referencia es una prueba razonablemente segura.
Hasta nuestro conocimiento, esta es la segunda serie más numerosa de la literatura en el análisis global de las indicaciones y la rentabilidad de las AM, después de la de Chen y Gailloud6. Las revisiones más recientes sobre el tema3,4 analizan series de menor tamaño y centradas en patologías concretas6-15, pero no muestran las indicaciones reales de la prueba en un centro de neurorradiología vascular intervencionista ni su rentabilidad en cada una de ellas. Esta serie puede aportar más datos a la poca bibliografía existente.
Este estudio presenta limitaciones metodológicas. Es un estudio retrospectivo cuyo objetivo es simplemente reflejar las diferentes indicaciones de la prueba en la práctica radiológica real y evaluar su utilidad en el manejo de las MOD, un aspecto no estudiado de forma específica en la poca literatura previa existente sobre el tema.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.