Las limitaciones para realizar actividades funcionales en niños y adolescentes con parálisis cerebral son importantes. El empleo de sistemas de realidad virtual constituye un nuevo enfoque de tratamiento que refuerza el aprendizaje motor orientado a tareas. El objetivo del presente trabajo consiste en analizar qué repercusión tiene el empleo de sistemas de realidad virtual en la mejora y adquisición de habilidades funcionales; y evaluar la evidencia científica existente para determinar qué fuerza de recomendación tienen dichas intervenciones.
DesarrolloSe incluyeron todos los artículos disponibles a texto completo independientemente de su metodología. Se consultaron las siguientes bases de datos: Pubmed (Medline), PEDro, Embase (OVID-Elsevier), Cochrane Library Plus, Medline (OVID), CINHAL, ISI web Knowledge. Se evaluaron la calidad metodológica, el nivel de evidencia científica y la fuerza de las recomendaciones con las herramientas: Critical Review Form-Quantitative Studies and the Guidelines for Critical Review Form-Quantitative Studies y U.S. Preventive Services Task Force. Finalmente, se incluyeron 13 artículos y se reclutó a 97 participantes. Se obtuvieron mejoras significativas en medidas de resultado que evalúan el control postural y el equilibrio, la funcionalidad del miembro superior, el control selectivo articular y la marcha.
ConclusionesLa guía posee algunas limitaciones: número de pacientes reclutados, diversidad clínica y rango de edad; así como la calidad metodológica de los ensayos existentes. La realidad virtual es una prometedora herramienta en el tratamiento de niños con parálisis cerebral. Existe evidencia científica con fuerza de recomendación aceptable para el empleo de sistemas de realidad virtual en el tratamiento de la parálisis cerebral.
The limitations in performing functional activities in children and adolescents with cerebral palsy are important. The use of virtual reality systems is a new treatment approach that reinforces task-oriented motor learning. The purpose of this guide is to study the impact of the use of virtual reality systems in the improvement and acquisition of functional skills, and to evaluate the scientific evidence to determine the strength of recommendation of such interventions.
DevelopmentAll available full-text articles, regardless of their methodology, were included. The following data bases were consulted: PubMed (Medline), PEDro, EMBASE (OVID-Elsevier), Cochrane Library, Medline (OVID), CINAHL, ISI Web Knowledge. An assessment was made of methodological quality, the level of scientific evidence, and the strength of recommendations using the tools: Critical Review Form - Quantitative Studies and the Guidelines for Critical Review Form - Quantitative Studies and U.S. Preventive Services Task Force. Finally, we included 13 articles and 97 participants were recruited. We obtained significant improvements in outcome measures that assessed postural control and balance, upper limb function, the selective joint control, and gait.
ConclusionsThe guide has some limitations: the limited number of patients enrolled, clinical diversity and age range, as well as the methodological quality of existing trials. Virtual reality is a promising tool in the treatment of children with cerebral palsy. There is strong scientific evidence of an acceptable recommendation for the use of virtual reality systems in the treatment of cerebral palsy.
La parálisis cerebral (PC) se describe como una serie de trastornos del desarrollo motor y postural, que causa limitaciones funcionales atribuidas a lesiones no progresivas que ocurren en el desarrollo del sistema nervioso central del feto o del niño1,2. Tradicionalmente se ha descrito en función del tipo de daño (espasticidad, hipotonía, discinesia y ataxia) y su topografía (hemiparesia, diparesia y tetraparesia), ya que hasta hace poco no existían métodos estandarizados para clasificar la parálisis cerebral en relación a los subtipos y la gravedad de las dificultades motoras. El Gross Motor Function Clasification System (GMFCS) fue desarrollado para clasificar a los niños con diagnóstico de parálisis cerebral en los niveles de movilidad funcional y consta de 5 niveles que van desde I, que incluye a los niños con mínima o ninguna disfunción en relación a la movilidad en la comunidad, hasta V, que incluye a los niños que son totalmente dependientes y necesitan ayuda para desplazarse1. La PC representa la causa más común de discapacidad física en la infancia pero no se conoce con exactitud su incidencia y prevalencia a nivel mundial2. Gracias a los registros de base poblacional, se estima que la prevalencia de la PC en países desarrollados es de 2-2,5 casos por cada 1.000 recién nacidos vivos. Actualmente, la probabilidad de supervivencia incluso en las formas más graves de PC es alta, lo que implica una inversión económica creciente. En EE. UU. se estimó que los costes directos (revisiones médicas, ingresos hospitalarios, servicios de asistencia y adaptación de la vivienda) e indirectos (repercusión en la productividad laboral) derivados de la PC durante el año 2003, ascendían a 11.500 millones de dólares3.
Parálisis cerebral y funcionamientoEl desarrollo de habilidades en niños con PC está restringido por múltiples factores para la realización de actividades voluntarias tanto manipulativas como de movilidad, que van acompañadas por restricciones en la función postural4.
El control postural normal requiere de la organización de la información sensorial procedente de los sistemas visual, propioceptivo y vestibular, que proporcionan información acerca de la posición y el movimiento del cuerpo en el entorno, así como la coordinación de esta información con las acciones motrices. El sistema propioceptivo, llamado «sexto sentido», proporciona la base para saber dónde está nuestro cuerpo en el espacio, y comprende componentes estáticos (posición) y dinámicos (movimiento). En la producción del movimiento coordinado, el feedback propioceptivo es crítico para el correcto control muscular, el control de los segmentos durante un movimiento multiarticular, la trayectoria del movimiento y nos aporta modelos internos de representación corporal que nos sirven para la adquisición y adaptación de habilidades motrices5.
El control postural en las personas con PC está condicionado por los sistemas neuromuscular y musculoesquelético. Su sistema neuromuscular tiene una capacidad precaria para coordinar múltiples músculos en las sinergias posturales, lo que deriva en problemas de: secuenciación, tiempo de activación de respuestas posturales y problemas de adaptación postural según las demandas del entorno. El principal problema a nivel musculoesquelético en estos pacientes es la alineación corporal. La falta de una correcta relación entre los segmentos corporales repercute en un cambio en la posición del cuerpo con referencia del centro de gravedad y la base de sustentación, impidiéndoles crear estrategias de movimiento adecuadas6,7.
La introducción de sistemas de realidad virtual (RV) en la rehabilitación de los niños y adolescentes con PC es una nueva herramienta de tratamiento con múltiples objetivos funcionales.
Realidad virtualEntendemos por RV aquella tecnología computarizada que proporciona feedback sensorial artificial, en un formato en que el usuario obtiene experiencias similares a actividades y eventos que acontecen en la vida real8,9. Proporciona un aprendizaje motor en las tres dimensiones del espacio, correspondiente al movimiento que se realiza en el mundo real8.
Las características que definen a los sistemas de RV son la interacción y la inmersión. La interacción con el sistema se consigue a través de diversos canales multisensoriales (vista, oído, tacto e incluso olfato) y la inmersión se considera el grado en que la persona se siente envuelto en el entorno virtual10,11. Ambas características definen el «grado de presencia» que es la sensación de «estar allí». Se necesita un elevado grado de presencia para conseguir manipular los procesos cognitivos que intervienen en el control motor10,12, por tanto, se obtendrá mayor compromiso del usuario con el sistema cuanto más inmersivo sea el mismo.
La RV posee tres elementos claves que intervienen en el aprendizaje motor:
- –
Repetición. La plasticidad es dependiente de la práctica. La repetición mejora el aprendizaje de habilidades motoras y funcionales13.
- –
Feedback sensorial. Es sabida la importancia de la estimulación multisensorial en la rehabilitación de los niños con PC ya que se trata de una afectación global. Con el trabajo a través de diferentes canales, se obtiene un máximo desarrollo de la redes neuronales14. Los entornos virtuales proporcionan una masiva e intensiva estimulación sensoriomotriz, necesaria para inducir una reorganización cerebral13.
- –
Motivación del sujeto. Se consigue al enfocar las diferentes actividades que conforman la terapia del sujeto de una manera amena y atractiva15.
En neurorrehabilitación pediátrica es esencial proponer programas de intervención flexibles e individualizados. La RV puede alcanzar esta individualización y flexibilidad ya que nos permite integrar en el programa de intervención las propias preferencias del niño, mejorar su atención y motivación por la tarea, y aumentar el feedback sensorial. Estas técnicas aumentan el compromiso con la terapia, lo que supone un mayor éxito en los aprendizajes11. Además, proporcionan estrategias de intervención estructuradas y sistemáticas, y el terapeuta tiene total control sobre el sistema para realizar las modificaciones necesarias y para reproducir sesiones exactas. Permite desarrollar plataformas de telerrehabilitación, donde los terapeutas pueden seguir la evolución del paciente16.
Uno de los principales problemas en neurorrehabilitación es la generalización de los aprendizajes para transferirlos a nuevos entornos de la vida real. Este es uno de los objetivos más difíciles de las intervenciones, por lo que introducir estrategias para maximizar la generalización es parte del plan de tratamiento. La RV está diseñada para simular situaciones reales, tiene un alto grado de «validez ecológica» (grado en que un experimento se asemeja a la vida real), incrementando la probabilidad de que las habilidades aprendidas sean transferidas a la vida real. Ofrece seguridad en entornos realistas que en la vida real pueden ser peligrosos para los niños con PC y desarrolla la confianza y la autoeficacia en un ambiente seguro, preparando al niño para abordar la tarea en el mundo real10.
Sistemas de realidad virtual empleados en neurorrehabilitaciónExisten tres grandes grupos de sistemas de realidad RV en función del tipo de interacción que ofrecen entre la persona y el sistema: basados en gestos, basados en el feedback y basados en el contacto (sensaciones hápticas)10. Han sido empleados en neurorrehabilitación:
- –
IREX®(Interactive rehabilitation and exercise Systems, Gesture Tek). Sistema inmersivo de RV que integra la imagen del paciente en una escena virtual, el cual puede verse a sí mismo moviéndose e interactuando con objetos virtuales a tiempo real. Permite diseñar programas de ejercicios interactivos para articulaciones individuales, movimientos combinados o funcionales de todo el cuerpo. No requiere el uso de otros dispositivos, por lo que permite total libertad de movimiento17,18.
- –
Mandala Gesture Xtreme® (Vivid Group). Sistema inmersivo de RV basado en el movimiento del usuario, al que traslada dentro de experiencias virtuales. Permite el movimiento activo libre del usuario sin necesidad de otros dispositivos. El grupo de Vivid ha creado diferentes software para ejecutar en su sistema Mandala GX: 5 de entretenimiento, 7 títulos educativos, 9 de deportes y 6 de «teatro virtual». Permite la opción multijugador19-21.
- –
CAVE® (Fakespace). Habitación con un suelo y tres paredes (una frontal y dos laterales) sobre cuyas superficies se proyectan imágenes en 3D a alta resolución, creando la ilusión de estar dentro del entorno virtual. Sistema inmersivo, equipado con un dispositivo capaz de medir el control postural reactivo, registrando el movimiento del cuerpo. Permite varios usuarios12,22.
- –
BNAVE®(Balance Near Automatic Virtual Environment). Es un sistema inmersivo con imágenes estereoscópicas, en el que se proyecta el entorno virtual sobre todo el campo de visión del paciente, quien se encuentra colocado sobre una plataforma de fuerzas en el centro de la habitación virtual. Los datos registrados por el BNAVE son el movimiento de la cabeza, el centro de presión del pie y señales electromiográficas15.
- –
HEAD MOUNTED DISPLAYS® (HMD). Es la prueba de oro de los sistemas inmersitos, ya que proporciona imágenes a la más elevada resolución, así como por su proximidad a los ojos. Consiste en un dispositivo monocular o binocular, y gracias a que se encuentra sujeto a la cabeza del usuario; este puede seguir sus movimientos, consiguiendo así que se sienta integrado en los ambientes creados por ordenador23. Posee numerosas críticas en cuanto a que: restringe el movimiento, es pesado, causa mareo, proporciona un limitado campo visual y es incómodo19-21.
- –
Sistemas hápticos. Son aquellos que utilizan robots para generar interacción entre el usuario y la realidad virtual. NJIT-RAVR®, GENTLE-S®, MIT-Manus®, PneuWREX®, RTGERS MASTER II-ND® y DATA GLOVES®, proporcionan efectos hápticos durante las actividades de miembro superior en entornos virtuales. LOKOMAT® (Hocoma) y CAREN System® (Motek) son sistemas diseñados para facilitar el entrenamiento de la marcha, y ambos pueden ser integrados con RV presentando escenarios virtuales de marcha en una pantalla frente al sujeto13,24-26.
- –
Sistemas de bajo coste. Se han utilizado en neurorrehabilitación:
- 1.
Wii® (NINTENDO). La consola Wii de Nintendo es un videojuego interactivo y basado en el movimiento. El jugador es representado por un avatar dentro del entorno virtual. Un control remoto que se sostiene en la mano mide los movimientos del jugador y estos son trasladados a la pantalla; este control remoto detecta cambios en la aceleración y la orientación, y el sistema ajusta el feedback de acuerdo con ello. El control remoto de Wii proporciona feedback háptico y los juegos abundante feedback visual y auditivo, la oportunidad de participar varios jugadores y diferentes niveles de dificultad. Posee diferentes aplicaciones: Wii Sports®, Wii Fit® (Balance Board)27,28.
- 2.
PlayStation® (SONY). La aplicación EyeToy® y el mando Move® permiten al usuario entrar en contacto con infinidad de experiencias virtuales29-31.
- 3.
Xbox® (MICROSOFT). Su sistema Kinect® permite al usuario jugar sin mando y, por tanto, mover libremente el cuerpo. Utiliza un sensor de movimiento que controla todo el cuerpo32.
- 1.
El objetivo de realizar esta guía de práctica clínica es analizar qué repercusión tiene el empleo de diferentes sistemas de RV en la mejora y adquisición de habilidades funcionales en niños y adolescentes con PC, y evaluar la evidencia científica existente para determinar qué fuerza de recomendación tienen dichas intervenciones.
Material y métodosEstrategia de búsquedaSe realizó una búsqueda bibliográfica hasta marzo de 2011, sin restricción de idiomas y con límite de antigüedad de los ensayos en el año 2000.
Las fuentes de información y palabras clave empleadas fueron las siguientes:
- –
Bases de datos: Pubmed (Medline), PEDro, Embase (OVID-Elsevier), Biblioteca Cochrane Plus, Medline (OVID), CINHAL, ISI web Knowledge.
- –
Estrategia de búsqueda: 1) cerebral palsy, 2) virtual reality, 3) 1 and 2, 4) Balance, 5) 1 and 4, 6) postural control, 7) 1 and 6, 8) 2 and 4, 9) 2 and 6, 10) somatosensory development, 11) 1 and 10, y 12) motor learning.
La búsqueda se complementó con el rastreo de aquellas citas de los ensayos y revisiones encontrados9–11,16,33,34, que eran de interés para el objetivo de esta guía.
Se escribió a dos autores para conseguir dos ensayos19,35 que no se encontraban a texto completo en las bases de datos a las que se tuvo acceso.
Criterios de inclusión de estudios a la guíaTipo de estudiosLa misión de esta guía de práctica clínica consiste en recopilar estudios con el mayor nivel de evidencia; sin embargo, la novedad de la intervención en niños con PC y el escaso número de artículos en la literatura, obliga a recopilar todos los artículos disponibles aunque tengan niveles de evidencia más bajos. A pesar de ello, todos los artículos fueron revisados y evaluados de forma crítica por medio de los instrumentos oportunos.
Tipo de participantesSe incluyeron aquellos ensayos cuyos participantes fuesen exclusivamente niños y/o adolescentes de 4 a 18 años, afectados de parálisis cerebral sin importar el diagnóstico motor y el nivel de afectación.
Tipo de intervenciónSe incluyeron las intervenciones realizadas con la población diana, que consistiesen en el empleo aislado de sistemas de realidad virtual para el entrenamiento de habilidades funcionales, o incluyesen un sistema de realidad virtual como complemento a otra intervención o sistema, evaluando la mejora de los resultados mediante la aplicación combinada.
Tipo de medidas de resultadoLas medidas de valoración de los participantes debían pertenecer a alguno de los siguientes grupos:
- –
Herramientas estandarizadas y validadas de funcionalidad motriz: Gross Motor Function Classification System (GMFCS)36, Canadian Occupational Performance Measure (COPM)37, Sitting Assessment for children with Neuromotor Dysfunction (SACND)38, Bruininks-Oseretsky Test of motor Proficiency (BOTMP)39, Pediatric Motor Activity Log questionnaire (PMAL)40, Fugl-Meyer assessment (FMA)41, Test de Jebsen42, Peabody Developmental Motor Scales (PDMS-2)43, Quality of Upper Extremity Skills Test (QUEST)44, Melbourne Assessment of Unilateral Upper Limb Function Test (MAUULF)45, Movement Assessment Batery for Children (mABC-2)46 y Standardized Walking Obstacle Course (SWOC)47.
- –
Características de la marcha: variables espaciotemporales (velocidad, longitud del paso, simetría), test de la marcha de 1 minuto48 y test de la marcha de 6 minutos.
- –
Características de la posición estática (distribución de pesos, alineación articular, simetría)27,49.
- –
Rango de movilidad articular: goniometría18.
- –
Participación activa/fuerza muscular: biofeedback, electromiografía (EMG) de superficie50.
- –
Técnicas de diagnóstico por imagen: resonancia magnética funcional (RMf)17,29.
Dos autores (fisioterapeutas con antecedentes en el tratamiento de niños con PC) (EM, FM) realizaron el cribado (screening) de forma independiente de los títulos y los resúmenes de las búsquedas electrónicas y de las actas de congresos más correspondencia acerca de los ensayos no publicados. Se compararon los ensayos seleccionados por cada autor. Los autores discutieron los ensayos en los casos en que hubo desacuerdo. Para los ensayos que potencialmente cumplían con los criterios de inclusión, se obtuvieron los trabajos completos. Se evaluó la calidad metodológica de los mismos mediante la herramienta Critical Review Form-Quantitative Studies and the Guidelines for Critical Review Form-Quantitative Studies51. Para examinar el nivel de evidencia y la fuerza de las recomendaciones de estos estudios, y así ayudar en la selección de la mejor evidencia para tomar decisiones en la práctica clínica, se empleó el U.S. Preventive Services Task Force (USPSTF)52.
Se extrajeron de forma estandarizada los siguientes datos de cada ensayo: tamaño muestral, edad, sexo; diagnóstico motor de los participantes y nivel de afectación (GMFCS); intensidad de la intervención y cointervenciones; sistema de realidad virtual empleado; medidas de valoración empleadas; principales resultados obtenidos.
ResultadosDescripción de los estudiosSe identificaron 34 ensayos a través de las búsquedas en las bases de datos, de los cuales se excluyeron 2117,19,23,25-27,49,53-66 por no cumplir los criterios de inclusión de estudios en este trabajo (tabla 1). Finalmente, se incluyeron 13 estudios18,20,21,29-31,35,50,67-71, de los que se extrajeron los datos, incluyéndose de este modo 97 participantes.
Tabla de estudios excluidos
| Referencia | Motivo de exclusión |
| Brütsch et al.17 | Diagnóstico de sujetos de estudio no es exclusivamente PC |
| Weiss et al.19 | Los participantes son adultos |
| Steele et al.23 | Evalúa la modulación del dolor. No emplea ninguna escala de valoración de la funcionalidad motriz |
| Koening et al.25 | Evalúa sujetos sanos |
| Baram et al.26 | Los participantes sobrepasan el rango de edad para los criterios de inclusión |
| Huber et al.27 | Actualización de un artículo ya incluido31 |
| Akhutina et al.49 | No emplea medidas de valoración estandarizadas |
| Qiu et al.53 | Medida de resultado creada por autores |
| Harris et al.54 | Evalúa la motivación. No emplea ninguna escala de valoración de la funcionalidad motriz |
| Reid et al.55 | Evalúa la alegría. No emplea ninguna escala de valoración de la funcionalidad motriz |
| Miler et al.56 | No emplea ninguna escala de valoración de la funcionalidad motriz |
| Reid et al.57 | Evalúa autoeficacia. No emplea ninguna escala de valoración de la funcionalidad motriz |
| Reid et al.58 | Evalúa experiencia persona-ambiente. No emplea ninguna escala de valoración de la funcionalidad motriz |
| Golomb et al.59 | Actualización de un artículo incluido31 |
| Brütsch et al.60 | El diagnóstico de los sujetos del estudio comprende diferentes desórdenes de la marcha, no exclusivamente PC |
| Montesano et al.61 | No emplea medidas de valoración de funcionalidad motriz estandarizadas |
| Golomb et al.62 | Actualización de un artículo incluido31 |
| Kirshner et al.63 | No emplea medidas de valoración de la funcionalidad motriz |
| Guberek et al.64 | Evalúa el nivel de cooperación y la satisfacción, no medidas de valoración de la funcionalidad motriz |
| Odle et al.65 | Evalúa mediante cuestionarios a los terapeutas y evalúa tareas funcionales pero sin tomar como medidas de valoración test o baterías estandarizadas |
| Brien et al.66 | Actualización de un artículo incluido30 |
Los participantes incluían cualquier afectación a nivel topográfico. La calidad del tono en 67 de ellos era espástica20,21,29-31,50,67,68,70,71, 1 participante era discinético, 1 era atáxico68, 10 hipotónicos29, en 12 participantes no aparecen datos a cerca de la calidad del tono18,35,69, y los 6 restantes eran controles sanos30. 7 de los estudios evalúan el nivel de afectación de los participantes con el Gross Motor Function Classification System (GMFCS) en niveles entre I y V20,21,29,30,50,68,70,71.
La edad de los pacientes oscilaba entre los 4 y los 17 años. El sexo de los participantes se repartió en 53 hombres y 34 mujeres, y de los 10 participantes que restan no existen datos acerca del sexo20,21. Se estudiaron las siguientes cuestiones.
En tres estudios18,20,70, las variaciones en el control postural y el equilibrio tras el empleo de sistemas de RV en un total de 10 participantes. Seis trabajos30,35,50,67,68,70 midieron en 52 participantes la mejora de la funcionalidad de los miembros superiores tras el entrenamiento con RV. Dos ensayos30,71 evaluaron en 17 participantes el incremento del control selectivo y del rango articulares. Otros dos estudios50,68 valoraron los cambios en diferentes variables o aspectos de la marcha en un total de 29 participantes. En 2 ensayos31,69 se empleó como medida de valoración de resultados la RMf, para medir los cambios que acontecían en la corteza motora de 4 participantes al entrenar habilidades funcionales del miembro superior mediante el empleo de sistemas de RV. Un estudio30 comparó ejercicios convencionales de movilidad articular selectiva, con los mismos ejercicios realizados bajo una condición de RV en 16 participantes.
Respecto de las cointervenciones, 3 estudios emplean otros medios como cointervención con sistemas sencillos de RV. Kott et al.50 emplean una pasarela rodante para el entrenamiento de la marcha en un entorno virtual; Cikajlo et al.71 emplean un sistema de dinamometría isocinética; y Fluet et al.35 utilizan un dispositivo robótico háptico (NJIT-RAVR®) para el entrenamiento de habilidades funcionales del miembro superior hemiparético. En 2 estudios31,68 realizaron intervenciones de telerrehabilitación. Por último, en 5 estudios18,20,35,67,70 la RV se combinó con otros tratamientos; 8 participantes20,67,70 mantuvieron sus tratamientos de fisioterapia y terapia ocupacional durante el periodo del estudio, 2 sólo recibieron fisioterapia18 y 3 recibieron una terapia específica de restricción del movimiento del miembro superior sano35.
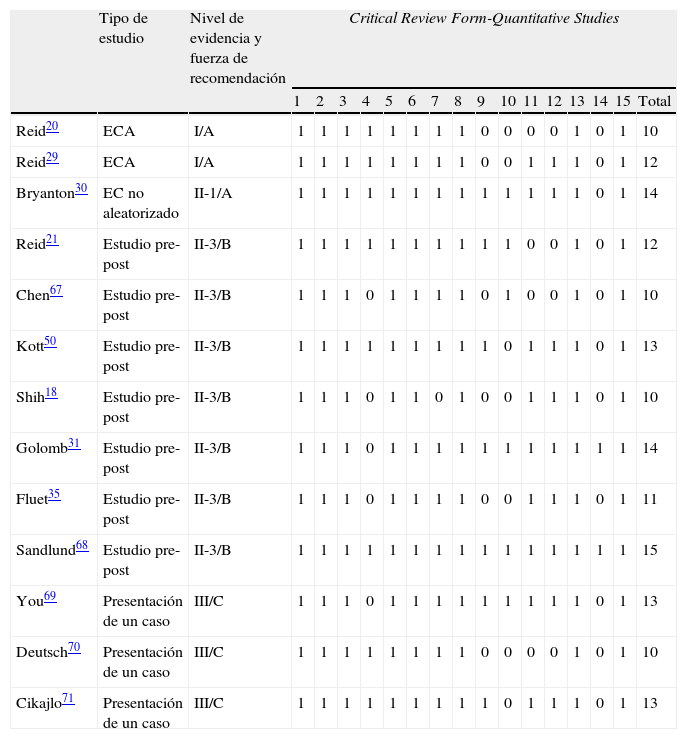
Calidad metodológicaLa calidad metodológica de los estudios para la herramienta Critical Review Form-Quantitative Studies and the Guidelines for Critical Review Form - Quantitative Studies, de una puntuación máxima de 15, oscila entre 10-15 puntos. Dos de los estudios son ensayos clínicos aleatorios20,29, un estudio es un ensayo controlado no aleatorizado30; 7 son estudios de análisis pre-post18,21,31,35,50,67,68 y 3 son presentaciones de un caso69-71.
El nivel de evidencia para el USPSTF de los ensayos incluidos varía de I-III y la fuerza de recomendación está repartida entre A, B y C (tabla 2).
Puntuaciones para la calidad metodológica, el nivel de evidencia y la fuerza de recomendación
| Tipo de estudio | Nivel de evidencia y fuerza de recomendación | Critical Review Form-Quantitative Studies | ||||||||||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | Total | |||
| Reid20 | ECA | I/A | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 0 | 0 | 0 | 1 | 0 | 1 | 10 |
| Reid29 | ECA | I/A | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 0 | 1 | 1 | 1 | 0 | 1 | 12 |
| Bryanton30 | EC no aleatorizado | II-1/A | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 1 | 14 |
| Reid21 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 0 | 1 | 0 | 1 | 12 |
| Chen67 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 1 | 0 | 1 | 0 | 0 | 1 | 0 | 1 | 10 |
| Kott50 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 0 | 1 | 13 |
| Shih18 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 0 | 1 | 1 | 0 | 1 | 0 | 0 | 1 | 1 | 1 | 0 | 1 | 10 |
| Golomb31 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 14 |
| Fluet35 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 1 | 0 | 0 | 1 | 1 | 1 | 0 | 1 | 11 |
| Sandlund68 | Estudio pre-post | II-3/B | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 15 |
| You69 | Presentación de un caso | III/C | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 1 | 13 |
| Deutsch70 | Presentación de un caso | III/C | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 0 | 0 | 0 | 1 | 0 | 1 | 10 |
| Cikajlo71 | Presentación de un caso | III/C | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 0 | 1 | 1 | 1 | 0 | 1 | 13 |
ECA: ensayo controlado aleatorizado.
Dos estudios son ECA20,29. Reid20 en 2002 evaluó el control postural en sedestación en 6 participantes, obteniendo mejoras importantes a nivel del tono postural, alineación postural, estabilidad proximal y equilibrio, mediante la herramienta SACND, pero no proporciona datos del análisis estadístico de los resultados, por lo que es necesario ser cautelosos en la lectura de los mismos. Sin embargo, en su siguiente estudio controlado y aleatorizado29, Reid realizó un correcto análisis estadístico en 31 pacientes sometidos a una intervención con el mismo sistema de RV, pero esta vez evaluó la funcionalidad del miembro superior mediante herramientas estandarizadas. Concluyó que no hubo resultados estadísticamente significativos para recomendar dicha intervención, encontrando únicamente diferencias significativas entre grupos para la subescala de aceptación social del SPPC, p=0.02 (QUEST p=0,43; COPM p=0,12, p=0,41).
Nivel de evidencia II-1. Fuerza de recomendación ABryanton et al.30 realizaron un ensayo controlado no aleatorizado en el que sometieron a 16 participantes, 10 afectados de PC y 6 controles sanos, a una intervención para comparar la RV frente a los ejercicios convencionales en el trabajo analítico de tobillo. Los principales resultados revelaron que: obtuvieron más repeticiones mediante los ejercicios convencionales para ambos grupos (p<0,04), emplearon un mayor tiempo promedio para realizar una repetición en el escenario de RV que en los ejercicios convencionales en ambos grupos (p<0,01), consiguieron un mayor rango de movimiento activo bajo la condición de RV (controles sanos p<0,03, PC p=0,09), y se consiguió un mayor tiempo de mantenimiento de la postura para la RV por tratarse de una intervención orientada a una tarea.
Nivel de evidencia II-3. Fuerza de recomendación BSiete ensayos son estudios pre-post18,21,31,35,50,67,68. Cuatro de ellos realizaron intervenciones para evaluar la funcionalidad del miembro superior21,31,35,67. Todos estos trabajos obtuvieron un aumento de la participación activa de los miembros superiores afectados en actividades funcionales, en la coordinación y en la calidad del movimiento, aunque no se obtuvieron cambios estadísticamente significativos. Solo en un ensayo35, el tiempo empleado para los movimientos descendió un 26% (p=0,028) y aumentó la longitud de la trayectoria (p=0,003), pero no hubo diferencias significativas estadísticamente en cuanto a la suavidad de la trayectoria de movimiento de la mano (p=0,067). Golomb et al.31 confirman una mejora del estado óseo del antebrazo tras su intervención y emplean como medida de valoración la RMf, obteniendo resultados estadísticamente significativos para la activación de la corteza motriz tras la intervención (p<0,001). Shih et al.18 realizaron un estudio pre-post con dos participantes en el que evaluaron el control postural y el equilibrio mediante un sistema de bajo coste de RV. Obtuvieron diferencias estadísticamente significativas (p<0,01) en ambos participantes entre las fases de intervención y no intervención para el mantenimiento de la postura simétrica predeterminada. Los otros dos estudios pre-post50,68 valoraron aspectos de la marcha. Obtuvieron mejoras significativas en cuanto al aumento de la velocidad de la marcha y la longitud del paso (p=0,02), mejora del desarrollo de habilidades para el GMFCS en su dimensión E (p=0,05)50 y aumento del rendimiento motor (mABC p=0,039). No se obtuvieron cambios significativos para el test de marcha de 1 minuto (p=0,078) ni para el BOTMP (p=0,072)68.
Nivel de evidencia III. Fuerza de recomendación CLos 3 ensayos restantes69-71 son presentaciones de una caso. You et al.69 obtuvieron un incremento del uso y la calidad del movimiento del miembro superior afecto durante actividades funcionales y evaluaron la activación de la corteza sensoriomotriz en un niño con hemiparesia (p<0,001). Deutsch et al.70 valoraron el control postural y la movilidad funcional en la marcha medida en pasos/metros recorridos en un adolescente con diparesia espástica. Tras la intervención hubo una disminución del balanceo de un 60% y un incremento en la funcionalidad de la marcha (15 p/4m preintervención, durante el tiempo de una sesión a 250 p/76,2m, 12 semanas postintervención). Cikajlo et al.71 evaluaron el torque de rodilla mediante dinamometría isocinética bajo una condición de RV y obtuvieron resultados estadísticamente significativos para la velocidad del movimiento selectivo (p<0,05) y una respuesta muscular más coordinada y potente medida con EMG de superficie.
DiscusiónEl objetivo de esta guía consiste en evaluar qué repercusión tiene el empleo de diferentes sistemas de RV en la mejora y la adquisición de habilidades funcionales en niños y adolescentes con PC, y evaluar la evidencia científica existente para determinar qué fuerza de recomendación tienen dichas intervenciones.
Se trató de recopilar los estudios de mayor evidencia, pero dada la novedad de las intervenciones con RV en pacientes con PC, hubo que incluir los mejores artículos encontrados en la literatura, a pesar de poseer un nivel de evidencia bajo, por lo que es necesario hacer una lectura precavida de los resultados. Se cree que se identificaron todos los estudios relevantes con la estrategia de búsqueda y con el rastreo de referencias de los artículos y revisiones encontrados.
Inicialmente se trató de realizar una revisión sistemática, pero la escasez de ECA no justificaba la realización de la misma, por lo que se empleó la herramienta USPSTF para determinar la evidencia científica y la fuerza de recomendación de las intervenciones con RV de la bibliografía encontrada, y así realizar una revisión basada en la evidencia o guía de práctica clínica.
Los artículos incluyen una gran variabilidad de pacientes en cuanto a edad (4-17 años), nivel de afectación (GMFCS I-V), topografía (hemiparesia, diparesia, tetraparesia) y calidad del tono (espasticidad, discinesia, ataxia, hipotonía).
Los 13 estudios incluidos en esta guía muestran que el entrenamiento con RV produce mejoras en actividades funcionales tales como el mantenimiento del equilibrio y el control postural, la calidad del movimiento de los miembros superiores, el control selectivo articular, y el patrón de marcha. Existe un máximo nivel de evidencia para recomendar RV en el entrenamiento del equilibrio y la funcionalidad del miembro superior.
En todos los ensayos los participantes son los mismos desde el inicio hasta el final, por lo que se puede decir que todos cumplen con el análisis por intención de tratar. En la mayoría de los casos, son estudios pilotos y estudios de prueba de concepto, cuya misión posterior es ampliar su muestra y convertirse en estudios con diseños metodológicos más complejos.
Los ensayos incluidos emplean sistemas inmersivos y hápticos de RV, por lo que todos proporcionan una gran cantidad de feedback sensorial. Aunque la literatura revela que a mayor inmersión, mayor realismo de las experiencias y, por tanto, mayor compromiso del paciente con la terapia, no se puede establecer una relación directa en los resultados obtenidos. No obstante, los sistemas para los que existe la máxima fuerza de recomendación son altamente inmersivos (IREX®, Mandala® GX).
En líneas generales, los estudios revelan un fuerte compromiso de los participantes con la intervención, ya que a penas existen informes de deserción. Únicamente revelan deserción los 2 ensayos que consisten en intervenciones de telerrehabilitación31,68, de lo que se deduce que aunque la telerrehabilitación es una prometedora herramienta para que todos los pacientes tengan acceso a programas de rehabilitación, esta debe ir acompañada de una supervisión constante y una modificación frecuente de la intervención, evitando así que los pacientes caigan en la desmotivación por las tareas, especialmente si se trata de niños y adolescentes.
Numerosos trabajos de Denise Reid54-58 que emplean sistemas de RV en intervenciones con pacientes afectados de PC, se apoyan en las teorías de autoeficacia y aprendizaje motor para justificar su aplicación, y obtienen importantes resultados en cuanto a la motivación, autocontrol, placer y socialización de sus participantes, al permitirles el acceso a experiencias que de otro modo estarían restringidas para ellos por su accesibilidad o peligrosidad.
En cuanto a la generalización de aprendizajes, la mayoría de los ensayos realizan un análisis pre-postintervención, siendo la valoración postintervención prácticamente inmediata a la intervención. Solo un artículo67 realiza seguimiento, pues se evalúa a los participantes cuatro semanas después de la intervención, obteniéndose un mantenimiento parcial de los efectos de la misma, por lo que no se puede hablar de un mantenimiento en el tiempo de los aprendizajes con los datos extraídos de los estudios.
No existen datos concluyentes en la literatura sobre la superioridad de las intervenciones con RV en niños y adolescentes con PC con respecto a otros métodos o conceptos de rehabilitación. Sólo uno de los estudios incluidos compara ejercicios convencionales con los mismos bajo una condición de RV. Según este estudio, el único aspecto en el que la RV es superior a la terapia convencional, es en que la RV está orientada a una tarea y, por tanto, los participantes persisten en la misma hasta concluirla.
Esta guía de práctica clínica presenta algunas limitaciones que deben indicarse. Incluye artículos con una metodología cuestionable y niveles de recomendación bajos, además la muestra de participantes es pequeña, de una gran diversidad clínica, y con un amplio rango de edad, lo que condiciona la experiencia de movimiento y por tanto, las habilidades adquiridas en muchos de los participantes. En definitiva, se debe realizar una lectura cuidadosa y crítica de los resultados.
ConclusionesEsta guía clínica incluye artículos con niveles aceptables de recomendación de las distintas intervenciones con RV; sin embargo, se considera fundamental abrir nuevas líneas de investigación que comparen el empleo de sistemas de RV con otros procedimientos terapéuticos con objeto de justificar los costes de los sistemas. Estas líneas de investigación deben fundamentarse en estudios bien diseñados de rigurosa calidad metodológica. Con respecto a los diferentes equipos de RV, se recomienda realizar estudios que evalúen el empleo de dispositivos de bajo coste, ya que son productos comerciales con grandes ventajas con respecto a otros diseñados con objetivos específicamente terapéuticos (precio económico, accesibilidad, buen servicio técnico, fácilmente actualizables con nuevas tecnologías y no necesitan modificaciones adicionales). En línea con la calidad metodológica de los próximos estudios, estos han de establecer unos criterios de selección de participantes bien definidos y asegurarse de que los grupos sean homogéneos y similares en cuanto a edad, clasificación del grado de funcionalidad, topografía y calidad del tono. Además, deberían incluir medidas de resultado funcionales para evaluar las actividades de la vida diaria, además de medidas de resultado sobre la calidad de vida de los pacientes y la adherencia al tratamiento. Todo ello, con el fin de conocer la transferencia del aprendizaje, las repercusiones participativo-sociales de la intervención, y la satisfacción y motivación de los participantes.
Conflicto de interesesEl presente trabajo está realizado dentro del proyecto de investigación Hybrid NeuroProsthetic and NeuroRobotic Devices for Functional Compensation and Rehabilitation of Motor Disorders (HYPER) del programa CONSOLIDER-Ingenio 2010 y del VI Plan Nacional de Investigación Científica, Desarrollo e Innovación Tecnológica 2008-2011.