SUPLEMENTO SOBRE NOVEDADES EN CEFALEA E HIPERTENSIÓN INTRACRANEAL
Más datosLa migraña afecta a más de 4,5 millones de personas en España con el consiguiente impacto socioeconómico. A pesar de la existencia de guías nacionales e internacionales, el manejo del paciente migrañoso, especialmente con migraña crónica, es inadecuado.
Sujetos y métodosSe llevó a cabo una encuesta a 40 médicos de Atención Primaria (AP) de España dentro de un proyecto europeo que involucraba a 201 médicos de 5 países.
ResultadosLa mayoría de los participantes diagnostican migraña episódica y migraña crónica (93% vs. 65%). El 82,5% indicó que no derivaba a los pacientes al especialista y en el 100% de casos los médicos de AP declararon ser los encargados del seguimiento del paciente. Las principales herramientas usadas en AP para el diagnóstico y seguimiento son la entrevista clínica, la guía de anamnesis y el diario del paciente. Se observó que los tratamientos prescritos no están en concordancia con las guías nacionales ni internacionales. Los participantes que no derivan al paciente estiman que solo el 48% recibe tratamiento preventivo y que la valoración de la eficacia se hace mediante la percepción del paciente. El 70% indica una necesidad de formación en migraña. Finalmente, el 100% de los participantes consideran que una guía para la anamnesis y la derivación sería imprescindible o de utilidad para el manejo de la migraña en AP.
ConclusionesLos resultados de la encuesta muestran que hay una necesidad de formación y guía en AP para mejorar el diagnóstico y manejo del paciente con migraña, especialmente con migraña crónica.
Migraine affects more than 4.5 million people in Spain, resulting in a considerable socioeconomic impact. Although national and international guidelines have been published, the management of patients with migraine, especially those with chronic migraine, is inadequate.
Subjects and methodsWe conducted a survey among 40 primary care (PC) physicians in Spain as part of a European project involving 201 physicians from 5 countries.
ResultsMost participants issued diagnoses of episodic migraine and chronic migraine (93% vs 65%); 82.5% indicated that they did not refer these patients to specialists, and 100% of PC physicians stated that they were responsible for patient follow-up. The main tools used in PC for diagnosis and follow-up were clinical interviews, medical histories, and the patient diaries. Our data revealed that the treatments prescribed were not in accordance with the national and international guidelines. Participants who did not refer patients estimated that only 48% of patients received preventive treatment, and that the assessment of efficacy was based on patient perception. Seventy percent of respondents indicated a need for migraine training. Finally, 100% of participants considered that a guide for medical history taking and referral would be essential or useful for the management of migraine in PC.
ConclusionsThe survey results revealed a need for training and guidance in PC to improve the diagnosis and management of patients with migraine, particularly chronic migraine.
La migraña es la principal causa de cefalea recurrente a nivel mundial1 y afecta a más de 4,5 millones de personas en España2. Con una prevalencia estimada del 12-15%, se reporta de forma más frecuente en mujeres que en varones (4:1)2-4 y es el primer motivo de consulta en los servicios de Neurología en España5. La migraña tiene un impacto elevado sobre la discapacidad y calidad de vida del paciente6 y conlleva una gran carga socioeconómica, tanto en la utilización de los recursos sanitarios7 como en términos de días laborales perdidos y productividad laboral8. Además, aproximadamente un millón de personas sufren migraña crónica en España2, es decir, migraña que implica ≥ 15 días de cefalea al mes durante ≥ 3 meses9,10. La migraña crónica conlleva una carga personal y socioeconómica aún mayor que la migraña episódica11-13.
Según la International Classification of Headache Disorders (ICHD) y la European Headache Federation (EHF), la migraña crónica precisa con frecuencia de la derivación al especialista en cefaleas por la complejidad de su manejo; sin embargo, la migraña episódica puede y debe manejarse desde la Atención Primaria (AP)9,14. En su Manual de práctica clínica en cefaleas la Sociedad Española de Neurología (SEN) recomienda la derivación a Neurología general desde AP de aquellos pacientes con cefalea que no mejoran a pesar de, al menos, un intento terapéutico o aquellos diagnosticados de migraña crónica, entre otros. Los criterios de derivación de Neurología general a consulta especializada en cefaleas recomendados por la SEN son, entre otros, las cefaleas que no responden a tratamiento estándar, cefaleas por abuso de analgésicos o la necesidad de terapias especiales15. No obstante, solo un 60% de los neurólogos españoles considera que el diagnóstico de la migraña corresponde a los especialistas de AP y un 70,5% de los pacientes con migraña llegan a las consultas de Neurología derivados por el médico de AP16. Asimismo, en un estudio realizado en 2010 en Cantabria y Salamanca, de los 105 médicos de AP consultados solo el 44% diagnosticaron correctamente la migraña, mientras que más de la mitad (56%) cometieron errores en el diagnóstico y más de un tercio en el tratamiento17.
Aunque los pacientes con migraña crónica precisan recibir tratamiento preventivo, un estudio publicado en 2010 mostró que menos del 10% de los pacientes que consulta por migraña lo recibe (frente al 25-50% que lo necesitaría). Además, solo alrededor del 10% de los pacientes que consultan recibe triptanes, medicación de elección en el tratamiento de las crisis de migraña moderadas-graves5. En este sentido, la Declaración de Vancouver sobre la Defensa Mundial del Paciente con Cefalea18 subraya la importancia del acceso de todos los pacientes afectados por cefalea a atención médica especializada con adecuada formación en cefaleas y define como prioridad la implementación de programas de formación dirigidos a los profesionales sanitarios en cefaleas.
Todo ello indica que el diagnóstico y manejo básico de la migraña y la formación en cefaleas debe reforzarse en España5. El objetivo del proyecto My-LIFE anamnesis fue analizar el diagnóstico y el seguimiento de los pacientes con migraña, en particular migraña crónica, desde AP en Alemania, Francia, España, Italia y el Reino Unido. En este artículo se analizan los datos notificados por los participantes de España en el proyecto europeo My-LIFE anamnesis19,20.
Sujetos y métodosEl proyecto My-LIFE anamnesis consistió en una encuesta internacional en línea dirigida a médicos de AP con experiencia en el tratamiento de las cefaleas, en relación con su práctica clínica real y con las necesidades percibidas para la anamnesis de la migraña en AP. Este proyecto incluyó médicos de AP de 5 países europeos: Alemania, España, Francia, Italia y Reino Unido. Un comité coordinador de 7 expertos europeos en migraña diseñó la encuesta basándose en su experiencia clínica y tras una búsqueda de literatura científica relevante. A partir de esta información se elaboró el cuestionario inicial que se utilizó en 3consultas simuladas con 2neurólogos y un médico de AP y en 3pacientes diferentes previamente diagnosticados de migraña crónica por su médico habitual. Las consultas simuladas se realizaron para identificar los déficits de comunicación que surgen durante la anamnesis de la migraña. En junio del 2019 se llevaron a cabo las 3consultas simuladas en Barcelona. Con la información obtenida de estas consultas simuladas se desarrolló la versión final del cuestionario del proyecto. La versión final del cuestionario se programó en una plataforma online de acceso restringido y se solicitó a 40 médicos de AP que lo cumplimentaran.
La versión en español del cuestionario online se puede consultar en el material suplementario (anexo). Los criterios de selección de los especialistas en AP fueron: 1) tener ≥ 2 años de experiencia en AP; 2) atender a ≥ 5 pacientes con cefalea a la semana; 3) proceder regularmente con la anamnesis de sus pacientes con cefalea, y 4) tener ≥ 1 paciente migrañoso en tratamiento agudo o preventivo. La descripción detallada del diseño del estudio, la creación y administración de la encuesta y el tratamiento y análisis estadístico de los datos se puede consultar en artículos previos19,20.
ResultadosConsultas simuladasDe las 3consultas simuladas, 2fueron realizadas por neurólogos y una por un médico de AP. Los neurólogos consideraron que una guía de anamnesis podría ser útil para identificar y manejar la migraña crónica en AP. El médico de AP consideró que podría ser interesante incluir señales de alerta o advertencias (red flags) para las cefaleas secundarias. En cuanto a la perspectiva de los pacientes, estos consideraron muy útil el uso de un diario de cefaleas, ya que les ayudaba a articular mejor su experiencia con la migraña, su frecuencia y el impacto en su vida diaria. Tanto los médicos como los pacientes mencionaron lo confuso que puede ser distinguir entre una cefalea tensional, una migraña crónica o una cefalea por uso excesivo de la medicación sintomática.
Perfil de los participantesEn el proyecto My-LIFE anamnesis participaron 201 médicos de AP de 5países europeos (Alemania, España, Francia, Italia y Reino Unido), 40 de ellos españoles. El perfil general del participante español no difería significativamente del resto de la muestra. Los médicos de AP de España que participaron en el estudio presentaban de media 25 años de experiencia (rango 12-35) y atendían de media 189 pacientes a la semana, de los cuales un 12,5% padecía de cefaleas. Un 37% de sus pacientes con cefalea presentaban migraña, de los cuales un 68% tenía migraña episódica y un 32%, migraña crónica.
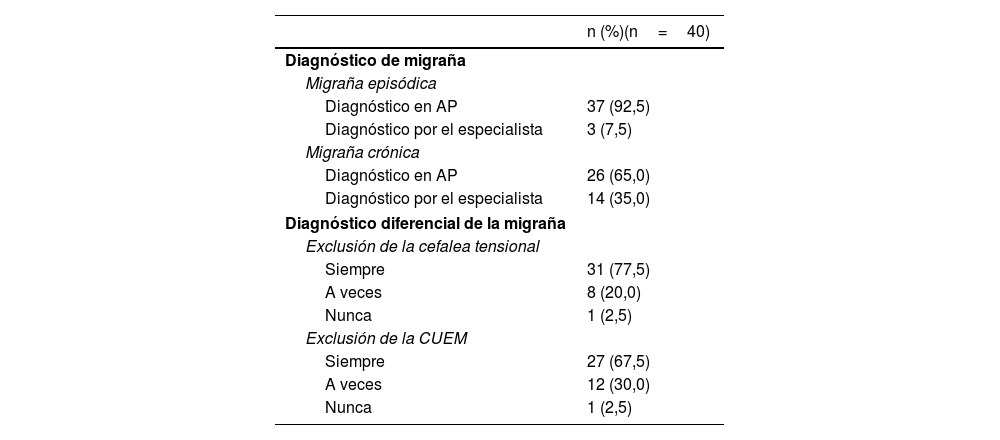
Práctica clínica de los participantesEl 93% de los participantes informaron que diagnosticaban la migraña episódica sin necesidad de derivar al paciente; sin embargo, este porcentaje disminuyó al 65% cuando se trataba del diagnóstico de migraña crónica (tabla 1). El 78% de los participantes de España respondieron que descartaban siempre la cefalea tensional y el 68% la cefalea por uso excesivo de medicación durante la anamnesis del paciente (tabla 1).
Diagnóstico de migraña crónica y episódica en España
| n (%)(n=40) | |
|---|---|
| Diagnóstico de migraña | |
| Migraña episódica | |
| Diagnóstico en AP | 37 (92,5) |
| Diagnóstico por el especialista | 3 (7,5) |
| Migraña crónica | |
| Diagnóstico en AP | 26 (65,0) |
| Diagnóstico por el especialista | 14 (35,0) |
| Diagnóstico diferencial de la migraña | |
| Exclusión de la cefalea tensional | |
| Siempre | 31 (77,5) |
| A veces | 8 (20,0) |
| Nunca | 1 (2,5) |
| Exclusión de la CUEM | |
| Siempre | 27 (67,5) |
| A veces | 12 (30,0) |
| Nunca | 1 (2,5) |
AP: Atención Primaria; CUEM: cefalea por uso excesivo de medicación.
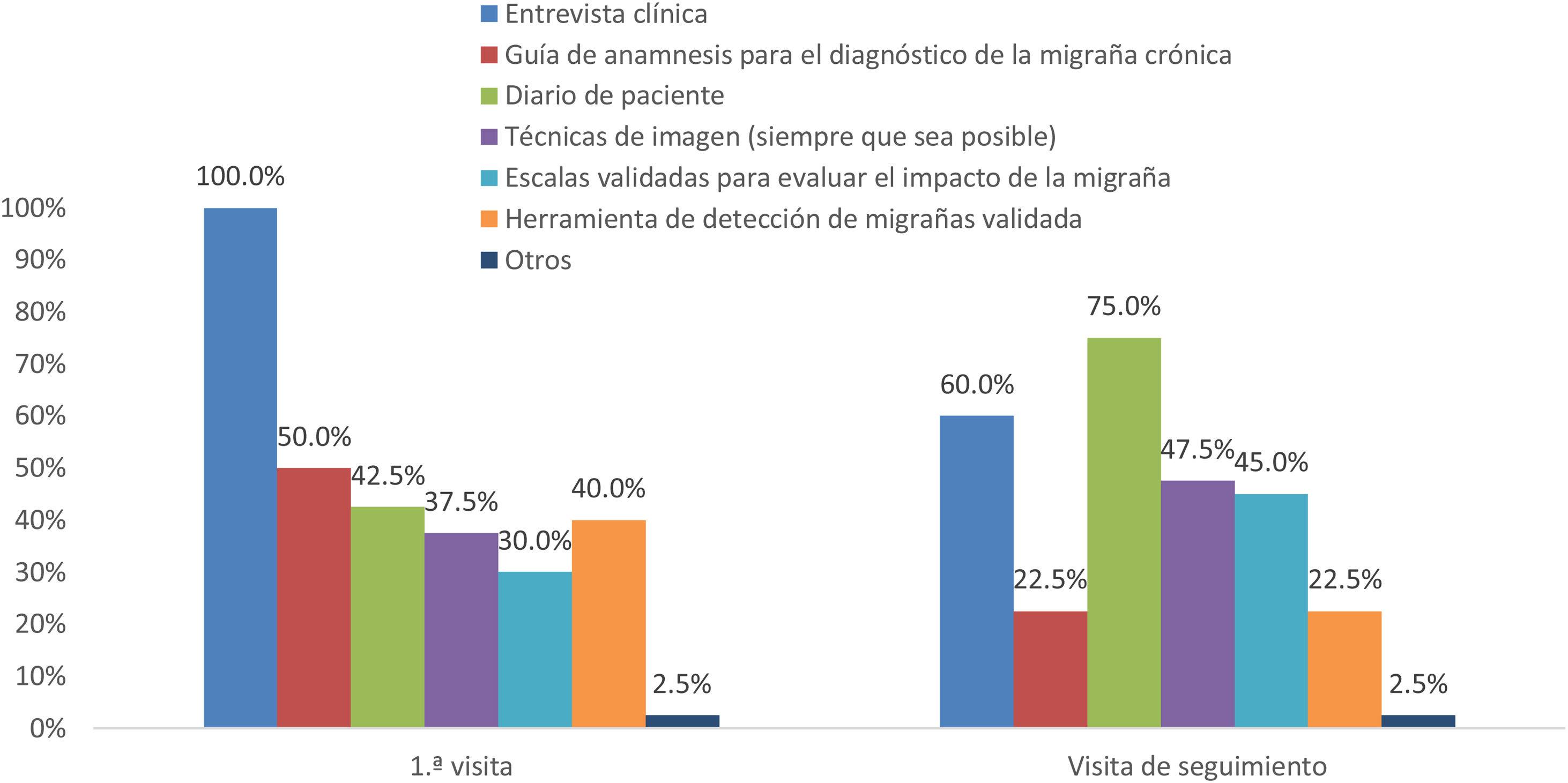
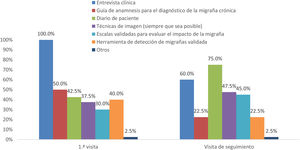
En relación con la práctica clínica en AP para evaluar al paciente con migraña crónica o discapacitante, todos los participantes (100%) indicaron que realizaban una entrevista clínica en la primera visita, pero solo el 50% utilizaba una guía de anamnesis para el diagnóstico de la migraña crónica (fig. 1). Cuando utilizaban una guía, el 54% de los participantes indicaron que se trataba de un documento validado y publicado, y en el 89% de los casos incluía señales de alerta o advertencias (red flags).
Las herramientas empleadas durante la primera visita en pacientes con migraña crónica o discapacitante diferían de las utilizadas en las visitas de seguimiento (fig. 1). Los diarios de paciente se utilizaban más en las visitas de seguimiento (75,0%) que en la primera visita (42,5%). Los principales elementos registrados en el diario eran la frecuencia y duración de los ataques además de la medicación tomada.
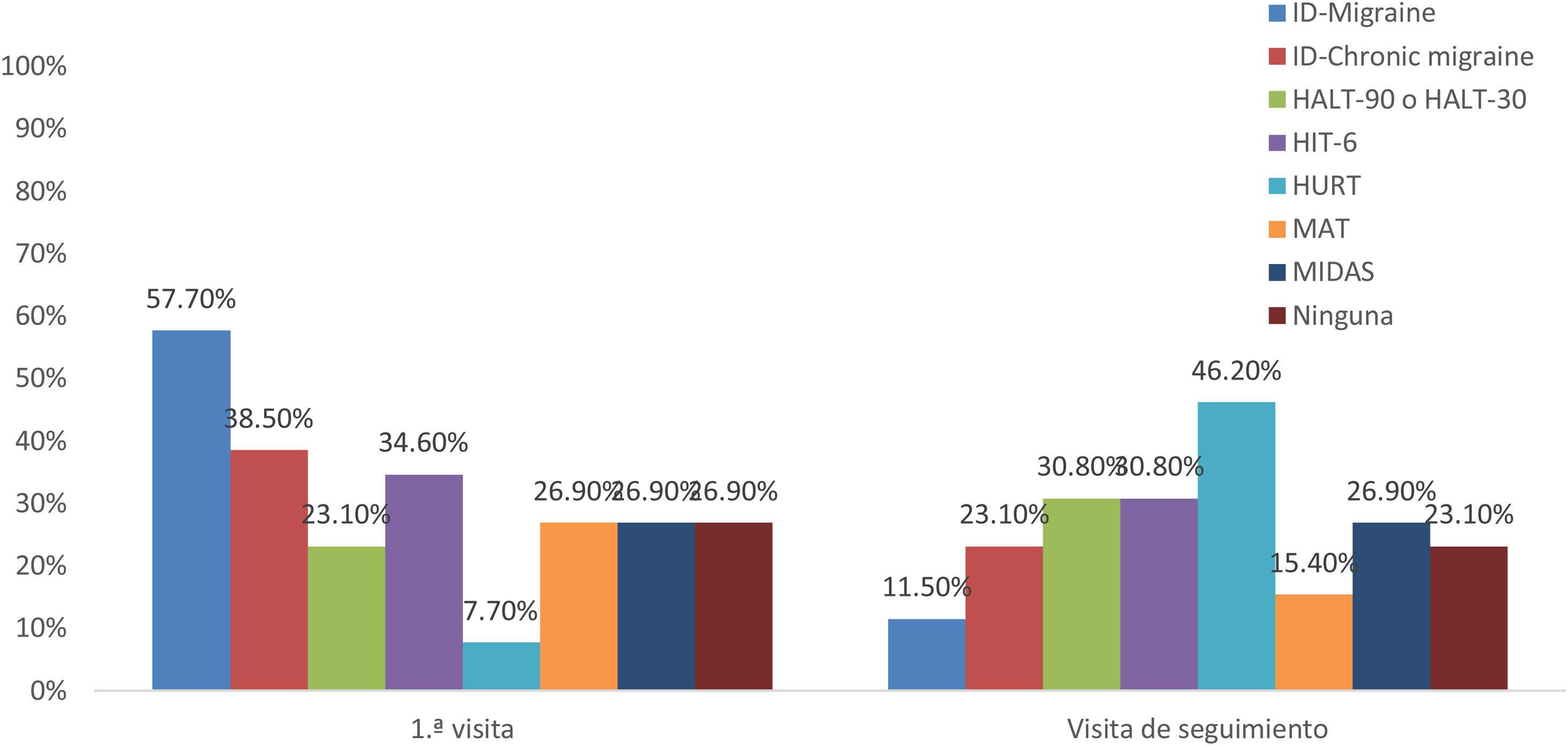
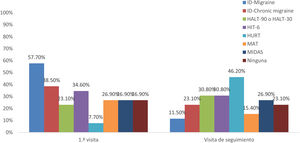
El 48% de participantes solicitaba pruebas de imagen en el seguimiento y el motivo principal por el que se realizaban fue para descartar cefaleas secundarias (69%). En cuanto al uso de escalas validadas, las más utilizadas en la primera visita eran ID-Migraine (57,7%) e ID-Chronic Migraine (38,5%), y en el seguimiento, HURT (46,2%). El resto de las escalas las utilizan menos del 50% de los participantes y hasta un 27% de los encuestados no utilizaba ninguna de las planteadas en el cuestionario (fig. 2).
El 82,5% de los médicos de AP afirmaron que habitualmente o normalmente trataban ellos mismos a los pacientes con migraña crónica y solo el 17,5% los derivaba al especialista (el 5% los derivaba siempre y el 12,5% habitualmente). El principal motivo de derivación al especialista después del diagnóstico de migraña crónica o discapacitante era descartar cefaleas secundarias (57%) o dar acceso al paciente a tratamientos preventivos (57%).
Entre los médicos de AP que trataban la migraña crónica sin derivar al paciente, el 79% prescribía tratamientos sintomáticos y el mismo porcentaje tratamientos preventivos, cuando los consideraban necesarios. Estos participantes estimaron que el 62% de sus pacientes con migraña crónica recibían analgésicos o antieméticos y el 52% medicamentos antimigrañosos agudos específicos. En cuanto al tratamiento preventivo, estimaron que el 48% de sus pacientes con migraña crónica recibía este tratamiento prescrito en AP (tabla 2).
Patrones de prescripción de los médicos de AP que no derivan a los pacientes con migraña crónica
| n=33 | |
|---|---|
| Médicos de AP que prescriben medicación aguda (en caso necesario), n (%) | 26 (79%) |
| «% de mis pacientes a los que se les ha recetado algún fármaco analgésico o antiemético», media (mín., máx.) | 62% (10%, 100%) |
| «% de mis pacientes que reciben un tratamiento agudo específico contra la migraña», media (mín., máx.) | 52% (10%, 100%) |
| Médicos de AP que prescriben tratamiento preventivo (en caso necesario), n (%) | 26 (79%) |
| «% de mis pacientes que están bajo tratamiento preventivo», media (mín., máx.) | 48% (5%, 100%) |
AP: Atención Primaria.
Todos los participantes del estudio declararon ser responsables del seguimiento de los pacientes con migraña crónica o discapacitante, independientemente de que el diagnóstico hubiera sido realizado por el especialista o en AP. La evaluación de la eficacia del tratamiento agudo prescrito en AP se realizaba principalmente de forma mensual (50%), mediante el uso de un diario de paciente (73%) y la percepción del paciente (65%) (tabla 3). En cuanto a la evaluación de la eficacia del tratamiento preventivo, esta se realizaba también principalmente de forma mensual (50%), mediante la percepción del paciente (73%) y el uso de un diario de paciente (62%) (tabla 3). La evaluación por parte del médico de AP de España del tratamiento prescrito por el especialista se realizaba teniendo en cuenta las anotaciones realizadas en un diario de paciente (86%) y en menor medida también teniendo en cuenta la percepción del paciente (57%), con una frecuencia de seguimiento variable.
Evaluación de la eficacia del tratamiento en pacientes no derivados tratados por médicos de AP
| Tratamiento agudo | n (%)(n=26) |
|---|---|
| Evaluación de la eficacia | |
| Percepción del paciente | 17 (65,4) |
| Diario del paciente | 19 (73,1) |
| Escala validada | 23 (23,1) |
| Frecuencia de evaluación de la eficacia | |
| Semanalmente | 1 (3,9) |
| Mensualmente | 13 (50,0) |
| Trimestralmente | 8 (30,8) |
| Anualmente | 0 (0,0) |
| Cuando el paciente vuelve y se queja de nuevo de su cefalea | 4 (15,3) |
| Tratamiento preventivo | n (%)(n=26) |
| Evaluación de la eficacia | |
| Percepción del paciente | 19 (73,1) |
| Diario del paciente | 16 (61,5) |
| Escala validada | 6 (23,1) |
| Frecuencia de evaluación de la eficacia | |
| Semanalmente | 0 (0,0) |
| Mensualmente | 13 (50,0) |
| Trimestralmente | 9 (34,6) |
| Anualmente | 0 (0,0) |
| Cuando el paciente vuelve y se queja de nuevo de su cefalea | 4 (15,4) |
Los participantes indicaron como principales razones de derivación al especialista durante el seguimiento la ausencia de respuesta al tratamiento agudo prescrito (82,5%), seguida de la ausencia de respuesta al tratamiento preventivo (72,5%), la presencia de migraña altamente discapacitante (72,5%) y la existencia de dudas diagnósticas (67,5%). Solo el 30% de los participantes derivaba en caso de migraña con aura y el 37,5% en caso de sospecha de migraña crónica.
Definición de una guía para la anamnesis de la migrañaA pesar de ser los principales responsables del diagnóstico y seguimiento de los pacientes con migraña, solo el 10% de los participantes consideraba disponer de suficiente formación sobre el manejo del paciente con migraña crónica y el 30% apuntaba falta de formación al respecto.
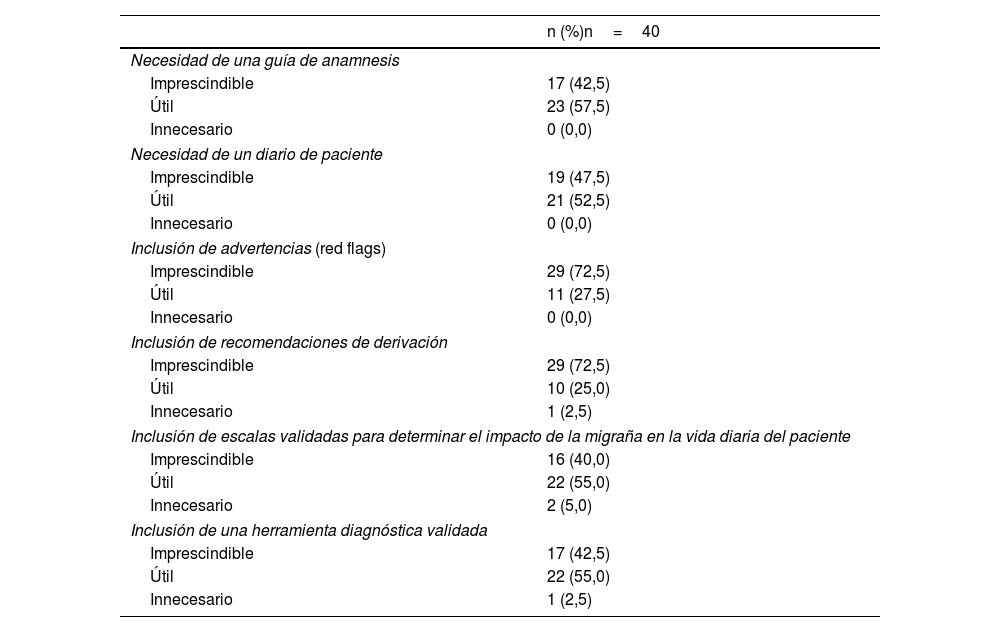
Los participantes consideraban que una guía para la anamnesis y la derivación es imprescindible (42,5%) o útil (57,5%) para el manejo de pacientes con migraña crónica (tabla 4). Los principales aspectos que debería incluir esta guía son las características del dolor (inicio de la cefalea, intensidad, localización, duración, calidad, etc.) (97,5%), los síntomas asociados (náuseas, fotofobia, fonofobia, osmofobia) (97,5%), la frecuencia de los ataques (92,5%) y los factores que predisponen a la migraña (92,5%). Además, los participantes consideraban que en una guía para la anamnesis se deberían incluir señales de alerta o advertencias (red flags) (imprescindible para el 72,5% de los participantes y útil para el resto) y recomendaciones para la derivación (imprescindible para el 72,5% y útil para el 25%) (tabla 4). La mayoría de los participantes también consideraba útil la inclusión de escalas validadas para determinar el impacto de la migraña en la vida diaria del paciente (tabla 4).
Opiniones de los médicos de AP sobre la necesidad de una guía de anamnesis y un diario del paciente para la migraña crónica
| n (%)n=40 | |
|---|---|
| Necesidad de una guía de anamnesis | |
| Imprescindible | 17 (42,5) |
| Útil | 23 (57,5) |
| Innecesario | 0 (0,0) |
| Necesidad de un diario de paciente | |
| Imprescindible | 19 (47,5) |
| Útil | 21 (52,5) |
| Innecesario | 0 (0,0) |
| Inclusión de advertencias (red flags) | |
| Imprescindible | 29 (72,5) |
| Útil | 11 (27,5) |
| Innecesario | 0 (0,0) |
| Inclusión de recomendaciones de derivación | |
| Imprescindible | 29 (72,5) |
| Útil | 10 (25,0) |
| Innecesario | 1 (2,5) |
| Inclusión de escalas validadas para determinar el impacto de la migraña en la vida diaria del paciente | |
| Imprescindible | 16 (40,0) |
| Útil | 22 (55,0) |
| Innecesario | 2 (5,0) |
| Inclusión de una herramienta diagnóstica validada | |
| Imprescindible | 17 (42,5) |
| Útil | 22 (55,0) |
| Innecesario | 1 (2,5) |
Respecto al diario de paciente, todos los participantes consideraban que su uso es imprescindible (48%) o útil (53%) para el manejo de pacientes con migraña crónica (tabla 4). Los principales aspectos que debería incluir el diario del paciente según los médicos de AP de España son los días con migraña (95,0%), la duración del ataque de migraña (92,5%), las características de la migraña (92,5%) y la medicación tomada (92,5%).
Por último, en cuanto al formato de la guía, el 40% de los participantes consideraba que una lista de verificación (check-list) o un breve documento descriptivo con recomendaciones sobre cómo proceder son los formatos preferibles. Solo un 20% de los participantes consideraba necesario crear un documento extenso y detallado.
DiscusiónLos resultados de esta encuesta online realizada a médicos de AP aportan una aproximación sobre el diagnóstico y manejo de los pacientes con migraña crónica o discapacitante desde la AP en España. Los principales resultados indican que, a pesar de la selección de médicos de AP con cierto interés por las cefaleas, el diagnóstico de la migraña crónica o discapacitante en AP es insuficiente y su tratamiento subóptimo, al igual que en el resto de los países que participaron en la encuesta.
Según recomendaciones nacionales e internacionales, el diagnóstico de migraña episódica y crónica puede hacerse desde la AP; sin embargo, los pacientes con migraña crónica deben derivarse a especialistas debido a la complejidad de su manejo9,14,15. En este estudio, los médicos de AP españoles diagnostican a la gran mayoría de los pacientes con migraña episódica (93%), pero tan solo el 65% de aquellos con migraña crónica. Esta tasa de diagnóstico en AP en España se asemeja a la media de los 5países europeos analizados anteriormente en este proyecto (61%, entre el 45% en Italia y el 81% en Francia)19 y concuerda con un estudio previo realizado en España, donde solo el 60% de los neurólogos considera que el diagnóstico de la migraña corresponde a los especialistas de AP16.
Sin embargo, la tasa de derivación a especialistas reportada en esta encuesta es baja y no está en línea con las recomendaciones de las guías nacionales e internacionales9,14,15,21, únicamente el 17,5% de los participantes derivaba los pacientes con migraña crónica o discapacitante a especialistas (el 5% los derivan siempre y el 12,5% habitualmente). A pesar de este bajo porcentaje, España es el único país participante en el proyecto My-LIFE en el que un porcentaje de médicos de AP declaran derivar siempre al paciente. En el resto de los países participantes, ningún encuestado declaró derivar de forma sistemática al paciente19,20. La causa de este nicho de médicos de AP que deriva siempre o habitualmente los pacientes migrañosos al especialista puede estar en una formación insuficiente, unido a un sistema tolerante con los altos porcentajes de derivación. Por otro lado, en AP la prescripción de triptanes suele ser baja y no se prescriben tratamientos preventivos de forma habitual.
Además, solo el 79% de los participantes de España prescribía tratamiento preventivo a los pacientes con migraña crónica y en cambio solo un 48% de sus pacientes recibía este tipo de tratamiento. Estos datos son muy inferiores a los declarados por los médicos de AP del Reino Unido, donde el 94% prescribía tratamiento preventivo y hasta el 64% de los pacientes recibía tratamiento preventivo19,20. El tratamiento preventivo de la migraña tiene como objetivo reducir la intensidad, duración y frecuencia de los ataques de migraña. Un tratamiento óptimo mejora la calidad de vida del paciente y evita el riesgo de cronificación, y en consecuencia, reduce la discapacidad asociada a la enfermedad 22. Los datos de esta encuesta indican que los pacientes con migraña crónica están infratratados en España, en línea con estudios previos23-25, y sugieren que los médicos de AP siguen teniendo la necesidad de formación sobre cómo y cuándo iniciar tratamientos preventivos22. En este sentido, una encuesta a neurólogos en España concluyó que estos consideraban que los médicos de AP tenían una formación en cefaleas mejorable, sobre todo en cuanto al tratamiento preventivo5. Asimismo, el infratratamiento podría ser consecuencia de la baja tasa de derivación observada, ya que en España la prescripción de tratamientos preventivos es inhabitual entre los médicos de AP y ciertos de estos son de administración hospitalaria. Los datos europeos de este estudio muestran que hasta un 83% de los participantes de Alemania indicaron el acceso a tratamiento preventivo como motivo de derivación, frente a un 19% en Italia o un 17% en el Reino Unido19.
Existen guías específicas para la orientación del diagnóstico y el manejo de las cefaleas en AP9 que incluyen herramientas para ayudar a identificar la migraña crónica en AP, como diarios de paciente o calendarios de cefaleas, y escalas validadas para la evaluación del impacto de la migraña en la vida del paciente9,26,27. Los resultados de este estudio indican que las principales herramientas utilizadas en AP para evaluar la migraña crónica son la entrevista clínica y el diario de paciente. El 100% de participantes realizaba una entrevista clínica en la primera visita, aunque solo un 60% la realizaba en las visitas de seguimiento. Uno de los motivos que podrían explicar esta disminución del peso de la entrevista clínica es la restricción de tiempo de las visitas en AP en España. En cuanto al uso de diarios o calendarios de cefaleas, el 75% de los participantes indicaron utilizar un diario de paciente en las visitas de seguimiento, en línea con las recomendaciones de las guías y en consonancia con lo notificado en el resto de los países europeos incluidos en el proyecto (68,7%). Los ítems recogidos en el diario de paciente son similares en todos los países exceptuando la intensidad de la cefalea y si el dolor incrementa con el ejercicio, recogidos por un mayor número de diarios de pacientes que en la media europea observada19.
Por el contrario, el uso de escalas validadas para la evaluación del impacto de la migraña entre los participantes de la encuesta fue bajo: solo el 30% las utilizaba en la primera visita, y hasta un 27% no utilizaba ninguna. Dado que las guías recomiendan el uso de escalas en el seguimiento9,14,15,27, sería importante reforzar su uso en AP en España. La escala más utilizada en la primera visita en España es ID-Migraine (57,7%), un cuestionario autoadministrado de 3 preguntas, especialmente diseñado para ser utilizado en AP, y que mostró ser válido y fiable para la identificación de migrañas28, en cambio es utilizada por el 77,8% de participantes de Italia y el 37,5% de los participantes de Reino Unido. Cabe destacar que, en Italia, la escala ID-Chronic Migraine es utilizada por cerca del 60% de participantes (frente al 38,5% en España)19,20. Esta diferencia podría explicarse por la reciente traducción y validación de la escala al italiano29.
Asimismo, se observa que en las visitas de seguimiento el 48% de los participantes indicaba pruebas diagnósticas por imagen. Esto refleja una elevada incertidumbre en el diagnóstico que conlleva un aumento de utilización de los recursos sanitarios y el consecuente encarecimiento de la confirmación diagnóstica. Estos datos están en consonancia con estudios previamente publicados que asocian la migraña crónica a un mayor uso de recursos sanitarios en AP14.
A pesar de que la migraña crónica es una enfermedad con elevada prevalencia3, solo el 10% de los participantes consideraron que disponían de suficiente formación sobre el manejo del paciente con migraña crónica. La falta de formación en diagnóstico y manejo de la migraña crónica en AP y otros contextos se han notificado previamente no solo a nivel español, sino también a nivel internacional17,18,30-34. Esta necesidad de formación en España se ve reforzada cuando comparamos las respuestas de los participantes españoles con las opiniones del resto de países europeos, donde solo un 55,2% considera que se deberían incluir señales de alerta o advertencias (red flags) y solo un 30,8% recomendaciones de derivación20. Finalmente, el 40% de participantes en España consideraban imprescindible incluir escalas validadas para determinar el impacto de la migraña en la vida diaria del paciente. Cabe destacar que estas escalas no incluyen señales de alerta o advertencias (red flags) para la identificación de cefaleas secundarias ni criterios de recomendación para la derivación.
En este sentido, el Grupo de Estudio de Cefalea de la SEN ha publicado recientemente unas recomendaciones sobre exploraciones complementarias, criterios de derivación y red flags para pacientes con cefalea. Este protocolo se puede aplicar en servicios de Urgencias o AP y tiene como objetivo mejorar el diagnóstico y el tratamiento de pacientes con cefaleas (primarias y secundarias) y neuralgia craneofacial35,36. Si tenemos en cuenta que en España el retraso diagnóstico de los pacientes con migraña es de más de 2años, es preciso mejorar la coordinación entre los especialistas y la AP para mejorar el manejo del paciente37.
Las observaciones descritas en este estudio refuerzan la necesidad de establecer protocolos de seguimiento, tratamiento y derivación de los pacientes con migraña, como proponen Pascual et al.38 en un trabajo realizado recientemente en el marco de la Global Campaign against Headache. Como ya se concluyó en 200634, tras la realización de una encuesta entre 721 médicos de AP de España, los datos de este estudio siguen mostrando la necesidad y el interés por la formación en migraña. La divulgación de las herramientas disponibles y la formación de médicos de AP en el diagnóstico y manejo de la migraña crónica es imprescindible para la optimización del manejo del paciente migrañoso y su mejora en calidad de vida.
LimitacionesUna de las limitaciones de este estudio es que los participantes se seleccionaron con el objetivo de asegurar un cierto conocimiento del tratamiento de las cefaleas y que se basa en una encuesta y, por lo tanto, en lo que recuerdan los participantes, lo que implica un posible riesgo de sesgo. Asimismo, aunque la muestra se reclutó aleatoriamente, no es posible garantizar la representatividad de la misma en relación con la población de médicos de AP de España, puesto que se aplicaron filtros de selección para garantizar cierta experiencia en migraña.
ConclusiónEl médico de AP en España dispone de herramientas para la identificación, manejo y derivación de pacientes con migraña crónica y discapacitante. Aun así, estas no se utilizan todo lo que sería recomendable. Pese a que el seguimiento del paciente con migraña se lleva a cabo fundamentalmente en AP, los médicos de AP reconocen que los pacientes con migraña crónica no siempre reciben el tratamiento sintomático y, sobre todo, preventivo adecuado. La prevención, sobre todo en migraña crónica, es muy infrautilizada por los médicos de AP. Por todo ello, creemos que sigue siendo necesario reforzar la formación en AP para mejorar el manejo de estos pacientes, sobre todo de aquellos con migraña crónica que requieren tratamientos más complejos y especializados.
FinanciaciónEl presente trabajo ha sido financiado por Novartis Pharma AG.
Conflicto de interesesSamuel Díaz Insa declara no haber recibido ninguna financiación para la redacción de este artículo y declara haber recibido financiación personal de Allergan/Abbvie, Chiesi, Fundació Universitat-Empresa, Kern Pharma, Eli Lilly, Lundbeck, MSD, Novartis y Teva.
María Navarro-Zornoza es empleada de Novartis Pharmaceuticals.
Rainel Sánchez-de la Rosa es empleado de Novartis Pharma AG y posee acciones de la misma.
Angel L. Guerrero declara no haber recibido ninguna financiación para la redacción de este artículo y declara haber recibido financiación de Allergan/Abbvie, Exeltis, Eli Lilly, Novartis y Teva.