La etapa final de la vida de personas con discapacidad intelectual es un aspecto poco conocido en nuestro entorno.
ObjetivoExplorar la atención paliativa que se presta a personas con discapacidad intelectual que se encuentran al final de la vida, desde la perspectiva de los profesionales del ámbito sociosanitario.
MétodoEstudio cualitativo realizado a profesionales del ámbito sociosanitario del Área de Salud de Burgos, seleccionados por su trayectoria profesional vinculada a los objetivos del estudio. Se han realizado grupos focales y entrevistas semiestructuradas, análisis manual de los datos y proceso de codificación mixto.
ResultadosEn el estudio han participado 20 profesionales de distintas procedencias y disciplinas, repartidos en 2 grupos focales (7 y 6 participantes) y 7 entrevistas semiestructuradas. Se describen aspectos particulares de la atención paliativa en personas con discapacidad intelectual y se han identificado necesidades en el paciente, en la familia y el entorno, barreras en el acceso y dificultades en la atención.
DiscusiónExiste escasa experiencia en atención paliativa a personas con discapacidad intelectual. Se destacan la complejidad en la evaluación y en la comunicación con el paciente, la dificultad para establecer los criterios de inclusión en programas de cuidados paliativos y en el proceso de toma de decisiones. Resultan imprescindibles formación específica en cuidados paliativos y discapacidad intelectual, mejorar las habilidades de comunicación y fomentar una atención integrada.
In our current environment the final stage of life in individuals with intellectual disabilities is not currently well known.
ObjectiveTo examine the current status of palliative care of people with intellectual disability based on the experiences of healthcare and social professionals.
MethodQualitative study involving healthcare and social welfare professionals of the Health Area of Burgos (Spain), selected according to the link between their professional background and the objective of this study. Focus groups and semi-structured interviews, manual analysis of the data from these, and mixed coding processes were carried out.
ResultsThe study involved 20 professionals from different backgrounds and disciplines spread over 2 focus groups (7 and 6 participants) and 7 semi-structured interviews. Particular aspects of palliative care in people with intellectual disabilities are described. Furthermore, it identified the needs of the patient, the family members and their environment, as well as the barriers and difficulties in their care.
DiscussionThere is limited experience in palliative care for people with intellectual disabilities. The following 3 aspects stand out: the complexity of the assessment and communication, the difficulty in establishing the criteria for inclusion in palliative care programs, and in the decision making process. Specific training in palliative care and intellectual disabilities, improvement in communication skills, and promotion of integrated care are essential.
La discapacidad intelectual (DI) se caracteriza por «limitaciones significativas en el funcionamiento intelectual y en el aprendizaje, que se manifiestan por una disfunción en las habilidades prácticas, sociales y conceptuales»1. Esta discapacidad se inicia antes de los 18 años, y en su etiología coexisten factores genéticos, adquiridos (congénitos y del desarrollo), ambientales y socioculturales. El perfil de la DI no es único y va a estar condicionado por las habilidades y necesidades de apoyo de cada persona concreta.
Las personas con DI constituyen un grupo poblacional muy extenso. Aunque los datos disponibles es España son fragmentados y no totalmente coincidentes, una visión global muestra porcentajes cada vez más elevados, resultado probablemente de una evaluación y registro más precisos. Según la Base Estatal de Datos de Personas con Discapacidad, supondrían un 0,54% de la población2, en tanto que la Confederación Española de Organizaciones en favor de las Personas con Discapacidad Intelectual (FEAPS) estima una prevalencia de DI en torno al 1%3.
Las personas con discapacidad han sido y son un grupo de población especialmente vulnerable. En el ámbito de la salud se describen peores niveles de salud y peores resultados sanitarios que en la población general4. En el caso de la DI, se atribuye a factores derivados de la propia discapacidad y a otros dependientes de los servicios proveedores de salud o relacionados con factores socioambientales3. Se ha planteado la posible contribución de un envejecimiento prematuro en las personas con DI, especialmente en aquellos con síndrome de Down o con afectación más severa5. Algunos trabajos señalan también una mayor prevalencia de determinados problemas de salud: enfermedades cardiovasculares, enfermedades del SNC (sobre todo epilepsia, depresión, trastornos psicóticos) y osteomusculares, y se destacan el sobrepeso y la obesidad como problemas de salud añadidos6.
Es previsible que con el aumento de la esperanza de vida aumenten también los casos de cáncer, enfermedades crónicas con pronóstico limitado y otros problemas de salud7, que requerirán una atención específica.
El objetivo de estudio es explorar la atención paliativa que se presta a personas con DI que se encuentran al final de la vida desde la perspectiva de los profesionales del ámbito sociosanitario.
Material y métodoEstudio cualitativo a través de la perspectiva de profesionales sociosanitarios que intervienen en la atención a personas con DI. El ámbito de estudio se ha circunscrito al Área de Salud de Burgos, buscando la mayor diversidad posible: distintos ámbitos sanitarios y sociosanitarios públicos o privados y con carácter multidisciplinar. En la selección de los participantes se han valorado aspectos de su trayectoria profesional que pudieran aportar información útil para los objetivos del estudio: experiencia asistencial amplia en atención comunitaria, en cuidados paliativos o DI o participación en comités o grupos de trabajo relacionados con la atención sociosanitaria. El investigador principal ha establecido el número final de participantes por saturación de los datos en el procesamiento y análisis.
En el estudio se han realizado grupos focales y entrevistas individuales semiestructuradas, para lo que se ha elaborado un documento de apoyo que recoge los puntos clave identificados en la revisión bibliográfica realizada previamente (tabla 1). La participación en uno u otro método se ha dejado a la elección de los participantes según su disponibilidad. La duración máxima de cada entrevista se ha establecido en 60 min y la de los grupos focales en 2 h. Tanto las entrevistas como los grupos focales han sido moderados por el mismo investigador.
Elementos clave del guión para el desarrollo de entrevistas y grupos focales
| - Delimitar conocimientos en cuidados paliativos y discapacidad intelectual y actitudes hacia la atención paliativa - Identificación de lo que se considera atención adecuada al final de la vida y elementos que determinan la satisfacción de pacientes y familia - Experiencias, opiniones y sentimientos - Barreras en la atención y sugerencias para afrontar y superar dichas barreras - Check-list de posibles problemas éticos |
Se ha realizado audiograbación de entrevistas y de grupos focales. La transcripción textual del registro audiograbado y el análisis íntegro de los contenidos han sido realizados por el mismo investigador.
El procedimiento de análisis empleado ha sido manual. Durante el proceso de transcripción se ha realizado un proceso de codificación mixto, guiado por conceptos identificados en la revisión bibliográfica realizada y por los datos recogidos, a partir del cual se han establecido 3 categorías (tabla 2). Una vez realizada la transcripción, se ha contrastado y evaluado nuevamente con la grabación y con las anotaciones tomadas durante las reuniones.
Para la presentación y discusión de los hallazgos se ha empleado un estilo mixto, con descripción y valoración de los contenidos apoyados en citas y pasajes literales de los entrevistados, que aparecen entrecomillados e identificados con siglas.
Aspectos éticosEl proyecto de investigación ha sido presentado y aprobado por el Comité Ético de Investigación Clínica de Burgos y Soria.
Se ha solicitado a los participantes autorización escrita para la audiograbación de las entrevistas, análisis y uso con fines de investigación, docencia y publicación anónima de los hallazgos, y se ha entregado copia de dichos documentos. Para asegurar la confidencialidad se ha realizado una transcripción anónima con identificación de los participantes por códigos.
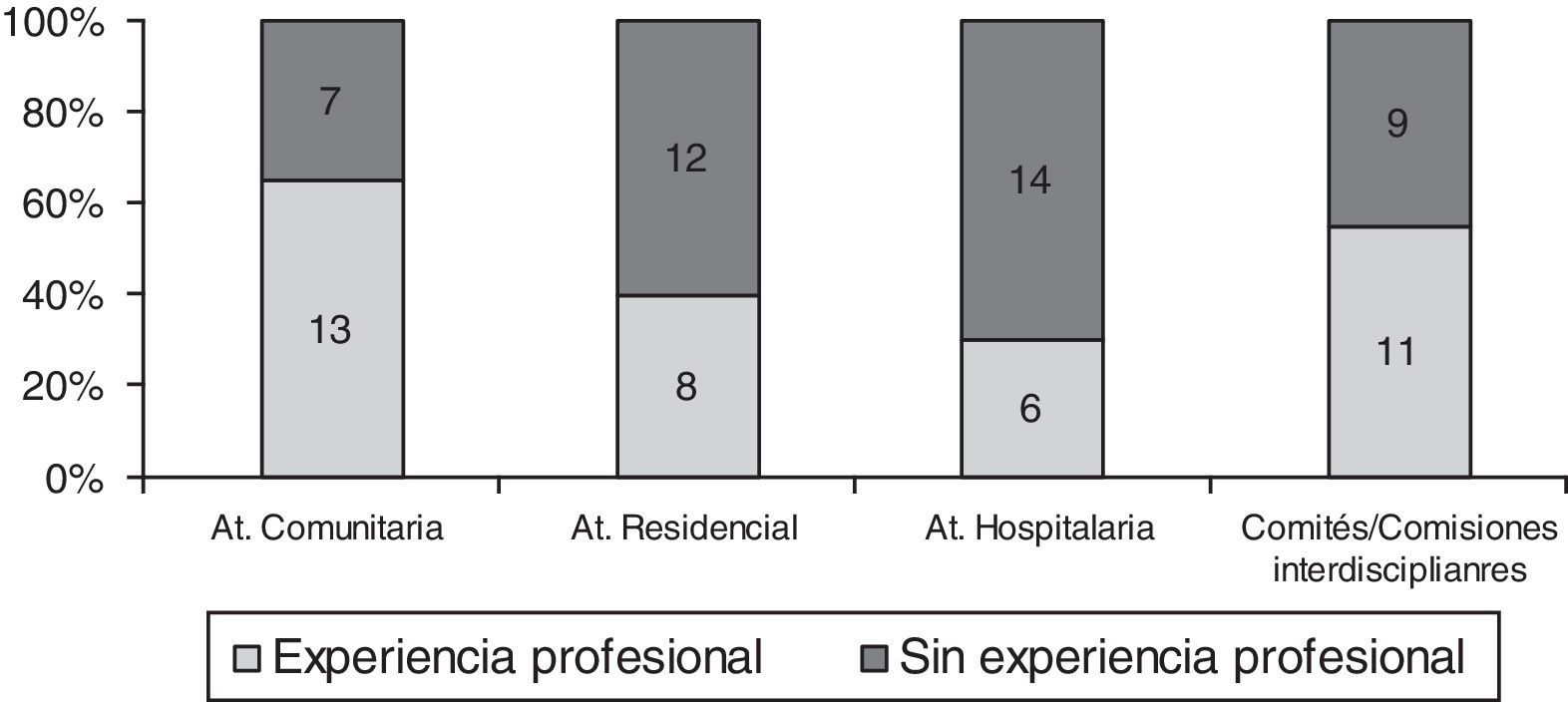
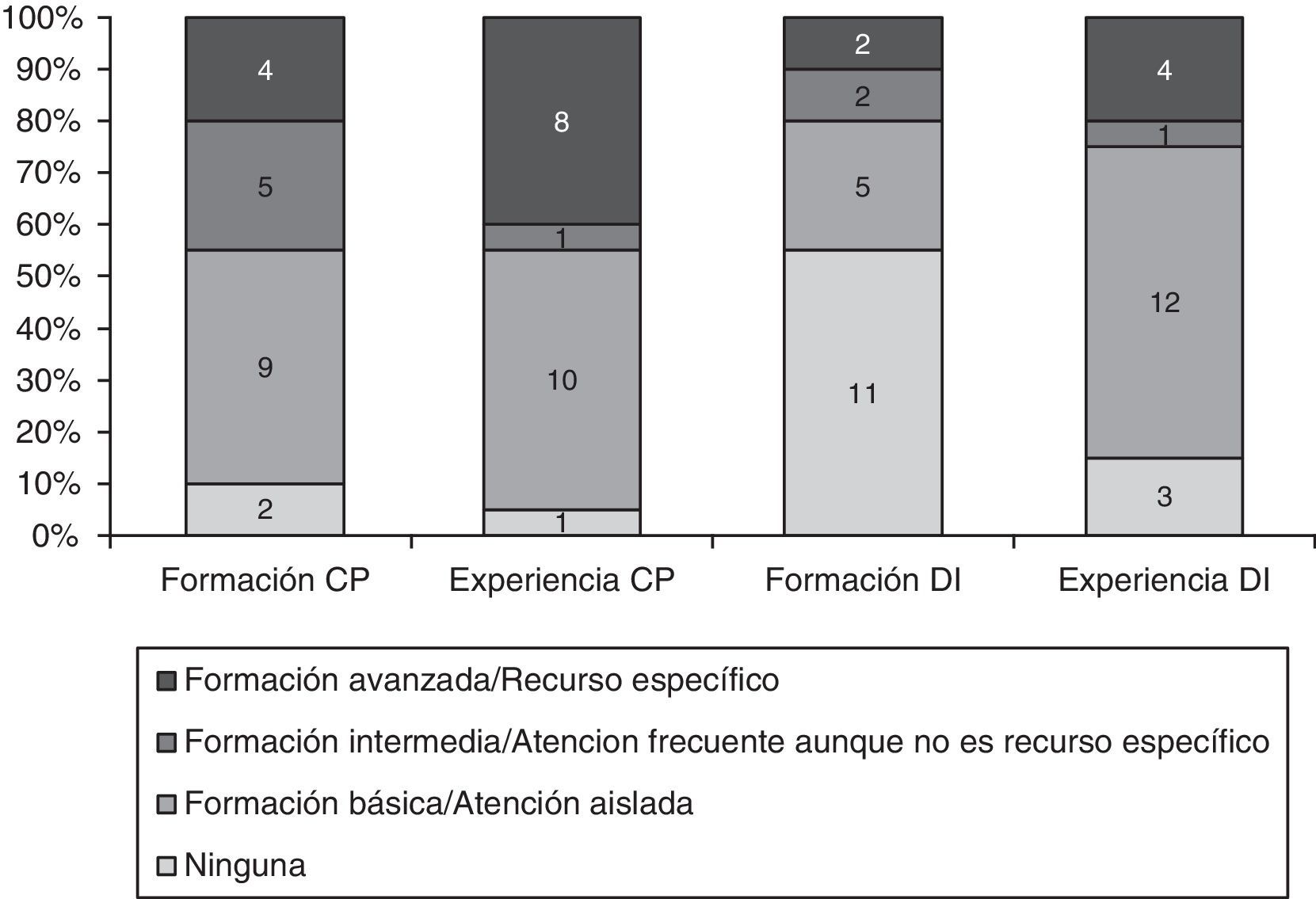
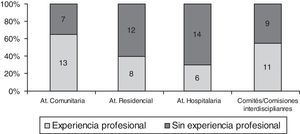
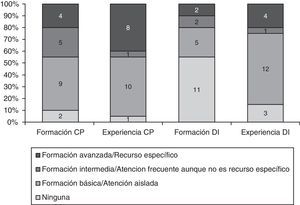
ResultadosEn el estudio han participado 20 profesionales con experiencia en Atención Primaria (medios rural y urbano) y hospitalaria (Medicina Interna, Geriatría y Urgencias), cuidados paliativos (CP), DI, ética y aspectos sociosanitarios (figs. 1 y 2). Por profesiones se han distribuido de la siguiente manera: medicina 9, enfermería 6, psicología 2, auxiliar de enfermería 2 y trabajo social 1.
Formación y experiencia de los participantes en cuidados paliativos y discapacidad intelectual.
Aclaración: Criterios de formación básica, intermedia y avanzada de la Estrategia de cuidados paliativos del Sistema Nacional de Salud14.
Se han realizado 2 grupos focales, en los que han participado 7 y 6 profesionales respectivamente, y 7 entrevistas semiestructuradas. Ninguno de los profesionales invitados ha rechazado participar en el estudio.
Peculiaridades de los cuidados paliativos en personas con discapacidad intelectualExiste un profundo desconocimiento sobre la DI entre los profesionales sanitarios, tanto en sus peculiaridades como en relación con los problemas de salud que pueden presentar y en la forma de evaluarlos. G11- En general nos cuesta acercarnos a estos pacientes. Por falta de conocimientos, por inseguridad, por miedo a meter la pata, por prejuicios. Por miedo a no saber cómo reaccionar, a originar más agresividad por haber levantado la voz o haber tocado cuando no puedes tocar porque eso es un resorte para lo que sea. O porque como nos falla la comunicación… nosotros diagnosticamos por una historia clínica basada en la anamnesis, y si no tenemos anamnesis… no tenemos nada.
A pesar de los esfuerzos realizados en las últimas décadas por normalizar e integrar a las personas con DI en la sociedad, y específicamente en el campo de la salud, con el derecho universal a ella con igualdad de condiciones en el acceso a los recursos, en este trabajo aparecen múltiples barreras y dificultades prácticas. E2- Hace algún tiempo, recuerdo casos con gran sufrimiento. Había desconocimiento… hubiera que haber intervenido más. Hoy nos lo hubiéramos planteado de otra manera. Vamos tomando conciencia del sufrimiento… vamos aprendiendo a perder el miedo, a hablar honestamente del caso, del momento de la enfermedad y del miedo a que mueran, porque seguimos interviniendo, y dejar de hacer cosas es muy difícil. E5- Cuando aparece una enfermedad añadida a la DI, hay mucho miedo y recelo. Cuando vas a mandar a un paciente al hospital… de entrada hay recelo, hay miedo. Por un lado, se piensa que la propia seguridad del profesional puede estar en riesgo, o que va a provocar un altercado… y la propia actitud del profesional puede condicionar al discapacitado y hacerle reaccionar de forma inadecuada.
La discapacidad condiciona todo el proceso de atención, no como determinante pero sí como un factor que influye en las decisiones. Aunque se reconoce que en los últimos años ha cambiado la visión de la DI tanto en los profesionales como en la sociedad, de forma que está mucho más normalizada e integrada, se considera la DI como una característica de la persona. G13- Una enfermedad oncológica en un paciente que no tiene DI, frente a un paciente que la tiene… la DI le añade algo a la enfermedad oncológica, lo pienso todo mucho más. Pero no es como una comorbilidad más, como una enfermedad oncológica más una insuficiencia cardiaca, porque en este caso puedo plantear más opciones, hay una enfermedad física sobre la que puedes intervenir y modificar la situación. La discapacidad influye, no es lo que te hace tomar una decisión, pero influye en la decisión que vas a tomar. E3- Teníamos dificultades para tomar la decisión claramente, aquella que más le iba a beneficiar al paciente. Sistemáticamente venía la pregunta ¿y si no tuviera una deficiencia, lo haríamos o no? Pero claro, tampoco podemos abstraernos de esta situación: en una persona, en esta situación y con estas características, nosotros tomaríamos esta decisión. Pero, además, tiene el añadido… no es la edad en sí 60, 80 años, sino su ciclo vital, aquella esperanza de vida que él ya ha vivido, que ya ha completado. Si ya ha hecho su ciclo, en ese momento, ¿que seguiríamos haciendo?, ¿cual es su vida?, ¿cual es la relación con los demás? Hay que valorar a la persona como un todo.
La fase final de la vida de las personas con DI es un ámbito desconocido incluso para los profesionales con dedicación específica. Son situaciones nuevas, consecuencia de la mayor esperanza de vida, del envejecimiento precoz y de la aparición de diversas enfermedades moduladas por la discapacidad y complicadas por las dificultades diagnósticas, la ausencia de experiencias previas y la complejidad para la toma de decisiones.
Aunque los principios de los CP son plenamente aplicables, la dificultad para identificar la situación avanzada de enfermedad y la ausencia de modelos pronósticos validados retrasa con frecuencia el acceso a ellos de personas con DI. G14- … no conocíamos previamente a los pacientes, no sabíamos cuál era su estado basal, y con la discapacidad la situación nos parecía más avanzada y realmente no lo era. Porque esa es su manera vital de vivir, que no tiene nada que ver con la que conocemos de otras personas. Como ellos ya tienen muchas cosas perdidas previas con la discapacidad, nos resulta muy difícil valorar. Pacientes que parecía que iban a tener una mala evolución por cómo les veíamos…, sin embargo, no era por la enfermedad sino por lo que la discapacidad condicionaba. Si no hubiera habido discapacidad hubiéramos pensado que la evolución iba a ser lenta, pero con la discapacidad nos parecía que estaban peor y que todo iba a ir muy rápido. Y nos equivocamos.
Con frecuencia se identifican los CP con situaciones al final de la vida y con determinados procesos, fundamentalmente cáncer, algunas enfermedades neurodegenerativas e insuficiencias de órganos. Una de las carencias reveladas es la necesidad de ofrecer atención paliativa a personas con DI que, sin tener un diagnóstico concreto de enfermedad, presentan un deterioro físico-funcional progresivo, con necesidades y fuentes de malestar, bienestar, y en las que la evaluación y tratamiento de causas reversibles ha resultado infructuoso. E6- Hay personas con DI que llegan al final de la vida sin un diagnóstico de los que definen de forma tradicional la enfermedad avanzada o terminal… pero necesitan cuidados paliativos. Tienen necesidades, quizás más que otros que sí tienen un diagnóstico y, por ello, un seguimiento especializado. G11- Es un mundo absolutamente desconocido porque hasta ahora no alcanzaban la edad que ahora alcanzan, ni se conocían las enfermedades que ahora encontramos: el propio envejecimiento, enfermedades graves que quizás no están diagnosticadas porque los procesos han quedado abiertos, sin completar el estudio. Aparece deterioro, pérdida de peso y no llegamos a un diagnóstico, lo mismo hay un proceso oncológico de base… pero no sabemos a qué se deben, nos da miedo tratarlas.
En cuanto a los objetivos de la atención paliativa, la percepción de los profesionales es que, por un lado, la familia tiene muy clara la protección de la persona con DI y los objetivos de comodidad y bienestar. G14- Los valores de los pacientes… valoran que les trates y les cuides bien, la afectividad. Y cuando les preguntas a las familias te dicen… «mira, lo que tenga que ser será, pero que sean felices donde estén». Es curioso, pero no es así con otras personas, que al final de la vida priorizan el no tener dolor. Aquí las familias nos dicen que esté a gusto y que sea feliz. G24- El hecho de que uno crea que a una persona por edad o por otras condiciones no haya que hacerle un exceso diagnóstico o terapéutico, realizarle determinadas pruebas o tratamientos, no implica que no haya que ofrecerle unos cuidados paliativos y de confort. En una situación avanzada de enfermedad hay que plantear si la intensidad de las pruebas y de las intervenciones va a aportar un beneficio o no lo va a tener. Porque si no lo va a tener, ¡está claro …!
Mayoritariamente, los profesionales entrevistados consideran que existe una infradetección de necesidades y, por tanto, un infratratamiento. No existe, en general, una sistemática de evaluación reglada y la valoración del paciente se apoya fundamentalmente en las aportaciones de cuidadores y familia. G11- Como no somos capaces de evaluar, sospechamos que no alcanzamos el control de síntomas, que no llegamos. Si no somos capaces de valorar si una alteración conductual es porque sí, espontánea, o porque no nos conocen, o porque hay un cambio en el entorno, o por malestar… ¡va a haber un porcentaje importante de pacientes en los que nos vamos a quedar cortos! G21- No se trata igual el dolor a una persona con cáncer que a otra con otras enfermedades. Ni a una persona que se queja y no tiene deterioro cognitivo que a otra que sí lo tiene. Creo que se les presta menos atención; se les trata con mucho cariño pero se valora básicamente la información que aportan los cuidadores. Confiamos en que ellos conocen bien al paciente y su historia. No se dirige la anamnesis hacia ellos. No percibimos casi nada, tenemos muchas dificultades para aproximarnos a lo que ocurre, respondemos a las necesidades de la familia o de los cuidadores, pero no de la persona.
La evaluación de las necesidades de los pacientes con DI que requieren CP resulta sumamente compleja. Los problemas y necesidades con una repercusión objetiva van a resultar más fácilmente detectables. El resto, desde síntomas hasta necesidades psicológicas, espirituales y sociales, son poco conocidos y están condicionados por la observación de los cuidadores y la interpretación de los profesionales. Todo ello incrementa el temor a la yatrogenia. G11- Me limita mucho el no saber valorar las situaciones, porque no actúo igual que en otros casos. Tengo miedo de pasarme, y al final seguramente me quede corto. Si creo que tiene dolor, le pongo paracetamol, metamizol, o quizás me arriesgo y pauto un AINE… pero pasar a un opioide, si no tengo claro si le duele o no, con los efectos secundarios… muy claro tengo que tener que le duele, o estar muy pendiente de revisar lo que le hago. Es muy probable que me quede corta. Salvo que le vea vomitar, yo no sé si tiene sensación nauseosa, o le duele el estómago, tiene hambre o no… no voy a poder dar respuesta a una necesidad que no detecto. G16- No solo es la comunicación verbal. Es muy importante la conceptualización que pueden tener de las cosas. El concepto que puedan tener ellos de determinadas cosas, su percepción, el significado que le dan, es diferente, aunque puedas comunicarte verbalmente… A ellos les puede parecer bien algo que para nosotros es impensable.
En el caso del dolor existe acuerdo en que probablemente se infravalore y no se trate adecuadamente. Salvo en situaciones concretas, como pacientes con diagnóstico de enfermedad oncológica, no se explora de forma sistemática. Las vías de expresión del dolor son dispares (verbalizaciones, cambios conductuales, etc.), y se desconoce cómo la discapacidad influye en las múltiples dimensiones del dolor. La subjetividad de la evaluación y la propia implicación afectiva del cuidador o del profesional pueden condicionar la valoración. E1- En un caso, en el tema del dolor… no controlaba nada. Era muy difícil controlarle, demandaba mucho. Ella tenía dolor… y se volvía loca. El sufrimiento era muy grande. Los médicos no sabían hasta qué punto era dolor o no. Era dificilísimo valorar. G15- Una cosa es que esa persona no pueda decirte si tiene dolor o no, y otra cosa es que tú no lo percibas, porque igual en esa persona, el signo de que tiene dolor es que se le mueve un músculo en la pierna. Eso el cuidador lo sabe, pero al profesional o no le impresiona o no lo ve… tendrá dolor, pero no es lo mismo que estar con una persona que dice «¡ay ay ay como me duele!». Y su dolor puede ser de 10 sobre 10 y entonces notamos algo, pero si es 6 o 7, no nos enteramos. G14- En un mismo caso, misma situación, con distintos cuidadores, se modifica la valoración. Hay un dolor del cuidador. En un caso, el cuidador siempre relataba un dolor importante en el paciente, al menos un 7/10. Ahora hay otro cuidador y percibe menos dolor en el paciente, no más de 3/10.
En la evaluación de otras necesidades, psicoemocionales y espirituales, los profesionales manifiestan una gran incertidumbre. E2- En algunos casos, con el tiempo, haces aproximaciones. Una vez que lo físico está controlado, las necesidades básicas cubiertas… el acercamiento, la presencia física, el contacto físico con caricias, los sonidos y la música… de vez en cuando ves una sonrisa. Se prueban estas técnicas y se valora el resultado. Pero, en realidad, nunca llegas a saber si tienen alguna necesidad ni qué efecto tienen las muestras de afecto. E1- ¡Es tan difícil ayudarles a la hora de asumir el final de la vida! Creo que no son conscientes de que la enfermedad empeora. Una persona que percibe que su enfermedad avanza, que se deteriora, de alguna manera tiene necesidad de despedirse y empieza a despedirse. Pero si la persona no es consciente de que la enfermedad empeora, y lo que significa ¿cómo ayudar a asumir el final de la vida?
La familia es un pilar fundamental en la atención paliativa. En el contexto de la DI, tras el impacto del diagnóstico y los primeros años de vida, las familias se adaptan a la situación, aprenden a vivir con las limitaciones y quizás asumen con más normalidad los problemas que van apareciendo, incluso cuando se trata de enfermedades con pronóstico vital limitado. E1- Cuando una persona tiene un acontecimiento vital estresante previo, evidentemente ya ha hecho una caja de herramientas a nivel de manejo, y ha aprendido una serie de habilidades que luego a posteriori acaba utilizando. Es verdad que están más curtidos y encajan mucho mejor los acontecimientos y las enfermedades que otras personas que no han tenido esas experiencias. Saben cómo organizar todo para cuidar al paciente, reorganizar los roles dentro de la familia, adaptarse a los cuidados, buscar apoyos externos…
Pero, en ocasiones, la persona con DI se convierte en el centro vital de la familia y aparecen los riesgos asociados al cuidado, sobrecarga psicoemocional o, incluso, claudicación.
La aceptación de la evolución, del fallecimiento y la vivencia del duelo son variables, aparecen desde dificultades severas cuando se ha generado una gran dependencia emocional hasta otras reacciones de normalización y superación. E1- Es muy variable. Recuerdo una persona que hizo un duelo patológico tras la muerte de su hijo. No desmontó la habitación hasta pasado mucho tiempo, incluso las sábanas de la cama. Su trabajo había sido cuidar a su hijo y le costó mucho salir. Pero otras personas, también han sufrido tanto, y los han pasado tan mal, con un desgaste físico y emocional tan grande y a lo largo de tantos años, que lo viven de otra manera, casi como un descanso, una liberación. Aprenden a vivir otra vez, a continuar la vida. Depende de muchos factores, de cómo era su relación, de cómo ha sido el cuidador, de la personalidad, de cómo era el afrontamiento de las situaciones difíciles… Yo creo que son las variables personales las que condicionan cómo va a ser el duelo.
Los cuidadores formales muestran gran implicación. Con frecuencia el descubrimiento de una necesidad surge de un cambio en el paciente percibido por ellos. Ante la enfermedad y la pérdida, cuando el vínculo ha sido intenso o prolongado, el sufrimiento es en ocasiones igual o superior al de las familias. Una necesidad sentida por los cuidadores es, por un lado, que se reconozca su valoración, pero, por otro lado, que se considere la variabilidad de lo que puede significar y la carga de subjetividad que lleva asociada, por decirlo de otra manera, que la responsabilidad de la valoración y lo que de ella derive no recaiga sobre ellos.
Barreras y dificultades en la atenciónLos profesionales detectan múltiples barreras en la atención: dificultades en la comunicación con la persona con DI, en la evaluación de su capacidad e incluso limitaciones prácticas en la exploración física del paciente. Junto con la falta de formación, provocan miedo e inseguridad que pueden generar un exceso de intervención desde el punto de vista técnico o, por el contrario, una actitud distante, con menor iniciativa en la atención o incluso una infravaloración del paciente. G13- Como pacientes son incómodos, y lo quiero decir con esta palabra, porque no tienes ni la formación, ni los conocimientos, ni la capacidad para valorarlos de la misma manera, quizás a veces te asustan… Igual les visitas menos o vas con una actitud diferente que con otros pacientes… pero porque no controlas y eso te lleva a echarte hacia atrás. Preferirías no tener que ir, nos cuesta mucho más. G21–Puede que no sepamos cómo dirigirnos o cómo acercarnos… se banalizan además los problemas, nos importan menos, no a nivel individual, pero sí como sociedad. Y porque una persona sin DI, si no está de acuerdo… protesta. Y si no protesta él, lo hace su familia, hasta que le hagan todas las pruebas. Una persona con DI, no pregunta y la familia a veces se retrae también… Al final no se hacen las cosas igual. G11- Basamos los CP en las necesidades de las personas. Podemos actuar cuando detectamos y evaluamos. Pero ¿y si no detectamos? Si no se quejan ¿no pasa nada? ¿Cómo lo controlo?, ¿trato a ciegas? Y la familia puede estar muy perdida, y los profesionales mucho mas… si hay dolor, si está triste… hay muchas cosas que no sabemos valorar!
No se presuponen diferencias en cuanto al acceso a los recursos, aunque se reconoce que la organización de los servicios sanitarios no siempre es la adecuada para la atención a estos pacientes. E6- En los centros de salud hay mucha gente. Cuando les llevamos allí se ponen más nerviosos, se alteran… No es lo mismo verle aquí, en su habitación, tranquilo, que allí, en un ambiente hostil para ellos.
Entre los profesionales se detecta un desconocimiento mutuo: los profesionales generales y de CP desconocen los recursos específicos para DI, su funcionamiento, protocolos y vías clínicas, y entre los profesionales que trabajan con personas con DI tampoco se conoce el funcionamiento de los distintos niveles de atención paliativa. Los CP tienden a asociarse con atención por unidades específicas, con desconocimiento del papel que pueden tener los recursos generales como proveedores de CP básicos.
Una de las carencias detectadas es la figura de un profesional de referencia que valore al paciente desde una perspectiva global. E6- Los pacientes están atendidos, pero les llevamos a muchas consultas especializadas. Cada uno plantea lo suyo y a veces… es imposible cumplirlo todo, o son indicaciones opuestas… falta un enfoque global.
Con relación a las necesidades como colectivo, todos los trabajadores de centros de personas con DI destacan la complejidad creciente de los pacientes, que hace necesaria una adaptación de los centros, tanto en personal como en las actividades que se realizan.
Se reclama la necesidad de formación específica, tanto en DI como en CP, y el establecimiento de mecanismos de colaboración entre profesionales y recursos. E6- Una cosa es hacerlo bajo unas pautas y con una guía y desde allí seguir, y otra cosa es hacerlo bajo tu criterio. Se necesita un asesoramiento, dar respuesta a las necesidades nuevas que van apareciendo.
Aunque los profesionales destacan la necesidad de trabajar conjuntamente, reconocen las dificultades y las diferencias de criterio en la práctica. G11–Cuando los profesionales no estamos de acuerdo… en otros casos puedes ofrecer al paciente las alternativas y que él decida. Pero cuando se trata de una persona con DI y un proceso grave… trasladas la incertidumbre en la familia y les produces aún más sufrimiento.
La etapa final de la vida de personas con DI es un aspecto poco conocido en nuestro entorno. En este estudio se ha seleccionado una metodología cualitativa con objeto de explorar la realidad desde una perspectiva integral, en un contexto y un entorno reales, asumiendo que los resultados pueden no ser extrapolables a otras situaciones8.
Uno de los resultados destacados entre los participantes es la dificultad para identificar tanto una situación avanzada de enfermedad como, más concretamente, las necesidades de atención paliativa que se pueden presentar. Se parte de un desconocimiento de la discapacidad, de sus implicaciones en la salud y en la semiología de las enfermedades9. Además, las dificultades en la evaluación del paciente10 contribuyen a que con frecuencia los diagnósticos se retrasen o no se completen, con consecuencias negativas en cuanto a evolución y pronóstico11-13. Finalmente, la variabilidad de situaciones, condicionadas por el grado de discapacidad, dibuja numerosos escenarios posibles y complica aún más la evaluación.
Los cuidados paliativos son un derecho reconocido tanto nacional14 como internacionalmente15,16, también destacados en el informe mundial de la OMS sobre discapacidad4. Lo que desde un punto de vista teórico parece claro, resulta más complejo en la práctica. Los profesionales destacan dificultades especialmente cuando se reconocen necesidades de atención paliativa pero se desconoce la extensión o pronóstico de la enfermedad de base, y en un contexto muy concreto, descrito por otros autores17, en situaciones de deterioro físico-funcional progresivo en los que no se logra filiar la causa.
Tanto el Consejo de Europa18 como Naciones Unidas19 hacen hincapié en que los cuidados de salud y la asistencia social deben ser influidos en primer lugar por las necesidades de la persona. Ahora bien, la mayoría de las publicaciones exploran las necesidades de los pacientes desde la perspectiva de familias, cuidadores y profesionales, con las limitaciones que ello puede suponer.
Las dificultades de comunicación son un importante obstáculo en la prestación de CP eficaces en personas con DI20,21. Desde un punto de vista meramente sintomático, algunos trabajos apuntan a que los profesionales pueden subestimar las necesidades de los pacientes22, ya que la evaluación resulta compleja23 y los instrumentos empleados en población general pueden no resultar válidos24. En aspectos psicoemocionales y espirituales, y dependiendo del grado de discapacidad, con frecuencia existen dificultades para comunicar y procesar sentimientos abstractos y emociones25. Todo ello complica el proceso de información, que tiende a obviarse, y son la familia o los profesionales quienes asumen la toma de decisiones26. Los modelos de cómo dar malas noticias no sirven, y, como apuntan Tuffrey et al., en ocasiones resultan confusos y alarmantes27. Ryan et al. afirman que las personas con DI pueden entender la muerte con los apoyos necesarios28 y otros autores proponen adaptar la información respetando el derecho de los pacientes a ser informados y a ser conscientes de la muerte29.
En este estudio se destaca el papel, además de la familia y de otros convivientes cuando el paciente reside en un centro, de los profesionales, que con frecuencia participan en la atención del paciente desde mucho tiempo atrás (cuidadores formales y equipo sanitario habitual). Se establecen profundos lazos personales con gran implicación, compromiso y, a pesar de miedos e inseguridades, satisfacción por los cuidados30,31.
La falta de concienciación y el desconocimiento son 2 importantes barreras en el acceso a los CP32. En este trabajo los profesionales ajenos reconocen cierto desconocimiento sobre el trabajo específico en CP y en DI, dato destacado en otras publicaciones21,29,33. Incluso en países con larga tradición en CP como Gran Bretaña, los recursos específicos probablemente estén infrautilizados en el contexto de la DI34.
La falta de conocimientos, habilidades y práctica aparece en ambos ámbitos. Así, los profesionales de CP manifiestan dificultades en la evaluación y falta de conocimientos en comunicación efectiva con pacientes y en soporte emocional a los cuidadores profesionales35,36. Los profesionales de DI revelan falta de habilidades en los cuidados al final de la vida26,33 y plantean la necesidad de adaptar también los centros e instituciones a las necesidades de cuidados adicionales37. Un reto adicional es establecer las competencias de cada profesional y cada equipo y cómo articular el trabajo conjunto desde el reconocimiento mutuo38,39.
De este estudio exploratorio se desprende la necesidad de avanzar en el desarrollo de la atención paliativa a personas con DI. El punto crítico inicial pasa por crear conciencia entre los profesionales de las filosofías que sustentan la atención y los conocimientos inherentes a ambos servicios de DI y CP40, avanzar en formación complementaria41 y promover la atención integrada cuando sea precisa42. A partir de aquí, son muchos los aspectos desconocidos en la atención paliativa de personas con DI que será necesario estudiar (tabla 3).
Propuestas de trabajo para avanzar en la atención paliativa a personas con discapacidad intelectual
| - Inclusión en programas de cuidados paliativos26 - Evaluación de necesidades - Evaluación y control de síntomas. Desarrollo y validación de instrumentos específicos de evaluación37 - Estrategias de comunicación43 - Atención a aspectos psicoemocionales - Evaluación de la capacidad, información y participación en la toma de decisiones, planificación anticipada de cuidados27 - Establecer modelos de atención44,45 |
Se trata de un estudio exploratorio en un contexto muy concreto y centrado únicamente en la visión de los profesionales. La validez interna de los resultados se sustenta en la selección intencionada de la muestra con la inclusión de informantes de fuentes complementarias, el principio de saturación de datos y la concordancia con la literatura revisada. La selección intencionada puede, sin embargo, ofrecer una visión parcial de la realidad que será necesario contrastar con las opiniones de familias y pacientes. Ningún profesional declinó participar; este resultado puede deberse al interés y motivación por el tema, pero también a que la presentación del estudio y la invitación a participar fueran realizadas personalmente por el investigador del estudio. Su presencia en entrevistas y grupos focales puede también haber influido en las reflexiones y debates generados por los participantes.
La validez externa de los resultados está limitada por las características del estudio. Se han realizado algunas técnicas de triangulación de datos: fuentes de información que incluyen profesionales de distintos ámbitos, técnicas del tipo entrevistas y grupos focales, revisión bibliográfica previa a la realización del documento de apoyo «Guión para el desarrollo de entrevistas y grupos focales», análisis de documentos y comparación con otros estudios publicados. Sin duda, un estudio cuantitativo posterior permitirá mayor contraste y enriquecimiento de los resultados.
En todo caso, se trata de una primera aproximación a una realidad emergente en el ámbito de los CP, y del que apenas existen conocimientos y experiencia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNinguno.
Al Dr. Jacinto Bátiz Cantera, tutor, y a la Dra. María Teresa Delgado Marronquín, asesora metodológica del proyecto final del Máster en Ética Médica, que han impulsado este proyecto.
A los participantes en el estudio, por su entusiasmo y apoyo, y por sus enriquecedoras aportaciones.
El estudio forma parte del trabajo presentado como proyecto final del Máster en Ética Médica de la Organización Médica Colegial y el Instituto Universitario de Investigación Ortega y Gasset (diciembre de 2014).