El objetivo de este estudio fue evaluar los factores que pueden influir en la capacidad de que dispone una familia para cuidar de un paciente oncológico que requiere cuidados paliativos. Se trata de un estudio amplio, cualitativo y de observación, respaldado por la Teoría Fundamentada (Grounded Theory) y el uso de la técnica de grupos focales. En el periodo de enero a agosto de 2009 reunimos a 13 familiares de pacientes con enfermedad oncológica incurable y progresiva que estaban siendo atendidos por un servicio de cuidados paliativos de un hospital oncológico situado en el norte de Portugal, separados por 2 grupos focales distintos. Mediante el análisis de lo transcrito del grupo focal se identificaron 4 ejes que aportan factores (categorías), que pueden condicionar la capacidad de cuidar: el eje práctico (ingreso, asistencia técnica, recursos sociales/salud, cuidados paliativos, apoyo psicológico, traslado, gastos de la casa); el eje relacional (los vínculos, la pérdida, la privacidad, la intimidad, el apoyo al cuidador, compartir), el eje de experiencia interna (sentimientos, estrategias de afrontamiento, afecto, sufrimiento, muerte, apoyo psicológico), y la condición del eje de la salud (la recuperación, los síntomas, la información sobre la enfermedad, la vulnerabilidad del cuidador). La construcción de los indicadores identificados en la investigación pueden resultar muy útiles para detectar en una evaluación integral a la familia factores que pueden poner en riesgo la capacidad del grupo familiar para atender al paciente y asegurar la continuidad del manejo por Cuidados Paliativos.
The aim of this study is to assess the factors that can influence the capability of a family to take care of an oncology patient in Palliative Care. It is a broad, qualitative and observational study, backed by the Grounded Theory and using the Focus Group technique. Meetings, separated into 2 focal groups, were held in the period from January to August 2009, with 13 relatives of patients with incurable cancer and progressive disease, who were being cared for in a Palliative Care Unit of an oncology hospital in northern Portugal. By analyzing the focal groups transcripts, 4 axes that carry factors (categories) that may condition the ability to be a caregiver could be identified: The practical axis (admission, technical assistance, social/health resources, palliative care, psychological support, relocation, home expenses), the relational axis (bonds, loss, privacy, intimacy, support to the caregiver, sharing), the internal experience axis (feelings, coping strategies, affection, suffering, death, psychological support), and the health condition axis (recovering, symptoms, information about the illness, vulnerability of the caregiver). A list of the identified indicators is of help in the holistic evaluation of the family, by enabling an early detection of traits that may be of risk to their caring capacity, determining the continuity of the palliative care and/or a possible discharge.
Cuando una enfermedad irreversible en estado avanzado golpea la vida de una familia se pueden ocasionar cambios en sus comportamientos y actitudes, e incluso en sus valores y creencias. El proceso de pérdida empieza aquí, con la pena y el sufrimiento en las diferentes dimensiones del ser humano, biológica, mental o psicológica, social y espiritual, y justifica la necesidad de un equipo de cuidados paliativos (CP), interdisciplinario, capaz de hacer frente a situaciones complejas al final de la vida1. Como sabemos, el cuidado de un paciente incluye también el cuidado de la familia, y en este sentido, la Organización Mundial de la Salud define claramente qué papel desempeña la familia frente a esta situación y la integra en su definición de los CP1.
Siendo la familia uno de los pilares del bienestar del paciente, esta debe estar integrada en el equipo de CP de forma proactiva desde el primer momento para que sus comportamientos, habilidades y sentimientos puedan ser incorporados, tratados y/o desarrollados. La capacidad de cuidado es el resultado de un proceso de aprendizaje, y la Unidad de CP funciona como una escuela, es decir, como una base para la facilitación de habilidades y capacitación de las familias en el hecho de cuidar2. Una familia funcional puede llevar a cabo la tarea de cuidar, pero solo lo hará bien si sus necesidades están cubiertas.
En este contexto, cuando se habla de necesidades, no se puede dejar de mencionar la perspectiva presentada por Zalenski y Raspa3 sobre la base de la pirámide de Maslow, que presenta, a su vez, 5 niveles en la jerarquía de necesidades adaptadas a los CP: los síntomas inquietantes, la seguridad física y el afecto, la estima por la persona, la autorrealización y la trascendencia. La cobertura de estas necesidades dependerá de las capacidades de cada persona2,3. Consideramos que si se tienen en cuenta numerosos factores internos, sociales, económicos, profesionales y culturales, entre otros, se comprenderá cómo estos influyen en los sentimientos positivos y negativos del cuidador, y cómo de la misma forma las experiencias cotidianas pueden contribuir al éxito o fracaso de la atención facilitada. Es necesario, pues, considerar que las habilidades pueden ser tratadas en su estructura y organización trabajando, así mismo, sus aspectos emocionales y relacionales4.
Según Meltzer5, las habilidades emocionales básicas de una familia funcional residen en: la capacidad de generar amor, la capacidad de promover la esperanza, la capacidad de expresar sus sentimientos de una manera común, y la propiciación a la reflexión. En los CP no hay mucha literatura sobre el concepto de capacidad de cuidar, pero hay algunas referencias sobre la condición de sobrecarga del cuidador familiar. Grunfeld et al.6 llegaron a la conclusión de que hay un aumento sustancial en la carga del cuidador y en la depresión cuando el paciente llega a una etapa terminal de la enfermedad, así como un aumento de la carga económica y ocupacional.
Pero ¿cómo pueden los profesionales de la salud ayudar a los cuidadores y atender sus propias necesidades? ¿Cómo pueden formarlos de manera que puedan continuar la atención sin aumentar la carga? Hudson et al.7 creen que los investigadores pueden ayudar a desarrollar intervenciones dirigidas a las familias, pues es importante que los profesionales de la salud estén capacitados para identificar las barreras que pueden limitar la prestación de servicios de apoyo familiar. Para lograr esto, existen algunas herramientas que pueden optimizar el inicio de esta intervención, es decir, que pueden ayudar a detectar las necesidades no cubiertas y las habilidades que necesitan ser desarrolladas.
Una revisión realizada por Deeken et al.8 identifican algunos de estos instrumentos relacionados con la experiencia de cuidado que pueden medir la carga del cuidador, sus necesidades y la calidad de vida. La Escala de Capacidad de Cuidados en Domicilio creada por Sáez et al.9 es considerada como una herramienta de trabajo en la atención domiciliaria paliativa que tiene como objetivo cuantificar, de forma objetiva y numérica, el potencial de una familia para atender de forma apropiada al paciente oncológico en su seno.
En la propuesta de ir más allá de un enfoque dirigido exclusivamente al cuidador principal, se han intentado identificar y categorizar los factores que pueden influir en la capacidad familiar de cuidar, por lo que centramos este estudio en las siguientes cuestiones: ¿qué factores mejoran la capacidad de una familia para cuidar, en el contexto de CP?; ¿qué factores dificultan la capacidad de la familia para cuidar en el contexto de CP?
Esta tarea se propone, recurriendo a la Grounded Theory, un método cualitativo de revisión y comparación constante que permita la asociación de la realidad con los resultados de la investigación. Para ello se aplicó la técnica de grupos focales (GF)10–12.
Objetivos del estudio- -
Identificar los factores que influyen o dificultan la capacidad de cuidar de los cuidadores informales o familiares de las personas en situación de atención paliativa.
- -
Facilitar a los equipos una herramienta básica para la identificación de los mismos.
- -
Proponer nuevas formas de proceder de los profesionales responsables de la atención para optimizar el beneficio de la misma.
Con el fin de identificar los indicadores de la capacidad familiar de cuidar, como resultado de las experiencias de cuidado de la familia, se propone utilizar la metodología de la Teoría Fundamentada (Grounded Theory). Ese tipo de metodología es la creación de una teoría en su contexto, a través de un análisis riguroso y sistemático, mediante la comparación constante del fenómeno estudiado11,13. En primer lugar, se trabajó mediante un procedimiento de codificación abierta de donde se extrajeron conceptos/ideas clave a partir de las narraciones, y más tarde mediante la codificación axial, donde se reorganizaron y se comprimieron en categorías centrales. Mediante la codificación constante y comparativa, fue posible llegar a la saturación teórica y validar las categorías centrales del fenómeno en estudio. La técnica de recolección de datos utilizada en este estudio fue la transcripción literal de las aportaciones al GF.
ParticipantesSe utilizó una muestra de conveniencia y deliberada. El grupo de participantes se seleccionó en el Servicio de Cuidados Paliativos del Instituto Portugués de Oncología de Oporto (Portugal), siguiendo el criterio general: miembros de la familia (adultos), directa o indirectamente implicados en la atención al paciente. Criterios de inclusión: ser un miembro de la familia, biológica o no, involucrado o responsable del cuidado del paciente con diagnóstico de cáncer en situación paliativa, tener disponibilidad/interés en participar en el estudio y ser capaz de expresarse. Como criterio de exclusión designamos: personas<18 años y aquellas que no cumpliesen los criterios de inclusión.
Se seleccionaron 6 participantes para el primer GF (GF1) y 7 para el segundo (GF2). Con estos 2 grupos se consiguió la saturación de los datos.
ProcedimientosEl proyecto fue presentado al Consejo Científico de la Universidad Católica Portuguesa y la Comisión de Ética del Instituto Portugués de Oncología de Oporto, que dio su aprobación de los procedimientos formales y éticos.
Para el proceso de selección, se realizó un listado de los miembros de la familia y fueron invitados por teléfono. Pronto quedó claro, sin embargo, que este procedimiento no sería eficaz porque la gente hablaba de otros temas durante la llamada telefónica, por lo que se decidió invitar, personalmente, a miembros de la familia de la persona ingresada en el Servicio de CP. Finalmente se les facilitó una carta describiendo los objetivos del estudio y el documento de Consentimiento Informado a fin de que los participantes pudieren leer y firmar al mismo tiempo.
La recolección de datos se llevó a cabo entre enero y agosto de 2009. La primera reunión del GF se celebró el 21 de febrero, y la segunda, el 30 de abril. Cada reunión duró cerca de 2h. Las reuniones se llevaron a cabo mediante las siguientes preguntas abiertas, como guía: Dé un ejemplo de una buena y una mala experiencia, lo que ayuda y lo que obstaculiza en sus tareas del día a día; ¿qué recursos tiene usted (emocionales, prácticos) para cuidar?; ¿qué es cuidar?; ¿cómo se siente ante el proceso de cuidar?
Las reuniones se llevaron a cabo en una habitación grande con luz directa del sol, las sillas estaban dispuestas en círculo, los datos fueron recogidos por el investigador y un coinvestigador con la ayuda de una cámara de vídeo. Para proporcionar al grupo un ambiente cálido y agradable, los participantes fueron recibidos con una comida ligera, agua y té. Después de la realización de los GF, el investigador observó y analizó el material grabado, documentando tanto la conducta verbal como la no verbal de los participantes.
Es importante referir que se realizó un pretest con un grupo de voluntarios (4 personas) para testar las preguntas y todos los detalles descritos.
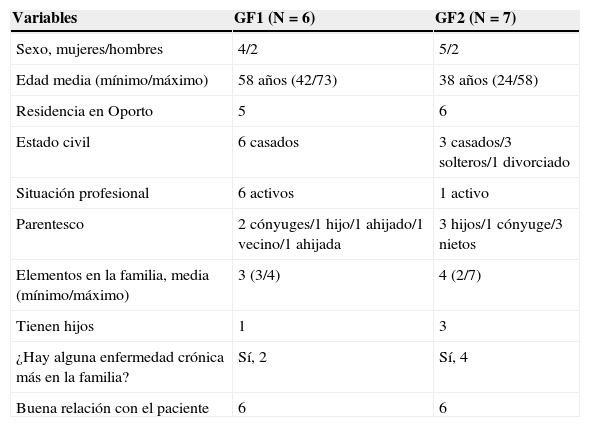
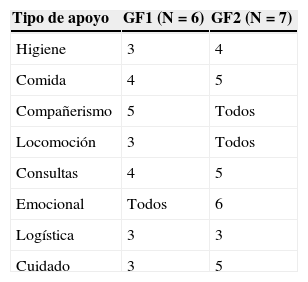
ResultadosLa media de edad de los participantes fue de 47 años (el más joven tenía 24, y el mayor, 73).En el GF1 los participantes (n=6) tenían una media de edad de 58 años, estaban todos casados, la mayoría eran mujeres (4 personas) y residían en Oporto. Encontramos 5 diferentes grados de relaciones (2 cónyuges, un hijo, un ahijado, un vecino y una ahijada) (tabla 1). Este grupo de familiares daban apoyo a los pacientes a nivel emocional, asistencia, comida, y los acompañaban a consultas en el hospital (tabla 2). El GF2 tenía una media de edad más baja (38 años) que el primero, y solo 3 participantes estaban casados. Este grupo estaba formado por 3 hijos, 3 nietos y un cónyuge. Al igual que en el primer grupo, la mayoría residía en Oporto.
Datos de los participantes
| Variables | GF1 (N=6) | GF2 (N=7) |
|---|---|---|
| Sexo, mujeres/hombres | 4/2 | 5/2 |
| Edad media (mínimo/máximo) | 58 años (42/73) | 38 años (24/58) |
| Residencia en Oporto | 5 | 6 |
| Estado civil | 6 casados | 3 casados/3 solteros/1 divorciado |
| Situación profesional | 6 activos | 1 activo |
| Parentesco | 2 cónyuges/1 hijo/1 ahijado/1 vecino/1 ahijada | 3 hijos/1 cónyuge/3 nietos |
| Elementos en la familia, media (mínimo/máximo) | 3 (3/4) | 4 (2/7) |
| Tienen hijos | 1 | 3 |
| ¿Hay alguna enfermedad crónica más en la familia? | Sí, 2 | Sí, 4 |
| Buena relación con el paciente | 6 | 6 |
Las categorías resultantes se obtuvieron mediante la codificación axial. Cuatro horas y 10min de metraje de vídeo fueron documentados en 74 páginas de la narrativa, y se identificaron 59 ideas clave (unidades de análisis), que luego se agruparon en 24 categorías (conjunto de ideas) y se clasificarán en 4 ejes diferentes. Este proceso de codificación se realizó por 3 investigadores. Las unidades de análisis fueron identificadas simultáneamente por 2 investigadores con experiencia y formación avanzada en CP que analizaban cada párrafo de las narrativas transcritas identificando primero las unidades de análisis y después incorporándolas en categorías. Todo este procedimiento fue validado por un tercer investigador con experiencia en psicología y vasta experiencia en método Grounded Theory. Juntos constataron la saturación de datos.
Los siguientes ejes muestran las categorías separadas por experiencias/opiniones positivas y experiencias/opiniones negativas. En esta división, los investigadores se basaron en las narrativas de los participantes y sus comportamientos no verbales (las expresiones faciales, la postura corporal, el tono de voz, los silencios, los gestos, el contacto visual y las emociones dominantes).
Eje de la PrácticaEn el Eje de la Práctica se consideraron todos los procedimientos, comportamientos, materiales, estructuras o actividades para lograr respuestas a los problemas prácticos.
Las ideas positivasHospitalizaciónLos participantes reconocieron que el ingreso en una Unidad de CP es la asistencia necesaria que ayuda al paciente y a la familia desde una perspectiva médica y psicosocial.
«[…] Traerla aquí, a la unidad de paliativos, es bueno. Estas son personas que saben cómo cuidar. En casa no podemos hacer eso» (P1-F1).
Ayudas técnicasEn esta categoría se evidencia que la posibilidad de obtener algunos servicios, incluidos los equipos, es muy apreciada por la familia.
«[…] Se necesita una cama de hospital porque, por supuesto, en casa le puedo poner algunos cojines, pero ¡es muy útil tener una cama que tiene una base articulada […]» (P5-F1).
El acceso a los recursos sociales y de saludLa comunidad tiene recursos que son esenciales para la continuidad del cuidado.
«Esta semana, el [paciente] necesitaba de oxígeno y ya lo teníamos en casa. […] Tenemos un enfermero del centro de salud que va allí una vez a la semana, pero puedo llamarlo en cualquier momento por teléfono y el viene tan pronto como sea posible» (P5-F1).
Cuidados paliativosEstos servicios fueron considerados por las familias como muy importantes y valiosos, ya que proporcionan la calidad y las condiciones de dignidad.
«Ha sido una buena experiencia. El cuidado mostrado aquí por el equipo de paliativos ayudó mucho a mi padre con las dificultades y me ayudó para tratar con él» (P3-F2).
Las ideas negativasApoyo psicológico inadecuadoLos participantes indicaron que, por un lado, sentían la necesidad de contar con apoyo psicológico continuo y estructurado, accesible a todos, y por otro lado, mostraron el descontento y la insatisfacción cuando recibieron este apoyo, ya que no coincidía con sus expectativas.
«Mi abuela tenía una consulta de psicología y salió de allí sintiéndose aún peor. No quería volver porque decía que solo hablan de la muerte y que ella va a tener un montón de tiempo para pensar en eso cuando estará acostada en su lecho de muerte [sic]» (P6-F2).
Distancia geográficaEn las narraciones, queda bastante claro que tener que salir de casa con el fin de estar con el paciente afecta las vidas de los familiares.
«Resido en España y tuve que venir aquí para acompañarla […] tengo un marido que me necesita, yo renuncié a mi trabajo, tengo a mi hija aquí […]» (P3-F1).
Muchos gastosLos familiares dijeron que la asistencia en el domicilio es muy cara y que a menudo se apoya solo en la familia.
«Yo pagué 10€ por día para la higiene y el sistema de salud me ayuda con 2,50€. Creo que otro tipo de apoyo sería necesario, porque paso demasiado… mi padre prefiere estar en casa […] sus 7 hijos le ayudan con algún de dinero. Sin ellos, no sería posible» (P3-F2).
Eje del Estado de la SaludLa capacidad de proporcionar atención depende del nivel de comprensión de los conceptos de salud y el bienestar del paciente.
Las ideas positivasLa recuperaciónSignifica mucho para el cuidador tener la oportunidad de ver al paciente como estaba antes de la enfermedad; estos períodos de recuperación se ven como un hecho positivo.
«El momento agradable fue cuando empezó a recuperar la conciencia e incluso cuando empezó a caminar» (P1-F2).
InformaciónUna de las mayores necesidades de la familia y el paciente es el conocimiento. A veces, los pacientes se protegen y evitan hacer preguntas sobre su situación clínica. Esta información, sin embargo, puede ayudar a que la familia se sienta segura y orientada para seguir cuidando.
«Cuando se trata de una enfermedad grave, se debe llamar a un miembro de la familia y explicar los síntomas, para que no cunda el pánico en la casa» (P5-F1).
Las ideas negativasDescontrol de síntomasLas narraciones reflejan que la aparición de síntomas nuevos o el empeoramiento clínico son una advertencia de que algo está mal, lo que a su vez trae sufrimiento a la familia.
«En este momento, es el apetito que me está confundiendo…. Cada vez come menos y está menos satisfecho con la comida. Nunca sé lo que le cocinar. Todo es defectuoso, es demasiado salado o soso [sic]» (P5-F2).
Vulnerabilidad de los miembros de la familiaAdemás del estado de salud de los pacientes, los participantes señalaron problemas de salud experimentados por ellos.
«Cómo aguantar. Estoy allí a su lado y yo nunca duermo una noche tranquila, porque si él está tosiendo, si hace ruido, me levanto de inmediato para ver si está bien. Es una preocupación… Y nunca dormir una noche completa [sic]» (P5-F1).
Eje RelacionalEn el Eje Relacional podemos ver los factores que interfieren en las relaciones interpersonales y de los elementos que componen la red de apoyo al paciente.
Las ideas positivasVínculosLos participantes dijeron que las relaciones interpersonales deben ser restauradas y mantenidas por el bienestar de la familia. Quedarse en casa promueve sentimientos de pertenencia e identidad.
«En la medida de nuestras posibilidades, prefiero que mi padre se quede en casa con nuestra familia que estar aquí en el hospital» (P2-F2).
Intercambio de experienciasSe puso de manifiesto en las reuniones que los participantes necesitan compartir sus experiencias durante el proceso de la enfermedad.
«Yo estaba en mi casa y empecé a sentirme mal… ni siquiera lo miraba, yo estaba mirando a la pared […] y… el grupo entiende» (P6-F1).
Conocimiento para cuidarLos participantes revelan que el cuidado está intrínsecamente ligado a los deseos del paciente, incluso si no es beneficioso para este. El cuidado requiere un cambio en las vidas de aquellos que proporcionan cuidado; están asumiendo una nueva forma de vivir.
«Me preguntó por el tabaco… que quiere el tabaco en el bolsillo… el paquete de cigarrillos y el encendedor también… solo el hecho de saber que está ahí es bueno para él. Y si me preguntas, si estoy cuidando… Sí, hago todo lo que puedo, así que no voy a tener remordimientos después, hago todo lo que puedo por mi padre» (P2-F2).
Las ideas negativasNo saber cómo hacer frente a la pérdidaEsta categoría incluye las narrativas que plantean conceptos para hacer frente a la gravedad de la enfermedad y la inevitabilidad de la muerte.
«Creo que este tipo de enfermedad son muy malas y no saber cómo lidiar con eso es muy difícil [sic]» (P5-F2).
Amenaza a la privacidadPara algunos pacientes, que tienen que recurrir a personas que son de fuera de la familia, con los que no comparten lazos, para algún tipo de apoyo en casa, no es una opción agradable.
«Querían encontrar a alguien para cuidar de mi padre, pero mi padre nunca lo aceptó. Yo tenía que estar en casa para cuidar de él» (P2-F2).
Amenaza a la intimidadLos relatos indican la necesidad de los pacientes para preservar su intimidad física. Sin embargo, la progresión de la enfermedad y la consiguiente dependencia pueden causar algunos sentimientos de vergüenza.
«Pero es como usted dice, la vergüenza es complicado, pero, poco a poco, se desvanece; mi padre se relajó poco a poco y está menos avergonzado ante su hija [sic]» (P3-F2).
Deficiente apoyo para los cuidadoresLos participantes mencionan que los miembros de la familia están siempre olvidados en este proceso de la enfermedad.
«Estoy herido. Mi salud… He perdido peso. Es una preocupación dar la medicación a tiempo […] para dar el desayuno y yo no quiero que se pierda nada (triste)» (P5-F1).
Eje de la Experiencia InteriorEn el Eje de la Experiencia Interior se incluyeron los factores intrínsecos de los seres humanos, como los sentimientos, los pensamientos y las intenciones. Se identificaron las siguientes categorías y subcategorías:
SentimientosEn esta categoría los participantes hablaron de sentimientos de seguridad/esperanza/miedo/impotencia/ansiedad/tristeza/obligación/responsabilidad/ira/culpa/soledad/amor/nostalgia/impotencia.
Los sentimientos positivosLos sentimientos de seguridad«En lo que se refiere a los cuidados, me estás preguntando en qué me siento más seguro? Aquí. Me siento más seguro aquí que en casa » (P2-F2).
Los sentimientos de esperanza«Me pregunta mi padre: ¿qué hay de malo en mí? Mantenga la calma, papá, todo va a estar bien, se fuerte… Y todos los días pienso en algo bueno para decirle » (P3-F2).
Los sentimientos de obligación/responsabilidad«Se siente como una misión, es una búsqueda espiritual y material. Es una obligación» (P1-F2).
Los sentimientos de amor«La forma en que lo veo, estoy “obligado”; no es la obligación de la que hablabas, sino más bien el amor que siento por mi padre» (P3-F2).
Los sentimientos negativosLos sentimientos de miedo«Pero la salud de mi padre, su enfermedad… ahora tengo miedo, tengo miedo de algo… Tengo miedo. Mi padre tenía una herida en la boca y esto es lo que pasó. Tengo miedo de tener ese dolor» (P2-F2).
Los sentimientos de impotencia, angustia y tristeza (siempre asociada)«Estos últimos días me siento que él está desapareciendo, lo siento. Y mis hermanas y yo no sabemos qué hacer [sic]» (P4-F2).
Los sentimientos de indignación«No puedo recordar los buenos tiempos de mis padres. Malos días… ¡muchos! Un montón de sustos» (P2-F2).
Los sentimientos de culpa«Puedo decir que casi todos los días espero que mi madre me diga que algo pasó. Es casi como decir que estoy esperando a mi padre se muera. Es cruel decir esto, es duro, pero es la verdad [sic]» (P2-F2).
Los sentimientos de soledad«Paso 24 horas del día en casa… y llegando al final del día estoy cansado no solo de lo que hizo, sino también de toda la soledad. Porque al final del día estás solo [sic]» (P5-F2).
Los sentimientos de nostalgia/anhelo«En este momento no puedo recordar… hace tanto tiempo que mi padre no ha tenido un buen momento» (P3-F2),
Las ideas positivasEstrategias de copingLos participantes mencionaron algunas de las estrategias que utilizan con el fin de adaptarse a la dura realidad.
«[…] compró ropa para el funeral de mi padre, alguien tiene que hacer estas cosas, tuve que comprar ropa para mi padre…» (P2-F2).
AfectoLos participantes hablarán sobre cómo aprecian el hecho de que la persona enferma origina sentimientos de respeto y afecto en ellos. Valoran a la persona como portadora de la experiencia, su personalidad y las relaciones.
«Mi abuela siempre ha sido una persona activa […] noventa y tres años de edad y ha tenido 7 hijos y tuvo que hacerse cargo de ellos por su cuenta… ella siempre ha sido una luchadora» (P4-F2).
Las ideas negativasSufrimientoLa dependencia, la pérdida de la autonomía y el deseo de acabar con la dolorosa situación, al final, trae sufrimiento a la familia.
«Puedo decir que casi todos los días espero que mi madre me diga que algo pasó. Debido a que es casi como decir, estoy esperando a que mi padre se muera. Es cruel decirlo, pero es verdad [sic]» (P2-F2).
MuerteLos participantes reflejan la ambivalencia frente a la inevitabilidad de la muerte. Por un lado, se mostraron conscientes de que el paciente va a morir, pero por otro, mostraron que tienen miedo de que esto pueda suceder.
«Como te dije, sé que mi padre va a morir, pero no quiero que muera, no estoy preparado para eso» (P3-F2).
Como resumen de los resultados, se ha realizado una tabla de categorías que indican la capacidad de cuidar, diferenciadas por factores que ayudan o dificultan la prestación de cuidados (tabla 3).
Listado de las capacidades para cuidar de los pacientes con cáncer en cuidados paliativos
| Dificultan el cuidado |
| Inaccesibilidad a los recursos sociales/salud |
| Asistencia psicológica inadecuada/inapropiada |
| La distancia geográfica |
| Costos para cuidar en domicilio |
| Los síntomas clínicos |
| Información protegida (conspiración del silencio) |
| Vulnerabilidad en los miembros de la familia |
| Proceso de pérdida (duelo) |
| Falta de privacidad |
| Falta de apoyo a los cuidadores/familiares |
| Los sentimientos: miedo, impotencia, ansiedad, tristeza, ira, culpa, miedo de perder el control emocional, soledad, nostalgia |
| Sufrimiento |
| Lidiar con el tema de la muerte |
| Facilitadores del cuidado |
| Posibilidad de ingreso en hospital |
| Acceso a los recursos sociales/salud |
| Acceso a las ayudas técnicas |
| Estar acompañado por un equipo de cuidados paliativos |
| Los signos y síntomas de recuperación |
| La información clínica |
| Existencia de vínculos |
| Intimidad |
| Conocimiento de cómo cuidar |
| El intercambio de experiencias |
| Sentimientos: seguridad, esperanza, deber, responsabilidad, amor |
| Estrategias de coping |
| Presencia de afecto |
Este estudio trata de determinar qué factores influyen en la capacidad para cuidar de familiares enfermos terminales (tabla 3). Las familias desean lo mejor para el paciente y no quieren fallar debido a la falta de conocimiento. Según lo descrito por Barrón14, el apoyo informativo incluye el asesoramiento y la orientación cognitiva, que son importantes para la toma de decisiones y el logro de objetivos. Aunque los participantes afirmaron que no recibieron suficiente asistencia emocional, instrumental e informativa, sin embargo, reconocen su utilidad y el hecho de que facilita el cuidado.
Los investigadores identificaron los factores que favorecen y obstaculizan la prestación de cuidados y creen que la intervención de un equipo de CP debe centrarse en los factores que dificultan el proceso, con el fin de promover una educación flexible para los cuidadores. Todos los profesionales deben ser conscientes y sensibles a las necesidades de los cuidadores informales de sus pacientes8, y a los cuidadores que tienen necesidades no cubiertas o con un alto nivel de capacidad de funcionar efectivamente obstaculizada, incluyendo su papel como un sistema de apoyo permanente para el/los paciente/s15.
El hecho de que la familia pueda disponer de un lugar en el que el paciente pueda ser admitido inmediatamente para el control de síntomas cuando lo necesite promueve la seguridad, que revierte en una mayor capacidad de cuidar, y lo mismo se aplica a la posibilidad de utilizar los recursos de la comunidad, tales como los CP. Otro factor que aumenta la capacidad de cuidar es el conocimiento sobre las consecuencias de la enfermedad. Esta categoría muestra la importancia de la educación en salud de la familia en el contexto de la enfermedad. El deterioro de los pacientes es sentido como algo negativo, así como todas las demás pérdidas que se registran a lo largo de la enfermedad y el proceso de duelo; estos pueden obstaculizar la prestación de servicios. La familia puede sentir que no son capaces de realizar ciertas tareas y sienten que les falta apoyo, lo que a su vez aumenta su agotamiento. Los comportamientos y los temores físicos, mentales, el agotamiento emocional, la ansiedad y algunas otras emociones pueden ser considerados un riesgo para la armonía del sistema familiar16.
Este estudio también encontró que cuando las familias pueden presenciar la recuperación de los pacientes, es decir, la ausencia de síntomas, la devolución de los hábitos regulares, los rituales, la comunicación, la socialización, promueve sus habilidades prestación de cuidados. A la luz de lo que Rynearson17 señala, el intercambio de información acerca de sus experiencias entre los miembros de la familia les permite crear nuevos vínculos y relaciones que a menudo se convierten en relaciones de ayuda.
Los cuidadores familiares «demandan» reconocimiento por su acto de cuidar, ya que es el resultado de mucho esfuerzo de su parte. Tener la capacidad y la oportunidad de expresarse contribuye al proceso de adaptación a la situación. Vemos esto en el Eje Relacional, donde la capacidad de cuidar aumenta cuando se incrementa la satisfacción personal. Este concepto está estrechamente relacionado con las ideas de bienestar y reconocimiento en la sociedad.
El Eje de la Experiencia Interna también evidencia que los sentimientos positivos (como los relacionados con el concepto de bienestar) aumentan la capacidad de cuidar. Los cuidadores informales de pacientes oncológicos tienden a utilizar varios tipos de estrategias para combatir diversos acontecimientos estresantes. Un estudio realizado por Papastavrou et al.18 identificó las estrategias emocionales como las más comúnmente empleadas por los cuidadores informales de pacientes oncológicos con el fin de hacer frente a los problemas de su cuidado.
También se puso de manifiesto en este estudio que las variables tratadas en la Escala de Capacidad de Cuidados en Domicilio9 –la competencia/capacidad funcional, las características del hogar, la situación económica, el apoyo en casa y la asistencia telefónica especializada– reflejan lo relatado en el estudio a pesar de que no se expresaran directamente ni fueran valoradas por todos ellos.
Limitaciones del estudioAl igual que todos los estudios cualitativos, estos resultados no pueden ser ampliamente generalizados. Las personas en nuestros grupos de discusión estaban todos motivados y tenían opiniones potentes, aunque dado el número reducido de participantes no nos parece que se puedan considerar como representativos de todos los miembros de la familia en los CP. Sin embargo, creemos que es un buen punto de partida en que se alcanzó la saturación de los datos presentados y que estos se deberían tener en cuenta para validar la red de indicadores de capacidad y aplicarlos en la práctica.
ConclusiónSegún los resultados cualitativos de este estudio, la experiencia práctica, informativa y relacional interna que llevan consigo las familias puede afectar su capacidad para atender a los pacientes y viceversa. Por tanto, es importante que el equipo de CP dirija su atención hacia las dificultades que estos plantean para la prestación de cuidados a fin de contribuir, desde una etapa temprana, en la superación de los mismos, además de potenciar los factores que ayudan y promueven la capacidad de cuidar. Recomendamos que la tabla de indicadores de capacidad para cuidar pueda ser utilizada como un enfoque de lista de comprobación de la potencialidad familiar para el cuidado, tan pronto como entre en contacto con el equipo de CP.
La principal preocupación de los autores es crear conciencia sobre la necesidad de capacitar a las familias atendidas por equipos de CP en base a sus necesidades, con el fin tanto de mejorar el cuidado de la persona enferma como de promover su propio autocuidado. El concepto innovador de este artículo es demostrar que es posible satisfacer las necesidades de la familia, si los profesionales de la salud trabajan en la formación y mejoría de habilidades de cuidado de los miembros de la familia. Es por ello que es importante identificar los elementos que pueden favorecer u obstaculizar el proceso de cuidado. También ha sido nuestra intención trabajar con la red familiar de apoyo y no solo con el cuidador principal, ya que este necesita, a su vez, ser apoyado a fin de que se puedan cubrir las tareas necesarias. Es importante que los servicios de CP puedan integrar otros elementos (amigos, vecinos) al grupo de apoyo a los pacientes con el fin de poder aprovechar los conocimientos/habilidades de cada elemento cuando sea necesario.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónInvestigación financiada por la Beca de Investigación de Isabel Levy-Asociación Portuguesa de Cuidados Paliativos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.