La vitamina D es una vitamina liposoluble cuya principal función en el organismo es la regulación del metabolismo calcio-fósforo. El receptor de la vitamina D está presente en la mayoría de las células nucleadas de nuestro organismo, por lo que se está descubriendo su intervención en múltiples procesos. Las 3 principales fuentes para su obtención son la radiación ultravioleta, la alimentación y la suplementación. La piel, a través de la radiación solar, proporciona el 90% de la vitamina D que necesitamos. En casos deficitarios se han de repasar los hábitos de exposición solar, alimentación y se ha de valorar la suplementación farmacológica. La medición en el organismo se realiza mediante la determinación de 25-hidroxicolecalciferol y valores por debajo de 20ng/ml se consideran inadecuados. En el momento actual no se recomienda el cribado universal de vitamina D, sino en aquellos casos en los que se sospeche un déficit.
Vitamin D is a fat-soluble vitamin which has the regulation of calcium-phosphorus metabolism in the body as its main function. Vitamin D receptor is present in most of the nucleated cells of the body, and its role in multiple body processes is being discovered. The 3 main sources of vitamin D are ultraviolet sun radiation, diet, and supplementation. The skin, through solar radiation, provides 90% of the bodýs vitamin D needs. In cases of low vitamin D, sun exposure habits and diet must be reviewed, and pharmacological supplementation must be assessed. Measurement in the body is performed by determining 25-hydroxycholecalciferol with values below 20ng/ml being considered insufficient. Universal screening of vitamin D is not currently recommended, only in situations where a deficiency is suspected.
En el momento actual estamos asistiendo a un déficit de vitamina D a nivel mundial1,2 que se ha asociado a los cambios en los estilos de vida, por la urbanización de la sociedad y la tendencia a vivir en las grandes ciudades3. Otros grandes factores que están influyendo en este déficit son el cambio en el consumo de lácteos, la contaminación, el uso de protectores solares y el incremento de la obesidad4,5. En Europa, entre un 35-70% de la población muestra niveles insuficientes de vitamina D6 y afecta más a los ancianos que a los jóvenes; en España, y a pesar de ser el país del sol de Europa, se han descrito unos déficits poblacionales similares7,8.
La vitamina D es una vitamina liposoluble cuya principal función en el organismo es la regulación del metabolismo calcio-fósforo. Su déficit está principalmente relacionado con el raquitismo, la osteomalacia y la osteoporosis.
En el siglo xvii Glisson, DeBoot y Whistler describieron por primera vez el raquitismo, en 1882 Sniadecki descubrió que la exposición solar prevenía y curaba esta enfermedad. Sir Edward Mellanby en 1921 describió que el raquitismo se producía por la falta de una vitamina liposoluble y finalmente en 1975 McCollum descubrió que era un suplemento alimenticio y le dio el nombre de vitamina D.
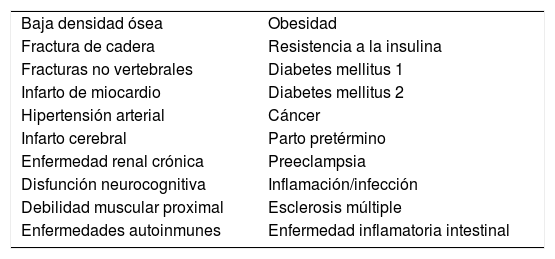
El receptor de la vitamina D está presente en la mayoría de las células nucleadas de nuestro organismo, por lo que la vitamina D participa en numerosos procesos patológicos y fisiológicos9. Además de su función en el metabolismo mineral óseo y su influencia en las fracturas y osteoporosis, la vitamina D parece tener efectos pleiotrópicos sobre el organismo al haberse relacionado con el cáncer (mama, próstata, colon, estómago y piel), influir en el sistema inmune (esclerosis múltiple, enfermedad inflamatoria intestinal), intervenir en la función del sistema cardiovascular (enfermedad cardiovascular, hipertensión, enfermedad renal), sistema nervioso (esquizofrenia, deterioro cognitivo), muscular y en el metabolismo lípido y glucémico (diabetes) y en la obesidad10–12 (tabla 1).
Salud y vitamina D. Problemas de salud relacionados con niveles séricos bajos de 25-hidroxivitamina D
| Baja densidad ósea | Obesidad |
| Fractura de cadera | Resistencia a la insulina |
| Fracturas no vertebrales | Diabetes mellitus 1 |
| Infarto de miocardio | Diabetes mellitus 2 |
| Hipertensión arterial | Cáncer |
| Infarto cerebral | Parto pretérmino |
| Enfermedad renal crónica | Preeclampsia |
| Disfunción neurocognitiva | Inflamación/infección |
| Debilidad muscular proximal | Esclerosis múltiple |
| Enfermedades autoinmunes | Enfermedad inflamatoria intestinal |
Tabla basada en Chun et al.12
Las 3 principales fuentes para su obtención son la radiación ultravioleta(UV), la alimentación y la suplementación. La exposición de la piel a la radiación UV origina su síntesis en la capa de la dermis aportando el 80-90% de la vitamina D en el organismo, siendo la forma más eficiente para su obtención13.
La radiación UV que recibe la tierra se divide en A, B o C, según la longitud de onda. La capa de ozono absorbe toda la radiación UVC, atenúa UVB y permite el paso de la UVA, así pues, la radiación UV terrestre está formada un 95% UVA y un 5% de UVB. Ese 5% de radiación UVB es la responsable de la mayor parte de nuestra vitamina D13,14.
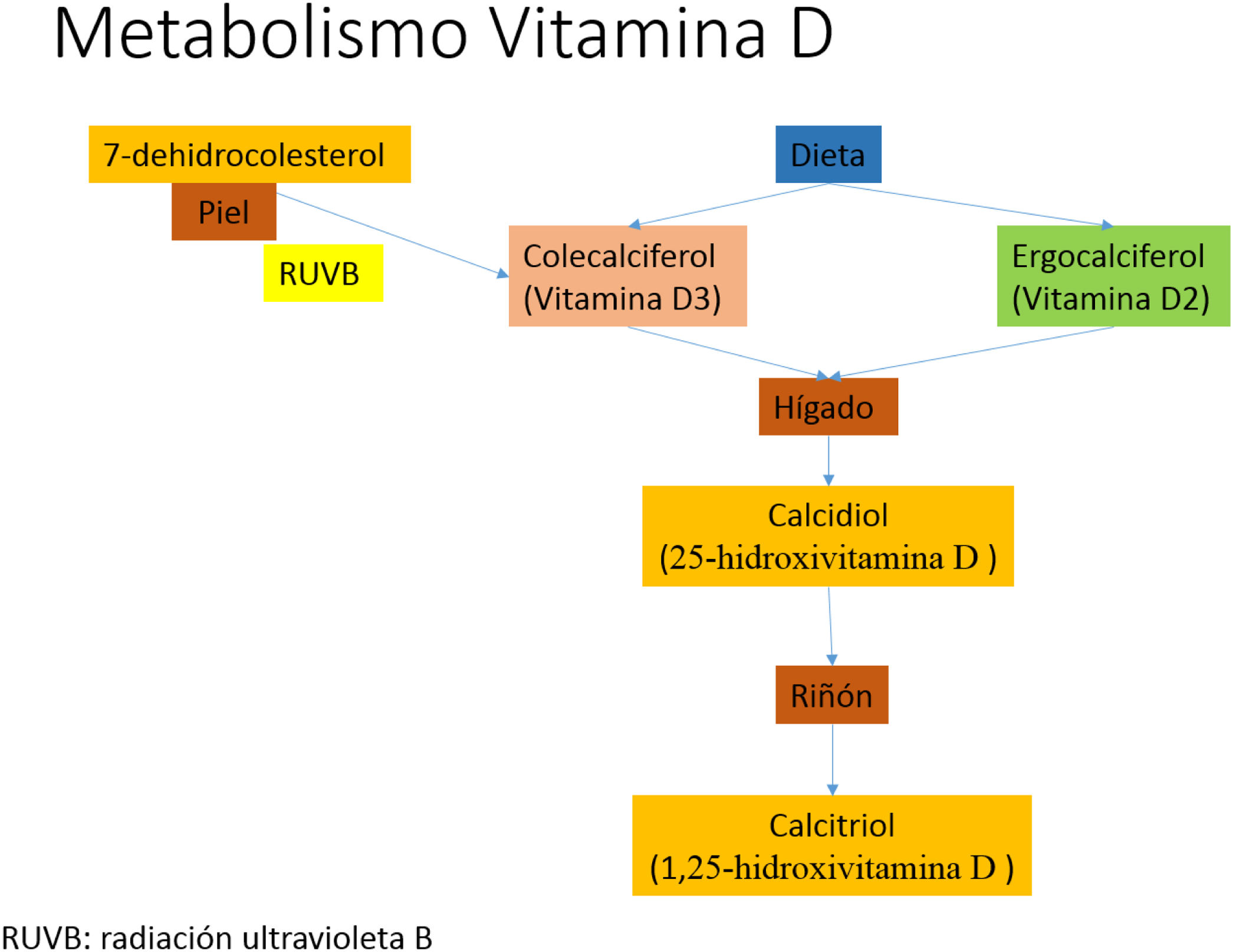
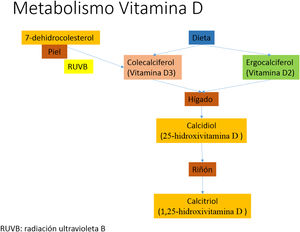
Los fotones de la radiación UVB fotoisomerizan el 7-dehidrocolesterol del tejido celular subcutáneo de la piel produciendo colecalciferol, el cual es hidroxilado en el hígado generando calcifediol o 25-hidroxivitamina D, que a su vez sufre una segunda hidroxilación en el riñón formando calcitriol o 1,25-hidroxivitamina D, que es la forma activa de vitamina D (fig. 1).
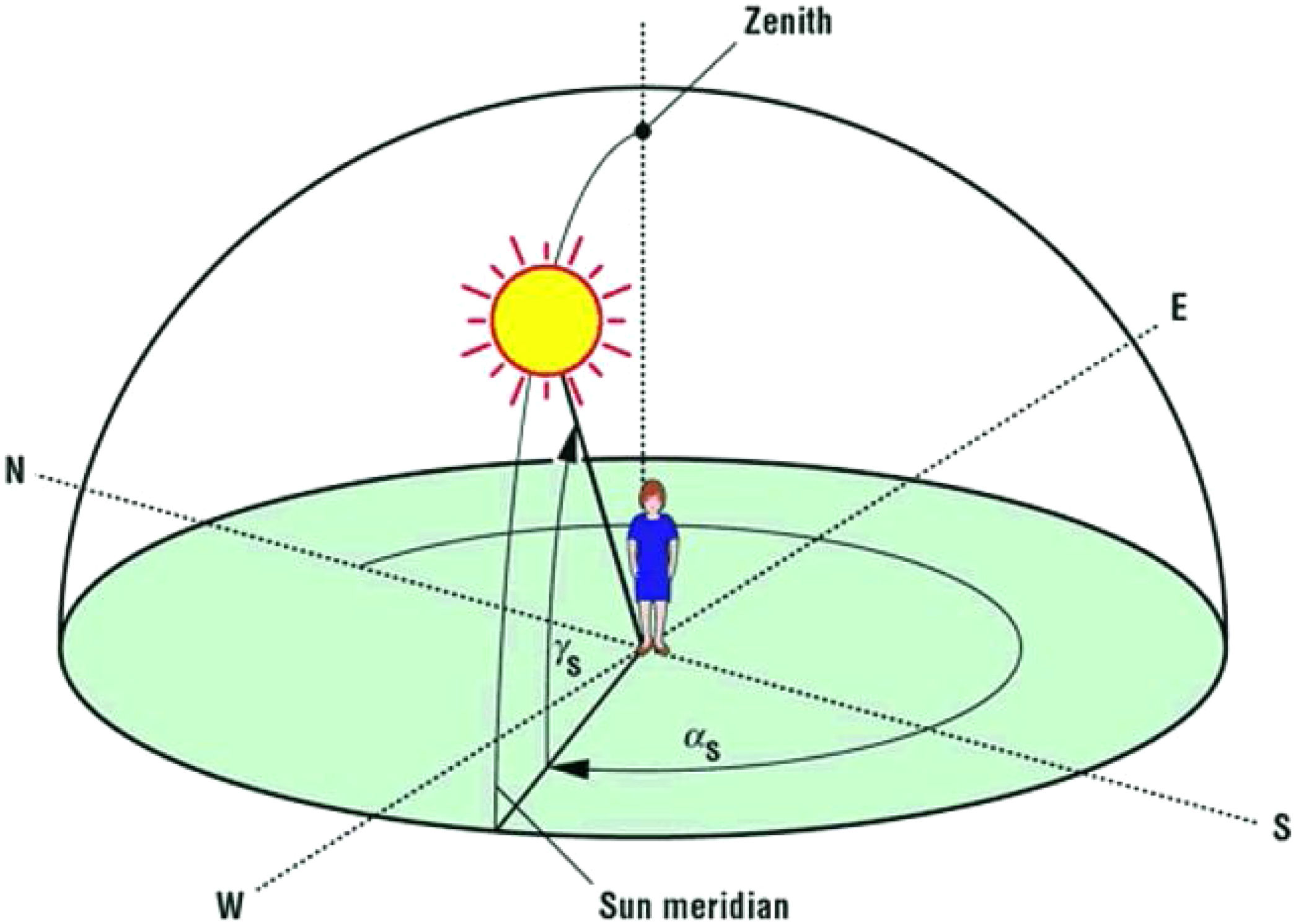
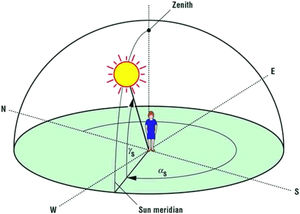
La radiación UV que recibimos está influenciada por la geolocalización. El ángulo cenital o Zenith (fig. 2) nos sirve para conocer nuestra posición respecto del sol; está formado por la vertical del lugar donde nos encontremos y la dirección hacia el sol, cuanto menor sea este ángulo mayor es nuestra exposición a la radiación UV. Este ángulo aumenta a medida que nos alejamos del ecuador (a mayor latitud) y en los periodos de otoño en invierno. Se ha demostrado en las ciudades de Boston y Edmonton, la producción de vitamina D cesa durante los meses de otoño e inverno15, y revisando el globo terráqueo, España está situado en una latitud similar a Boston. De igual forma a las horas centrales del día, cuando el sol está más alto, el ángulo cenital es menor. Como curiosidad, a medida que el ser humano se alejó del ecuador a latitudes mayores (polo norte y polo sur), se produjo una despigmentación adaptativa debido a una menor radiación UV, pudiendo así mantener unos niveles adecuados de vitamina D. La pigmentación cutánea o fototipo influye en la producción de vitamina D; en los fototipos más elevados (pieles más oscuras) el paso de radiación UVB a la dermis es menor, por lo que al migrar a latitudes más elevadas, con un ángulo cenital mayor, la cantidad de radiación UVB disminuye y así la capacidad de la piel para producir vitamina D, por lo que la adaptación del ser humano fue la despigmentación14. Para conocer la intensidad de la radiación UV que alcanza la superficie terrestre en cada momento y lugar la Organización Mundial de la Salud definió el Índice Ultravioleta, el cual varía en función de latitud, hora del día y estación del año. Cuanto más alto, más radiación solar llega a la superficie (tabla 2), aportando información sobre la radiación terrestre en todo momento8. Es importante resaltar que el uso de fotoprotectores solares de uso diario y recreacional no compromete la producción de vitamina D por parte de la piel13,17, por lo que la exposición solar controlada con el uso adecuado de fotoprotectores nos permitirá producir cantidades suficiente de vitamina D.
Ángulo de Zenith. Obtenido de Wacker y Holick14.
Índice UV solar mundial
| Categoría de exposición | Intervalo de valores de IUV |
|---|---|
| Baja | <2 |
| Moderada | 3-5 |
| Alta | 6-7 |
| Muy alta | 8-10 |
| Extremadamente alta | >11 |
IUV: índice ultravioleta.
Basada en Índice UV solar mundial de la OMS. Disponible en: https://www.who.int/uv/publications/globalindex/es/16.
Otra fuente natural para la vitamina D es la alimentación, los principales metabolitos precursores son: ergocalciferol (vitamina D2) presente en plantas y hongos; y colecalciferol (vitamina D3) presente en productos de origen animal. Como vitamina liposoluble, esta se encuentra en la grasa de alimentos como pescados azules, leche, yema de huevo, mantequilla y en el hígado de carnes y pescados. La cantidad diaria recomendada oscila entre las 400-800UI/día dependiendo de la edad, de 400UI/día para menores de un año, 600UI/día entre 1 y 70 años, incluidos embarazo y lactancia y 800UI/día para adultos mayores de 70 años18,19. La dieta adquiere especial relevancia en latitudes extremas, donde dietas ricas en grasas proporcionan la vitamina D necesaria, y en latitudes donde en los periodos invernales cesa la producción de vitamina D para mantener las reservas generadas durante el verano15.
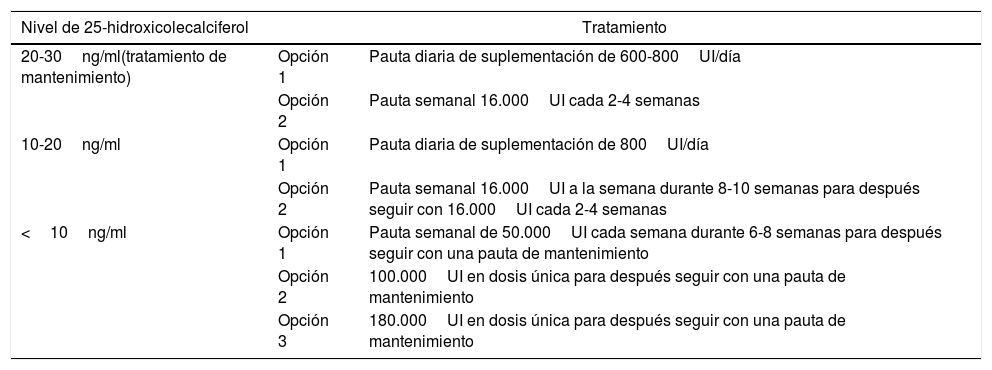
Finalmente, la suplementación farmacológica es otra forma para la obtención de vitamina D. La suplementación de la vitamina D en el momento actual no ha demostrado prevenir la aparición de enfermedades cardiovasculares, metabólicas, cáncer ni mejora la mortalidad, por lo que su indicación es únicamente en los casos deficitarios19,20. Las pautas de tratamiento pueden ser diarias o mensuales, si bien recientes estudios relacionan las dosis altas de vitamina D con un aumento en el riesgo de caídas, sobre todo cuando se administran de forma intermitente; megadosis anuales de vitamina D (>100.000UI) se han asociado con aumento de caídas y fracturas en ancianos20. La suplementación farmacológica diaria o de mantenimiento es entre 600-1.000UI/día que está en función de cantidad diaria recomendada. Hay alternativas en forma de pautas semanales o mensuales de 16.000UI. En casos de deficiencias graves<10ng/ml se pueden utilizar dosis de choque>100.000UI en dosis única y después continuar con la suplementación de mantenimiento. Finalmente recordar que la leche materna es deficitaria en vitamina D, por lo que los niños con lactancia materna exclusiva deberían recibir suplementos de vitamina D hasta el año de vida (400UI/día) y en el contexto del tratamiento de la osteoporosis se ha de dar junto con calcio (800UI/día de vitamina D y 1.000-1.200mg de calcio). Existen distintas pautas de tratamiento y presentaciones (tabla 3), y no siendo una urgencia la corrección de la vitamina D, la elección se podrá tomar entre el paciente y el médico, siempre recomendando controles cada 3-4 meses y ajuste de pauta dadas la reciente alerta de casos de hipervitaminosis e hipercalcemia21. En todos los casos y antes de discutir el tratamiento farmacológico se ha informar sobre la necesidad de la exposición solar como la principal fuente para la vitamina D y sobre los alimentos ricos en vitamina D que se deben de incorporar a la dieta para ser consumidos de forma habitual19,22.
Pautas de tratamiento
| Nivel de 25-hidroxicolecalciferol | Tratamiento | |
|---|---|---|
| 20-30ng/ml(tratamiento de mantenimiento) | Opción 1 | Pauta diaria de suplementación de 600-800UI/día |
| Opción 2 | Pauta semanal 16.000UI cada 2-4 semanas | |
| 10-20ng/ml | Opción 1 | Pauta diaria de suplementación de 800UI/día |
| Opción 2 | Pauta semanal 16.000UI a la semana durante 8-10 semanas para después seguir con 16.000UI cada 2-4 semanas | |
| <10ng/ml | Opción 1 | Pauta semanal de 50.000UI cada semana durante 6-8 semanas para después seguir con una pauta de mantenimiento |
| Opción 2 | 100.000UI en dosis única para después seguir con una pauta de mantenimiento | |
| Opción 3 | 180.000UI en dosis única para después seguir con una pauta de mantenimiento | |
La medición en el organismo se realiza mediante la determinación de 25-hidroxicolecalciferol; valores por debajo de 20ng/ml se consideran inadecuados y por encima de 50ng/ml hay riesgo de toxicidad. No se recomienda su determinación en población general como cribado universal, sino únicamente en aquellos casos en los que se sospeche un déficit18,19 (tabla 4).
Causas para sospechar un déficit de Vitamina D
| Ancianos institucionalizados |
| Osteoporosis |
| Exposición solar inadecuada, fototipo alto (iv o mayor) o uso de fotoprotectores solares extremos |
| Hospitalizados |
| Obesidad |
| Tratamiento activo con corticoides, antiepilépticos, tratamiento hormonal para el cáncer de mama o próstata, inmunosupresores o antirretrovirales |
| Enfermedad renal crónica |
| Insuficiencia hepática |
| Síndromes malabsortivos, enfermedad inflamatoria intestinal, enfermedad celiaca o insuficiencia pancreática |
| Alteración paratiroidea |
En el momento actual con el cambio de los hábitos de la población, la menor actividad física, los cambios dietéticos, el aumento de la obesidad y la disminución de actividades al aire libre podemos observar cómo los niveles de vitamina D están descendiendo en la población. Por otro lado, se está investigando en la relación de la vitamina D con diversas enfermedades, por lo que parece razonable tratar de mantener unos niveles saludables de vitamina D, empezando como siempre en atención primaria por el cambio de los hábitos, seguida de la suplementación en los casos necesarios.