La obesidad y la aterogénesis son dos procesos patológicos muy prevalentes y que están íntimamente relacionados con el incremento de las enfermedades cardiometabólicas. El objetivo de este estudio es valorar la relación que existe entre la obesidad y dos parámetros que miden el riesgo de aterogénesis como son la dislipemia aterogénica (DA) y la tríada lipídica (TL).
Material y métodosEstudio descriptivo y transversal en 418.343 trabajadores españoles en los que se valora la posible asociación entre la DA y la TL con diferentes escalas de sobrepeso y obesidad como índice de masa corporal (IMC), índice cintura/altura, Clínica Universitaria de Navarra body adiposity estimator (CUN BAE), relative fat mass (RFM), fórmulas Palafolls y Deuremberg, body surface index (BSI), normalized weight-adjusted index (NWAI) y body roundness index (BRI).
ResultadosLos valores de todas las escalas de sobrepeso-obesidad son superiores en las personas con DA y TL y la prevalencia de DA y TL va aumentando a medida que lo hacen los valores de estas escalas de sobrepeso-obesidad. Las escalas de sobrepeso-obesidad que mejor predicen la aparición de DA son Deuremberg y CUN BAE (área bajo la curva [AUC] 0,813 y 0,811 en hombres y 0,810 y 0,802 en mujeres) mientras que para TL también son Deuremberg y CUN BAE (AUC 0,793 y 0,786 en hombres y 0,802 y 0,786 en mujeres).
ConclusionesLas diferentes escalas que valoran el exceso de peso, especialmente las que predicen la grasa corporal como la fórmula Deuremberg y CUN BAE, predicen bien la aparición de DA y TL.
Obesity and atherogenesis are two highly prevalent pathological processes that are closely related to the increase in cardiometabolic diseases. The aim of this study is to assess the relationship between obesity and two parameters that measure the risk of atherogenesis: atherogenic dyslipidaemia (AD) and the lipid triad (TL).
Material and methodsDescriptive and cross-sectional study in 418,343 Spanish workers in which the possible association between AD and TL with different scales of overweight and obesity such as body mass index (BMI), waist/height index, Clínica Universitaria de Navarra Body Adiposity Estimator (CUN BAE), relative fat mass (RFM), Palafolls and Deuremberg formulas, body surface index (BSI), normalized weight-adjusted index (NWAI) and body roundness index (BRI) was assessed.
ResultsThe values of all overweight-obesity scales are higher in people with AD and LBP and the prevalence of AD and LBP increases as the values of these overweight-obesity scales increase. The overweight-obesity scales that best predict the occurrence of AD are Deuremberg and CUN BAE (AUC 0.813 and 0.811 in men and 0.810 and 0.802 in women) while for TL they are also Deuremberg and CUN BAE (AUC 0.793 and 0.786 in men and 0.802 and 0.786 in women).
ConclusionsThe different scales that assess excess weight, especially those that predict body fat such as the Deuremberg formula and CUN BAE, are good predictors of AD and LD.
La dislipemia aterogénica (DA) y la tríada lipídica (TL) son unas condiciones médicas caracterizadas por un perfil lipídico alterado que incluye niveles elevados de triglicéridos, disminución del colesterol lipoproteína de alta densidad (HDL) y un aumento en el número de partículas pequeñas y densas de lipoproteína de baja densidad (LDL)1. La DA y la TL son un factor de riesgo significativo para el desarrollo de enfermedades cardiovasculares2, incluyendo la aterosclerosis3, infarto de miocardio4, accidentes cerebrovasculares5 e hígado graso no alcohólico6.
La aterosclerosis es una enfermedad crónica e inflamatoria de las arterias, donde se acumulan placas de lípidos, colesterol y otras sustancias en las paredes arteriales, provocando su endurecimiento y estrechamiento7. Estas placas pueden romperse, formando coágulos que obstruyen el flujo sanguíneo, lo que puede resultar en eventos cardiovasculares graves8. La DA y la TL contribuyen a este proceso patológico mediante varios mecanismos9, incluyendo la oxidación de LDL10, disfunción endotelial11 y activación de la inflamación vascular12.
La prevalencia de DA y TL ha aumentado en las últimas décadas13, en gran parte debido a los cambios en los estilos de vida y los hábitos alimenticios14. El consumo elevado de grasas saturadas y trans, junto con una dieta pobre en frutas, verduras y fibra, ha sido asociado con un incremento en los niveles de triglicéridos y LDL, y una disminución en los niveles de HDL15. Además, factores genéticos también juegan un papel importante en la susceptibilidad individual a esta condición16.
La obesidad es una condición compleja y multifactorial que se caracteriza por un exceso de grasa corporal17. Es un problema de salud pública global, con prevalencia creciente tanto en países desarrollados como en desarrollo18. La obesidad está asociada con una serie de complicaciones metabólicas19 y cardiovasculares20.
El índice de masa corporal (IMC) es una medida comúnmente utilizada para definir la obesidad21. Sin embargo, el IMC no distingue entre masa grasa y masa muscular, y puede no reflejar adecuadamente la distribución de la grasa corporal22. La grasa visceral, que se acumula alrededor de los órganos internos, es particularmente perjudicial23 y se asocia estrechamente con la resistencia a la insulina (RI)24, la dislipemia25 y el riesgo cardiovascular aumentado26.
La obesidad resulta de un desequilibrio entre la ingesta calórica y el gasto energético27. Factores como el sedentarismo28, la dieta rica en calorías29 y la predisposición genética30 contribuyen al desarrollo de la obesidad. Además, factores psicológicos31, socioeconómicos32 y ambientales33 también desempeñan un papel crucial en la etiología de esta condición.
La DA, la TL y la obesidad están estrechamente interrelacionadas. La obesidad, especialmente la obesidad visceral, está asociada con un perfil lipídico aterogénico34 que incluye hipertrigliceridemia, niveles bajos de HDL y un aumento de partículas pequeñas y densas de LDL. Este perfil lipídico desfavorable es un componente del síndrome metabólico, que es un grupo de condiciones que aumentan el riesgo de enfermedad cardiaca, accidente cerebrovascular y diabetes tipo 2.
La RI es un vínculo central entre la obesidad y la DA35. En individuos obesos, especialmente aquellos con acumulación de grasa visceral, la insulina es menos efectiva para mediar la captación de glucosa en las células, lo que lleva a niveles elevados de glucosa e insulina en sangre. La hiperinsulinemia compensa parcialmente la RI, pero también promueve la síntesis hepática de triglicéridos y lipoproteínas de muy baja densidad (VLDL), contribuyendo a la DA y a la TL36.
El manejo de la DA, la TL y la obesidad requiere un enfoque múltiple37 que incluye cambios en el estilo de vida, terapias farmacológicas y, en algunos casos, intervenciones quirúrgicas. La modificación del estilo de vida es la piedra angular del tratamiento e incluye la adopción de una dieta saludable, aumento de la actividad física y reducción del peso corporal.
Con base en todo lo expuesto, se plantea un estudio en el que se evalúa como se asocian diferentes escalas que valoran la obesidad con la DA y la TL en un amplio colectivo de trabajadores españoles.
Material y métodosSe realiza un estudio descriptivo y transversal en 421.625 trabajadores, aplicando los criterios de inclusión que se comentarán posteriormente, se excluyen 3.282 (729 por tener menos de 18 o más de 69 años, 656 por no aceptar participar y 1.897 por faltar algún parámetro necesario para calcular alguna de las variables), quedando en total 418.343 trabajadores (246.061 hombres y 172.282 mujeres) que son los que finalmente se incluyen en el estudio.
La población a estudio se obtuvo de la base de datos anonimizada de trabajadores depositada en el repositorio de la escuela universitaria ADEMA. Esta base de datos se ha obtenido de diferentes servicios de prevención de riesgos laborales de todo el territorio nacional. El sistema de anonimización de ADEMA no permite que los investigadores conozcan la identidad de los trabajadores.
Se establecieron como criterios de inclusión:
- -
Edad entre 18 y 69 años que corresponde a la edad laboral.
- -
Pertenecer a alguna de las empresas participantes en el estudio.
- -
No estar en situación de baja por enfermedad en el momento de realizar el estudio.
- -
Aceptar la participación y la cesión de datos para realizar estudios epidemiológicos.
Los distintos profesionales sanitarios (personal médico y de enfermería de salud laboral) del único servicio de prevención de las empresas participantes en el estudio realizaron mediciones antropométricas analíticas y clínicas (altura, peso y perímetro de cintura). Al ser un único servicio de prevención, aunque en diferentes comunidades autónomas, las técnicas de medición están estandarizadas y se realizan siguiendo los mismos protocolos.
El peso (en kg) y la altura (en cm) se midieron con una báscula de medición SECA 700 (SECA 2020, SECA DEUTSCHLAND). Se utilizó una cinta métrica SECA mientras la persona estaba de pie, los pies juntos, el tronco erguido y el abdomen relajado para medir el perímetro de la cintura. La cinta se colocó paralela al suelo a la altura de la costilla flotante final. Después de un descanso de 10 minutos, se utilizó un esfigmomanómetro automático OMRON M3 (OMRON ESPAÑA) calibrado para medir la presión arterial en posición sentada. Se registró la media de cada una de las tres determinaciones que se realizaron con un minuto de intervalo. Los parámetros analíticos se obtuvieron después de 12 horas de ayuno. El colesterol total, los triglicéridos y la glucemia se obtuvieron utilizando métodos enzimáticos automatizados, mientras que el colesterol HDL se obtuvo precipitando con sulfato de dextrano-MgCl2. El cálculo indirecto de colesterol LDL se realizó utilizando la fórmula de Friedewald que es válida para valores de triglicéridos no superiores a 400mg/dL, en caso de que se supere esta cifra los LDL son calculados directamente por el laboratorio. Cada parámetro de análisis se expresó en miligramos por decilitro.
Formula Friedewald: LDL=colesterol total−HDL+triglicéridos /5
Las escalas que se emplearon para valorar el sobrepeso y la obesidad se muestran en la tabla 1.
Escalas de valoración de peso y sobrepeso utilizadas
| Fórmula | Puntos de corte | |
|---|---|---|
| Índice de masa corporal | Peso (kg)/altura2(metros) | 25-29,9 sobrepeso, ≥ 30 obesidad |
| Cintura/altura38 | Cintura/altura | Alta >0,50 |
| CUN BAE39 | − 44,988+(0,503×edad)+(10,689×sexo)+(3,172×IMC) − (0,026×IMC2)+(0,181×IMC×sexo)−(0,02×IMC×edad) - (0,005×IMC2×sexo)+(0,00021×IMC2×edad). Hombre=0 Mujer=1 | Hombre 20-25% sobrepeso, >25% obesidad. Mujer 30-35% sobrepeso, >35% obesidad |
| Relative fat mass40 | Mujeres 76 (−×20 (altura/cintura)) hombres: 64 (−×20 (altura/cintura)) | Mujeres obesidad >40%. Hombres obesidad >30% |
| Fórmula Palafolls41 | Hombres=([IMC/cintura]*10)+IMC. Mujeres=([IMC/PA]*10)+IMC+10 | Hombre 20-25% sobrepeso, >25% obesidad. Mujer 30-35% sobrepeso, >35% obesidad |
| Índice de masa grasa de Deuremberg42 | 1,2 x (IMC)+0,23 x (edad en años) – 10,8 x (sexo) – 5,4. Mujer=0 hombre=1 | Hombres obesidad >25% mujeres obesidad >32% |
| Body roundness index (BRI)43 | 364,2-365,5 x √1-(cintura/(2∏))2/(0,5 x altura)2 | |
| Normalized weight-adjusted index (NWAI)44 | ((peso/10)-(10 x altura)+10) altura en metros y peso en kg | |
| Body surface index (BSI)45 | BSI=peso/BSA BSA=peso00,425 x altura0,725 x 0,007184 altura en cm |
BSA: Body Surface Area (área de superficie corporal); CUN BAE: Clínica Universitaria de Navarra Body adiposity estimator; IMC: índice de masa corporal; PA: presión arterial.
La dislipemia aterogénica es un cuadro clínico caracterizado por niveles altos de triglicéridos (≥ 150mg/dL), valores bajos de HDL (< 40mg/dL en hombres y <50mg/dL) y LDL normal. Si LDL es >160 se considera TL46.
Los fumadores eran aquellos que habían fumado al menos un cigarrillo al día (o su equivalente en otro tipo de consumo) en los 30 días anteriores o habían dejado de fumar menos de un año antes.
La Sociedad Española de Epidemiología estableció tres clases sociales según la profesión y los determinantes sociales47. Los directores, gerentes, deportistas y artistas, profesionales universitarios y trabajadores autónomos calificados pertenecen a la clase I. Los trabajadores autónomos no calificados y las ocupaciones intermedias pertenecen a la clase II. Los trabajadores no calificados pertenecen a la clase III.
Análisis estadísticoLas variables cuantitativas se describieron mediante media y desviación estándar (DE), mientras que las variables categóricas se describieron mediante frecuencia y porcentaje. Dado que las muestras tenían una distribución normal, se utilizaron la prueba X2 (prevalencias) y la prueba de la t de Student (medias) para determinar si había o no diferencias estadísticamente significativas entre las diferentes variables. El índice de probabilidad y los intervalos de confianza del 95% se calcularon para el análisis multivariante utilizando la prueba de regresión logística multinomial. Además, se llevó a cabo la prueba de bondad de ajuste de Hosmer-Lemeshow. Se utilizaron curvas receiver operating characteristic (ROC) para calcular la sensibilidad, la especificidad y el índice de Youden para determinar la utilidad de diferentes escalas de sobrepeso para determinar la presencia de DA y TL.
Los cálculos estadísticos se realizaron con el paquete SPSS 28.0 (SPSS20.0 licencia UCLM), estableciendo un nivel de significación estadística de p<0,05
ResultadosParticiparon 418.343 sujetos, 246.061 hombres y 172.282 mujeres, con las siguientes características relacionadas en la tabla 2.
Características de la población
| Mujeres | Hombres | Total | ||
|---|---|---|---|---|
| n=172.282 | n=246.061 | n=418.343 | ||
| Media (dt) | Media (dt) | Media (dt) | p | |
| Edad (años) | 39,6 (10,8) | 40,6 (11,1) | 40,2 (11,0) | <0,0001 |
| Altura (cm) | 161,8 (6,5) | 174,6 (7,0) | 169,4 (9,3) | <0,0001 |
| Peso (kg) | 66,2 (14,0) | 81,4 (14,7) | 75,1 (16,2) | <0,0001 |
| Cintura (cm) | 74,8 (10,6) | 86,2 (11,1) | 81,5 (12,2) | <0,0001 |
| TAS (mmHg) | 117,4 (15,7) | 128,2 (15,5) | 123,7 (16,5) | <0,0001 |
| TAD (mmHg) | 72,6 (10,4) | 77,8 (11,0) | 75,6 (11,0) | <0,0001 |
| Colesterol (mg/dL) | 190,6 (35,8) | 192,6 (38,9) | 191,8 (37,7) | <0,0001 |
| HDL-c (mg/dL) | 56,8 (8,7) | 50,3 (8,5) | 53,0 (9,1) | <0,0001 |
| LDL-c (mg/dL) | 116,1 (34,8) | 118,0 (36,7) | 117,2 (35,9) | <0,0001 |
| Triglicéridos (mg/dL) | 89,1 (46,2) | 123,7 (86,4) | 109,5 (74,6) | <0,0001 |
| Glucemia (mg/dL) | 87,8 (15,1) | 93,3 (21,3) | 91,0 (19,2) | <0,0001 |
| % | % | % | p | |
| 18-29 años | 20,7 | 18,8 | 19,6 | <0,0001 |
| 30-39 años | 29,7 | 27,6 | 28,4 | |
| 40-49 años | 29,6 | 30,0 | 29,9 | |
| 50-59 años | 16,8 | 19,7 | 18,5 | |
| 60-69 años | 3,2 | 3,9 | 3,6 | |
| Clase social I | 6,9 | 4,9 | 5,7 | <0.0001 |
| Clase social II | 23,4 | 14,9 | 18,4 | |
| Clase social III | 69,7 | 80,3 | 75,9 | |
| No fumadores | 67,2 | 66,6 | 66,9 | <0,0001 |
| Fumadores | 32,8 | 33,4 | 33,2 |
dt: desviación típica; HDL-c: lipoproteínas de alta densidad-colesterol; LDL-c: lipoproteínas de baja densidad-colesterol;
TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
La tabla 2 muestra las características de la población, con todas las variables antropométricas, clínicas y analíticas con valores más desfavorables en los varones. El grupo de edad más común fue entre 30 y 49 años. La mayoría pertenecía a la clase social III. Aproximadamente un tercio de los participantes del estudio fumaban.
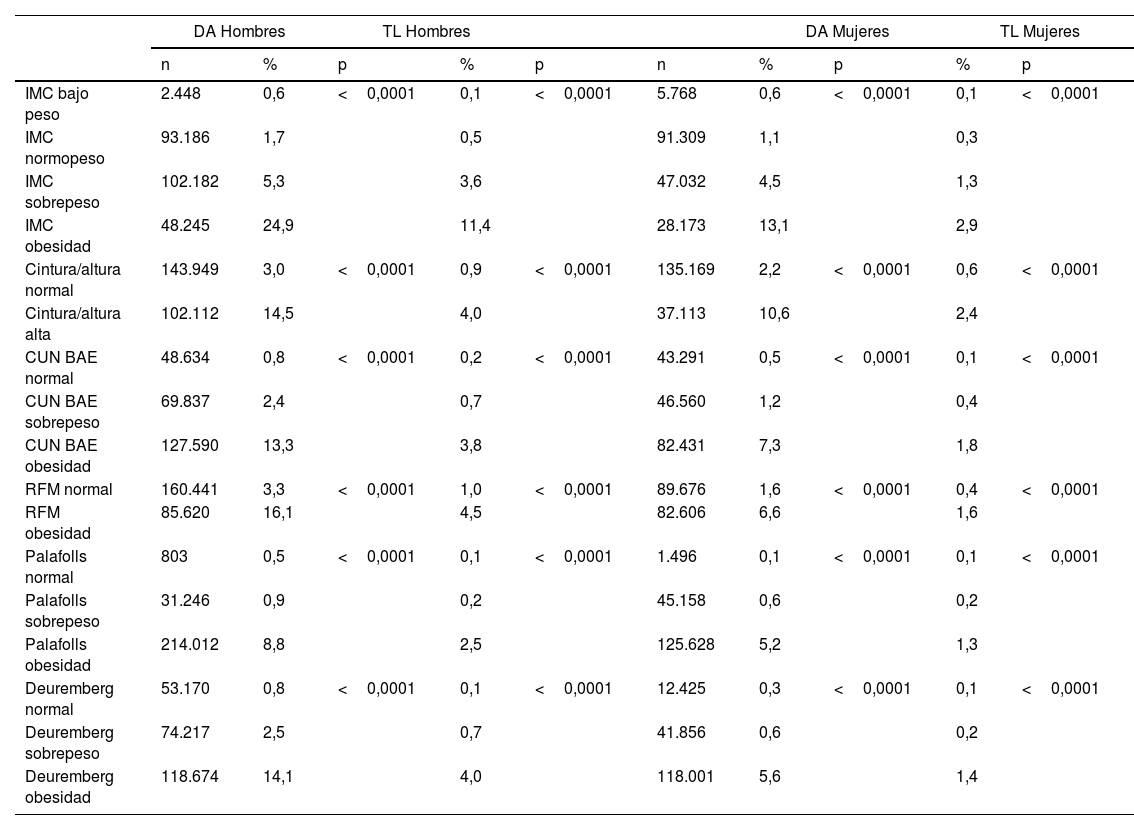
En la tabla 3 se presentan las prevalencias de DA y TL según los distintos valores de las escalas de sobrepeso-obesidad analizadas en este estudio. Estas prevalencias son mayores a medida que se incrementan los valores de las escalas de sobrepeso-obesidad y en todos los casos son inferiores en las mujeres. Las diferencias observadas siempre presentan significación estadística.
Prevalencia de dislipemia aterogénica y tríada lipídica según diferentes índices de sobrepeso y obesidad por sexo
| DA Hombres | TL Hombres | DA Mujeres | TL Mujeres | |||||||
|---|---|---|---|---|---|---|---|---|---|---|
| n | % | p | % | p | n | % | p | % | p | |
| IMC bajo peso | 2.448 | 0,6 | <0,0001 | 0,1 | <0,0001 | 5.768 | 0,6 | <0,0001 | 0,1 | <0,0001 |
| IMC normopeso | 93.186 | 1,7 | 0,5 | 91.309 | 1,1 | 0,3 | ||||
| IMC sobrepeso | 102.182 | 5,3 | 3,6 | 47.032 | 4,5 | 1,3 | ||||
| IMC obesidad | 48.245 | 24,9 | 11,4 | 28.173 | 13,1 | 2,9 | ||||
| Cintura/altura normal | 143.949 | 3,0 | <0,0001 | 0,9 | <0,0001 | 135.169 | 2,2 | <0,0001 | 0,6 | <0,0001 |
| Cintura/altura alta | 102.112 | 14,5 | 4,0 | 37.113 | 10,6 | 2,4 | ||||
| CUN BAE normal | 48.634 | 0,8 | <0,0001 | 0,2 | <0,0001 | 43.291 | 0,5 | <0,0001 | 0,1 | <0,0001 |
| CUN BAE sobrepeso | 69.837 | 2,4 | 0,7 | 46.560 | 1,2 | 0,4 | ||||
| CUN BAE obesidad | 127.590 | 13,3 | 3,8 | 82.431 | 7,3 | 1,8 | ||||
| RFM normal | 160.441 | 3,3 | <0,0001 | 1,0 | <0,0001 | 89.676 | 1,6 | <0,0001 | 0,4 | <0,0001 |
| RFM obesidad | 85.620 | 16,1 | 4,5 | 82.606 | 6,6 | 1,6 | ||||
| Palafolls normal | 803 | 0,5 | <0,0001 | 0,1 | <0,0001 | 1.496 | 0,1 | <0,0001 | 0,1 | <0,0001 |
| Palafolls sobrepeso | 31.246 | 0,9 | 0,2 | 45.158 | 0,6 | 0,2 | ||||
| Palafolls obesidad | 214.012 | 8,8 | 2,5 | 125.628 | 5,2 | 1,3 | ||||
| Deuremberg normal | 53.170 | 0,8 | <0,0001 | 0,1 | <0,0001 | 12.425 | 0,3 | <0,0001 | 0,1 | <0,0001 |
| Deuremberg sobrepeso | 74.217 | 2,5 | 0,7 | 41.856 | 0,6 | 0,2 | ||||
| Deuremberg obesidad | 118.674 | 14,1 | 4,0 | 118.001 | 5,6 | 1,4 | ||||
CUN BAE: Clínica Universitaria de Navarra body adiposity estimator; DA: dislipemia aterogénica; IMC: índice de masa corporal; RFM: relative fat mass; TL: tríada lipídica.
La tabla 4 muestra los resultados del análisis de regresión logística multinomial donde se establecen como valores de referencia el sexo femenino, edades entre 18 y 29 años, la clase social III, no fumadores y valores bajos de todas las escalas de sobrepeso-obesidad.
Regresión logística multinomial
| Dislipemia aterogénica | Tríada lipídica | |||
|---|---|---|---|---|
| OR (IC 95%) | p | OR (IC 95%) | p | |
| Mujeres | 1 | 1 | ||
| Hombres | 1,95 (1,80-2,11) | <0,001 | 2,08 (1,82-2,35) | <0.001 |
| 18-29 años | 1 | 1 | ||
| 30-39 años | 1,35 (1,29-1,42) | <0,001 | 1,48 (1,35-1,61) | <0,001 |
| 40-49 años | 1,99 (1,79-2,20) | <0,001 | 2,07 (1,75-2,40) | <0,001 |
| 50-59 años | 2,87 (2,50,3,15) | <0,001 | 3,14 (2,75-3,54) | <0,001 |
| 60-69 años | 5,42 (4,52-6,33) | <0,001 | 5,91 (4,88-6,95) | <0,001 |
| Clase social I | 1 | 1 | ||
| Clase social II | 1,29 (1,22-1,37) | <0,001 | 1,33 (1,24-1,43) | <0,001 |
| Clase social III | 1,79 (1,60-1,99) | <0,001 | 1,88 (1,69-2,08) | <0,001 |
| No fumadores | 1 | 1 | ||
| Fumadores | 1,31 (1,24-1,38) | <0,001 | 1,35 (1,27-1,44) | <0,001 |
| IMC bajo peso | 1 | 1 | ||
| IMC normopeso | 3,52 (3,40-3,65) | <0,001 | 2,55 (2,39-2,71) | <0,001 |
| IMC sobrepeso | 5,05 (4,67-5,43) | <0,001 | 3,49 (3,13-3,85) | <0,001 |
| IMC obesidad | 5,77 (5,26-6,28) | <0,001 | 6,79 (6,01-7,56) | <0,001 |
| Cintura/altura normal | 1 | 1 | ||
| Cintura/altura alta | 1,58 (1,51-1,65) | <0,001 | 1,59 (1,47-1,72) | <0,001 |
| CUN BAE normal | 1 | 1 | ||
| CUN BAE sobrepeso | 1,66 (1,54-1,79) | <0,001 | 1,68 (1,53-1,83) | <0,001 |
| CUN BAE obesidad | 2,51 (2,29-2,73) | <0,001 | 2,93 (2,31-3,55) | <0,001 |
| RFM normal | 1 | 1 | ||
| RFM obesidad | 1,88 (1,69-2,08) | <0,001 | 1,98 (1,72-2,25) | <0,001 |
| Palafolls normal | 1 | 1 | ||
| Palafolls sobrepeso | 1,48 (1,35-1,61) | <0,001 | 1,58 (1,45-1,72) | <0,001 |
| Palafolls obesidad | 2,05 (1,80-2,30) | <0,001 | 2,19 (1,88-2,50) | <0,001 |
| Deuremberg normal | 1 | 1 | ||
| Deuremberg sobrepeso | 1,53 (1,44-1,63) | <0,001 | 1,70 (1,51-1,90) | <0,001 |
| Deuremberg obesidad | 2,21 (1,99-2,43) | <0,001 | 3,36 (3,00-3,73) | <0,001 |
CUN BAE: Clínica Universitaria de Navarra body adiposity estimator; IC: intervalo de confianza; IMC: índice de masa corporal; OR: odds ratio; RFM: relative fat mass.
Se observa que todas las variables, tanto demográficas como tabaco y las escalas de sobrepeso-obesidad influyen en la aparición de DA y de TL. La variable que presenta unas odds ratio más elevadas es la edad. Entre las escalas de sobrepeso-obesidad las mayores odds ratio las encontramos para IMC y Clínica Universitaria de Navarra body adiposity estimator (CUN BAE).
En la figura 1 y la tabla 5 se muestran las curvas ROC con sus áreas bajo la curva (AUC). Las AUC son mayores en los hombres, tanto para DA como para TL. Las mayores AUC corresponden a la fórmula Deuremberg, seguida de CUN BAE, normalized weight-adjusted index (NWAI) e IMC. Las AUC son superiores para DA. En todos los casos las diferencias encontradas muestran significación estadística (p<0,001)
Área bajo la curva de diferentes escalas de sobrepeso y obesidad para predecir la dislipemia aterogénica y la tríada lipídica por sexo
| Hombres n=246.061 | Mujeres n=172.282 | |||
|---|---|---|---|---|
| Dislipemia aterogénica | Tríada lipídica | Dislipemia aterogénica | Tríada lipídica | |
| AUC (IC 95%) | AUC (IC 95%) | AUC (IC 95%) | AUC (IC 95%) | |
| IMC | 0,800 (0,797-0,803) | 0,771 (0,766-0,777) | 0,788 (0,783-0,793) | 0,762 (0,752-0,772) |
| Cintura/altura | 0,762 (0,759-0,766) | 0,741 (0,734-0,747) | 0,741 (0,734-0,747) | 0,714 (0,701-0,727) |
| CUN BAE | 0,811 (0,808-0,814) | 0,786 (0,781-0,792) | 0,802 (0,797-0,807) | 0,786 (0,776-0,795) |
| RFM | 0,763 (0,759-0,766) | 0,741 (0,734-0,747) | 0,741 (0,735-0,748) | 0,714 (0,702-0,727) |
| Palafolls | 0,798 (0,795-0,766) | 0,770 (0,764-0,776) | 0,789 (0,784-0,794) | 0,763 (0,753-0,773) |
| Deuremberg | 0,813 (0,810-0,816) | 0,793 (0,788-0,799) | 0,810 (0,805-0,814) | 0,802 (0,793-0,811) |
| BSI | 0,777 (0,774-0,780) | 0,742 (0,735-0,748) | 0,768 (0,762-0,773) | 0,733 (0,722-0,744) |
| NWAI | 0,801 (0,797-0,804) | 0,772 (0,767-0,778) | 0,789 (0,784-0,794) | 0,765 (0,755-0,775) |
| BRI | 0,763 (0,759-0,766) | 0,741 (0,734-0,747) | 0,741 (0,735-0,748) | 0,714 (0,702-0,727) |
AUC: área bajo la curva; BRI: body roundness index; BSI: body surface index; CUN BAE: Clínica Universitaria de Navarra body adiposity estimator; IC: intervalo de confianza; IMC: índice de masa corporal; NWAI: normalized weight adjusted index; RFM: relative fat mass.
El Comité Ético de Investigación Clínica del Servicio de Salud de las Islas Baleares aprobó el estudio (código de aprobación: IB 4383/20). La Declaración de Helsinki de 2013 y las normas éticas del comité de investigación de investigación institucional se aplicaron a todos los procedimientos. Antes de participar en el estudio, todos los participantes firmaron el consentimiento informado por escrito.
DiscusiónLa DA y la TL muestran una relación con las distintas escalas que valoran el sobrepeso y la obesidad en nuestro estudio observándose que los valores de estas escalas son superiores en las personas con DA y TL y además la prevalencia de DA y TL es superior a medida que las escalas que valoran el exceso de peso incrementan su valor.
No hemos encontrado ningún artículo que valore la DA o la TL con escalas de sobrepeso y obesidad, por ello nos centraremos en la relación que existe entre obesidad y dislipemia.
Bamba et al.48 encontraron que la obesidad se asociaba con un mayor riesgo de enfermedad coronaria, en parte debido a su fuerte asociación con la dislipidemia aterogénica. Esta asociación se debía a la función de los adipocitos y su relación con el ensamblaje y el metabolismo de las lipoproteínas que contienen apoB.
Farnier49 observó que las anomalías lipídicas contribuyen a un mayor riesgo cardiometabólico y son engendradas por un exceso de tejido adiposo visceral. Este exceso de tejido adiposo parece ser el origen directo de la dislipidemia asociada a la obesidad abdominal, haciendo que fluyan más ácidos grasos libres hacia el hígado y contribuyendo a la RI.
Un estudio en 798 personas50 con diferentes tipos de dislipemia (hipercolesterolemia familiar [HF], hiperlipidemia familiar combinada [FCHL], hiperlipidemia no familiar o hipercolesterolemia poligénica [HP]) mostró que la prevalencia de sobrepeso fue mayor en los pacientes con FCHL e hiperlipidemia no familiar que en los pacientes con HF y HP. Los sujetos con sobrepeso y obesidad se asociaron de forma independiente con niveles más bajos de colesterol HDL en comparación con los pacientes con peso normal, además los niveles de triglicéridos y colesterol no HDL fueron mayores en los pacientes con sobrepeso y obesidad que en los pacientes con normopeso mientras que no se observaron diferencias entre los pacientes con sobrepeso y obesidad.
Un trabajo de Repas51 concluyó que la dislipidemia relacionada con la obesidad se caracteriza por triglicéridos elevados, VLDL elevados, aumento de apo-B, disminución del colesterol HDL y aumento de partículas pequeñas y densas de LDL. Esta combinación de anomalías lipídicas es particularmente aterogénica y, junto con las comorbilidades relacionadas, explica el aumento del riesgo cardiovascular observado en la obesidad.
Los estudios actuales consideran que la dislipidemia en la obesidad se está moviendo hacia las lipoproteínas plasmáticas modificadas estructural y funcionalmente, prestando especial atención al papel proaterogénico de las lipoproteínas ricas en triglicéridos y sus restos52.
Como fortalezas del estudio podemos destacar el enorme tamaño de la muestra que supera los 418.000 trabajadores y la gran cantidad y diversidad de escalas de exceso de peso analizadas.
Como limitaciones encontramos que se han excluido a las personas menores de 18 años y mayores de 69 años por lo que nuestros resultados no se pueden extrapolar a la población general. Además, la aterogénesis no se ha determinado por métodos objetivos (de imagen o histológicos) sino mediante escalas de riesgo, ya que el elevado tamaño muestral no permitiría realizar técnicas objetivas por su complejidad y alto coste, además se ha preferido emplear escalas de riesgo ya que de esta manera se podrá actuar de manera preventiva.
ConclusiónLa DA, la TL y la obesidad son condiciones interrelacionadas que aumentan significativamente el riesgo de enfermedades cardiovasculares. Comprender la relación entre estas condiciones y adoptar un enfoque integral para su manejo es crucial para reducir la carga de enfermedades cardiovasculares en la población. La modificación del estilo de vida, junto con intervenciones médicas y quirúrgicas adecuadas, puede mejorar significativamente los perfiles lipídicos y la salud cardiovascular de los pacientes.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Los autores declaran no tener ningún conflicto de intereses.