En una consulta de Atención Primaria, las características de un paciente "tipo" con alteraciones metabólicas múltiples podrían ser las de un sujeto de mediana edad, sedentario, con sobrepeso sobre todo por acumulación de grasa en el abdomen, que cuenta con antecedentes familiares de obesidad, diabetes, etc., antecedentes personales que pueden ser no modificables (edad, género y raza) o modificables (dieta rica en grasas, sedentarismo, estrés, etc.) y algunos hábitos tóxicos como el consumo excesivo de alcohol o el tabaquismo. Con el paso del tiempo y las sucesivas consultas, irá adquiriendo una expresión clínica que aparecerá en su historial y que se reflejará en su listado de problemas de salud: obesidad central, desde hiperglucemia aislada a diabetes, hiperlipidemia o hipertensión arterial (HTA), según vaya adquiriendo una expresividad personalizada. Lo vamos a entender como factores de riesgo cardiovascular (FRCV) y nos situarán ante sujetos con riesgo cardiovascular (RCV) alto1. EL RCV es la probabilidad de padecer un evento cardiovascular adverso en un determinado periodo de tiempo, normalmente referido a los siguientes diez años, mientras que por FRCV se conoce a ciertas variables biológicas o hábitos adquiridos, detectados más frecuentemente a través de estudios epidemiológicos, entre los enfermos con cardiopatía isquémica y otras enfermedades cardiovasculares. Clásicamente los FRCV han sido dislipidemia, diabetes, HTA, obesidad, dieta rica en grasa saturada, sedentarismo, factores trombogénicos y el exceso en el consumo de alcohol y tabaquismo, pero en estudios recientes se habla de FRCV "nuevos"2, como la hiperglucemia postprandial, la hiperhomocisteinemia, el exceso de lipoproteínas de patrón B o marcadores inflamatorios como la proteína C reactiva (PCR) y la proteinuria. Marcadores de la inflamación como la PCR3 se han descrito predictores de futuros eventos cardiovasculares y cerebrovasculares. Según nuevos datos del estudio Framingham4, los niveles de este marcador ya están elevados en fases tempranas de la aterosclerosis, antes de aparecer los síntomas. Elevados niveles plasmáticos se asocian con alto índice de masa corporal (IMC), tensión arterial (TA) sistólica elevada, bajos niveles de colesterol ligado a lipoproteínas de alta densidad (c-HDL) y sedentarismo. Elevados niveles de esta proteína, coexistente con otros FRCV, aumentan significativamente el riesgo coronario. Asimismo se ha relacionado el riesgo coronario con un aumento de homocisteína5 y aumento de coagulabilidad. Se ha demostrado que la homocisteína es tóxica para el endotelio, tiene una acción protrombótica aumentando la producción de colágeno y disminuye la disponibilidad de óxido nítrico. Los individuos con niveles altos de homocisteína tienen un mayor riesgo de arteriosclerosis coronaria, periférica y cerebral.
Hace un tiempo se demostró que era común la aparición en un mismo individuo de FRCV como obesidad6 (especialmente de predominio central), HTA, estado procoagulante y dislipidemia aterogénica. Más adelante a esta asociación se la definió como síndrome metabólico (SM)7, y posteriormente se ha observado que su denominador común es el fenómeno de la resistencia a la insulina (RI)8. Esta puede definirse como una situación de falta de respuesta a una o más acciones biológicas de la insulina, tanto exógena como endógena, lo cual conduce a una utilización inadecuada de la glucosa incrementando la producción de insulina por la célula pancreática, produciéndose un hiperinsulinismo. La propia insulina tiene un efecto aterogénico directo y conduce a un aumento de triglicéridos (TG) plasmáticos. En la actualidad no se conoce con exactitud la verdadera etiología de la RI, aunque se sabe que la inmunidad innata y la inflamación desempeñan un papel fundamental en su desarrollo.
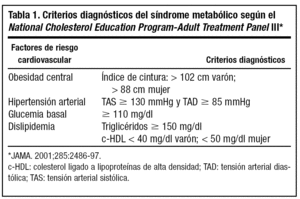
Los criterios definitorios del SM según la ATP III se muestran en la tabla 1. El diagnóstico clínico debe basarse en la presencia de al menos 3 de los 5 elementos principales del mismo.
Actualmente se usan criterios de medidas de la circunferencia de la cintura, de acuerdo con el sexo, para definir el componente de masa corporal que contribuye al SM. La circunferencia de la cintura es un parámetro que refleja tanto la magnitud del tejido adiposo subcutáneo abdominal como el tejido adiposo visceral abdominal y es, por tanto, un índice general de la masa grasa central o troncular9.
En España, se estima que la prevalencia del SM es de aproximadamente el 25%. El síndrome incompleto con dos de los componentes es más frecuente, alrededor del 35%10.
El objetivo del presente estudio es estudiar la proporción de pacientes con índice de cintura (IC) elevado que tienen SM previamente no diagnosticado, y analizar la asociación entre IC elevado con otras variables no definitorias de SM. Posteriormente se realizaron mediciones de RI y RCV de los pacientes incluidos.
MATERIAL Y MÉTODOS
Se trata de un estudio observacional descriptivo de una serie de casos, prospectivo.
Población incluida en el estudio
El registro se realizó en el Centro de Salud Huerta de la Reina de Córdoba entre enero y mayo de 2005. De forma aleatoria y con consentimiento informado, se seleccionaron aquellos pacientes con criterios de obesidad central, siendo preciso para la inclusión del paciente en el estudio un IC mayor de 102 cm en varones y mayor de 88 cm en mujeres. El rango de edad para la inclusión en el estudio fue de 18 a 75 años.
Se excluyeron aquellos pacientes diagnosticados previamente de SM y aquellos tratados con fármacos antihipertensivos, antidiabéticos o hipolipidemiantes.
Se implican en el trabajo un total de 120 pacientes con IC elevado.
Variables medidas
El IC se midió a una distancia equidistante entre el reborde costal inferior y la cresta ilíaca. Se precisó el peso y talla de los pacientes para el cálculo del IMC (peso [kg]/talla [m]2; menor de 25 normal; 25-27 sobrepeso grado I; 27,1-30 sobrepeso grado II; 30,1-35 obesidad grado I; 35,1-40 obesidad grado II; mayor de 40 obesidad mórbida). Medimos la TA mediante esfigmomanómetro de mercurio en el brazo derecho con el paciente en reposo, sentado durante 5 minutos antes de la medición. Se consideró TA sistólica (TAS) alta aquella superior a 130 mmHg, y TA diastólica (TAD) alta aquella superior a 85 mmHg. Se le preguntó al paciente por el hábito tabáquico, considerándose como fumador todo aquel que superaba la cifra de un cigarrillo al día durante al menos un mes. Obtuvimos una muestra de sangre por venopunción, después de 12 horas de ayuno completo. Se determinaron las concentraciones plasmáticas de glucosa (límite superior de normalidad 110 mg/dl), urato (límite superior de normalidad 7 mg/dl), apolipoproteína B (APO-B) (límite superior de normalidad 130 mg/dl), TG (límite superior de normalidad 150 mg/dl), c-HDL (límite inferior de la normalidad de 40 mg/dl para varones y de 50 mg/dl para mujeres), homocisteína (límite superior de normalidad 15 mMol/l), insulina (límite superior de normalidad 15 mU/l) y PCR de alta sensibilidad (límite superior de normalidad 3 mg/dl). El índice de RI se determinó a través de la escala HOMA (se consideró como RI superior a 3). El cálculo del RCV se determinó mediante las tablas de evaluación de riesgo coronario adaptadas a la población española (muy alto > 39; alto 20-39; moderado 10-19; ligero 5-9; bajo < 5).
Tamaño de la muestra
En la selección aleatoria realizada se incluyeron 120 pacientes, los cuales cumplían los criterios señalados. Posteriormente, durante la recopilación de datos, se excluyeron un total de 22 pacientes por su negativa a colaborar en el estudio. Finalmente se adjuntaron en el estudio un total de 98 pacientes.
Análisis estadístico
Se realizó un análisis descriptivo de una serie de casos con cálculos de medidas de tendencia central, dispersión y prueba de Chi cuadrado para variables cualitativas; comparación de medias para variables cuantitativas.Se aplicó el programa estadístico SPSS.
RESULTADOS
La edad media de los sujetos fue de 47 años (18-73). El 63,3% del total fueron mujeres.
Sólo el 1% presentó un IMC adecuado, inferior a 25. Presentaron sobrepeso grado I el 12,2%, sobrepeso grado II el 27,6%, obesidad grado I el 29,6%, obesidad grado II el 20,4%; la prevalencia de obesidad mórbida fue del 9,2%.
Se detectó un 45,9% de pacientes que reunían al menos 3 criterios precisos para el diagnóstico de SM. EL 64% fueron varones; el 46,7% fumaban; el 50% presentaban una TAS ≥ 130 mmHg y una TAD ≥ 85 mmHg; el 53,3% eran obesos y 33,3% con sobrepeso; el 44,4% tenía una glucemia superior a 100 mg/dl; en el 44,4% los TG eran superiores a 150; en el 28,9% se constató un c-HDL bajo corregido por sexo; en el 46,7% se halló hiperinsulinemia; el 17,8% portaba RI; el 22,2% hiperuricemia; en el 51,1% se constataron cifras de PCR ≥ 3; en el 6,7% la APO-B fue ≥ 130; y se obtuvo un 6,7% de pacientes con hiperhomocisteinemia. Cumplían solo dos criterios de la ATP III un 26,5% de los pacientes, no catalogándose como SM.
El 72,4% del total ofrecían cifras de TAS ≥ 130 mmHg. La media de TAS fue 135 ± 13,1 (110-165). El 26,5% estaban en rango de hipertensión. Con respecto a la TAD, el 54,1% del total superaban los 85 mmHg. La media de TAD fue 83,2 ± 8,8 (65-105). El 15,3% estaban en rango de hipertensión. Cumplían el criterio de cifra de TA de la ATP III el 50%.
Concentraciones de glucemia basal (GB) ≥ a 100 mg/dl se hallaron en un 22,4% de pacientes. La media fue 92,9 ± 28,6 (63-337). Presentaban SM el 90,9%. Niveles de insulina elevados se detectaron en un 32,7%, de los cuales el 65,2% presentaban SM. La media fue 14,4 ± 8,4 (4,4-48). La RI (HOMA-IR) se constató en un 14,3%, de los cuales el 42,8% fueron hiperinsulinémicos y 57% presentaban SM. La media fue 1,83 ± 1 (0,6-6,2).
El 23,5% del total manifestó niveles de TG ≥ 150 mg/dl. La media fue 135,5 ± 73,9 (52-476). El 86,9% presentaban SM. Niveles de c-HDL bajos, corregidos por el sexo, se hallaron en un 15,3% de los pacientes. La media fue 57,03 ± 14,9 (23-116). Presentaban SM un 86,6%.
Con respecto a los valores de PCR, el 44,9% de los pacientes presentaron niveles superiores a 3 mg/dl. La media fue 4,11 ± 4,8 (0,2-34,9). El 52,3 de ellos presentaban SM. El 6,1% del total tenían hiperhomocisteinemia, con una media de 10,1 ± 2,8 (4-19,9). Un 50% de ellos presentaban SM. El 7,1% del total tenían niveles de APO-B elevados, con una media de 97,1 ± 32,4 (47-272). Presentaban SM un 42,8%.
Cifras de urato elevado se detectaron en un 16,3%, de los cuales el 62,5% presentaban SM. La media fue de 5,4 ± 1,53 (2,2-9,6).
El RCV de los pacientes del estudio fue: alto en un 4,1%, moderado en un 14,3%, ligero en un 40,8% y bajo en un 40,8%. No se detectó ningún paciente con RCV muy alto. La media fue 6,42 ± 5,4 (1-31).
Se hallaron diferencias significativas (p < 0,05) en los siguientes parámetros estudiados con respecto al SM: sexo, tabaco, TA, IMC, TG, c-HDL, insulinemia y RCV.
CONCLUSIONES. LIMITACIONES DEL ESTUDIO
Se detectó un alto porcentaje de población con sobrepeso y obesidad, pero precisamente la obesidad es un criterio de inclusión del estudio, que puede llevar relacionado el que casi la mitad de estos sujetos (45,9%) presentaban SM, con el RCV que ello conlleva (moderado-alto la mayoría y sobre todo varones). Los FRCV "nuevos" que predominaron fueron PCR e insulinemia, aunque solo con esta última se hallaron diferencias estadísticamente significativas con respecto al SM. Cabe señalar la detección de dos casos que reunían criterios para un diagnóstico directo de diabetes tipo 2, los cuales iniciaron tratamiento desde el momento de su detección. Como limitación del estudio podría considerarse el tamaño muestral bajo, lo que conllevaría la imposibilidad de realizar un buen análisis multivariente.
AGRADECIMIENTOS
Agradecemos la colaboración en el trabajo del resto de compañeros del Centro de Salud de Huerta la Reina. Asimismo damos las gracias a todos los pacientes que aceptaron participar.
El trabajo fue presentado en las Jornadas Científicas que organiza la Unidad Docente de Medicina Familiar y Comunitaria de Córdoba, declaradas de interés científico, en junio de 2005.
Correspondencia: F. B Quero Espinosa.
Ctra. Córdoba-Málaga, km. 35.
14530 Montemayor. Córdoba.
Correo electrónico: borjaqes@hotmail.com
Recibido el 12-07-06; aceptado para su publicación el 17-04-07.
BIBLIOGRAFÍA RECOMENDADA
Albert CM, Ma J, Rifai N, Stampfer MJ, Ridker PM. Prospective study of C-reactive protein, homocysteine, and plasma lipids levels as predictors of sudden cardiac death. Circulation. 2002;105:2595-9.
Anderson PJ, Critchley JA. Factor analysis of the metabolic syndrome: obesity vs. insulin resistance as the central abnormality. Int J Obes Relat Metab Disord. 2001;25:1782-8.
Arcaro G, Cretti A. Insulin causes endothelial dysfunction in humans: Sites and mechanisms. Circulation. 2002;105:576-82.
González Maqueda I. Síndrome metabólico: ¿Es el todo igual a la suma de las partes? Monocardio. 2004;VI:109-31.
Isomaa B, Almgren P, Tuomi T, et al. Cardiovascular morbidity and mortality associated with the metabolic syndrome. Diab Care. 2001;24:683-9.
Lebovitz HF. Insulin resistance: definition and consequences. Exp Clin End Diabetes. 2001;109 Suppl 2:135-48.
Reaven G. Role of insulin resistance in human disease. Diabetes. 1988;37:1595-607.
Ridker PM, Rifai N, Rose L, Buring JE, Cook NR. Comparison of C-reactive protein and low-density lipoprotein cholesterol levels in the prediction of first cardiovascular events. N Engl J Med. 2002;347:1557-65.
Steinberg HO, Chaker H, Leaming R, Jonhson A, Brechtel G, Baron AD. Obesity/insulin resistance is associated with endothelial dysfunction. Implications for the syndrome of insulin resistance. J Clin Invest. 1996;97:2601-10.