El «miedo al pinchazo» de muchos pacientes con diabetes tipo 2 (DM2) puede retrasar el inicio del tratamiento con insulina. Nuestro objetivo es valorar si superar dicha barrera e iniciar el tratamiento con insulina mejora el control clínico y produce mayor satisfacción del paciente con su tratamiento.
Material y métodosEstudio observacional, multicéntrico, de pacientes con DM2 —realizado en atención primaria— con un mal control glucémico (A1c≥8%), en tratamiento con antidiabéticos orales y a los que se aplicó una intervención motivacional para vencer el miedo al pinchazo y se inició el tratamiento con insulina. Se valoró el grado de satisfacción con el tratamiento mediante el Diabetes Treatment Satisfaction Questionnaire (DTSQ).
ResultadosQuinientos setenta y tres pacientes, 64±10 años. Puntuación global media del cuestionario DTSQs de 18,3±6,3. El cambio de tratamiento produjo una mejoría de la satisfacción del paciente con respecto al tratamiento anterior (puntuación media DTSQc 8,8±5,9). La A1c descendió desde 8,7% (desviación típica 0,8) hasta 7,5% (desviación típica 0,7) (p<0,001). La frecuencia de hiperglucemia percibida fue significativamente menor después de superar el miedo al pinchazo (35,6% frente a 11,5%; p<0,001), sin encontrar diferencias estadísticamente significativas en la frecuencia de hipoglucemias (32% frente a 35%; p=0,059).
ConclusiónEn pacientes con DM2 mal controlados con antidiabéticos orales, vencer el miedo al pinchazo e iniciar el tratamiento con insulina se asoció a una mejoría global de la satisfacción con el tratamiento, y disminuyó la percepción de episodios de hiperglucemia. El control glucémico y el perfil metabólico de los pacientes también mejoraron de forma estadísticamente significativa.
The objective of this study is to evaluate if overcoming the barrier of starting treatment with insulin can lead to better clinical control and a higher level of patient satisfaction with their treatment.
Material and methodsThis is an observational, multicentre study of patients diagnosed with DM2 who attended primary care centres with poor glycaemic control (A1c≥8%) under treatment with oral antidiabetic drugs (OADs), and who were given motivational treatment to overcome their fear of injections, and started treatment with insulin. The level of satisfaction with the treatment was evaluated using the Diabetes Treatment Satisfaction Questionnaire (DTSQ). The questionnaire was used before initiating the treatment with insulin and in the follow-up visit (3-4 months from the beginning of treatment with basal insulin).
ResultsA total of 573 patients with a mean age of 64±10 years were recruited. The overall mean score from the DTSQs satisfaction questionnaire was 18.3±6.3, and the change of treatment led to an improvement in patient satisfaction compared to the previous treatment (DTSQc mean score 8.8±5.9). A1c dropped from an initial value of 8.7% (SD 0.8) to 7.5% (SD 0.7) (P<.001). The frequency of hyperglycaemic episodes perceived by the patients was significantly lower after they overcame their fear of injections (35.6% compared to 11.5%; P<.001), but no statistically significant differences were found in the frequency of hypoglycaemic episodes (32% compared to 35%; P=.059).
ConclusionIn patients with DM2 poorly controlled with OADs, overcoming a fear of injections and starting treatment with insulin was associated with an overall improvement in satisfaction with the new treatment, and decreased the perception of hyperglycaemic episodes. Glycaemic control and the metabolic profile of the patients also improved to a statistically significant degree with the change of treatment.
La prevalencia y la incidencia de la diabetes tipo 2 (DM2) está aumentando, particularmente en los países avanzados, y estos pacientes presentan un alto riesgo de complicaciones microvasculares y macrovasculares1. Se ha demostrado que un control glucémico óptimo reduce la incidencia de estas complicaciones y mejora los síntomas asociados a esta enfermedad2,3.
En España, al igual que en otros países, el seguimiento y control de los pacientes con DM2 se lleva a cabo principalmente en atención primaria (AP), y varios estudios realizados en este ámbito asistencial demuestran que el objetivo de un adecuado control glucémico solo se consigue en un 56-59% de los pacientes4,5. Dada la naturaleza progresiva de la DM2, la mayoría de los pacientes acaban necesitando la administración de insulina, además de la modificación de los estilos de vida y de los antidiabéticos orales (ADO) para conseguir un control glucémico óptimo6. Sin embargo, en la práctica diaria, el «miedo al pinchazo» expuesto por los pacientes provoca que en muchos casos se retrase innecesariamente la intensificación del tratamiento que proponen los consensos, quedándose algunos pacientes durante un tiempo injustificable en tratamientos orales y mal control, por no atreverse a dar el paso a tratamientos insulínicos7,8.
Por otro lado, dado el carácter crónico de la DM2 y la necesidad de autocontrol, cada día es más evidente la importancia de considerar la satisfacción que percibe el paciente con el tratamiento, ya que puede mejorar la adherencia terapéutica9 y repercutir favorablemente sobre el control metabólico y los resultados clínicos de los pacientes10, aspecto particularmente relevante en aquellos de difícil control.
Por todo ello, el objetivo principal de este estudio es valorar la satisfacción de las personas con DM2, con mal control glucémico, tras vencer el miedo al pinchazo e iniciar el tratamiento con insulina, así como su repercusión en los parámetros generales de salud.
Pacientes y métodosEl presente estudio es un estudio multicéntrico, observacional, prospectivo, de ámbito regional realizado en centros de AP de 4 comunidades autónomas de España (Andalucía, Castilla y León, Extremadura y Madrid) entre abril y noviembre de 2013. Se llevó a cabo siguiendo los principios de la declaración de Helsinki sobre investigación clínica en humanos y las normas de buena práctica clínica. El estudio fue evaluado y aprobado por el comité ético de Málaga nordeste. Se incluyeron en el estudio pacientes mayores de 18 años con diagnóstico de DM2 (desde al menos 6 meses antes del inicio del estudio) con un mal control glucémico (definido por una A1c≥8% en tratamiento con ADO), en los que el tratamiento con insulina era la mejor opción terapéutica para conseguir los objetivos de control glucémico y cuya principal barrera para iniciar el tratamiento insulínico consistía en un cierto temor al pinchazo. Los pacientes susceptibles de incluirse en el estudio fueron identificados y reclutados por cada uno de los médicos participantes. Para su inclusión en el estudio se consideró solo a aquellos pacientes que otorgaron por escrito su consentimiento informado. Se excluyeron del estudio aquellos pacientes con enfermedades concominantes severas, con tratamientos antidiabéticos inyectados y con antecedentes de hipoglucemias severas o asintomáticas de repetición.
El estudio estaba dividido en 2 visitas. En la visita 1 o basal se recopilaron los datos sociodemográficos y clínicos de los pacientes, y se administró la versión estado del cuestionario Diabetes Treatment Satisfaction Questionnaire (DTSQs)11. A continuación se realizó una intervención consistente en una entrevista clínica motivacional, enmarcada en la práctica clínica habitual, cuyo objetivo fue vencer la resistencia de los pacientes a iniciar el tratamiento con insulina debido a su temor al pinchazo. Para ello, se trataron posibles temas de preocupación del paciente respecto al tratamiento inyectable (fase final de la diabetes, quedarse ciego, etc.) que favoreciesen vencer su resistencia al pinchazo. Para que la intervención fuese homogénea entre todos los investigadores se especificó el contenido de los puntos a tratar en la entrevista. Después de esta entrevista clínica motivacional el 97% de los pacientes susceptibles de ser incluidos en el estudio iniciaron el tratamiento con insulina.
Para un adecuado inicio del tratamiento con insulina se realizó un programa de insulinización ambulatoria de 5 días de duración por parte de las enfermeras, siguiendo las recomendaciones de la redGDPS12. A los 3-4 meses de iniciar el tratamiento se llevó a cabo una visita final en la consulta del médico en la que se valoró el estado clínico del paciente y se administró a los pacientes el cuestionario DTSQ en la versión cambio (DTSQc) para el tratamiento de la diabetes validado al español11.
El Diabetes Treatment Satisfaction Questionnaire versión estadoEl DTSQs se utiliza para evaluar la satisfacción con el tratamiento para la DM y la frecuencia percibida de hiper e hipoglucemias en un momento determinado del tiempo. Consta de 8 apartados, cada uno de los cuales permite 7 posibles respuestas que oscilan entre 0 (muy insatisfecho) hasta 6 (extremadamente satisfecho). La puntuación global de satisfacción se obtiene mediante la suma de 6 apartados del cuestionario (satisfacción con el tratamiento actual, conveniencia del tratamiento, flexibilidad, conocimiento sobre la diabetes, recomendación de la terapia, deseo de continuar con la terapia) por lo que puede oscilar de muy satisfecho (36 puntos) a muy insatisfecho (0 puntos). Los 2 apartados restantes se valoran por separado y miden la frecuencia percibida por el paciente de hiperglucemia e hipoglucemia y pueden puntuar desde 0 (no lo perciben nunca) hasta 6 (casi todo el tiempo).
El Diabetes Treatment Satisfaction Questionnaire versión cambioEl DTSQc evalúa igualmente la satisfacción del paciente con el tratamiento para la DM que recibe, pero en forma de cambios percibidos por el paciente respecto a un marco de referencia, que en este estudio fue antes de iniciar el tratamiento con insulina. Consta de 8 apartados que puntúan de –3 (mucho menos satisfecho ahora) a 3 puntos (mucho más satisfecho ahora) cada uno. Sumando los resultados de 6 de los 8 apartados se obtiene una puntuación global de satisfacción oscilando entre –18 puntos (menor satisfacción posible con el cambio expresable mediante el cuestionario) y 18 puntos (mayor satisfacción posible con el cambio expresable mediante el cuestionario). Los 2 apartados restantes hacen referencia a la frecuencia percibida por el paciente de valores de glucosa inaceptablemente altos y bajos y pueden puntuar entre –3 (muchas menos veces ahora) y 3 (muchas más veces ahora) y se analizan de forma individual y descriptiva.
Recogida de datos de los pacientesEn la visita basal, además de los datos de satisfacción de los pacientes con el tratamiento previo a la intervención valorado mediante el DTSQs, se recogieron datos sociodemográficos (edad, sexo), de exploración (peso, talla, perímetro de la cintura, presión arterial), clínicos (tiempo desde el diagnóstico de la DM2, antecedentes familiares, factores de riesgo cardiovascular, complicaciones macrovasculares y microvasculares de la diabetes), de laboratorio (glucemia basal, A1c, perfil lipídico, estimación del filtrado glomerular y cociente albúmina/creatinina en orina) y sobre tratamiento hipoglucemiante. En la visita final se recogieron los mismos datos que en la visita basal y se administró el DTSQc para valorar la satisfacción con el tratamiento postintervención. Se exploró la presencia de hiperglucemias e hipoglucemias, tanto sentidas como documentadas, mediante anamnesis. La recogida de datos la llevaron a cabo un total de 137 médicos de los centros de AP participantes, cada uno de los cuales incluyó 5 pacientes.
Análisis estadísticoEn el análisis estadístico las variables cuantitativas se describieron con medidas de centralización y de dispersión (media, desviación típica, mediana, mínimo, máximo, Q1, Q3). Las variables cualitativas se describieron mediante las frecuencias absolutas y relativas. Se realizaron test estadísticos para muestras pareadas y en todos los casos son bilaterales. Se consideró significación estadística cuando se obtuvo un valor de p inferior a 0,05. Para el cálculo del tamaño de la muestra se consideró la cantidad de pacientes necesarios para valorar el objetivo principal del estudio. El cumplimiento de los objetivos secundarios del estudio se obtuvo a partir del tamaño determinado por el objetivo principal. Asumiendo un nivel de confianza del 95% y una precisión del 7%, considerando la hipótesis de estudio más conservadora por la que al menos el 50% de los pacientes mejorará un punto al menos en el cuestionario DTSQs final respecto a la puntuación inicial (y teniendo en cuenta que un 20% de los cuestionarios puedan tener algún error que los invalide), se estimó que se necesitaba incluir un mínimo de 235 pacientes. Los datos fueron analizados mediante SPSS v17.0 (SPSS inc. Chicago, IL, EE. UU.).
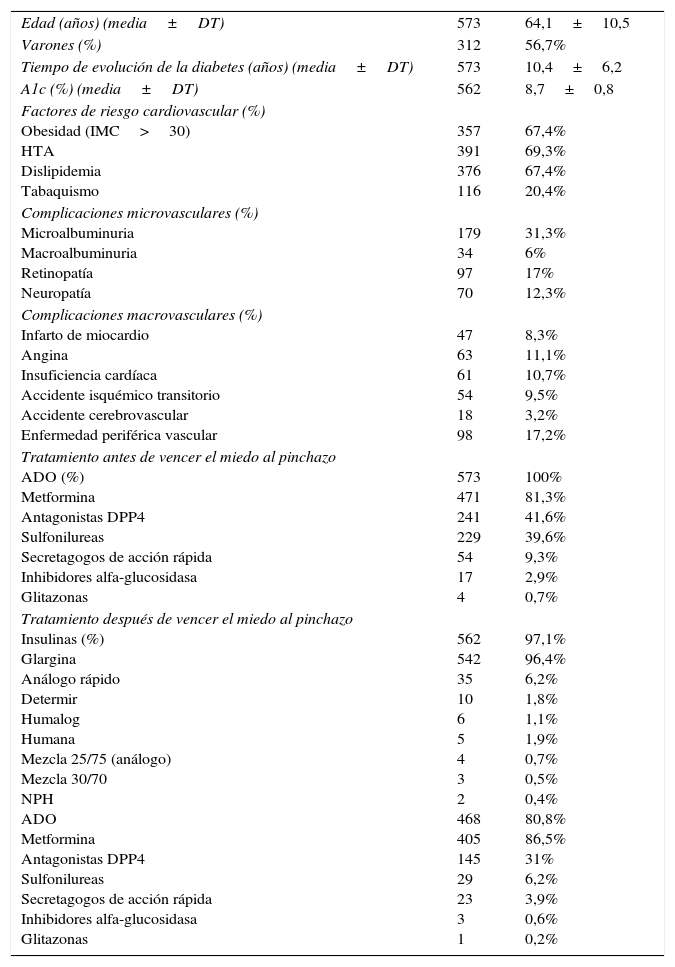
ResultadosLos 137 médicos participantes (Andalucía 62, Madrid 45, Castilla-León 17, Extremadura 12) reclutaron un total de 604 pacientes con DM2 y con mal control glucémico que acudieron a consulta de AP en el periodo analizado. De estos 604 pacientes cumplieron todos los criterios establecidos para participar en el mismo un total de 579 (8 presentaban enfermedades concominantes severas, 7 no dieron su consentimiento informado, 6 seguían presentando miedo al pinchazo después de la intervención, 2 presentaron diagnóstico de DM2 de menos de 6 meses de evolución, uno tenía antecedentes de hipoglucemias severas o asintomáticas de repetición y otro, además de presentar hipoglucemias severas o asintomáticas de repetición, estaba tratado con tratamientos antidiabéticos inyectados). Se excluyeron también del análisis 6 pacientes que no contaban con los datos de DTSQs o DTSQc, por lo que se realizó el estudio del objetivo principal con un total de 573 pacientes. La muestra final fue de 562 pacientes, ya que 11 pacientes no continuaron el estudio. Las características basales de la población de estudio se muestran en la tabla 1.
Características basales de los pacientes incluidos en el estudio y tratamiento antes y después de iniciar el tratamiento con insulina
| Edad (años) (media±DT) | 573 | 64,1±10,5 |
| Varones (%) | 312 | 56,7% |
| Tiempo de evolución de la diabetes (años) (media±DT) | 573 | 10,4±6,2 |
| A1c (%) (media±DT) | 562 | 8,7±0,8 |
| Factores de riesgo cardiovascular (%) Obesidad (IMC>30) HTA Dislipidemia Tabaquismo | 357 391 376 116 | 67,4% 69,3% 67,4% 20,4% |
| Complicaciones microvasculares (%) Microalbuminuria Macroalbuminuria Retinopatía Neuropatía | 179 34 97 70 | 31,3% 6% 17% 12,3% |
| Complicaciones macrovasculares (%) Infarto de miocardio Angina Insuficiencia cardíaca Accidente isquémico transitorio Accidente cerebrovascular Enfermedad periférica vascular | 47 63 61 54 18 98 | 8,3% 11,1% 10,7% 9,5% 3,2% 17,2% |
| Tratamiento antes de vencer el miedo al pinchazo ADO (%) Metformina Antagonistas DPP4 Sulfonilureas Secretagogos de acción rápida Inhibidores alfa-glucosidasa Glitazonas | 573 471 241 229 54 17 4 | 100% 81,3% 41,6% 39,6% 9,3% 2,9% 0,7% |
| Tratamiento después de vencer el miedo al pinchazo Insulinas (%) Glargina Análogo rápido Determir Humalog Humana Mezcla 25/75 (análogo) Mezcla 30/70 NPH ADO Metformina Antagonistas DPP4 Sulfonilureas Secretagogos de acción rápida Inhibidores alfa-glucosidasa Glitazonas | 562 542 35 10 6 5 4 3 2 468 405 145 29 23 3 1 | 97,1% 96,4% 6,2% 1,8% 1,1% 1,9% 0,7% 0,5% 0,4% 80,8% 86,5% 31% 6,2% 3,9% 0,6% 0,2% |
ADO: anticoagulantes orales; DPP4: dipeptidil peptidasa-4; DT: desviación típica; HTA: hipertensión arterial; IMC: índice de masa corporal; NPH: protamina neutra de Hagedorn.
Respuesta múltiple, la suma de porcentajes no tiene por qué ser 100.
Previo a la intervención para vencer el miedo al pinchazo todos los pacientes estaban tratados con ADO. El 27,5% de los pacientes estaban tratados con un solo ADO, el 50,4% tenía un tratamiento combinado con 2 ADO y el 15,3% tomaba 3 o más. Los ADO utilizados aparecen resumidos en la tabla 1.
Tratamiento después de vencer el miedo al pinchazoDespués de vencer el miedo al pinchazo el 97,1% de los pacientes fueron tratados con insulina. La asociación de insulina y ADO fue el tratamiento de elección en el 79,1% de los pacientes, requiriéndose 2 o más ADO en un 26% de los pacientes. Respecto al tratamiento con insulina, el 89,3% se trató con un solo tipo de insulina, principalmente glargina (96,4%), y en un 10,7% de los pacientes se emplearon 2 tipos de insulina, principalmente glargina y un análogo rápido (tabla 1).
Después de iniciar el estudio un 1,7% de los pacientes abandonaron la pauta de tratamiento prescrita. El 98,3% restantes continuaron con el tratamiento durante el periodo de estudio y, de estos, el 84% señalaron como principal motivo de no abandono del tratamiento el haber superado el miedo al pinchazo.
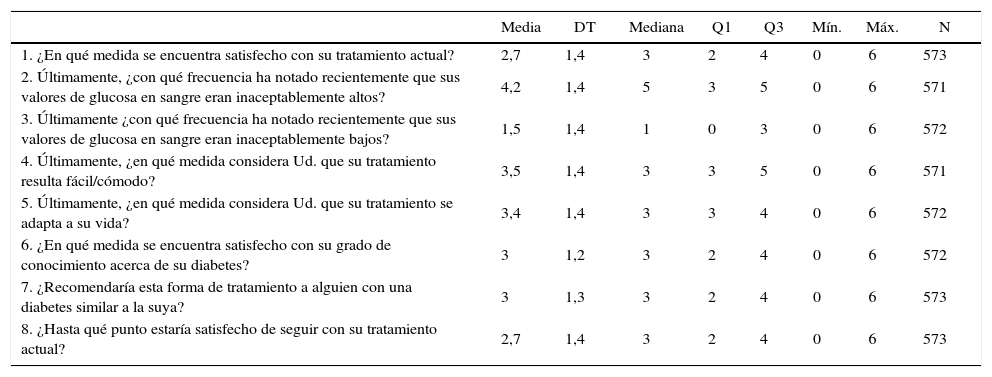
Resultados de satisfacción en la versión estado del cuestionario Diabetes Treatment Satisfaction QuestionnaireLa puntuación global media de los apartados del cuestionario DTSQs que hacen referencia a la satisfacción general del paciente con el tratamiento fue 18,3±6,3 (en una escala de 0 a 36). En la tabla 2 se resumen los resultados obtenidos en los diferentes apartados del cuestionario. El 54,7% de los pacientes estaban de moderadamente satisfechos a muy satisfechos con el tratamiento actual, y tan solo el 4,5% se consideró muy insatisfecho con el mismo. Respecto a la comodidad o facilidad del tratamiento, el 79,1% estuvo de moderadamente satisfecho a muy satisfecho con la facilidad y comodidad del mismo, y el 75,4% se consideró de moderadamente satisfecho a muy satisfecho en cómo el tratamiento se adaptaba a su vida. Cuando se analizó la satisfacción con el grado de conocimiento de su diabetes, el 39,3% se manifestó de poco satisfecho a muy insatisfecho. El 66% recomendaría este tratamiento con igual o más probabilidad a alguien con una diabetes similar a la suya, y el 25,3% estaría más satisfecho si continuase con el tratamiento actual.
Puntuaciones obtenidas en los diferentes apartados del DTSQs
| Media | DT | Mediana | Q1 | Q3 | Mín. | Máx. | N | |
|---|---|---|---|---|---|---|---|---|
| 1. ¿En qué medida se encuentra satisfecho con su tratamiento actual? | 2,7 | 1,4 | 3 | 2 | 4 | 0 | 6 | 573 |
| 2. Últimamente, ¿con qué frecuencia ha notado recientemente que sus valores de glucosa en sangre eran inaceptablemente altos? | 4,2 | 1,4 | 5 | 3 | 5 | 0 | 6 | 571 |
| 3. Últimamente ¿con qué frecuencia ha notado recientemente que sus valores de glucosa en sangre eran inaceptablemente bajos? | 1,5 | 1,4 | 1 | 0 | 3 | 0 | 6 | 572 |
| 4. Últimamente, ¿en qué medida considera Ud. que su tratamiento resulta fácil/cómodo? | 3,5 | 1,4 | 3 | 3 | 5 | 0 | 6 | 571 |
| 5. Últimamente, ¿en qué medida considera Ud. que su tratamiento se adapta a su vida? | 3,4 | 1,4 | 3 | 3 | 4 | 0 | 6 | 572 |
| 6. ¿En qué medida se encuentra satisfecho con su grado de conocimiento acerca de su diabetes? | 3 | 1,2 | 3 | 2 | 4 | 0 | 6 | 572 |
| 7. ¿Recomendaría esta forma de tratamiento a alguien con una diabetes similar a la suya? | 3 | 1,3 | 3 | 2 | 4 | 0 | 6 | 573 |
| 8. ¿Hasta qué punto estaría satisfecho de seguir con su tratamiento actual? | 2,7 | 1,4 | 3 | 2 | 4 | 0 | 6 | 573 |
DT: desviación típica; DTSQs: versión estado del Diabetes Treatment Satisfaction Questionnaire; Q1-Q3: rango intercuartílico.
Antes de la intervención los pacientes con DM2 tenían mayor percepción de padecer episodios de hiperglucemias (4,2±1,4 en una escala que oscila entre 0 —nunca— y 6 —la mayoría del tiempo—) que episodios de hipoglucemia (1,5±1,4). El 15,8% de los pacientes declararon que su nivel de azúcar había sido inaceptablemente alto. En cuanto a las hipoglucemias, un 29% de los pacientes declararon que nunca habían tenido niveles de azúcar inaceptablemente bajos, mientras que un 0,3% lo consideraron así la mayoría del tiempo.
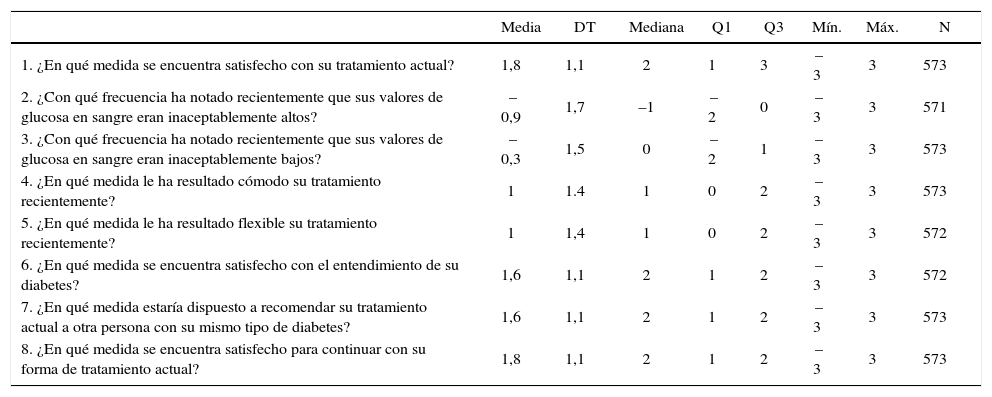
Resultados de satisfacción en la versión cambio del cuestionario Diabetes Treatment Satisfaction QuestionnaireLa puntuación global de satisfacción general del paciente en el cuestionario DTSQc, respecto a los cambios percibidos tras iniciar tratamiento con insulina frente al tratamiento anterior, fue 8,8±5,9 (en una escala de –16 a +16). En la tabla 3 se resumen los resultados obtenidos en los diferentes apartados del cuestionario. El 90,3% de los encuestados señalaron una mayor satisfacción con el tratamiento instaurado después de superar el miedo al pinchazo. Respecto a las variaciones en los niveles de glucosa en sangre percibidos, el 71,3% ha notado igual o menos veces ahora que sus valores de glucosa en sangre eran inaceptablemente altos, y el 71.9% de los pacientes ha notado igual o menos veces ahora que sus valores de glucosa en sangre eran inaceptablemente bajos. Después de vencer el miedo al pinchazo, e iniciado el tratamiento con insulina, el 69.9% de los pacientes considera el tratamiento más cómodo, el 67.4% de los pacientes considera el tratamiento más flexible y el 85.4% de los pacientes se encuentra más satisfecho con el entendimiento de su diabetes. Además, el 83,6% de los pacientes se encuentra dispuesto a recomendar el tratamiento actual a otra persona que presente el mismo tipo de diabetes, y el 87,7% de los pacientes está satisfecho de continuar con el tratamiento instaurado después de vencer el miedo al pinchazo.
Puntuaciones obtenidas en los diferentes apartados del DTSQc
| Media | DT | Mediana | Q1 | Q3 | Mín. | Máx. | N | |
|---|---|---|---|---|---|---|---|---|
| 1. ¿En qué medida se encuentra satisfecho con su tratamiento actual? | 1,8 | 1,1 | 2 | 1 | 3 | –3 | 3 | 573 |
| 2. ¿Con qué frecuencia ha notado recientemente que sus valores de glucosa en sangre eran inaceptablemente altos? | –0,9 | 1,7 | –1 | –2 | 0 | –3 | 3 | 571 |
| 3. ¿Con qué frecuencia ha notado recientemente que sus valores de glucosa en sangre eran inaceptablemente bajos? | –0,3 | 1,5 | 0 | –2 | 1 | –3 | 3 | 573 |
| 4. ¿En qué medida le ha resultado cómodo su tratamiento recientemente? | 1 | 1.4 | 1 | 0 | 2 | –3 | 3 | 573 |
| 5. ¿En qué medida le ha resultado flexible su tratamiento recientemente? | 1 | 1,4 | 1 | 0 | 2 | –3 | 3 | 572 |
| 6. ¿En qué medida se encuentra satisfecho con el entendimiento de su diabetes? | 1,6 | 1,1 | 2 | 1 | 2 | –3 | 3 | 572 |
| 7. ¿En qué medida estaría dispuesto a recomendar su tratamiento actual a otra persona con su mismo tipo de diabetes? | 1,6 | 1,1 | 2 | 1 | 2 | –3 | 3 | 573 |
| 8. ¿En qué medida se encuentra satisfecho para continuar con su forma de tratamiento actual? | 1,8 | 1,1 | 2 | 1 | 2 | –3 | 3 | 573 |
DT: desviación típica; DTSQc: versión cambio del Diabetes Treatment Satisfaction Questionnaire; Q1-Q3: rango intercuartílico.
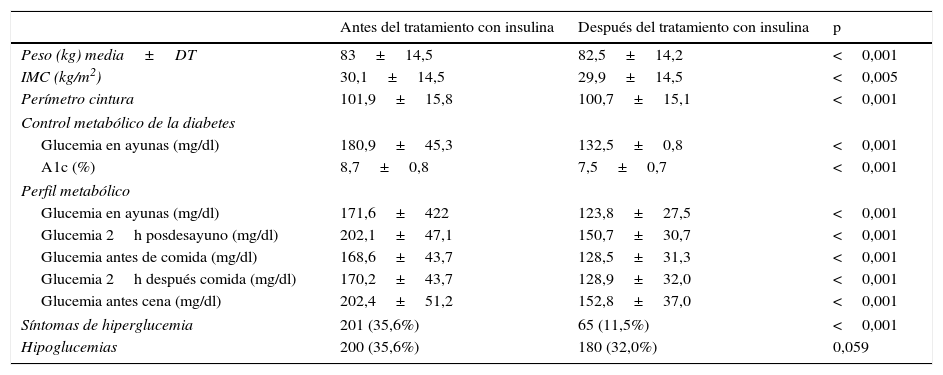
Los valores medios del peso, IMC y perímetro de la cintura disminuyeron significativamente después de superar el miedo al pinchazo e instaurar el tratamiento con insulina. El control metabólico de la glucemia (glucemia en ayunas y A1c) y el perfil metabólico también mejoraron de forma estadísticamente significativa (tabla 4). Además, la frecuencia de hiperglucemia percibida por los pacientes fue significativamente menor con el tratamiento con insulina y hubo una tendencia a la disminución en la percepción de las hipoglucemias tras el inicio del tratamiento con insulina que no alcanzó significación estadística (p=0,059). La media de hipoglucemias graves fue 0,1±0,6 antes de vencer el miedo al pinchazo y 0,0±0,1 después de 3-4 meses postintervención. La media de hipoglucemias sintomáticas fue 0,7±1,4 antes del cambio de tratamiento, y 0,8±1,5 después de transcurridos 3-4 meses del cambio (tabla 4).
Estado de salud de los pacientes antes y después de iniciar el tratamiento con insulina
| Antes del tratamiento con insulina | Después del tratamiento con insulina | p | |
|---|---|---|---|
| Peso (kg) media±DT | 83±14,5 | 82,5±14,2 | <0,001 |
| IMC (kg/m2) | 30,1±14,5 | 29,9±14,5 | <0,005 |
| Perímetro cintura | 101,9±15,8 | 100,7±15,1 | <0,001 |
| Control metabólico de la diabetes | |||
| Glucemia en ayunas (mg/dl) | 180,9±45,3 | 132,5±0,8 | <0,001 |
| A1c (%) | 8,7±0,8 | 7,5±0,7 | <0,001 |
| Perfil metabólico | |||
| Glucemia en ayunas (mg/dl) | 171,6±422 | 123,8±27,5 | <0,001 |
| Glucemia 2h posdesayuno (mg/dl) | 202,1±47,1 | 150,7±30,7 | <0,001 |
| Glucemia antes de comida (mg/dl) | 168,6±43,7 | 128,5±31,3 | <0,001 |
| Glucemia 2h después comida (mg/dl) | 170,2±43,7 | 128,9±32,0 | <0,001 |
| Glucemia antes cena (mg/dl) | 202,4±51,2 | 152,8±37,0 | <0,001 |
| Síntomas de hiperglucemia | 201 (35,6%) | 65 (11,5%) | <0,001 |
| Hipoglucemias | 200 (35,6%) | 180 (32,0%) | 0,059 |
DT: desviación típica; IMC: índice de masa corporal.
Cada vez es más frecuente que los estudios que evalúan tratamientos y las intervenciones sanitarias incorporen lo que se ha denominado como «resultados reportados por los pacientes», o patient reported outcomes, en los que el paciente valora parámetros como su satisfacción con el tratamiento13, sin intervenir en la valoración la opinión del profesional sanitario. Esto es particularmente relevante en enfermedades como la DM2, cuyo tratamiento necesita de un autocontrol importante durante toda la vida del paciente, y en la que la satisfacción con el tratamiento va a estar estrechamente ligada al cumplimiento terapéutico y al control glucémico. Los resultados de este estudio señalan que, una vez superado el miedo al pinchazo, el cambio de un tratamiento basado en la administración de ADO a otro que incluye insulina inyectable aumenta de forma relevante la satisfacción con el tratamiento de los pacientes con DM2 mal controlados. Los posibles motivos que podrían explicar este cambio incluyen el impacto clínico positivo sobre determinados factores como la obesidad o el perímetro de la cintura, la mejoría en el control metabólico o la menor percepción de la hiperglucemia. Estos resultados están en consonancia con trabajos previos que muestran una mayor satisfacción con el tratamiento que incorpora la insulina frente al mantenimiento o intensificación del tratamiento con ADO, debido a que los pacientes obtienen un mejor control metabólico14,15, así como una reducción de los síntomas no deseados asociados a los episodios de hiperglucemia en comparación con el tratamiento exclusivo con ADO16. También es probable que el menor número de episodios hipoglucémicos presentados con insulina basal glargina, en comparación con otros tratamientos insulínicos, pueda incidir en una menor preocupación por estos episodios e incida favorablemente sobre la satisfacción de los pacientes17. Otro hallazgo de este estudio son los buenos resultados de satisfacción en los apartados que analizan la flexibilidad y comodidad con el tratamiento, que pueden reflejar la simplicidad del tratamiento (en su mayoría una dosis diaria de insulina).
Cuando se analiza la satisfacción del tratamiento de forma transversal los pacientes con DM2 analizados presentan una satisfacción moderada. Esto podría relacionarse con el hecho de que se trata de pacientes con diabetes de larga evolución y difícil control, ya que en estos pacientes se ha constatado una menor satisfacción global con el tratamiento18.
La población estudiada tiene una alta prevalencia de factores de riesgo cardiovascular y, tal y como señalan las guías recientes, los objetivos del tratamiento deberían adaptarse a dichas características19. Las medidas de satisfacción del usuario resultan útiles para identificar las necesidades y las expectativas individuales, y dada la alta prevalencia de obesidad en la muestra, la disminución significativa de la obesidad observada con el cambio de tratamiento es otro aspecto que puede estar favoreciendo la satisfacción de los pacientes con el mismo.
Aunque la satisfacción con el tratamiento está relacionada con los resultados clínicos y de calidad de vida, también incorpora otras áreas de la experiencia de la persona como las expectativas y las ideas preconcebidas acerca del tratamiento10.
La intervención motivacional en sí misma es una herramienta que permite desmontar miedos e ideas preconcebidas de los pacientes con DM2 respecto al tratamiento y establecer expectativas realistas que favorezcan la satisfacción del paciente y redunden en un mejor cumplimiento terapéutico. Estudios previos llevados a cabo en pacientes con diabetes en los que se realizó una entrevista motivacional demuestran un aumento de la satisfacción, autoeficacia y bienestar de los pacientes, aunque sin cambios significativos sobre el control glucémico20. Por tanto, la puesta en marcha de planes de formación específicos para los profesionales en este sentido, y la incorporación de intervenciones motivacionales en la consulta que permitan favorecer el inicio de terapias inyectables tempranas en este tipo de pacientes mal controlados, podría reportar importantes beneficios clínicos y disminuir el riesgo de las complicaciones asociadas a la DM2. De hecho, algunos autores señalan que la falta de formación y tiempo de los profesionales para abordar estos temores de manera eficaz constituyen otro factor importante en el mantenimiento de la inercia terapéutica21.
A pesar de que en los últimos años ha habido un aumento en la utilización de fármacos hipoglucemiantes, la relación entre los ADO y las insulinas se ha mantenido estable, tanto en España como en Estados Unidos22,23. Los resultados que se presentan en cuanto a la satisfacción de los pacientes con el tratamiento con insulina refuerza la idea de que el médico debe ser un importante aliado a la hora de recomendar la insulina cuando con los ADO no se consiguen los objetivos propuestos.
Las limitaciones de este estudio son las propias de un estudio observacional que no permite la aleatorización de los pacientes. Sin embargo, la amplia muestra analizada, las características de la población, similares a las de otros estudios llevados a cabo en DM2, y la metodología de los análisis llevados a cabo refuerzan los resultados del estudio y pueden considerarse razonablemente representativos de un grupo de pacientes con DM2 con inadecuado control glucémico. Otra limitación a considerar es el corto periodo de evaluación (12-16 semanas) que limita la generalización de los resultados a largo plazo en esta enfermedad de carácter crónico.
De todo lo expuesto podemos concluir que en los pacientes con DM2 y un mal control glucémico, vencer el miedo al pinchazo tras una intervención motivacional, e iniciar el tratamiento con insulina, principalmente glargina, se asocia a una mejoría global de la satisfacción con el tratamiento y en la percepción de la hiperglucemia con respecto al tratamiento basado exclusivamente en la administración de ADO, sin mostrar un impacto negativo sobre la percepción de hipoglucemia. El control metabólico, la obesidad y el perfil metabólico también mejoraron con el cambio de tratamiento. Por tanto, la implementación de intervenciones motivacionales en las consultas de AP podría constituir una herramienta eficaz para evitar el retraso de la insulinización en este tipo de pacientes con DM2 mal controlada, y podría tener un impacto positivo sobre la evolución de la enfermedad y la satisfacción de los pacientes con el tratamiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEstudio financiado por Sanofi.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Burgos (Dolores Fernández Ortega, Raquel García Rodríguez, Felisa Lara Caballero); Miranda de Ebro (Ruth Sendino del Olmo, Roberto Vilumbrales, Ricardo Villar Valgañón); Soria (M. Antonia Casado Casado, Isabel Yubero Rubio); Ávila (Juan Carlos Alonso Pérez, Juan Manuel García Díaz); Salamanca (Vidal Jerez Cid, Juan Ignacio Zorita-Viota Sánchez); Boadilla del Monte (Juan Carlos García Alvárez, Montserrat Rivera Teijido); Alcorcón (Esteban Pérez Gutiérrez); Fuenlabrada (M. Ángeles Miguel Abanto); Leganés (David Gallego Sanz, Agustín Cano Jiménez); Madrid (Juan Carlos Moreno Fernández, Rosa López Valero, Nieves Sanz González, Eloína Sandín de Vega; M. Paz Pérez Unanua, Pilar Pérez Egea, Lourdes Pulido Izquierdo, Justo Fernández García, Iván José Valero López, Elena Malo Mayor; Fernando Gómez de la Escalera; Fausto Castilla Soto; Lourdes Laguna Delgado; María José Piñero Acín; Concepción Rodríguez Martín; Susana Duce Tello, Carmen Martín Romero, Jose María Ferrer García-Borrás, Ana Arechabala Anaya, Inmaculada Gil Alos; Rebeca Mielgo Salvador; Pablo Rodríguez Romo; Julia Pérez González; Marta Sanz Sanz, Rafael Piriz Palacios; Luis Fernández Pacheco, Elisa Fernández Fernández, Víctor Andia Melero); Parla (Luis Morales Cobos); Getafe (Ruth Rodríguez Sánchez); Las Rozas (Carlos Suzacq Fiser); Segovia (José de Castro Bocos); Cantalejo (M. Victoria Martín Pérez); León (Consuelo Hormazabal Villacorta); Zamora (Juliana Martín Casado); Arroyo de la Encomienda (Casto Fernández Cuadrillero); Cáceres (Pedro Checa Zornoza, Carlos López Jímenez); Plasencia (Luis García Ledesma, Ana de la Cruz Iglesias, Emiliano Torres García); Coria (Alfredo Martínez Laso); Cáceres (Dionisio Polo Sanabria); Trujillo (Andrés Alvárez González); Cáceres (M. Victoria Carrasco Roncero); Hornachos (Miguel A. Rodríguez Revenga); Almendralejo (JesúsM. Rubio Jiménez); Villafranca de los Barros (José Luis Cidra Gordillo); Los Barrios (José Beltrán Juana); Jerez de la Frontera (Miguel Ángel Gallego Cabrera, Juan Pedro Erdozaín Corpas); El Puerto de Santa María (Ángel Lara Font, María Vegas Cornejo); Jerez de la Frontera (Miguel Ángel Ángel Martín, Pedro Coco Alonso); Algeciras (Fernando Roquete Castro); Arcos de la Frontera (Carmen Raya Hidalgo); Córdoba (Miguel Aguirre Muñoz, M. Soledad Nevado Roldán, Manuel Rico Cabrera); Montemayor (Salvador Jiménez Sánchez); Alcalá de Guadaira (María Dolores Nieto Vizcaino); Sevilla (Roberto Moreno Borrego, José M. López-Herrera Caruana, Joaquín J. Rodríguez Jiménez, Antonio González Borrego, Rafael Barroso Sáenz, Alfonsina Jiménez Arroyo, Esmeralda Pastor Cañamero, Ricardo Espinosa Gallego); Utrera (Alejandro Carbonero Martínez, Joaquín Díaz Mateo, Juan Manuel Sánchez Apresa); Morón de la Frontera (Juan Antonio Carrillo Luna); El Viso del Alcor (Juan Manuel Rodríguez Vergara); La Rambla (Antonio Cano Calatrava); Huelva (Juan Fernando Díaz Pérez, José Antonio Novalio Gómez, Alfredo Marcos Sánchez); Tomares (Manuel Rodríguez Wert); Cádiz (Pedro Manuel Correa de la Calle, Juan Jesús Sánchez Pardo); Mairena de Aljarafe (Francisco Barrero García); Coria del Río (Juan Antonio Pérez Herrera); Cádiz (Julián Correa de la Calle, José Antonio Sánchez Benítez, Aquiles Manuel Marcelo Martínez); San Fernando (Manuel Antonio Morales Abad); San Fernando de Henares (Isabel Morales Cid, José Sánchez Hernández); Coslada (María Teresa Núñez Díaz); Las Rozas (Reyes Ramírez); Tres Cantos (Consuelo Castiblanque Ballesteros, Jesús Alonso Fernández); Valdemoro (Rosario Morales Chico); Pozuelo de Alarcón (Teresa Gijón Seco); Villanueva de la Cañada (Rosa Mary Baldonedo); Arroyo de la Miel (M. Plácida Molina Casado); Estepona (M. Victoria Chacón Almeda); Coín (Guillermo Alvárez Martín); Málaga (Pedro Delgado Lanzas); Almería (Serafín Ruiz Herrera, Francisco José Díaz Galván, José Guerrero Sánchez); Úbeda (Miguel Gutiérrez Paredes); Jaén (Eusebio Suárez Fernández); Martos (Andrés Huete Martos); Villacarrillo (Mohamed Berchid Debdi); Andújar (Felipe Gil Moreno); Málaga (José Mancera Romero, Álvaro Pérez Gómez, M. Lourdes de Linares Castro, Carlos Bueno Guezala, M. del Pilar de Linares Castro); Motril (Carlos Aguado Hernández); Granada (Jerónimo Guerrero Quiles; José Fernando Villena Martín, Carlos Mauricio Romero Morell, Carlos Gracián Alcaide); Las Gabias (Alejandro García Aguilera); Badajoz (Francisco Carlos Carramiñana Barrera).