El objetivo principal del presente estudio fue identificar posibles interacciones medicamentosas en pacientes mayores de 64 años en Atención Primaria durante el año 2017, así como estudiar los grupos farmacológicos que se asocian con mayor frecuencia a estas interacciones.
Material y métodosSe llevó a cabo un estudio observacional de tipo descriptivo en el año 2017 en el Centro de Salud Las Fuentes Norte, perteneciente al Sector Sanitario Zaragoza II. La población de estudio fueron todos los pacientes mayores de 64 años de un cupo del citado centro de Zaragoza. Para ello se utilizó el programa informático Bot PLUS 2.0 para identificar los fármacos que con mayor frecuencia se asociaron con la presencia de interacciones farmacológicas potenciales. Otras variables estudiadas fueron el sexo, la edad, la polimedicación, el número de prescripciones activas y la gravedad de las interacciones fármaco-fármaco.
ResultadosEl 58,78% de los pacientes fueron mujeres y el 60,9% tomaba 5 o más fármacos. Se detectaron un total de 915 interacciones fármaco-fármaco en 254 pacientes (67,6%), de las cuales el 40,8% eran graves, el 14,8% moderadas y el 44,5% leves. El número de interacciones farmacológicas estuvo relacionado con la edad, la polimedicación y el número de prescripciones (p<0,001).
ConclusionesA pesar de la elevada prevalencia de interacciones medicamentosas potenciales encontrada en los pacientes de este estudio, solo 4 grupos farmacológicos (anticoagulantes orales, diuréticos, antiinflamatorios no esteroideos e inhibidores de la bomba de protones) fueron responsables de la mayoría de ellas.
The aim of the study was to identify the presence of possible drug interactions in patients over 64 years of age in Primary Health Care during 2017, as well as to study the pharmacological groups most frequently associated with these interactions.
Material and methodsAn observational and descriptive study was carried out in Las Fuentes Norte Primary Health Care in 2017 belonging to the Zaragoza II Health Sector. The study population were all patients over 64 years of a quotas of a Primary Care center in Zaragoza. The Bot PLUS 2.0 computer program was used to identify drugs most frequently associated with the presence of potential drug interactions. Other variables studied were gender, age, multiple medications, prescription drugs, and severity of drug-drug interactions.
ResultsThe study included 58.78% women, and a total of 60.9% patients had taken 5 or more drugs. A total of 915 drug-drug interactions that involved 254 patients (67,6%) were identified, of which 40.08% were relevant, 14.08% moderate, and 44.5% mild. The number of interactions were associated with age, multiple medications, and number of prescriptions (P<.001).
ConclusionsDespite the high prevalence of potential drug-drug interactions found in the present study, only 4 pharmacological groups (oral anticoagulants, diuretics, non-steroidal anti-inflammatory drugs and proton pump inhibitors) were responsible for the majority of them.
El envejecimiento de la población es uno de los fenómenos sociales más importantes de las últimas décadas, a la vez que un enorme desafío para la humanidad. De hecho, según las proyecciones del Instituto Nacional de Estadística, en 2066 las personas mayores de 65 años llegarán a representar más del 34% de la población total de España1,2.
Este envejecimiento progresivo de la población está teniendo fuertes repercusiones en el Sistema Nacional de Salud, incrementándose el número de ancianos con pluripatología crónica y/o invalidante3, lo que implica a su vez un aumento de los recursos sociosanitarios y, por ende, del consumo de medicamentos4. De hecho, presentan una demanda asistencial en Atención Primaria 3 veces superior a la media de la población y son responsables del 75% del gasto farmacéutico total5.
Durante el proceso de envejecimiento, tienen lugar diferentes modificaciones biopsicosociales que conllevan de manera inherente cambios en la farmacocinética y la farmacodinamia de los fármacos. De hecho, la superficie de absorción se ve reducida a causa de una disminución del riego sanguíneo y de la motilidad del tracto gastrointestinal, interfiriendo en la absorción activa de nutrientes, vitaminas, minerales y fármacos. Además, se produce un aumento del tejido adiposo, especialmente en las mujeres, y una disminución de la proporción de agua, dificultando la distribución de los fármacos hidrosolubles.
A nivel hepático también se han visto modificados diversos aspectos, como la progresiva disminución de la masa y el flujo sanguíneo hepático, lo que se traduce en una disminución en la actividad de la fase i del metabolismo, en contraposición de la fase ii, que permanece intacta. En cuanto a la arquitectura renal, se produce una reducción tanto del filtrado glomerular como de la secreción y la reabsorción tubular, lo que trae consigo una disminución en la eliminación renal de los fármacos y de sus metabolitos. De la misma manera, la respuesta de los fármacos también se ve alterada como consecuencia de un desequilibrio en la homeostasis de los ancianos, originando a su vez una disminución en la sensibilidad, el número y las propiedades de los receptores farmacológicos6,7.
Todas estas características de la población anciana les hacen ser especialmente vulnerables a presentar una mala adherencia al tratamiento farmacológico, prescripción inadecuada, efectos adversos e interacciones medicamentosas8–10.
En el año 1960 comenzó a describirse en la literatura el concepto de interacción farmacológica (IF) como la modificación del efecto de un fármaco por la acción de otro cuando se administran a la vez, siendo esta una de las principales causas de reacción adversa medicamentosa (RAM). Años más tarde apareció el primer estudio de la mano de Smith et al.11, que intentó cuantificar los resultados de dichas interacciones y en el cual se halló que la incidencia de interacciones aumentaba de forma geométrica en relación con el número de fármacos administrados.
A pesar del elevado número de publicaciones sobre IF, en gran parte de ellas no se hace distinción entre interacciones teóricas y las clínicamente demostrables. Todo ello, unido a la discordancia entre las diversas fuentes de datos y las diferencias metodológicas de los distintos estudios, dificulta en numerosas ocasiones la comparación entre ellos12. De hecho, la prevalencia de IF en el ámbito hospitalario oscila entre el 22-48% frente al 40-50% del ámbito ambulatorio.
A pesar de la elevada prevalencia de IF hay que señalar que afortunadamente la mayoría son de escasa relevancia clínica. El Estudio sobre la seguridad de los pacientes en atención primaria de salud ?APEAS? demostró que aproximadamente un 5% de las reacciones adversas registradas en el ámbito de la Atención Primaria eran causadas por interacciones medicamentosas13,14 y que se calcula que hasta un 6% de los acontecimientos mortales son debidos a interacciones medicamentosas potencialmente peligrosas15,16. Por lo tanto, cobra cada vez más importancia la detección y el manejo de las IF, en gran parte gracias a la progresiva incorporación de sistemas informatizados que permiten alertar en el momento de la prescripción de las posibles IF17,18. Aun así, en más del 50% de los casos acaban ignorándose19.
El objetivo principal del presente estudio fue identificar posibles interacciones medicamentosas en pacientes mayores de 64 años en Atención Primaria durante el año 2017, así como identificar y estudiar los grupos farmacológicos que se asocian con mayor frecuencia a estas interacciones.
Material y métodosSe llevó a cabo un estudio de tipo descriptivo, observacional y de carácter retrospectivo en el Centro de Salud Las Fuentes Norte (Sector Sanitario Zaragoza II), durante los 3 primeros trimestres de 2017. La población de estudio fueron todos los pacientes mayores de 64 años, pertenecientes a un único cupo urbano, excluyéndose aquellos casos que presentaron datos clínicos incompletos, erróneos o no informatizados.
El acceso a la información se llevó a cabo a través del programa informático OMI-AP, tras haber obtenido el permiso de la Dirección-Gerencia del Sector II del Servicio Aragonés de Salud y el visto bueno del Comité Ético de Investigación Clínica de Aragón (PI 17/0188; Acta N.o 11/2017).
Las variables incluidas en el estudio fueron:
- -
Sexo (hombre/mujer).
- -
Edad en años (65-69, 70-74, 75-79, 80-84, 85-89 y 90 y más).
- -
Polimedicación (sí/no).
- -
Número de prescripciones activas.
- -
Número de interacciones fármaco-fármaco.
- -
Gravedad de las IF (grave, moderada o leve).
- -
Actitud recomendada (evitar la asociación, vigilar al enfermo o modificar el intervalo de la asociación).
- -
Evidencia científica de una IF (ampliamente estudiada en la clínica, descrita tan solo en casos aislados o deducida por consideraciones farmacológicas y/o fisiológicas).
- -
Grupos terapéuticos y principios activos implicados en interacciones medicamentosas.
Para el análisis estadístico de las variables se utilizó el programa informático IBM® SPSS® Statistics para Windows®, en su versión 19.0. En primer lugar, se procedió a un análisis descriptivo univariante. Para las variables cuantitativas, se hallaron diferentes medidas de tendencia central (media, mediana y moda), de posición (percentiles y cuartiles), de dispersión (mínimo, máximo y desviación típica) y de forma (coeficientes de curtosis y de asimetría), así como su correspondiente representación gráfica.
El estadístico utilizado para comprobar la normalidad de la distribución fue el test de Kolmogorov-Smirnov. Se calculó el intervalo de confianza para los estadísticos utilizados con un coeficiente de confiabilidad del 95% y un nivel de significación (α) de 0,05. En aquellos casos en los que la distribución no fue normal, se utilizó el recorrido intercuartílico y la mediana.
En el análisis bivariante, con el objetivo de conocer el grado de asociación entre 2 variables cuantitativas se llevó a cabo un análisis de correlación, a través del coeficiente de correlación de Spearman. Para estudiar la relación entre variables cualitativas se utilizaron tablas de contingencia y la prueba de Chi-cuadrado, con sus correspondientes valores p, necesarios para el contraste de hipótesis de independencia.
Para estudiar la relación entre una variable cuantitativa y una cualitativa se empleó el test U de Mann-Whitney y la prueba H de Kruskal-Wallis. En todo el estudio se consideró significativo un valor de p<0,05.
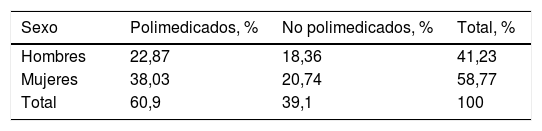
ResultadosSe incluyeron en el estudio un total de 376 pacientes, de los cuales el 41,22% fueron hombres y el resto, un 58,78%, mujeres. La media de edad de los pacientes estudiados fue de 75,26 años (DE 7,63) y la mediada, de 74 años. Por otro lado, el 60,9% de los pacientes de este estudio tenía prescrito al menos 5 fármacos diferentes, durante un periodo mínimo de 3 meses. Se comprobó que la prevalencia de pacientes polimedicados superaba en ambos sexos al de no polimedicados, tal y como se refleja en la tabla 1.
A través de la prueba de Chi-cuadrado se obtuvo un valor de p de 0,071, lo que lleva a afirmar que no existen diferencias estadísticamente significativas en la polimedicación entre hombres y mujeres. En cambio sí se encontró asociación estadística con la edad (p<0,001, Chi-cuadrado).
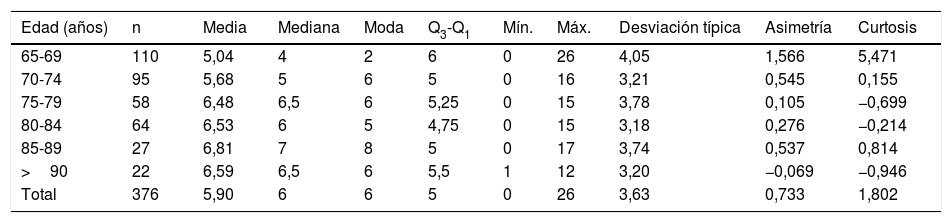
Se analizaron un total de 2.217 prescripciones, cuya distribución por tramos de edad fue mayor en los pacientes con edades entre los 85 y los 89 años, con una media de 6,81 fármacos (DE 3,74), seguidos de los mayores de 90 años, en los que la media se situó en un 6,59 (DE 3,20), tal y como se observa en la tabla 2. A través de la prueba U de Mann-Whitney se observaron diferencias estadísticamente significativas en cuanto al número de medicamentos (p=0,039) por sexo, presentado medias ligeramente más altas las mujeres que los hombres.
Descripción del número de prescripciones activas global y por intervalos de edad
| Edad (años) | n | Media | Mediana | Moda | Q3-Q1 | Mín. | Máx. | Desviación típica | Asimetría | Curtosis |
|---|---|---|---|---|---|---|---|---|---|---|
| 65-69 | 110 | 5,04 | 4 | 2 | 6 | 0 | 26 | 4,05 | 1,566 | 5,471 |
| 70-74 | 95 | 5,68 | 5 | 6 | 5 | 0 | 16 | 3,21 | 0,545 | 0,155 |
| 75-79 | 58 | 6,48 | 6,5 | 6 | 5,25 | 0 | 15 | 3,78 | 0,105 | −0,699 |
| 80-84 | 64 | 6,53 | 6 | 5 | 4,75 | 0 | 15 | 3,18 | 0,276 | −0,214 |
| 85-89 | 27 | 6,81 | 7 | 8 | 5 | 0 | 17 | 3,74 | 0,537 | 0,814 |
| >90 | 22 | 6,59 | 6,5 | 6 | 5,5 | 1 | 12 | 3,20 | −0,069 | −0,946 |
| Total | 376 | 5,90 | 6 | 6 | 5 | 0 | 26 | 3,63 | 0,733 | 1,802 |
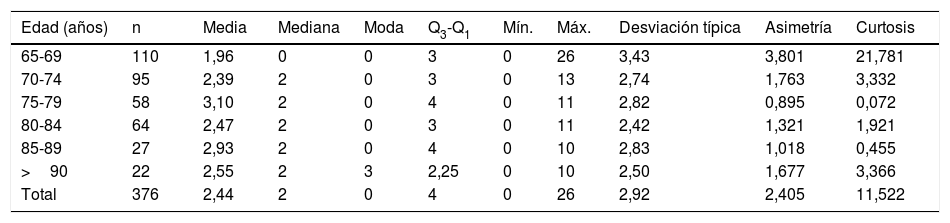
Se encontraron un total de 915 interacciones potenciales, que aparecieron en 254 pacientes; es decir, en un 67,6% del total de los pacientes del estudio podría existir al menos una IF potencial. De ellos, el 41,2% eran mujeres y el resto, un 26,3%, hombres. Además, se comprobó, a través de la prueba de Chi-cuadrado, que no existían diferencias estadísticamente significativas en la presencia de IF de hombres y mujeres (p=0,202). No obstante, sí que se halló significación estadística con la edad (p<0,001, Chi-cuadrado), presentándose con mayor frecuencia en pacientes con edades comprendidas entre 65-74 años.
El número medio de interacciones farmacológicas potenciales fue de 2,44 fármacos por paciente (DE 2,92) y la mediana, de 2. Asimismo, no se hallaron diferencias estadísticamente significativas entre el número de IF de hombres y mujeres (p=0,224). Sin embargo, sí se detectó, mediante la prueba de Kruskal-Wallis, relación estadística entre el número de interacciones medicamentosas y la edad (p=0,003), siendo los pacientes con edades comprendidas entre 65-74 los que menor número medio de IF presentaron (tabla 3).
Descripción del número de interacciones farmacológicas y estratificado por intervalos de edad
| Edad (años) | n | Media | Mediana | Moda | Q3-Q1 | Mín. | Máx. | Desviación típica | Asimetría | Curtosis |
|---|---|---|---|---|---|---|---|---|---|---|
| 65-69 | 110 | 1,96 | 0 | 0 | 3 | 0 | 26 | 3,43 | 3,801 | 21,781 |
| 70-74 | 95 | 2,39 | 2 | 0 | 3 | 0 | 13 | 2,74 | 1,763 | 3,332 |
| 75-79 | 58 | 3,10 | 2 | 0 | 4 | 0 | 11 | 2,82 | 0,895 | 0,072 |
| 80-84 | 64 | 2,47 | 2 | 0 | 3 | 0 | 11 | 2,42 | 1,321 | 1,921 |
| 85-89 | 27 | 2,93 | 2 | 0 | 4 | 0 | 10 | 2,83 | 1,018 | 0,455 |
| >90 | 22 | 2,55 | 2 | 3 | 2,25 | 0 | 10 | 2,50 | 1,677 | 3,366 |
| Total | 376 | 2,44 | 2 | 0 | 4 | 0 | 26 | 2,92 | 2,405 | 11,522 |
Por otro lado, el número de fármacos prescritos presentó una correlación estadísticamente significativa con el número de IF potenciales, con un coeficiente de correlación de Pearson del 0,712 (p<0,001).
De las 915 interacciones potenciales encontradas mediante el programa informático Bot PLUS 2.020, el 40,8% fueron graves, el 14,8% de carácter moderado y el resto leves (44,5%). En cuanto a la actitud recomendada ante una IF, en un 89,9% de los casos se aconsejó vigilar al enfermo, en un 6,2% se optó por evitar la asociación de los 2 fármacos y en un 3,8% por modificar el intervalo de administración. Asimismo, el 40,4% de las interacciones medicamentosas potenciales analizadas estaban descritas en la literatura en casos aislados, el 37,3% estaban ampliamente estudiadas en la práctica clínica y solo un 22,3% eran deducidas por consideraciones farmacológicas y/o fisiológicas.
A pesar de la gran variabilidad de fármacos presentes en el estudio, los principios activos que con más frecuencia desencadenaron una IF fueron la hidroclorotiazida (14,64%), la furosemida (10,49%), el acenocumarol (6,77%), el omeprazol (6,66%), el metamizol (3,72%), el carbonato cálcico (3,61%) y el ácido acetilsalicílico (3,20%). El resto de los fármacos implicados se utilizaron en menos de un 3% de las interacciones.
Por otro lado, los principios activos que con mayor frecuencia fueron objeto de una IF fueron la hidroclorotiazida (7,32%), la furosemida (5,14%), el omeprazol (5,14%), el valsartán (3,72%), el losartán (3,50%), la digoxina (3,28%), la atorvastatina (3,17%) y la simvastatina (3,06%). El resto de los medicamentos también fueron representados con menos del 3% de las IF potenciales detectadas.
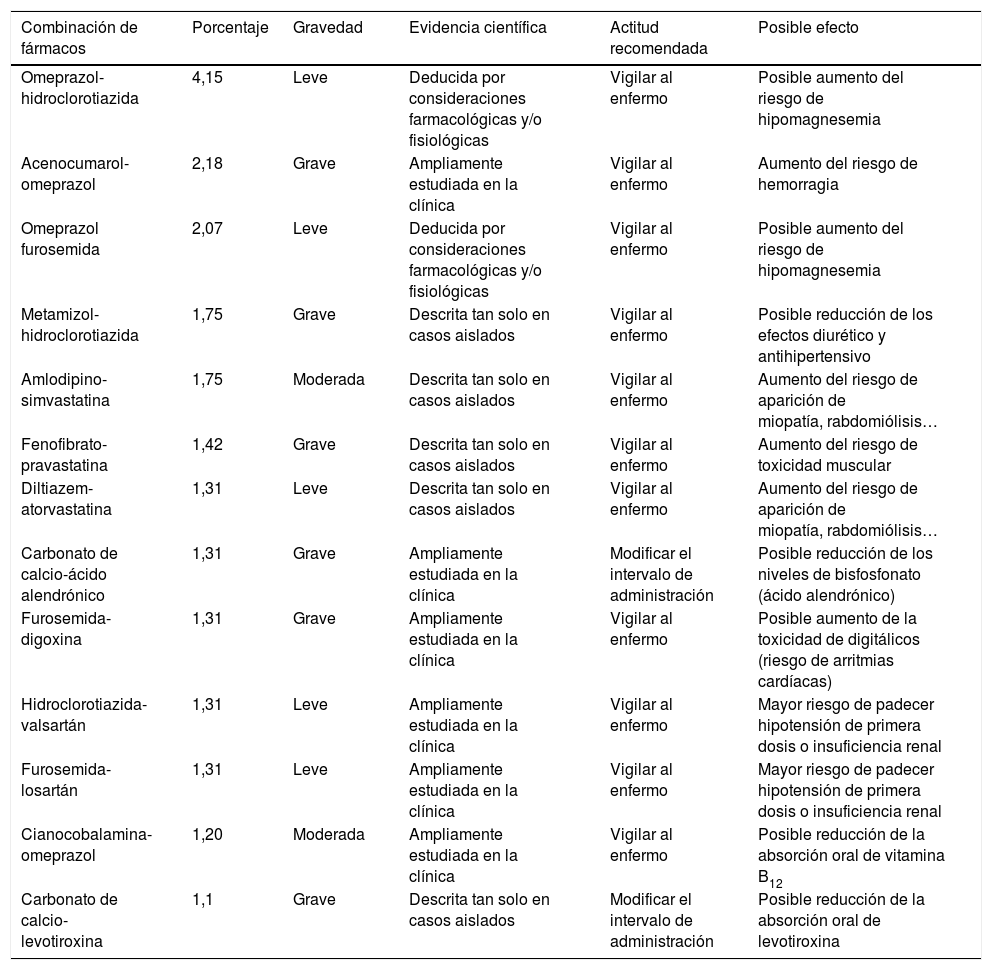
La tabla 4 recoge las combinaciones de fármacos que con mayor frecuencia estuvieron implicadas en la aparición de potenciales IF, clasificadas por gravedad, actitud recomendada y evidencia científica, siendo omeprazol-hidroclorotiazida, acenocumarol-omeprazol, omeprazol-furosemida, metamizol-hidroclorotiazida, amlodipino-simvastatina y fenofibrato-pravastatina las asociaciones más prevalentes en este estudio.
Combinaciones de fármacos más frecuentes clasificadas según gravedad, actitud recomendada y evidencia científica
| Combinación de fármacos | Porcentaje | Gravedad | Evidencia científica | Actitud recomendada | Posible efecto |
|---|---|---|---|---|---|
| Omeprazol-hidroclorotiazida | 4,15 | Leve | Deducida por consideraciones farmacológicas y/o fisiológicas | Vigilar al enfermo | Posible aumento del riesgo de hipomagnesemia |
| Acenocumarol-omeprazol | 2,18 | Grave | Ampliamente estudiada en la clínica | Vigilar al enfermo | Aumento del riesgo de hemorragia |
| Omeprazol furosemida | 2,07 | Leve | Deducida por consideraciones farmacológicas y/o fisiológicas | Vigilar al enfermo | Posible aumento del riesgo de hipomagnesemia |
| Metamizol-hidroclorotiazida | 1,75 | Grave | Descrita tan solo en casos aislados | Vigilar al enfermo | Posible reducción de los efectos diurético y antihipertensivo |
| Amlodipino-simvastatina | 1,75 | Moderada | Descrita tan solo en casos aislados | Vigilar al enfermo | Aumento del riesgo de aparición de miopatía, rabdomiólisis… |
| Fenofibrato-pravastatina | 1,42 | Grave | Descrita tan solo en casos aislados | Vigilar al enfermo | Aumento del riesgo de toxicidad muscular |
| Diltiazem-atorvastatina | 1,31 | Leve | Descrita tan solo en casos aislados | Vigilar al enfermo | Aumento del riesgo de aparición de miopatía, rabdomiólisis… |
| Carbonato de calcio-ácido alendrónico | 1,31 | Grave | Ampliamente estudiada en la clínica | Modificar el intervalo de administración | Posible reducción de los niveles de bisfosfonato (ácido alendrónico) |
| Furosemida-digoxina | 1,31 | Grave | Ampliamente estudiada en la clínica | Vigilar al enfermo | Posible aumento de la toxicidad de digitálicos (riesgo de arritmias cardíacas) |
| Hidroclorotiazida-valsartán | 1,31 | Leve | Ampliamente estudiada en la clínica | Vigilar al enfermo | Mayor riesgo de padecer hipotensión de primera dosis o insuficiencia renal |
| Furosemida-losartán | 1,31 | Leve | Ampliamente estudiada en la clínica | Vigilar al enfermo | Mayor riesgo de padecer hipotensión de primera dosis o insuficiencia renal |
| Cianocobalamina-omeprazol | 1,20 | Moderada | Ampliamente estudiada en la clínica | Vigilar al enfermo | Posible reducción de la absorción oral de vitamina B12 |
| Carbonato de calcio-levotiroxina | 1,1 | Grave | Descrita tan solo en casos aislados | Modificar el intervalo de administración | Posible reducción de la absorción oral de levotiroxina |
El barrio de Las Fuentes de Zaragoza presenta altas tasas de sobreenvejecimiento, con una gran prevalencia de enfermedades crónicas como hipertensión arterial, dislipidemia o diabetes mellitus. El perfil clínico de la mayoría de los pacientes determina que se prescriban un elevado número de fármacos, lo que aumenta el riesgo de presentar IF. Los resultados del presente trabajo permiten conocer las asociaciones de medicamentos más frecuentemente implicadas en dichas interacciones, ofreciendo importantes claves sobre la forma de actuar y las consideraciones que hay que tener en cuenta.
Los resultados del presente estudio mostraron una población mayoritariamente femenina (58,78%), al igual que la hallada por otros autores como Velasco Sánchez et al.10, Hanlon et al.12 e Iniesta-Navalón et al.13, en cuyos estudios el porcentaje de mujeres se situó alrededor del 60%. Además, la media de edad de los pacientes de este trabajo se situó en 75 años, una cifra muy similar a la publicada en otros estudios de las mismas características7.
Este trabajo muestra una prevalencia de pacientes polimedicados del 60,9%, un dato notablemente superior al hallado en el Programa de mejora de la seguridad de la farmacoterapia en el anciano polimedicado de Aragón21, publicado en 2012, en el que se constató que el 41,73% de los pacientes mayores de 75 años tenían prescritos, en la historia farmacoterapéutica de Atención Primaria, al menos 5 principios activos diferentes, lo que puede reflejar la alta comorbilidad de los pacientes de nuestro estudio, a pesar de que se incluyeron personas más jóvenes. En este escenario, merece la pena destacar que la prevalencia del consumo de medicamentos fue superior en mujeres en todos los estudios analizados, independientemente de la edad, el nivel educativo, el estado civil y la situación laboral13,22.
La prevalencia de IF potenciales hallada en el presente estudio (67,6%) es consistente con los datos reportados por otros autores como Velasco Sánchez et al.10 y Galindo Ocaña18, en los que se encontró que el 62,5 y el 69,6% de los pacientes podría sufrir al menos una IF. No obstante, los trabajos desarrollados por Yeoh et al. y Litpon et al.14 presentaron resultados notablemente inferiores, oscilando entre el 22-32%. Estas diferencias podrían deberse a la gran variabilidad de las muestras estudiadas, la heterogeneidad de los estudios revisados o la rigurosidad a la hora de definir una interacción, lo que contribuye considerablemente a una variación en la prevalencia de las interacciones.
Además, en comparación con otras bases de datos, el programa informático utilizado en el presente trabajo, Bot PLUS 2.020, registra un mayor número de IF gracias a su mayor sensibilidad y constante actualización23.
Respecto al sexo, los artículos de Velasco Sánchez et al.10 y García Batlle y Pla Poblador24 coinciden con el presente estudio en que no existen diferencias estadísticamente significativas en el número de IF potenciales de hombres y mujeres.
No obstante, es cierto que existe una amplia evidencia científica que avala la asociación entre el número de medicamentos y el número de IF, tal y como demuestran numerosos estudios10,13,23, por lo que una medida fundamental para reducir el número de interacciones podría ser limitar el consumo de fármacos.
A pesar de la elevada prevalencia de IF en este estudio, hay que señalar que tan solo el 40,8% de las mismas fueron de naturaleza grave, un dato ligeramente inferior al hallado por López-Picazo et al.9, con un 55,1%, pero muy superior al del APEAS, en el que se demostró que aproximadamente un 5% de las reacciones adversas registradas en este ámbito eran causadas por interacciones medicamentosas13.
En este escenario, es preciso destacar que el hallazgo de una IF potencial no implica mala praxis, ya que como afirmaron Marín Lluch et al.25 en su estudio, existe un porcentaje elevado de casos donde no es necesario modificar la prescripción. De hecho, el porcentaje de pacientes en los que se aconsejó evitar la asociación fue tan solo del 6,2%, siendo la recomendación más prevalente la vigilancia y el control del enfermo, al igual que muestran los artículos de Santamaría Pablos y Redondo Figuero15, Galindo Ocaña18 y Díaz-Carrasco et al.26.
Resulta interesante subrayar que los fármacos más frecuentemente asociados a IF potenciales son ampliamente utilizados en la práctica clínica diaria (diuréticos, antagonistas de la vitamina K, inhibidores de la bomba de protones y antiinflamatorios no esteroideos [AINE]), tal y como apuntan números estudios contextualizados en diferentes ámbitos, como el de Galindo Ocaña18 o Marusic et al.27. En este sentido, las díadas omeprazol-acenocumarol, omeprazol-hidroclorotiazida, omeprazol-furosemida y metamizol-hidroclorotiazida fueron las asociaciones más frecuentemente implicadas en dichas interacciones.
De hecho, si se tiene en cuenta la elevada prevalencia de hipertensión arterial y de AINE prescritos en adultos mayores, es lógico pensar que la probabilidad de que coincidan ambos fármacos es elevada, convirtiéndolos en las prescripciones que más se asocian a IF potenciales. En este contexto es preciso destacar que los AINE pueden incrementar las cifras de tensión arterial, provocando en los ancianos un mal control de la misma, por lo que se debería ser especialmente cuidadoso ante la posible aparición de dichas interacciones en estos pacientes.
De igual forma y en relación con estos resultados, varias investigaciones, como la de López-Picazo el at.9 y Villa et al.28, también detectaron IF potenciales entre los diuréticos del asa (furosemida) y los inhibidores de la enzima convertidora de la angiotensina, lo que aumenta el riesgo de ocasionar hipotensión repentina.
La asociación de carbonato de calcio y ácido alendrónico, así como la interacción furosemida-digoxina, se encontraron igualmente en numerosos estudios con características similares a este, entre los que destaca el de López-Picazo el at.9 e Iniesta-Navalón et al.10. Así, la administración conjunta de estos fármacos puede producir una reducción de los niveles de bifosfonato y un aumento del riesgo de intoxicación digitálica, respectivamente22. Resulta interesante destacar la combinación cianocobalamina-omeprazol hallada en el presente trabajo, la cual no fue reportada por ninguno de los estudios revisados.
Una de las principales limitaciones del estudio deriva de la inclusión de un único cupo procedente de un centro de salud urbano, lo que podría limitar la generalización de los resultados a otros centros del ámbito rural. Por otro lado, las bases de datos utilizadas en el análisis de IF solo trabajan con pares de fármacos, excluyendo aquellas producidas por múltiples medicamentos.
ConclusionesLos inhibidores de la bomba de protones, los diuréticos, los AINE y los anticoagulantes orales fueron los grupos farmacológicos que más se relacionaron con la presencia de potenciales IF. No obstante, las bases de datos solo son capaces de detectar IF por pares de fármacos, lo que deja de lado aquellas producidas por múltiples medicamentos. Asimismo, el hecho de que exista un gran número de bases de datos de IF pone de manifiesto que todavía no existe un estándar internacional definido, dificultando la comparación y el consenso entres los distintos artículos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Miguel Hernández Serrano, a la Dra. María de la Fe Hernández Zueco y a Ascensión Ezquerro Cordón por facilitar la realización del trabajo.