La prevalencia de la enfermedad renal crónica (ERC) ha aumentado a nivel global (8-16%), debido principalmente a la incidencia de diabetes mellitus tipo 2 (DM2) y de hipertensión arterial (HTA). La educación o formación de los pacientes con enfermedades crónicas se considera una herramienta fundamental para prevenir el empeoramiento de estas.
Objetivos1) Determinar si la asistencia a la formación de pacientes con hipertensión y/o diabetes, influye en la progresión o el desarrollo del deterioro de la función renal. 2) Valorar la asociación de la función renal con HTA, DM2 y la aparición de eventos cardiovasculares, analizando la influencia del grado de control de la presión arterial (PA) y la hemoglobina glicada (HbA1c). 3) Estudiar la aparición de eventos cardiovasculares.
Material y métodosEstudio observacional analítico de cohortes retrospectivo llevado a cabo en un Centro de Salud de Leganés, Madrid, utilizando bases de datos de pacientes con hipertensión, diabetes y ambas patologías a la vez (n = 200), asistentes o no a la formación del equipo médico durante los años 2017 a 2019.
ResultadosRecibieron formación 120 de 200 pacientes (67,5% mujeres). Sólo en estos se observó una mejoría de la función renal acompañada de una reducción de las cifras de presión arterial (PA) y HbA1c, donde se apreció un mejor control y seguimiento de la enfermedad, siendo más destacada en pacientes con una sola patología, especialmente aquellos con hipertensión.
ConclusionesLa formación de los pacientes resultó beneficiosa para prevenir el deterioro de la función renal, mediante la reducción de las cifras de PA y HbA1c, y fue más evidente en aquellos que partieron de un peor control de ambas. Se demostró la asociación de la evolución de la función renal con HTA y DM2.
The prevalence of chronic kidney disease has increased globally (8–16%), mainly due to the incidence of type 2 diabetes mellitus (DM2) and hypertension (HT). Education or training programs for patients with chronic diseases is considered a fundamental tool to prevent their worsening.
Objectives(1) To determine whether attendance at training for patients with HT and/or diabetes affects the progression of the deterioration of renal function. (2) To assess the association of renal function with HT, DM2 and the occurrence of cardiovascular events, analyzing the influence of the control degree of blood pressure (BP) and glycated hemoglobin (HbA1c). (3) To study the occurrence of cardiovascular events.
Material and methodsRetrospective analytical observational cohort study carried out in a Primary Care Center in Leganés, Madrid, using databases of patients with HT, diabetes and both pathologies simultaneously (n = 200), attending or not to the training of the medical team during the years 2017–2019.
Results120 of 200 patients received training (60% women). Only in these patients, an improvement of renal function was observed. This was accompanied by a reduction in BP and HbA1c levels, being more prominent in patients with a single pathology, especially hypertensive patients.
ConclusionsTraining of patients was beneficial to prevent the deterioration of renal function, by means of the reduction of the BP and HbA1c. It was more evident in those who started from a worse control of both parameters. Association of renal function evolution with HT and DM2 was demonstrated.
La enfermedad renal crónica (ERC) es el deterioro progresivo a largo plazo de la función renal. Los síntomas se desarrollan lentamente, y sobre todo al principio de manera inadvertida, hasta que en los estadios avanzados se pueden presentar signos y síntomas derivados del mal funcionamiento de las nefronas que conlleva a una disminución de la filtración de los solutos y acúmulo de estos1. Se considera un grave problema de salud a nivel mundial, con una prevalencia global entre el 8 y 16%, con importantes consecuencias sociales y económicas1. La prevalencia de la ERC está aumentando debido fundamentalmente al incremento de la incidencia de factores de riesgo como la diabetes mellitus tipo 2 (DM2) y de la hipertensión arterial (HTA), y también al envejecimiento de la población2. Por ello, es de gran importancia la identificación precoz de los pacientes susceptibles de desarrollar ERC con el objetivo de reducir la progresión y minimizar la morbilidad cardiovascular.
La HTA es un factor de riesgo cardiovascular para desarrollar accidentes cardio, cerebro y renovasculares. Globalmente, un 30-45% de los adultos padecen HTA3. Los principales mecanismos por los cuales la HTA afecta al desarrollo de la ERC son: la transmisión del incremento de la presión arterial (PA) sistémica a los capilares renales y la presencia de proteinuria. La alteración de la eficacia de estos mecanismos conduce a un deterioro de la autorregulación, de manera que los incrementos de la PA producen aumentos de la presión glomerular, promoviendo la esclerosis glomerular y el deterioro progresivo de la función renal4,5. En España, cerca del 43% de la población adulta es hipertensa. La prevalencia es mayor en varones (49,9%) que en mujeres (37,1%). Se presenta con más frecuencia en edades avanzadas, con una prevalencia superior al 60% en las personas de más de 60 años. El 37,4% de los hipertensos están aún por diagnosticar.
En el grupo de hipertensos conocidos, toma tratamiento el 88,3% de los pacientes y sólo el 30% tiene la presión controlada. Con estos datos, se estima que el control de la HTA en España sigue siendo bajo y se debe enfatizar más sobre la prevención, detección precoz y tratamiento de esta6.
Las complicaciones derivadas de la DM pueden ser macro y microvasculares, afectando las primeras especialmente el sistema cardiovascular (CV), y las segundas al riñón. Los efectos de la hiperglucemia se agravan cuando la DM se acompaña de HTA7. En la DM mal controlada se observa un aumento de la tasa de filtración glomerular, dependiente de un desequilibrio entre el diámetro de la arteriola aferente (mayor) y de la eferente (menor). Esto conduce a un aumento del flujo sanguíneo a través del capilar glomerular, elevando de este modo la presión hidrostática capilar. El mantenimiento de estas condiciones produce una hipertrofia glomerular y un aumento de la superficie de filtrado glomerular, que contribuyen al desarrollo y progresión de la enfermedad renal8. El estudio Di@bet.es, realizado en España para conocer las cifras reales de la diabetes en nuestro país con varios grupos de investigación, estima que la DM2 tiene una incidencia de 11,58 casos/1.000 personas-año, traduciéndose en una incidencia anual de más de 386.000 personas, con un promedio superior a 1.000 personas al día9.
Según dichas premisas, la evaluación de la prevalencia de la ERC junto con la implementación de programas específicos en los sistemas de salud se hace necesario para definir estrategias dirigidas a identificar estos pacientes, de riesgo vascular elevado e importante morbimortalidad en el seguimiento para reducir las consecuencias de la misma, importantes en salud pública8.
Teniendo en cuenta lo anteriormente expuesto, dada la alta prevalencia y la gran importancia del control de la HTA y la DM2 para la progresión de la ERC y la morbimortalidad cardiovascular, parece importante analizar la trascendencia de los programas de formación a pacientes para prevenir dicha progresión.
Objetivo principalDeterminar si la asistencia a la formación para la promoción de la salud de pacientes hipertensos y/o diabéticos, influye en la progresión o el desarrollo del deterioro de la función renal.
Objetivos secundarios- •
Valorar la evolución de la función renal entre los grupos y las cohortes de estudio.
- •
Estudiar la aparición de eventos cardiovasculares.
Se llevó a cabo un estudio observacional analítico de cohortes retrospectivo.
Población a estudioSe llevó a cabo un seguimiento desde el inicio del año 2017 hasta la finalización del 2019 de pacientes con hipertensión (HTA) y/o DM2 que asistieron o no a la formación para la prevención de la salud. Los datos fueron tomados en un Centro de Salud de Leganés, Madrid. El protocolo del presente estudio fue aprobado por el comité ético de investigación clínica (CEIm) del Hospital Universitario Severo Ochoa.
La selección de los pacientes se realizó utilizando la base de datos Seguimiento de Objetivos en Atención Primaria (e-SOAP). El registro del número total de pacientes incluyó a todos aquellos con una historia clínica abierta y seguida con los indicadores establecidos, excluyendo defunciones y traslados de centro de salud ocurridos durante el intervalo de los años analizados en este estudio, es decir, entre 2017 y 2019.
En dicha base de datos se obtuvieron las siguientes proporciones de pacientes:
- •
Pacientes con HTA: 4.800, de los cuales el 51,7% se encontraban en «control» (2.482) y el 48,3% en «no control» (2.318).
- •
Pacientes con DM: 21.745, de los cuales 56,5% se encontraban en «control» (986) y el 43,4% en «no control» (759).
- •
Pacientes con HTA y DM: 22.305, de los cuales 23,3% se encontraban en «control» (537) con relación a una o a ambas patologías y 76,7% en «no control» (1768) ya sea por alteración de una o ambas patologías.
Al no poder realizar la estimación de la muestra necesaria para llevar a cabo el estudio con una variabilidad interna significativa debido a la interrupción del proceso por la pandemia del COVID 19 (comienzo de recogida de datos a partir de enero de 2020), se tomó solamente una muestra estratégica de 457 pacientes (de la muestra obtenida a través de e-SOAP) pertenecientes a la consulta de un médico del centro de salud estudiado, siendo el tutor que ha dirigido el presente trabajo de fin de grado.
Para llegar a la selección final de estos pacientes, se accedió manualmente a cada una de las historias clínicas comprobando si cumplían los criterios de inclusión establecidos a priori mediante la fecha del diagnóstico de DM2 y/o HTA.
A través del número del Código de Identificación Personal Autonómico (CIPA) se accedió manualmente a la aplicación AP MADRID- GESTIÓN CLÍNICA-LISTADO DE PACIENTES, donde se revisó la historia clínica electrónica de cada paciente y en la cual se analizó el cumplimiento de los criterios de inclusión y exclusión definidos y las variables requeridas para el estudio, estableciendo una evolución de las mismas desde 2017 a 2019 (ambos años inclusive).
Los datos de los pacientes para el estudio fueron recogidos a través del número CIPA además de los datos demográficos. De esta forma, las bases de datos para el análisis se anonimizaron, no siendo necesaria la presencia de consentimiento informado.
Finalmente, una vez realizadas las revisiones previamente expuestas, 200 pacientes cumplieron los requisitos y se dividieron a su vez en dos cohortes:
- 1)
Pacientes asistentes a formación: Pacientes que acudían periódicamente (cada dos a tres meses) y de forma individual al equipo sanitario (consulta médica y enfermería) con intención de controlar sus valores analíticos mediante el aprendizaje de ciertas herramientas centradas en ayudar y concienciar sobre la enfermedad crónica que padecen y los cuidados que necesitan:
- •
Adopción de hábitos nutricionales adecuados a su patología crónica tales como «el método del plato» en los pacientes con diabetes, reducción del consumo de sal en las comidas para los pacientes hipertensos.
- •
Actividad física y recomendación de abandono del hábito tabáquico.
- •
Lecciones sobre el manejo y control domiciliario de sus cifras tensionales (AMPA) y/o glucémicas.
- •
Detección y solución autónoma de signos y síntomas de alarma relacionados con una descompensación de su enfermedad.
En el caso de que el equipo sanitario observase descompensación o empeoramiento de dichas variables en los estudios analíticos, el paciente sería citado cada 15 días hasta normalizar situación.
- 2)
Pacientes no asistentes a formación: Pacientes que acudían a la revisión anual, no recibiendo ningún tipo de formación ni seguimiento por parte del equipo sanitario.
Para la inclusión de los pacientes en cada una de las cohortes, se revisó individualmente en la historia clínica el registro de visitas periódicas de enfermería y consulta médica, controles glucémicos y de la presión arterial; confirmando de este modo la correcta ubicación en las dos cohortes. Finalmente, 120 pacientes recibieron formación y 80 no la recibieron.
Incidencias durante el proceso de selección
En el programa e-SOAP los pacientes están registrados por su patología actual, pero no establece el número de años desde su diagnóstico.
No se ha podido ampliar la muestra debido a la imposibilidad de acceso a los demás pacientes de otras consultas médicas debido a la pandemia del virus SARS-CoV-2 (COVID19), que ha interrumpido el proceso de recogida de datos.
Criterios de inclusión- •
Pacientes diagnosticados de HTA y/o DM2 mayores de 18 años, de 10 o más años de evolución, con alta de su historia en el Centro de Salud estudiado desde enero de 2017 a diciembre de 2019.
- •
Pacientes diagnosticados de HTA y/o DM2 de menos 10 años de evolución.
- •
Defunciones entre los años 2017 y 2019.
- •
Pacientes trasladados a otros centros de salud entre los años 2017 y 2019.
- •
Pacientes menores de 18 años.
- •
Pacientes embarazadas.
- •
Pacientes con DM tipo 1.
- •
Sexo: Cualitativa, dicotómica.
- •
Edad: Cuantitativa, discreta.
- •
Presiones arteriales sistólica y diastólica (PA): Cuantitativa, continúa. Obtenida de los pacientes diagnosticados de hipertensión (HTA) a través de los registros de la consulta de enfermería y medicina de familia. Para este estudio, las cifras de PA se agruparon según la clasificación ESC/ESH 20186 de niveles de HTA: Normotensión (120-129/80-84); Tensión normal-alta (130-139/ 85-89); Hipertensión grado 1 (140-159/90-99); Hipertensión grado 2 (160-179/100-109). De esta forma, la variable pasó de ser cuantitativa continua a cuantitativa discreta, siendo el n° de pacientes comprendido en cada uno de dichos niveles el modo de obtención de los resultados.
- •
Hemoglobina glicada (HbA1c): Cuantitativa, continúa. Se obtuvo mediante los registros en las analíticas de los pacientes diagnosticados de DM2. Para este estudio, se agruparon las cifras obtenidas según cuatro cuartiles construidos a partir de la máxima y la mínima cifra registradas de los pacientes, de tal forma que quedaron divididas: (5,6-7,2); (7,2-8,8); (8,8-10,4); (10,4-12). De esta forma, dicha variable pasó de cuantitativa continua a cuantitativa discreta, siendo el n° de pacientes comprendidos en cada uno de los cuartiles la manera de obtención de los resultados.
- •
Filtrado glomerular (FG): Cuantitativa, discreta. Obtenida para analizar la progresión de la función renal, mediante la clasificación Kidney Disease Outcome Quality Initiative (K/DOQI) dividida en cinco grados en función del FG obtenido en las analíticas de control registradas en las historias clínicas de cada paciente. La fórmula utilizada en las analíticas para analizar el FG fue la Modification Diet in Renal Disease (MDRD-4), la cual, tiene en cuenta la edad, el sexo, la raza y la concentración de creatinina medida en mcmol/L. Quedó clasificado como n° de pacientes situados en cada uno de los estadios K/DOQI.
- •
Número de eventos cardiovasculares surgidos durante el estudio: Cuantitativa discreta. Recogida mediante la observación de presencia o no de dicho evento, clasificado como diagnóstico importante, fácilmente visible en el muro de la historia clínica de los pacientes.
Los datos recogidos de cada una de las variables fueron evaluados anualmente desde 2017 a 2019, analizando su progresión a lo largo de los tres años. Los pacientes de la cohorte que recibieron la formación, al tener más de una cifra por año recogida, se consideró realizar la media de ellas para obtener en conjunto sólo un resultado por paciente/año.
Para analizar los tres grupos definidos (pacientes con HTA, con DM2 y con ambas simultáneamente) se creó un modelo de tablas para la recogida de datos de las variables, a su vez divididas en las dos cohortes de estudio.
Análisis estadísticoSe empleó la estadística descriptiva analítica. Las variables cualitativas y cuantitativas se expresaron en números absolutos y porcentajes. Algunos resultados se expresaron en medias acompañadas de su desviación estándar. La muestra se dividió en tres grupos dependiendo de sus características patológicas (HTA, DM2 y HTA+DM2) y se compararon los resultados entre las cohortes de asistencia a la formación y no asistencia a formación.
Se utilizó la estadística inferencial para demostrar la formación como un factor protector para padecer un deterioro de la función renal, glucémico y/o de la presión arterial empleando las razones odds ratio (OR) con un intervalo de confianza al 95% (IC 95%). Un resultado < 1 fue considerado factor no protector y > 1 fue considerado protector para la exposición, siendo estadísticamente significativo en el caso de que el intervalo de confianza no albergara el número 1.
Para valorar el grado de asociación entre las variables estudiadas, se empleó el test de X2. Se utilizó la corrección de Yates cuando fuera necesario (si algún valor de las frecuencias esperadas fuera menor de 5) teniendo en cuenta las siguientes hipótesis:
Hipótesis nula (Ho): Las variables son independientes.
Hipótesis alternativa (H1): Las variables presentan algún grado de asociación.
Un resultado mayor de 3,84 fue considerado significativo para rechazar la Ho con una probabilidad del 95% (p < 0,05).
El procesamiento de los datos fue realizado con el programa Excel versión 2013.
ResultadosEn el presente estudio se incluyeron 200 pacientes. La media de edad fue de 73,6 ± 6,6 en la cohorte que asistió a la formación y de 78,7 ± 6,08 en la de no formación. El 60% del total de los pacientes acudieron a formación (120/200), predominando las mujeres (67,5%) y el 40% restante no recibieron formación (80/200), predominando los hombres (63,7%). Dentro del grupo de pacientes con HTA (22) hubo poca diferencia entre las dos cohortes, con leve incremento de aquellos que no acudieron a formación (55%; 12/22), mayoritariamente mujeres (58,3%). De los pacientes con DM2 (70) destacó la asistencia a la formación (72%; 50/70), siendo la mayoría mujeres (53%). En aquellos que padecían HTA y DM2 (108) también prevaleció dicha asistencia (56%; 60/108), asi mismo mayoritariamente mujeres (60%).
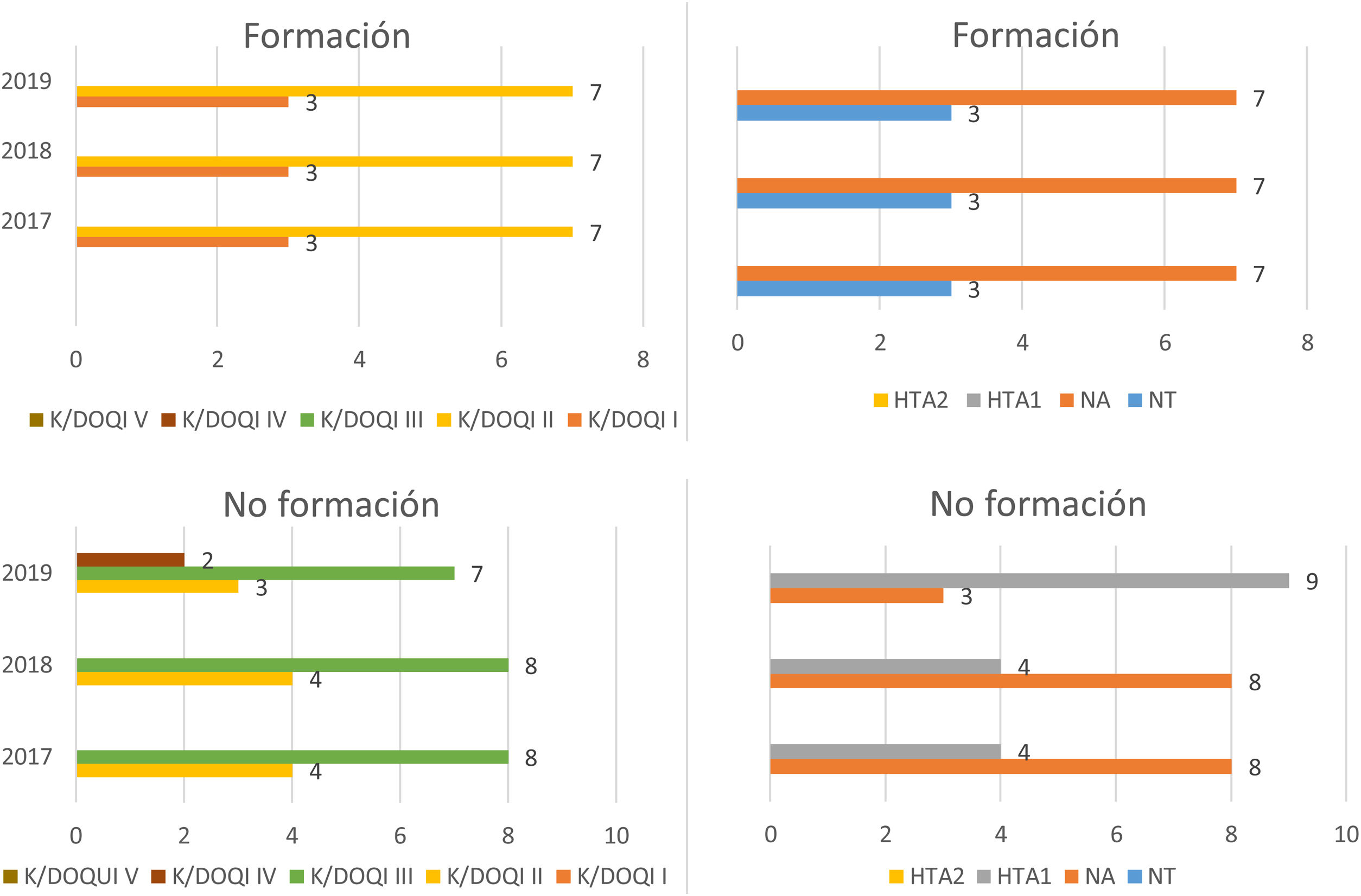
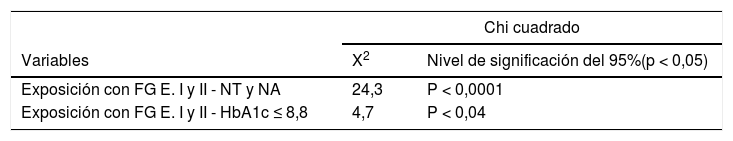
Al inicio del estudio, los pacientes con HTA que recibieron la formación (fig. 1), presentaron el 30% un estadio I (FG > 90) y el 70% un estadio II (FG 60-89). No se han producido variaciones del FG manteniéndose el 30% en estadio I y 70% en estadio II en los siguientes periodos.
En cuanto a las cifras tensionales, el 30% presentaron cifras de normotensión (120-129/80-84) y el 70% de tensión normal-alta (130-139/ 85-89). En los siguientes periodos oscilaron en igual proporción entre normotensión y la tensión normal-alta.
Los pacientes con HTA que no recibieron la formación (fig. 1), presentaron el 33,3% un estadio II, y el 66,6% un estadio III (FG 30-59). Se precia que estas cifras se mantienen en el periodo de 2018, sin embargo, en 2019 aparecen pacientes con estadio IV (FG 15-29) (16,6%).
Las cifras de PA inicialmente oscilaron entre normal-alta (66,6%) y HTA grado 1 (33,3%) y se mantuvieron en el siguiente periodo, en cambio, en el año 2019 se aprecia un aumento del número de pacientes con HTA1 (75%).
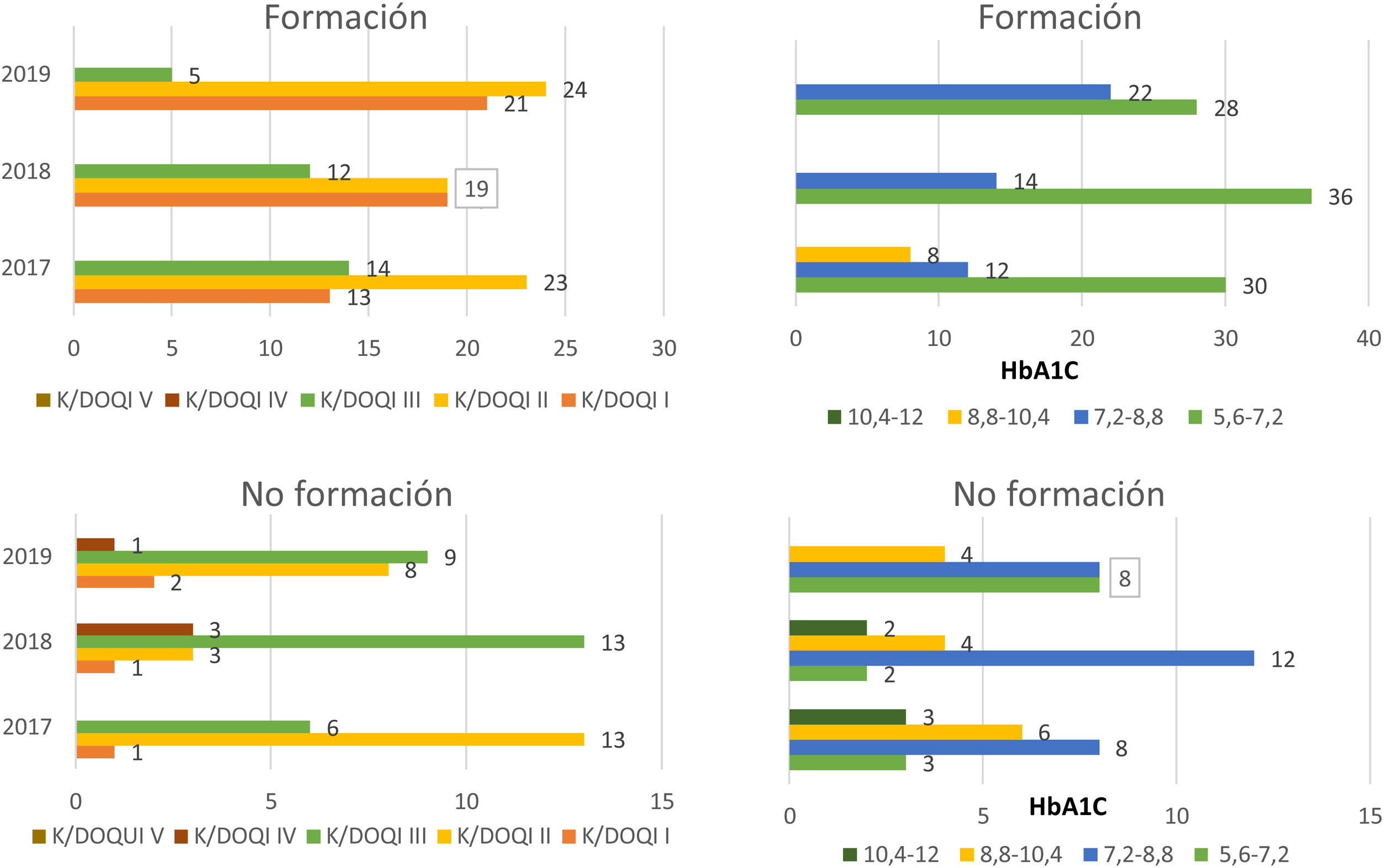
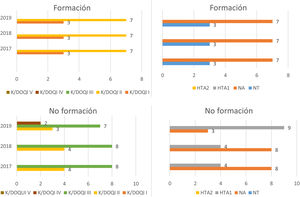
Al principio del estudio, 50 pacientes con DM2 recibieron formación (fig. 2), de los cuales el 26% presentaron un estadio I, el 46% un estadio II y el 28% un estadio III.
En el siguiente periodo (2018), aumentó la proporción de pacientes en estadio I (38%). Finalmente, en el último periodo aumentó la proporción de pacientes en estadios I (42%) y II (48%) debido a la considerable disminución de pacientes en estadio III (10%).
Con respecto a la evolución de las cifras de HbA1c, los pacientes presentaron el 60% cifras < 7,2, el 24% cifras entre 7,2 y 8,8, y el 16% entre 8,8 y 10,4. En el siguiente periodo, aumentó el porcentaje de pacientes tanto los que presentaron cifras de HbA1c < 7,2 (72%) como HbA1c entre 7,2 y 8,8 (28%). No aparecieron pacientes con HbA1c por encima de 8,8. En el tercer periodo, se aprecia un 56% de pacientes con cifras de HbA1c < 7,2 y un 46% con cifras entre 7,2 y 8,8.
Veinte pacientes con DM2 no recibieron formación (fig. 2), de los cuales el 5% se encontraban en estadio I, el 65% un estadio II y el 30% un estadio III. En el siguiente periodo (2018), destacó el estadio III sobre los demás con un 65% de pacientes. Además, apareció un 15% de pacientes con estadio IV. Finalmente, en el último periodo aumentó levemente la proporción de pacientes en estadios I (10%) y II (40%) debido a la notable disminución de pacientes en estadio III (45%) y IV (5%).
En cuanto a sus cifras de HbA1c, inicialmente un 15% presentaron cifras < 7,2, un 40% entre 7,2 y 8,8, un 30% entre 8,8 y 10,4 y un 15% presentaron >10,4. En 2018 la proporción de pacientes con cifras < 7,2 fue del 10%, la de pacientes con cifras entre 7,2 y 8,8 fue del 60%, con HbA1c entre 8,8 y 10,4 fue del 20% y por encima de cifras de 10,4 hubo un 10%.
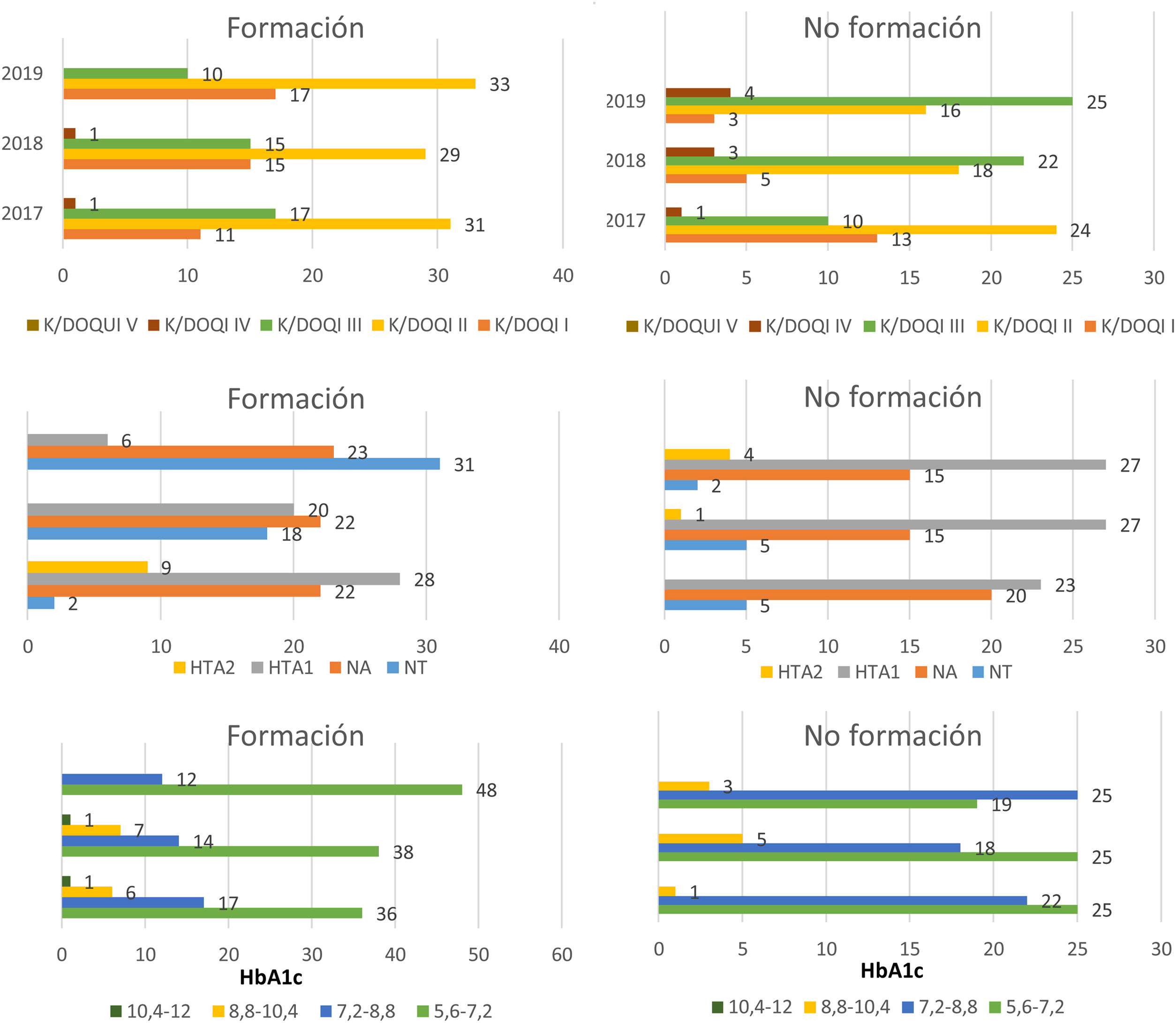
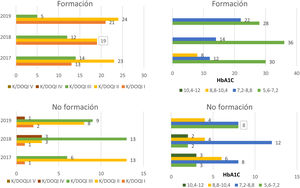
En 2017, los pacientes con HTA y DM2 que recibieron formación (fig. 3), presentaron el 18,4% un estadio I, el 51,7% un estadio II, el 28,3% un estadio III y el 1,6% un estadio IV. En el periodo de 2018, presentaron el 25% un estadio I, el 48,4% un estadio II, el 25% un estadio III y un 1,6% de pacientes presentó estadio IV. En 2019 un 28,3% presentó un estadio I, el 55,1% un estadio II y el 16,6% un estadio III.
La proporción de pacientes con respecto a las cifras de PA al inicio del estudio resultaron: normotensión en el 3,3%, tensión normal-alta en el 36,6%, HTA grado 1 en el 46,6% y HTA2 en el 15%. En 2018, un 30% presentó normotensión, la proporción de pacientes con tensión normal-alta no varió y un 33,3% presentó HTA1. En el año 2019 un 51,6% de los pacientes presentaron normotensión, las cifras de PA normal-alta prevalecieron en un 38,3% y un 10% presentó HTA1.
En cuanto a la evolución de las cifras de HbA1c, los pacientes presentaron al inicio, el 60% cifras < 7,2, el 28,3% cifras entre 7,2 y 8,8, y el 10% cifras entre 8,8 y 10,4 y el 1,6% presentó cifras > 10,4. En el siguiente periodo, las cifras de HbA1c < 7,2 aparecieron en el 63,3% de los pacientes, las cifras entre 7,2 y 8,8 en 23,3%, un 11,6% tuvo cifras entre 8,8 y 10,4, y el 1,6% cifras > 10,4. En 2019, se produjo un considerable aumento de los pacientes con cifras de HbA1c < 7,2 (80%) y el 20% restante presentaron HbA1c entre 7,2 y 8,8.
Al inicio del estudio, los pacientes con HTA y DM2 que no recibieron formación (fig. 3), presentaron el 27% un estadio I, el 50% un estadio II, el 20,8% un estadio III y el 2% un estadio IV. En el periodo de 2018, presentaron el 10% un estadio I, el 37,5% un estadio II, el 45,8% un estadio III y hubo un 6,2% de pacientes con estadio IV. En 2019 el 6,25% presentó un estadio I, el 33,3% un estadio II, el 52% un estadio III y el 8,3% un estadio IV.
Las cifras de PA al inicio de estos pacientes oscilaron entre normotensión (10,4%) normal-alta (41,6%), y HTA grado 1(47,9%). En 2018, un 31,2% presentó normotensión, un 10,6% tensión normal-alta, un 56,2% HTA1 y un 2% HTA2. En el año 2019 un 10,4% de los pacientes presentaron normotensión, las cifras de PA normal-alta y HTA1 se mantuvieron en la misma proporción con respecto al año previo y un 10,4% presentó HTA2
Con respecto a las cifras de HbA1c, los pacientes presentaron al inicio un 52% < 7,2, un 45,8% cifras entre 7,2 y 8,8 y un 2% entre 8,8 y 10,4. En el siguiente periodo, se mantuvo la proporción de pacientes con HbA1c por debajo de 7,2, el 37,5% presentaron cifras entre 7,2 y 8,8 y el 10,4% cifras entre 8,8 y 10,4. En el último periodo, un 39,5% de los pacientes presentó cifras < 7,2, el 52% cifras entre 7,2 y 8,8 y el 8,3% cifras entre 8,8 y 10,4.
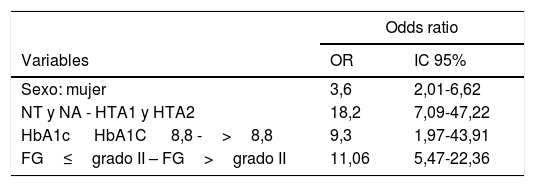
En la tabla 1, se muestran los valores del impacto de la formación sobre aquellas variables relacionadas con el deterioro de sus cifras analíticas. De esta manera, aquellas variables que resultaron significativas para la asistencia a la formación fueron el sexo (OR 3,6; IC 95% 2,01-6,62), tener cifras de PA comprendidas entre normotensión y tensión normal-alta (OR 18,2; IC 95% 7,09-47,22), tener cifras de HbA1c menores o iguales de 8,8 (OR 9,3; IC 95% 1,97-43,91) y el FG mayor o igual a 60 mL/min/1,73m2 (OR 11,06; IC 95% 5,47-22,36).
Exposición a la formación como factor protector (OR)
| Odds ratio | ||
|---|---|---|
| Variables | OR | IC 95% |
| Sexo: mujer | 3,6 | 2,01-6,62 |
| NT y NA - HTA1 y HTA2 | 18,2 | 7,09-47,22 |
| HbA1c HbA1C 8,8 ->8,8 | 9,3 | 1,97-43,91 |
| FG≤grado II – FG>grado II | 11,06 | 5,47-22,36 |
FG: filtrado glomerular; NT: normotension; NA: tensión normal-alta; HTA1: hipertensión grado 1; HTA2: hipertensión grado 2; HbA1c: hemoglobina glicada.
La tabla 2, muestra el grado de asociación entre las variables del estudio mediante el test de X2, de tal forma que se comprobó con un nivel de significación del 95% que el tener cifras de FG entre 60 y 90 mL/min/1,73 m2 recibiendo formación, se asociaba a mejores cifras de PA (NT y NA) y HBA1c (≤ 8,8).
Asociación entre variables (X2)
| Chi cuadrado | ||
|---|---|---|
| Variables | X2 | Nivel de significación del 95%(p < 0,05) |
| Exposición con FG E. I y II - NT y NA | 24,3 | P < 0,0001 |
| Exposición con FG E. I y II - HbA1c ≤ 8,8 | 4,7 | P < 0,04 |
FG E I y II: filtrado glomerular. Estadío I y II;NT: normotensión; NA: tensión normal-alta; HbA1c: hemoglobina glicada.
Para corroborar que la asistencia a la formación fue beneficiosa, anteriormente demostrada tanto analítica como estadísticamente, se aplicó la reducción absoluta del riesgo (RAR) (tabla 3), medida de impacto que demuestra la frecuencia de la enfermedad en el total de expuestos que se evitaría debido a la exposición beneficiosa a través de la diferencia entre la incidencia de asistentes y no asistentes a la formación. Resultó que aproximadamente una cuarta parte de pacientes de cada uno de los grupos de hipertensión e hipertensión y diabetes se beneficiarían de la formación mediante su mejoría de los controles.
Del total de los pacientes del estudio, a lo largo de todo el periodo de estudio, el 1,5% (3/200) presentaron un evento cardiovascular (CV) siendo todos varones con una media de edad de 69 ± 3,74 años. Dos tercios no recibieron formación y el tercio restante sí.
En estadio K/DOQI II se presentó un accidente cerebrovascular (ACV) en un paciente con HTA de la cohorte de formación. En estadio III, ocurrieron dos eventos CVs de pacientes que no recibieron formación, un paciente con diabetes presentó ACV y otro del grupo de hipertensión y diabetes presentó infarto agudo de miocardio (IAM).
DiscusiónEn el presente estudio se demuestra como en otros10,11, que las mujeres (59,8%) tienen una mayor adherencia a los tratamientos farmacológicos, así como mayor interés por el programa de formación en HTA y DM. Según la Agency for Healthcare Research and Quality12, los hombres acuden al equipo médico un 24% menos que las mujeres, y son un 22% más propensos a no acudir a los controles clínicos. Cuando asisten finalmente a las consultas, la situación de su patología es peor, lo que dificulta su manejo y pronóstico. Cabría preguntarse si la adherencia a la formación resulta más fácil a las mujeres por una tendencia a un mayor autocuidado, y cuál podría ser la clave para incrementar dicha adherencia en los hombres.
Numerosos estudios han demostrado que las intervenciones sobre el estilo de vida como la modificación de la dieta, actividad física y formación, de los pacientes tienen un impacto significativo sobre la calidad de vida, y la reducción del riesgo cardiovascular y metabólico detectándose la necesidad de profundizar más en los programas de formación para promover cambios a largo plazo13,14. Asimismo, el estudio de Ho et al.15 realizado en pacientes hipertensos, evaluó el grado de conocimiento de su patología y verificó el impacto positivo de una iniciativa educativa orientada a la HTA. Sin embargo, se detectó la necesidad de profundizar más en los programas de formación para promover cambios a largo plazo.
En el grupo de pacientes que no recibieron formación, siendo solo hipertensos o solo diabéticos se apreció un empeoramiento de la función renal, así como en aquellos que eran hipertensos y diabéticos experimentaron un deterioro progresivo tanto de la función renal como de la PA y de la HbA1C con el paso de los años. En los pacientes hipertensos que recibieron formación, no se observaron cambios a lo largo de los tres periodos de estudio. Los estudios a este respecto han mostrado16,17,18 que la formación a pacientes hipertensos es una herramienta indispensable pero complicada con baja adherencia al tratamiento.
Sin embargo, en los pacientes diabéticos que recibieron formación se apreció mejoría resultando que cuanto más altas eran las cifras de HbA1c, mejor y más rápida era la respuesta, traduciéndose en mejorías progresivas anuales. Este resultado se ve corroborado por varios estudios como el de Cavicchioli et al.19, en el que se estimó que pacientes que presentaron cifras de HbA1C superior a 8, evolucionaron precozmente hacia cifras menores con una intervención menos intensa que aquellos que presentaron cifras más cercanas a la normalidad. Asimismo, un estudio sobre los programas de Educación Diabetógena (PED) realizado en España20, también observó este hecho.
Lo mismo ocurrió en los pacientes con hipertensión y diabetes que acudieron a formación, quienes experimentaron una mejoría progresiva de la función renal, paralelamente, a las cifras de PA y de HbA1c tras los tres años del estudio, aunque dichas mejorías no fueron tan significativas como en aquellos que presentaban una única patología. Resultados similares fueron observados en el estudio «Tarmidas» realizado por de Pablos-Velasco et al.21 reflejando que a pesar de la evolución positiva de la PA y HbA1c, parece que la presencia de ambas patologías ejercía un efecto negativo entre ellas. En el estudio BRAND II22 cuyo objetivo fue comprobar el grado de control y tratamiento de pacientes hipertensos y diabéticos en Atención Primaria (AP) mostró que el control de al HTA en los diabéticos era escaso.
Según lo expuesto, se demuestra que el control de la hipertensión y la diabetes, mejora o al menos estabiliza la evolución del deterioro de la función renal. En este sentido, tanto el estudio de MacIsaac et al.23, así como el de seguimiento a 10 años en Diabetes Research and Clinical Practice24 y en el estudio aleatorizado MDRD25 concluyeron que a través de un buen control mediante tratamiento farmacológico y una atención multidisciplinaria intensiva con cambio del estilo de vida, la progresión del deterioro de la función renal se mantenía e incluso mejoraba en los pacientes que presentaron estadios poco evolucionados. En términos generales se aprecia que hay mayor control y mejoría de las cifras de PA que las de HbA1c26,27. También se observa que los pacientes con DM2 partieron de niveles de FG más bajos y aunque obtuvieron mejoría de su función renal, esta no fue tan significativa como en los pacientes hipertensos.
En el presente estudio, la asistencia a la formación durante los tres años observados ha resultado relevante, pues se asocia a estadios de función renal menos deteriorados, y de cifras de PA y de HbA1c más bajas. La relevancia de esta formación ha sido evaluada en numerosos estudios, por lo que se ha dispuesto de la creación de diversos programas para ello28,29,30.
A pesar de que no hay una demostración estadísticamente significativa debido a la muestra limitada, el análisis descriptivo de este estudio demostró que aparecen más eventos CV en pacientes con peor función renal no asistentes a la formación. En el «Documento de consenso de la Sociedad Española de Arteriosclerosis (SEA) para la prevención y tratamiento de la enfermedad cardiovascular en la diabetes mellitus tipo 2»31 se concluye que la enfermedad cardiovascular es la principal causa de morbimortalidad en pacientes con DM2. El abordaje multifactorial y el control exhaustivo de las comorbilidades asociadas, ha demostrado reducir las complicaciones vasculares y prolongar la expectativa de vida de estos pacientes.
Como consideración final, es importante destacar el papel fundamental de la AP, como primer nivel de contacto de los individuos, la familia y la comunidad para la prevención de la enfermedad y la promoción de la salud. Gracias al servicio que presta, se han logrado numerosos avances, y de manera relevante, la disminución de las tasas de mortalidad mediante la prevención primaria y secundaria. Es pues una estrategia que ha demostrado resultados coste-efectivos sobre las condiciones y calidad de vida de la población32. La mayoría de las pacientes de AP son crónicos, y son los que más costes producen a la sanidad pública por sus múltiples patologías y tratamientos farmacológicos. Es en estos pacientes, en los que la educación para la salud va a ser más efectiva para ayudar al buen control de sus patologías y por ello a la reducción de costes sociosanitarios.
Limitaciones del estudioLa información clínica procede de las historias clínicas electrónicas del programa AP Madrid. Esta información es cumplimentada por los profesionales durante su actividad asistencial. Es conocida la gran variabilidad que se produce en el grado de cumplimentación de esta fuente, así como el nivel de precisión de los datos clínicos introducidos, pudiendo influir de forma relevante en aquellos indicadores derivados de la casuística y por ende condicionar un sesgo de información o medición.
La aplicación e-SOAP resultó de difícil explotación para recoger el registro de los pacientes pues se requerían permisos especiales para acceder a la información de cada uno de los Códigos de Identificación Autonómica Sanitaria (CIAS), los cuales fueron solicitados pero se denegaron. Ante esta situación, se decidió acceder a cada historia clínica electrónica (HCE) de cada una de las consultas con las contraseñas privadas cedidas por cada uno de los médicos del centro de salud donde se realizó el presente estudio. Sin embargo, la aparición de la pandemia del COVID19, interrumpió dicha intención y no se pudo realizar. Esta situación condicionó el sesgo de selección.
En consecuencia, la muestra obtenida no es representativa ya que es poco numerosa y se traduce en baja fortaleza de asociación estadística, reflejándose en los intervalos de confianza amplios. Para resolver esta deficiencia, se optó por realizar una revisión bibliográfica que reforzase los resultados del estudio.
Conclusiones- 1.
Los resultados obtenidos permiten concluir que la asistencia de pacientes hipertensos y/o diabéticos a un programa de formación en el Centro de Salud estudiado, fue beneficiosa para prevenir el deterioro de la función renal, mediante la reducción de las cifras de PA y HbA1c. Además los pacientes en este programa de formación sufrieron menos eventos cardiovasculares que los que no la tuvieron.
- 2.
Los resultados del presente estudio apoyan el concepto de que la formación de pacientes con patologías crónicas ayuda a mejorar los múltiples factores que condicionan a estas y favorece la prevención de la salud. Por ello, se debe concienciar a la sociedad sobre la importancia de la AP, no sólo por ser el primer filtro sanitario, sino porque representa la atención integral de los pacientes.
- 3.
La mejor calidad socio-asistencial y económica, pasa por una adecuada información y formación a los pacientes, pues queda demostrado, la mejoría evolutiva de estas enfermedades crónicas.
Por ello, cabría proponer como perspectivas a desarrollar en el futuro:
- •
Realizar estudios similares a este con mayor número de pacientes, que permitan corroborar los resultados encontrados.
- •
Promover la instrucción de equipos multidisciplinares para la promoción y prevención de la salud de los pacientes.
- •
Actualizar los programas de formación para que resulten más efectivos, accesibles y que faciliten la adherencia de los pacientes a sus tratamientos integrales.
- •
Fomentar la formación de pacientes, a través de las escuelas de salud y asociaciones de pacientes en distintas áreas, como apoyo a las estrategias de prevención y tratamiento de la enfermedad.
La presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.