Los antiinflamatorios no esteroideos (AINE) son un grupo de fármacos muy comunes, que incluye el ácido acetilsalicílico (ASA) o el ibuprofeno, que además no necesitan ser recetados. El ser alérgico a AINE conlleva que, tras su administración, se experimente una reacción que puede afectar a un solo órgano, como la piel, el aparato respiratorio o el digestivo, o a dos o más de ellos, lo que se conoce como anafilaxia. Estas reacciones pueden aparecer en pocos min o tras varias h después de la administración del fármaco, y pueden ser muy graves.
Dentro del espectro de reacciones de hipersensibilidad a AINE, se puede ser, en grandes líneas, o bien alérgico a un único grupo (por ejemplo arilpropiónicos, pirazolonas etc.) o a todos ellos, lo que se denomina «intolerancia a aspirina y resto de AINE»1.
Una entidad a tener en cuenta es la implicación de los AINE en las reacciones alérgicas producidas por alimentos. En este escenario hay 2 opciones: se puede tratar de una alergia alimentaria latente que se desenmascara con la administración concomitante de un AINE, que actúa como cofactor; o bien que el paciente tenga dos alergias distintas2, al alimento y al AINE respectivamente. Los «cofactores» son aquellos elementos que favorecen la reacción alérgica a un alimento, disminuyendo el umbral de tolerancia habitual; o sea la misma cantidad del alimento previamente tolerada en ausencia del cofactor, desencadena una reacción alérgica en su presencia. Los cofactores más frecuentes son alcohol, ejercicio físico, AINE, infecciones.
Los alimentos más frecuentemente implicados en reacciones favorecidas por cofactores son el trigo, cuyo alérgeno implicado es la omega-5-gliadina3, y en el sur de Europa los alimentos vegetales, siendo su alérgeno responsable la proteína transportadora de lípidos (en inglés lipid transfer protein)4.
La ausencia de síntomas con la toma por separado de los alérgenos retrasa el diagnóstico, de aquí la importancia de conocer esta entidad, y derivar al alergólogo para un estudio completo.
Presentamos 2 pacientes con múltiples reacciones alérgicas tras la administración de AINE, sin clínica con alimentos, en los cuales el estudio alergológico mostró resultados sorprendentes.
Paciente 1: varón de 61 años, sin antecedentes de interés, en 1987 presentó urticaria y angioedema que fue tratado con diclofenaco tópico y piroxicam por vía oral. Posteriormente evitó los AINE hasta el 2007, cuando refiere episodio de anafilaxia (broncoespasmo, urticaria y angioedema labial), tratado con ibuprofeno, 600mg, por vía oral. En 2008 otros 2 episodios de urticaria tras la toma de 1 gramo de paracetamol. Finalmente en 2013 presentó nueva anafilaxia similar a la previa, tras indometacina, 50mg por vía oral, por el cual es remitido a Alergología.
Caso 2: mujer de 55 años, con asma y poliposis nasosinusal, que refiere 2 episodios de broncoespasmo tras administración de aspirina (ASA) 500mg en 1986, e ibuprofeno, 600mg en 2009. En 2013 presentó anafilaxia (urticaria, broncoespasmo, rinitis, mareo) tratado con dexketoprofeno, 25mg. En 2014 presentó nuevo broncoespasmo tras aplicación de colirio con diclofenaco, por el cual es remitida a Alergología.
Según los protocolos de intolerancia a AINE y anafilaxia, realizamos análisis completos, pruebas cutáneas y provocaciones con AINE5.
Los principales resultados se resumen en la tabla 1. Ambos pacientes se diagnostican de alergia al gluten, e inician dieta exenta de gluten.
Resumen de las pruebas realizadas
| Pruebas | Paciente 1 | Paciente 2 |
|---|---|---|
| Hemograma | Normal | Normal |
| Bioquímica (función renal y hepática) | Normal | Normal |
| Sistemático de orina | Normal | Normal |
| Factores de complemento (C3 y C4) | Normal | Normal |
| Estudio celiaquía (ac. antitransglutaminasa) | Normal | Normal |
| Prick-test gluten | + | + |
| IgE específica omega-5-gliadina (kU/l) | 4,67 | 3,72 |
Al paciente 1 se le realizaron provocaciones orales con todos los AINE implicados, a dosis plenas, según las recomendaciones de la EAACI5 con resultados negativos (haciendo dieta sin gluten); descartándose así cualquier alergia selectiva o intolerancia a AINE.
La paciente 2 presentó una provocación oral positiva con etoricoxib (prurito y habones generalizados a los 30 min de la dosis de 60mg), diagnosticándose de intolerancia a AINE con clínica mixta cutánea y respiratoria.
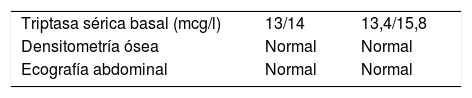
Dada la elevación de la triptasa sérica basal en dos ocasiones, rehistoriamos a ambos pacientes, insistiendo en las manifestaciones típicas de activación mastocitaria (flushing, urticaria, angioedema, inyección conjuntival, prurito nasal, congestión nasal, hipotensión, presíncope, síncope, taquicardia, sibilancias, náuseas, vómitos, diarrea y dolor abdominal recurrente tipo cólico) y ampliamos el estudio según las indicaciones de la Red española para el estudio de mastocitosis, con resultados dentro de la normalidad (tabla 2)6. Ambos pacientes se diagnostican por tanto de síndrome de activación mastocitaria (SAM). No se realizó biopsia de médula ósea por scores de la Red española para el estudio de mastocitosis bajos (−2 y −3 puntos respectivamente)6. Actualmente realizamos seguimiento clínico y analítico cada 6 meses. Ambos permanecen asintomáticos, realizando dieta sin gluten, sin precisar tratamiento antimediador6.
Diagnósticos finales: urticaria/anafilaxia por AINE dependiente de la ingesta de gluten y SAM; siendo la segunda paciente diagnosticada además de intolerancia a AINE con enfermedad respiratoria y urticaria exacerbadas por AINE.
Presentamos dos casos de alergia alimentaria oculta, diagnosticada partiendo de la sospecha de alergia a AINE. Este diagnóstico se confirmó en la segunda paciente, entre otros, ilustrando la complejidad de esta patología: los pacientes que la padecen pueden tener alergia bien solo al alimento, al AINE o a las dos cosas. El SAM, además, fue un diagnóstico sorpresa en ambos casos, es otra gran desconocida fuera de las consultas de Alergia, pero en estos casos explica aún más las reacciones subyacentes7.
El SAM es una entidad clínica de etiología y expresión clínica variable y compleja, cuyos criterios diagnósticos son:
- 1.
Afectación de dos o más sistemas que produce síntomas relacionados con la liberación de mediadores de mastocitos.
- 2.
Disminución de los síntomas con tratamiento antimediador: antihistamínicos, antileucotrienos, cromoglicato disódico.
- 3.
Aumento de triptasa basal en más de dos determinaciones, o una triptasa basal mayor o igual de 15 en una ocasión.
Descartada la lesión cutánea sugerente de mastocitosis, los SAM se dividen en clonales o no clonales; según el score de la Red española para el estudio de mastocitosis, se evita realizar biopsia de médula ósea en caso de baja probabilidad de clonalidad en muchos pacientes6.
La anafilaxia por trigo inducida por ASA2 es una entidad clínica caracterizada por síntomas típicos de alergia con la toma de AINE más la ingesta de alimentos con gluten. Frecuentemente, estos pacientes toleran los dos alérgenos por separado.
Dentro de las fracciones del trigo3, es la omega 5 gliadina la que se ha visto implicada como alérgeno en la alergia a alimentos mediada por ejercicio físico o AINE.
Varios grupos japoneses8,9 demostraron la relación entre niveles de gliadina en sangre y síntomas inducidos por ejercicio físico o ASA en pacientes con alergia inducida por trigo dependiente de la realización de ejercicio9. El ASA altera la unión intercelular de la mucosa intestinal, aumentando la permeabilidad, lo que favorece el transporte de gliadina y su aumento en plasma de manera dosis dependiente10.
Cada vez hay más publicaciones acerca de reacciones alérgicas con alimentos y toma de AINE4. Por tanto, en foros especializados se considera que hay bastante evidencia para que en todo paciente con una reacción con AINE se investigue sobre la alergia alimentaria, aún más si la clínica es de anafilaxia.
En todo paciente que presente reacciones con antiinflamatorios no esteroideos se debería investigar la implicación de alimentos, y viceversa. Para ello es necesario derivar al paciente para realizar un estudio completo por parte de un especialista, dada la potencial gravedad de las futuras reacciones.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.