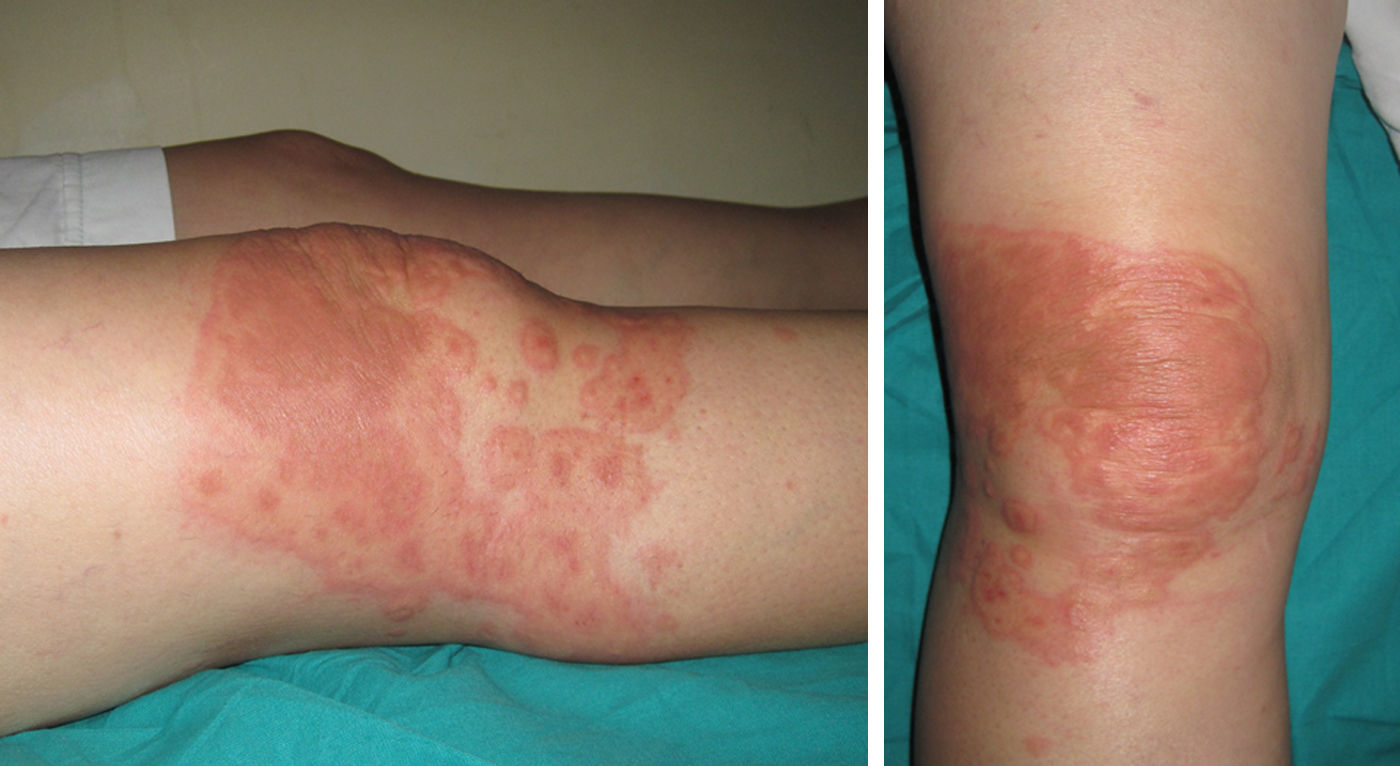
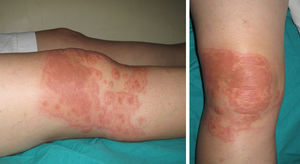
Mujer de 56 años, sin antecedentes personales de interés, que presenta una erupción cutánea eritematosa en la rodilla derecha de 4 días de evolución. Clínicamente solo refería una sensación de ardor leve. En la anamnesis negaba recurrencias de herpes simple, la ingesta reciente de fármacos o síntomas respiratorios. Sin embargo, contaba la aplicación tópica de ketoprofeno para un dolor músculo-esquelético en el mismo lugar de la erupción cutánea 5-6 días antes. La exploración mostró una placa eritematosa ligeramente elevada con bordes bien definidos y formada por la confluencia de varias lesiones (fig. 1). Se sospechó de eritema multiforme (EM) secundaria a ketoprofeno tópico, y el estudio histopatológico fue compatible con este diagnóstico. La paciente realizó tratamiento con antihistamínicos no sedantes y prednicarbato tópico en una aplicación diaria. Actualmente la paciente está asintomática.
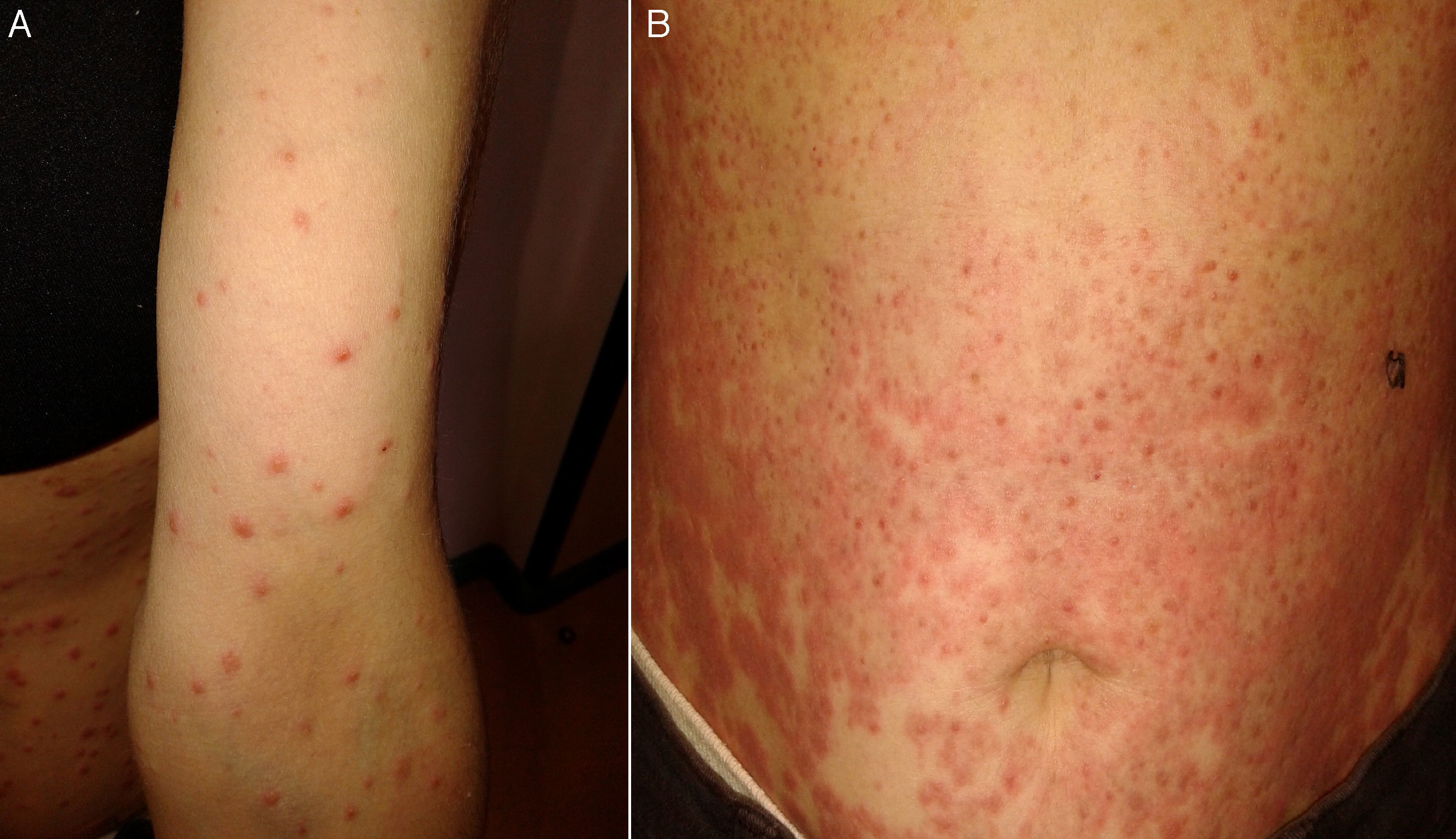
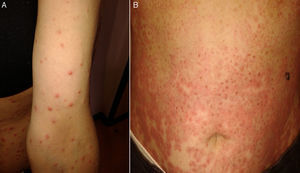
Caso 2Mujer de 43 años de edad, sin antecedentes personales o familiares de interés, que acude por presentar una erupción exantemática pruriginosa de varios días y evolución céfalo-caudal. La paciente negaba la ingesta de fármacos recientemente, no refería viajes al extranjero y no existían cambios en su pauta alimenticia. No obstante sí recordaba alguna erupción de características similares en su familia. Refería sensación distérmica desde el comienzo de la erupción. En la exploración destacaba la existencia de pápulas eritematosas y alguna vesícula distribuidas a lo largo del cuero cabelludo, tronco y extremidades, sin afectar a palmas y plantas, ni compromiso de mucosas (fig. 2A). Los estudios complementarios básicos y la radiografía de tórax practicada ofrecieron resultados dentro de la normalidad. El estudio serológico fue negativo salvo una IgM varicela-zóster positiva. Con diagnóstico de varicela se pautó tratamiento sintomático. A la semana la paciente consultó nuevamente, esta vez por la presencia de pápulas y placas de aspecto con morfología en diana, con centro violáceo y periferia eritematosa. Esta erupción se extendía por tronco y extremidades (fig. 2B). La nueva clínica de la paciente y biopsia cutánea practicada fueron compatibles con un EM. Por lo extenso del cuadro y el prurito que lo acompañaba se planteó el inicio de tratamiento con antihistamínicos no sedantes (bilastina 20mg/día) y prednisona 15mg/día, 2 semanas después la paciente estaba asintomática.
El EM es un síndrome mucocutáneo agudo, autolimitado, habitualmente leve y, a menudo, recurrente. Puede aparecer a cualquier edad, siendo más frecuente en adultos jóvenes y adolescentes, con ligera tendencia a ser más frecuente en varones1. La etiopatogenia del EM (tabla 1) en general se relaciona con los virus herpes simples (VHS), fármacos orales (comúnmente antinflamatorios no esteroideos [AINE]) y otros agentes infecciosos (la infección por Mycoplasma pneumoniae [M. pneumoniae], el Parapoxvirus de Orf, el parvovirus B19, los virus de la hepatitis B y C y, más raramente, el virus de la varicela-zóster)1,2. También se han descrito casos de EM por fármacos tópicos, como ocurrió en el primer caso que presentamos. Los corticoides tópicos, los AINE, los parches de nitroglicerina, la povidona yodada, la parafenilendiamina, los guantes de goma, el níquel, los herbicidas y la mezcla de fragancias son algunos de los más descritos3–7,8. Se desconoce la patogenia del EM, pero parece que en estos casos sería por absorción sistémica junto a fenómenos inmunológicos con reacciones tipo III y IV.
Posibles causas infecciosas y farmacológicas del eritema multiforme
| Fármacos | Alopurinol; amino penicilinas; antipirina; arsénico; barbitúricos; bromuros; busulfán; butazona; carbamacepina; cefalosporinas; co-trimazol; clorpropamida; ciclofosfamida; diclofenaco; digitálicos; etambutol; fenbufen; fluoquinolona; furadantoína; sales de oro; hidralacina; hidantoínas; ibuprofeno; yoduros; ketoprofeno; mercuriales; naproxeno; mostaza nitrogenada; oxicam; penicilina; piroxicam; fenobarbital; fenolftaleína; fenilbutazona; fenitoína; rifampicina; salicilatos; sulindac; sulfadiacina; sulfadoxina; sulfasalacina; tenoxicam; tiabendazol; trimetadiona; tolbutamida; vancomicina | |
| Infecciones | Virus | VIH; adenovirus; virus coxsackie; virus de Epstein-Barr; hepatitis A, B y C; herpes simple 1 y 2; varicela-zóster; influenza tipo A; linfogranuloma inguinal; linfogranuloma venéreo; parotiditis; poliomielitis; psitacosis; Rickettsia vaccinia, viruela |
| Bacterias | Estreptococo betahemolítico; brucelosis; difteria; micobacteria; Mycoplasma pneumoniae; tularemia; fiebre tifoidea | |
| Hongos | Coccidioidomicosis; dermatofitosis; Histoplasmosis | |
| Protozoos | Malaria; tricomoniasis | |
En el caso del EM los principales cuadros a tener en cuenta como diagnósticos diferenciales (especialmente cuando las lesiones no tienen la morfología típica de esta entidad, lesiones en escarapela) son la urticaria aguda, uno de los cuadros que con más frecuencia puede confundirse, la erupción medicamentosa máculo papulosa, el lupus (enfermedad de Rowell, variedad de lupus cutáneo con lesiones similares a las de EM), el pénfigo paraneoplásico, el penfigoide cicatricial o el síndrome de Stevens-Johson1,2.
Para realizar un correcto diagnóstico diferencial es imprescindible realizar una anamnesis y exploración detallada, especialmente cuando se quiere llegar a un diagnóstico etiológico. También es recomendable ampliar el estudio con un hemograma (puede mostrar leucocitosis), bioquímica (en ocasiones hipertransaminasemia) y reactantes de fase aguda (proteína C reactiva y velocidad de sedimentación globular). Las serologías de VHS y M. pneumoniae junto con la radiografía de tórax, podrían descartar o confirmar los 2 agentes infecciosos más comúnmente implicados en este proceso1,2.
En nuestro caso, estaba claro que el ketoprofeno tópico en el primer caso y el virus de la varicela-zóster en el segundo había jugado un papel clave en la aparición de las lesiones.
En relación con la evolución, pronóstico y tratamiento, señalar que suele ser un cuadro autolimitado que no requiere tratamiento, salvo sintomático. En ocasiones se pueden emplear antivirales o antibióticos si el cuadro estuviera relacionado con un VHS o con una M. pneumoniae, respectivamente. El uso de corticoides orales es controvertido pues se ha visto que disminuye la duración de los síntomas, pero aumenta el tiempo de hospitalización, si esta es requerida1,4,6.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.