El síndrome de las uñas amarillas es una entidad poco frecuente caracterizada por la tríada de uñas amarillas, afectación pleuropulmonar y linfedema primario. Su origen aún no está aclarado pero se sugiere una alteración del retorno linfático como causa de todas sus manifestaciones.
Presentamos este caso por la importancia que puede tener diagnosticar este síndrome y descartar posibles procesos patológicos asociados (neoplasias, VIH, tuberculosis, enfermedad tiroidea, artritis reumatoide), ya que es fácil llegar al diagnóstico si se conocen los signos cardinales, sobre todo la típica afectación ungueal (uñas amarillas y detención del crecimiento ungueal).
En el tratamiento de este síndrome se han propuesto muchas alternativas, incluido el itraconazol oral, la vitamina E o los suplementos de cinc, pero la baja prevalencia de la enfermedad y la posibilidad de curación espontánea hacen que sea difícil evaluar la verdadera eficacia de las diferentes medidas terapéuticas.
Yellow nails syndrome is a rare disease characterised by a triad of, yellow nails, pleural and lung involvement and primary lymphoedema. Its origin still remains unclear, but lymphatic return disturbance has been suggested as the reason of all its signs.
We present this case because of the importance of diagnosing this syndrome and to rule out other associated diseases (malignancies, HIV, tuberculosis, thyroid disease, rheumatoid arthritis) as the diagnosis of the disease is easy if cardinal signs are known, particularly the condition of the nails (yellow nails and halted nail growth).
Many possibilities have been proposed on the treatment of this syndrome,including, oral itraconazole, oral vitamin E, and zinc supplements, but the low prevalence of the disease and the possibility of spontaneous healing makes it difficult to evaluate the real effectiveness of the different treatments.
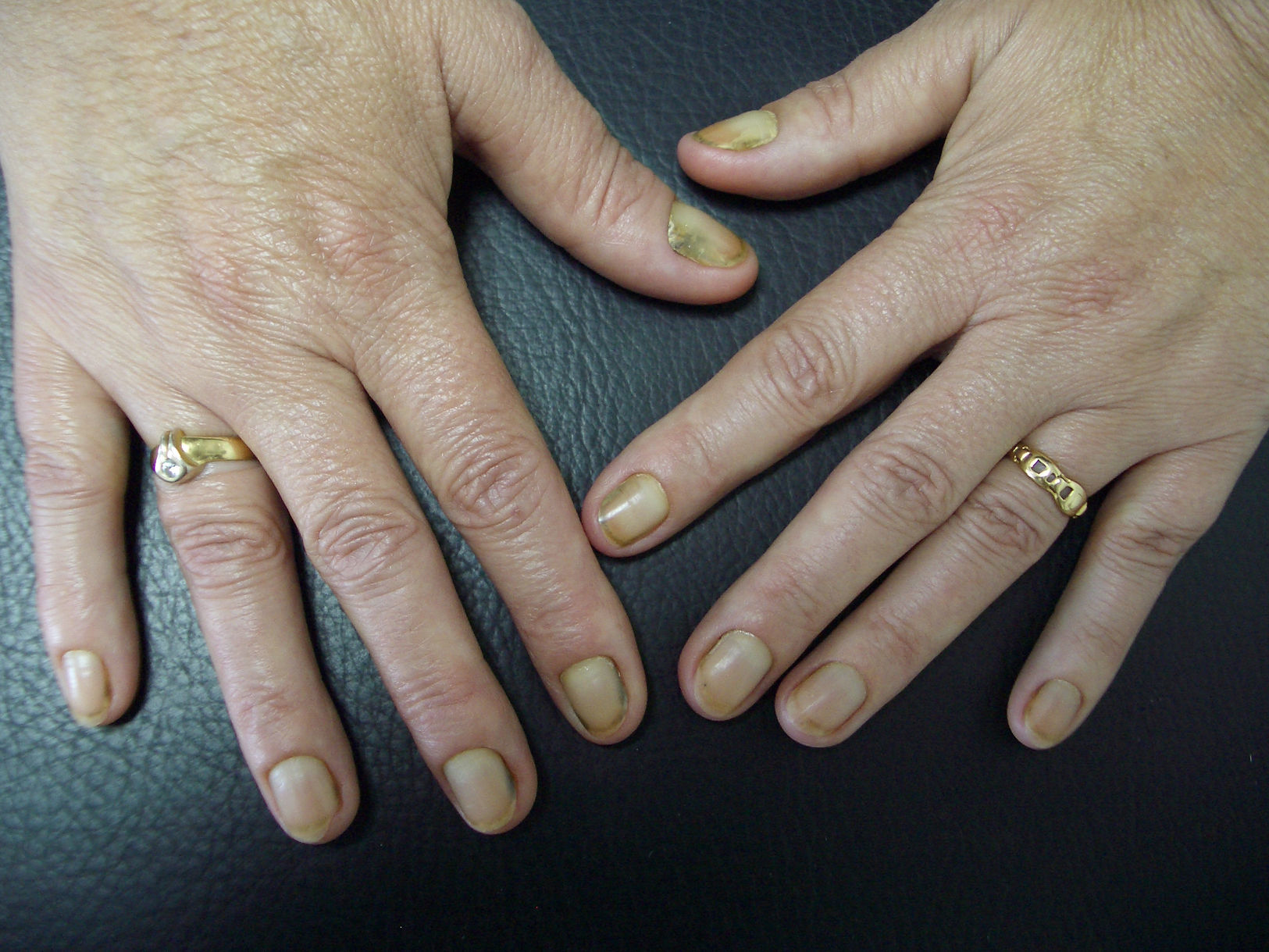
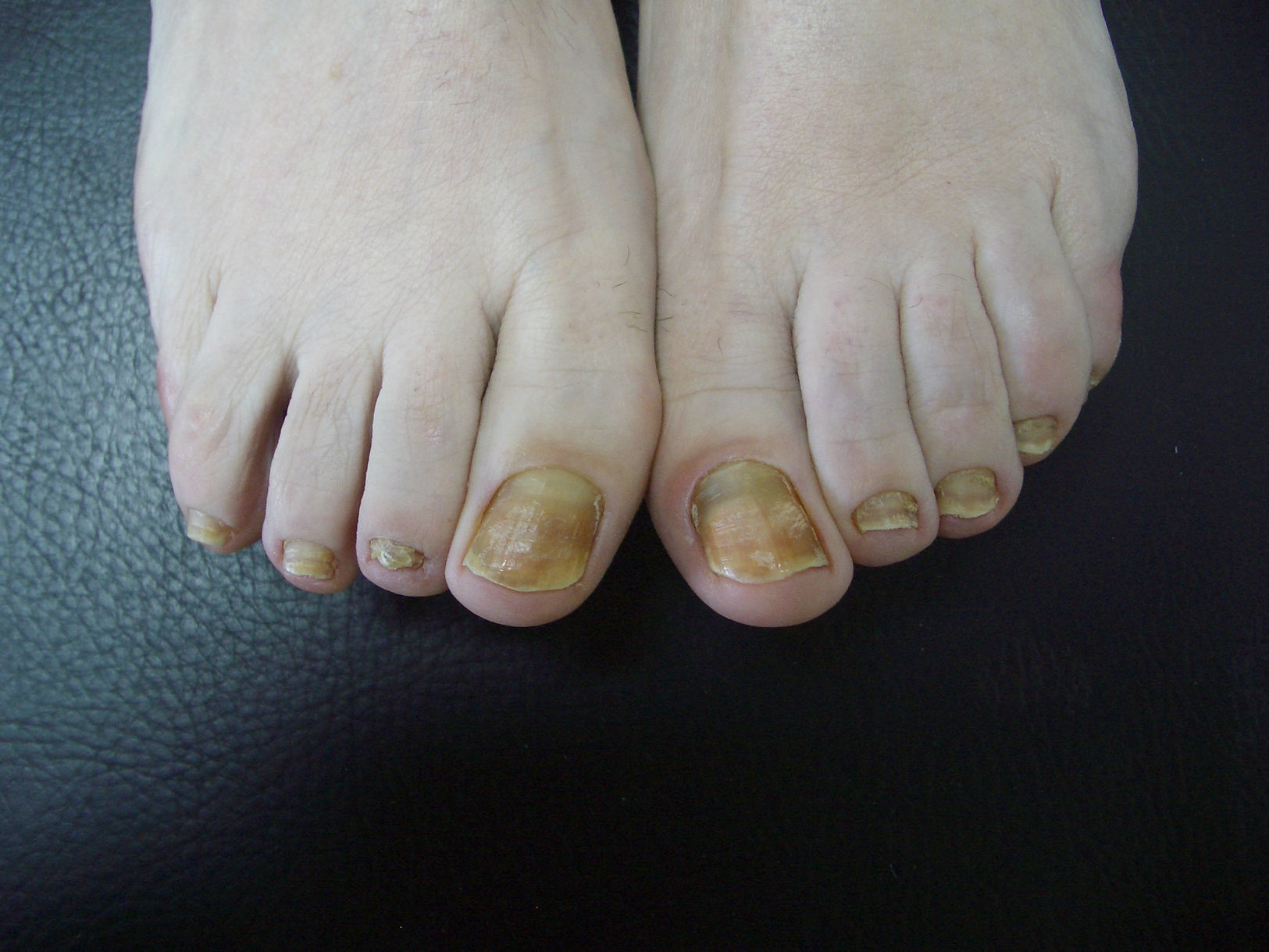
Paciente mujer, de 56 años de edad, que consulta por pigmentación amarilla de las uñas y detención del crecimiento ungueal desde hacía 6 meses (fig. 1). La afectación era de las 20 uñas, simultánea y no relacionada con ningún proceso intercurrente o cambio de hábitos, incluida la toma de medicamentos. Como único antecedente de interés presentaba bronquitis de repetición de causa no filiada desde hacía un año y medio, en estudio por neumología. No tenía animales ni frecuentaba piscinas.
A la exploración, presentaba coloración amarilla de las 20 uñas, sin hiperqueratosis subungueal (fig. 2). No existía separación entre la lámina y el lecho ungueal distales. La lúnula estaba ausente. Tampoco se apreciaba perionixis en manos ni pies, ni lesiones compatibles con tinea pedis interdigitalis. No refería antecedente de traumatismo en las uñas. El cabello era normal y no presentaba coloración amarillenta en piel ni conjuntivas. La paciente tenía buen estado general. Estaba afebril y eupneica, con buen estado de hidratación.
Se realizó analítica general, incluidos hemograma, estudio de la función hepática y renal, marcadores tumorales, proteinograma y VSG, siendo todos los parámetros normales. El cultivo para hongos de la lámina ungueal fue negativo. La radiografía de tórax no aportó hallazgos significativos.
Con la clínica y exploraciones complementarias se diagnostica a la paciente de síndrome de las uñas amarillas.
Iniciamos itraconazol a dosis de 400mg/día en ciclos de 7 días al mes, 3 ciclos. Tras el tercer ciclo, se apreció mejoría proximal de la afectación ungueal y recuperación de la velocidad de crecimiento ungueal en todas las uñas. Los síntomas pulmonares no presentaron ninguna mejoría. No se desarrolló, en ningún momento, linfedema en extremidades inferiores ni superiores.
ComentarioDescrito por primera vez en 1964 por Samman y White, el síndrome de las uñas amarillas es una enfermedad poco frecuente. Está definida por la tríada de uñas amarillas, linfedema primario y enfermedad pleuropulmonar crónica. Se acepta la presencia de 2 de estos 3 criterios como diagnóstico de la enfermedad, ya que la presencia de los 3 simultáneamente se cumple tan solo en un 30% de los casos1.
Aunque aún no se ha aclarado la etiología de esta entidad, la mayoría de los autores coinciden en señalar una ausencia o mal funcionamiento de los vasos linfáticos como causa del síndrome2,3. La idea de una alteración funcional viene apoyada por la posibilidad de resolución espontánea de la enfermedad. Pero también se han postulado otras posibles causas como alteraciones estructurales consistentes en vasos linfáticos hipoplásicos o enfermedad capilar con pérdida de proteínas al intersticio4, esta última teoría parece apoyada por la reciente asociación del síndrome con niveles bajos de proteínas séricas y por la presencia de signos de enfermedad capilar en la capilaroscopia ungueal.
La mayoría de las opiniones descartan una base genética del síndrome1 aunque se ha descrito historia familiar en algunos casos aislados5.
El síndrome de las uñas amarillas suele tener una presentación tardía (quinta década de la vida) siendo raros los casos infantiles6. Como signo más característico, las uñas presentan coloración amarillenta, y típicamente suele haber detención o disminución del crecimiento ungueal a menos de 0,25mm/semana (crecimiento normal: 0,5-2mm/semana). Las uñas presentan aumento de la curvatura transversal y longitudinal. Habitualmente hay ausencia de lúnula y de cutícula. La afectación ungueal aparece en el 99% de los casos, siendo el primer síntoma en aparecer en uno de cada 3 pacientes.
El linfedema puede aparecer hasta en dos tercios de los pacientes4 y suele ser de extremidades inferiores pero también puede aparecer en extremidades superiores e incluso en párpados.
La afectación pleuropulmonar más característica es el derrame pleural, que es normalmente la última manifestación del síndrome de las uñas amarillas. Presenta un patrón de exudado, ya sea de origen idiopático, o secundario a infección o quilotórax. Es típico que el líquido pleural tenga una gran concentración de linfocitos. La afectación pulmonar puede manifestarse también en forma de bronquitis de repetición, bronquiectasias y tos crónica, esta puede ser la forma de manifestarse hasta en un 56% de los pacientes4. La frecuente asociación de esta enfermedad con rinosinusitis ha hecho que se haya llegado a proponer esta como parte del síndrome7.
El diagnóstico es clínico7, por lo que no son necesarias pruebas complementarias para el diagnóstico. Pero un síndrome de las uñas amarillas requiere hacer cribado de enfermedad asociada donde se incluyan tuberculosis, VIH, síndrome nefrótico, enfermedad tiroidea o artritis reumatoide, toma de fármacos (penicilamina) y neoplasias.
Esta última asociación se ha hecho con tumores pancreáticos, mama y vesícula biliar pero sin reunir criterios para llegar a ser considerado como un auténtico síndrome paraneoplásico. Se podría poner en duda incluso esta asociación puntual a tumores debido a la gran separación en el tiempo entre el síndrome y la enfermedad neoplásica y a los pocos casos descritos, que podrían ser meramente casuales1. Por todo esto, las pruebas complementarias para descartar neoplasia subyacente se limitarían a pacientes cuya anamnesis y exploración nos indiquen esta posibilidad, pero no se harían de forma sistemática.
El diagnóstico diferencial incluye la onicomicosis, donde la afectación ungueal tiene un desarrollo lento, en semanas o meses, con afectación inicial de unas uñas y posterior extensión a las demás; liquen plano, que presenta mayor onicodistrofia y que puede acompañarse de lesiones de liquen plano en el resto de la piel y de las lesiones ungueales secundarias a medicamentos, donde la historia clínica nos dará la clave. La infección por Pseudomonas presenta una coloración más verdosa, de desarrollo más rápido y en pacientes con manos habitualmente expuestas a la humedad.
En todo caso, la afectación de las 20 uñas a la vez, con detención de su crecimiento, es un dato característico que nos orientará de forma inequívoca a este síndrome.
En el tratamiento de las uñas amarillas se ha propuesto el uso de itraconazol en pulsos de 400mg/día, una semana al mes, tres ciclos8. También se ha utilizado vitamina E tópica, vitamina E sistémica y suplementos de Zn2 con resultados variables. En algunas series más de la mitad de los pacientes presentaron curación ungueal a pesar de no recibir tratamiento específico4. Esta resolución espontánea es más rara si hablamos del linfedema o de la enfermedad pulmonar.
El linfedema se maneja con drenaje linfático, dieta baja en sal y diuréticos9.
La enfermedad pulmonar se puede beneficiar de medidas de higiene broncopulmonar (drenaje postural), corticoides inhalados y antibióticos en las reagudizaciones. A veces puede llegar a precisar toracocentesis (un 40% de los pacientes con síndrome de las uñas amarillas)4, pleurodesis o derivación pleuroperitoneal10 para el control de los derrames pleurales.
El cuidado de la función respiratoria adquiere gran importancia ya que un buen control de las manifestaciones pulmonares se ha asociado a una mejoría de los signos ungueales y del linfedema9. A largo plazo, un alto porcentaje de pacientes permanecerá con síntomas pulmonares aunque lo habitual es que estos no presenten empeoramiento progresivo sino estabilización.
En líneas generales el tratamiento no es muy fructífero, siendo las respuestas muy variables. Nuestro caso respondió al itraconazol pero, al igual que en casos previamente publicados, no podemos saber si la curación se debe al tratamiento administrado o simplemente a la evolución natural de la enfermedad.
Exponemos este caso por el interés de una enfermedad que puede diagnosticarse de forma fácil y precisa si conocemos los signos clínicos, especialmente la afectación ungueal que, al ser tan característica, nos orientará rápidamente al diagnóstico de un proceso patológico de baja prevalencia.