Las lentes de contacto blandas son una buena alternativa al uso de gafas para la corrección de defectos refractivos. Sin embargo, un mal uso puede asociarse a complicaciones. La manipulación incorrecta, la mala higiene o el sobreuso de dichas lentes pueden producir mala tolerancia, inflamación ocular e incluso secuelas visuales. En esta revisión se describen las complicaciones más frecuentes, y también las más graves, de tipo infeccioso y no infeccioso asociadas al uso de lentes de contacto blandas, así como las recomendaciones para su correcto uso.
Soft contact lenses are a good alternative to the use of glasses for the correction of refractive defects. However, improper use can be associated with complications. Incorrect handling, poor hygiene, or over-use of the lenses can lead to poor tolerance, eye inflammation, and even visions sequelae. In this review, the most common and also the most serious are described, including the infectious and non-infectious complications associated with the use of soft contact lenses, including recommendations for their correct use.
Se estima que aproximadamente 140 millones de personas usan lentes de contacto (LC), también llamadas lentillas, para la corrección de defectos refractivos1. Las más usadas son las blandas en comparación con las LC rígidas, que suelen reservarse para la corrección de astigmatismos irregulares. Hasta el 89% de los nuevos usuarios de LC en el mundo se inclinan por las blandas; en España, el porcentaje es similar2.
Las LC blandas pueden ser de hidrogel o silicona. Las LC de hidrogel aparecieron en torno a los años 70 y tienen una base de 2-hidroximetacrilato3. Su principal problema es que la deficiente oxigenación corneal de este material puede causar neovascularización corneal, edema e intolerancia. Esto motivó la aparición de las primeras LC de silicona, en torno a los años 90, que mejoraban el paso de oxígeno a través de ella. Sin embargo, el contenido de agua es menor en las LC de silicona, lo que las hace ser más rígidas y generalmente menos cómodas para el usuario3.
Para promover un buen uso de las LC y minimizar el riesgo de aparición de complicaciones es esencial la instrucción en su uso e información de los riesgos asociados. Una buena educación es importante tanto en aquellas personas que se inician en el uso de las LC como en aquellas que ya llevan tiempo. Además de promover un uso correcto, es importante conocer los diferentes tipos de complicaciones, posibles secuelas y su manejo terapéutico para que el uso de LC sea lo más seguro posible.
Complicaciones de tipo no infecciosoIncomodidad y sequedadEl malestar y el ojo seco son la queja más frecuente entre los usuarios de LC blandas. Se trata de un malestar continuo o intermitente que puede afectar a casi la mitad de los usuarios. Este malestar limita el uso de las LC en el 20% de los casos, e incluso un 10% de los usuarios sintomáticos llega a abandonar las LC de manera definitiva1,4,5.
El uso de LC puede inducir la aparición de sequedad ocular al reducir la estabilidad de la película lagrimal y, en consecuencia, aumentando su evaporación6. El material y forma de la LC, horas de uso, estado de la superficie ocular, humedad y temperatura ambiental, toma de medicaciones, edad, género y enfermedades concomitantes son factores que favorecen la sequedad asociada a LC blandas4.
La lubricación de la superficie ocular con lágrima artificial es esencial para prevenir y tratar estos síntomas. Hasta un 90% de los usuarios de LC con ojo seco refieren mejoría con lubricación5. En el 10% restante suele haber algún otro factor asociado que agrava la sintomatología: medicación tópica (colirios con conservantes), coexistencia de conjuntivitis alérgica, blefaritis o disfunción de las glándulas de Meibomio palpebrales, lesiones conjuntivales sobreelevadas (pinguécula y pterigión) o lesiones corneales (nódulos de Salzmann, distrofias o erosiones recidivantes)4. La anamnesis y exploración cuidadosa pueden ser la clave en los casos de evolución tórpida a pesar del tratamiento.
Hipoxia cornealLa córnea es una estructura avascular que requiere ser transparente para llevar a cabo su función refractiva y visual7. Necesita de la lágrima para nutrirse, oxigenarse y desechar productos metabólicos8. El uso de LC interfiere con la lágrima y con su función, pudiendo inducir hipoxia corneal7. Por otro lado, las LC blandas, por su diámetro, cubren córnea, limbo y conjuntiva perilímbica, creando un ambiente hipóxico a nivel de las células madre límbicas, especialmente las de hidrogel7–9. Los usuarios con alta miopía o alto astigmatismo, debido a la morfología de su córnea y/o a la particular forma de las LC que requieren, son más susceptibles de sufrir hipoxia corneal10.
La hipoxia corneal conduce a la aparición de hiperemia límbica, edema y adelgazamiento corneal que puede derivar en la aparición de neovascularización corneal en los casos más severos8. Se ha descrito el uso de LC blandas como el factor de riesgo más importante para la aparición de neovasos corneales (implicadas hasta en el 33% de los casos)7.
Cambiar el tipo de LC a una que presente mayor permeabilidad al oxígeno es una buena opción en aquellos pacientes con signos de hipoxia corneal. Ante cuadros más evolucionados con neovascularización progresiva, debe interrumpirse el uso de LC. En los casos más graves de neovascularización activa los antiangiogénicos (intraestromales corneales o subconjuntivales), los corticoides tópicos y antiinflamatorios no esteroideos tópicos están indicados4.
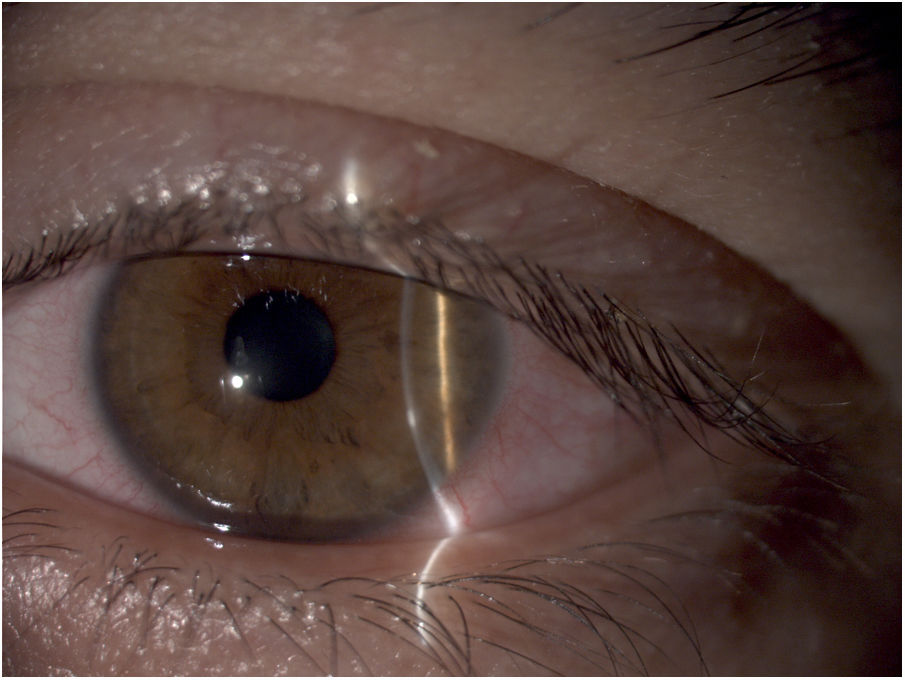
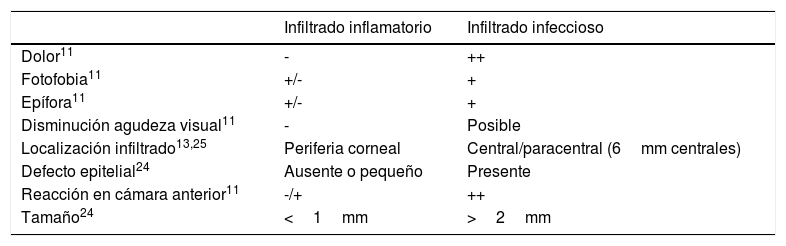
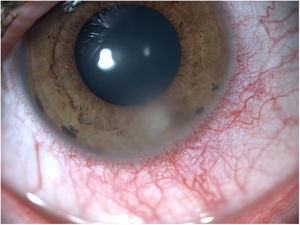
Infiltrados estérilesÚlceras periféricas relacionadas con lentes de contactoLas úlceras periféricas consisten en un defecto epitelial en la zona perilímbica de la córnea acompañado de un infiltrado estéril en estroma corneal anterior8. Su etiología está relacionada con hipersensibilidad a agentes microbianos, sobre todo bacterias grampositivas que colonizan el borde palpebral o las LC como Staphylococcus aureus8. En el contexto de una erosión epitelial, las toxinas y agentes inmunógenos penetran en la córnea, favoreciendo la aparición del infiltrado4.
Los principales síntomas son sensación de cuerpo extraño, molestias, fotofobia y epífora, aunque hasta un 50% de los pacientes pueden ser asintomáticos11,12. Los infiltrados suelen ser redondeados, menores a 1,5mm y de color blanco-grisáceo, acompañados de hiperemia conjuntival localizada y mínima reacción inflamatoria en la cámara anterior del ojo (fig. 1)4,11,12.
El tratamiento pasa por abandonar temporalmente las LC hasta la resolución del cuadro (de 3 a 14 días) y lágrima artificial, que actuará lubricando y diluyendo la toxina o antígeno responsable del cuadro. Algunos casos requieren corticoides tópicos y colirio de antibiótico profiláctico12. Un 10-25% de pacientes presentan episodios de repetición, por lo que sería apropiado tomar medidas preventivas como el tratamiento de la blefaritis concomitante con higiene palpebral12,13.
Ojo rojo agudo relacionado con las lentes de contactoSe trata de una reacción inflamatoria de la córnea y conjuntiva en contexto de regímenes extensos de uso (especialmente dormir con ellas puestas)8. No se trata de una patología infecciosa, sino de una reacción de hipersensibilidad a endotoxinas liberadas por bacterias gramnegativas y grampositivas que colonizan las LC8,13. Los pacientes suelen presentar hiperemia conjuntival unilateral e infiltrados corneales periféricos sin defecto epitelial asociado, refiriendo habitualmente dolor, fotofobia y epífora13.
Dormir con las LC puestas y LC demasiado apretadas favorecen la aparición de ojo rojo agudo asociado a LC. Los párpados cerrados producen un ambiente proinflamatorio controlado que protege al ojo de infecciones. De manera fisiológica hay un aumento de neutrófilos, activación del sistema de complemento e incremento en la secreción de IgA, plasmina y albúmina. La presencia de la LC causa una alteración de este proceso, produciendo un contacto excesivo y prolongado entre los leucocitos y el epitelio y absorción de plasmina por parte de la lente13. Este proceso, junto a la hipoxia, que se agrava al cerrar los párpados, contribuye a la aparición del ojo rojo agudo asociado a LC13.
El tratamiento requiere del descanso temporal de las LC, lágrima artificial y seguimiento hasta la resolución del cuadro. En los casos más severos, el tratamiento con corticoides tópicos y colirio de antibiótico profiláctico puede ser necesario.
Queratopatía arqueada superiorSe describe como queratopatía arqueada superior al defecto epitelial corneal superior perilímbico de unos 0,1-0,3mm de ancho y 2-5mm de longitud acompañado de queratopatía punteada superficial adyacente de manera unilateral o bilateral asimétrica4,14. Aparece en el 0,2-4,5% de los usuarios de LC blandas en torno a las 8 semanas tras iniciar o cambiar de LC y se asocia con mayor frecuencia al sexo masculino, mayores de 40-45 años, córneas curvadas, hipoxia, deshidratación, lentes de silicona y a la fricción mecánica4,8,15. Los síntomas (sensación de cuerpo extraño, irritación) aparecen el 7% de los pacientes, permaneciendo la gran mayoría asintomáticos4,16.
El tratamiento consiste en abandonar las LC mientras persista el defecto epitelial (de 1 a 7 días) y lubricación con lágrima artificial4,14. Un 63% de los pacientes presentan un segundo episodio y hasta un 13% recurrencias a pesar de tratamiento profiláctico (lubricación), cambio de hábitos y/o cambio de tipo de lente16. Debido a su naturaleza mayoritariamente asintomática y su posible recurrencia, es necesario el seguimiento de estos pacientes15.
Reacciones tóxicasLos pacientes usuarios de LC pueden presentar reacciones tóxicas, que son, en mayor medida, debidas a los conservantes de las soluciones desinfectantes de limpieza de las LC. El más conocido es el thiomersal (también conocido como timerosal), aunque también tiene una importancia especial el cloruro de benzalconio o el peróxido de hidrógeno8,17,18. Generalmente se producen reacciones de hipersensibilidad retardada y deficiencia de células límbicas8,17.
Los síntomas son inespecíficos e incluyen intolerancia al uso de LC, fotofobia, epífora y dolor. Clínicamente aparece hiperemia conjuntival progresiva y en la córnea: conjuntivalización, neovascularización, infiltrados y tinción8,17–19.
El tratamiento consiste en evitar el tóxico: usar soluciones libres de thiomersal, realizar un buen aclarado si se aplica peróxido de hidrógeno para la desinfección o cambio de LC a diarias desechables.
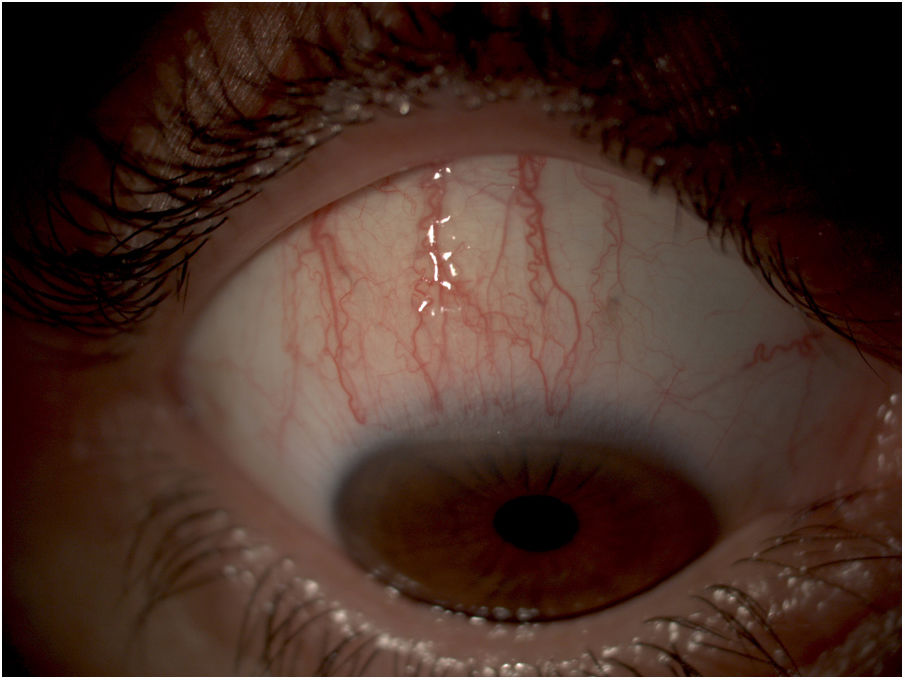
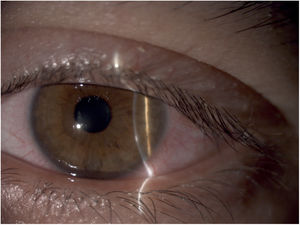
Queratoconjuntivitis límbica superiorLa queratoconjuntivitis límbica superior es una enfermedad de etiología desconocida caracterizada por inflamación de la conjuntiva superior y de la córnea. En la conjuntiva superior existe una reacción papilar de pequeño tamaño, engrosamiento e hiperemia. En la córnea la inflamación se manifiesta como filamentos y queratopatía punteada superficial (fig. 2)1.
La etiología no es del todo conocida, se ha relacionado con mecanismos de tipo infeccioso, inmunológico, mecánico y ojo seco (presente hasta en el 25% de los casos). La hipótesis más aceptada actualmente asocia la laxitud de la conjuntiva bulbar superior (de forma congénita o senil), a movimientos constantes por la apertura y cierre palpebral que favorecen una irritación mecánica crónica cuando se usa LC blandas20. Los signos y síntomas más frecuentes son sensación de cuerpo extraño, hiperemia, fotofobia y secreción mucoide. Es más frecuente en mujeres entre los 30-55 años y de forma bilateral asimétrica4.
El tratamiento va encaminado a corregir la irritación mecánica por la conjuntiva laxa: aplicación local de 0,5-1% de nitrato de plata cada 4-6 semanas, crioterapia local, resección (o termocauterización) de la conjuntiva bulbar superior u oclusión ocular asociada a acetilcisteína y palmitato de retinol (vitamina A) tópicos20,21.
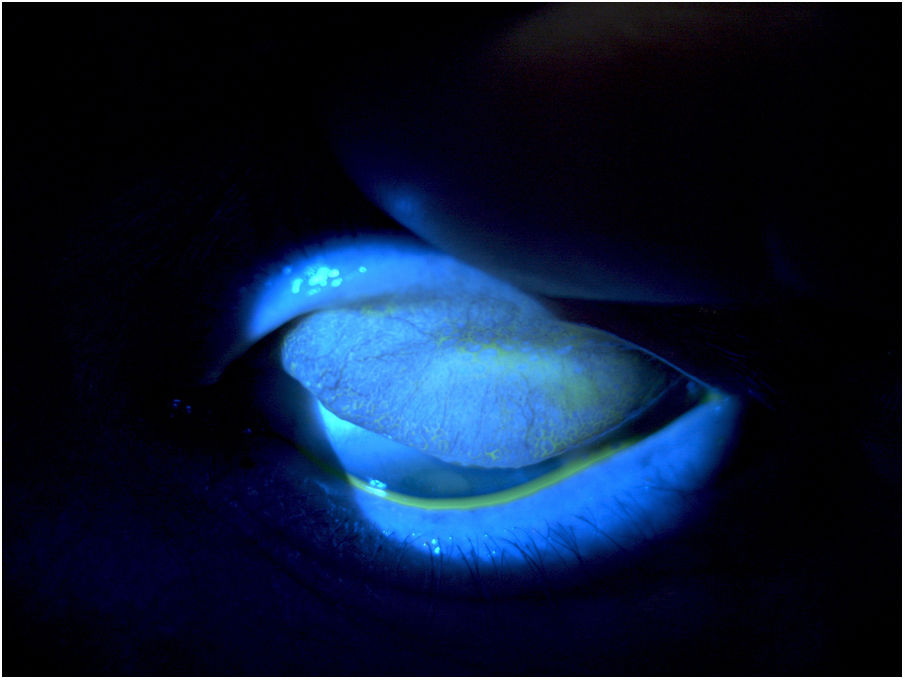
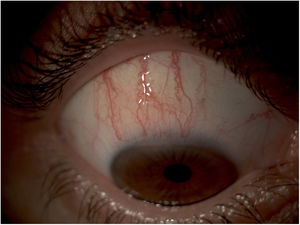
Conjuntivitis papilar giganteLa conjuntivitis papilar gigante, también conocida como conjuntivitis papilar inducida por LC, es una complicación muy frecuente del uso de LC4 (fig. 3). La incidencia de esta alteración se sitúa entre un 1,5-47,5% dependiendo de las series, siendo menos frecuente en usuarios de LC desechables de un solo uso. Como posibles causas encontramos la etiología mecánica y antecedentes de atopia. Los pacientes que presentan esta afección refieren sensación de quemazón, hiperemia, secreción y disminución de la tolerancia a las LC1,4.
En estadios iniciales suele bastar con lubricación con lágrimas artificiales y seguir las correctas normas de uso de las LC. En caso contrario, se deberá interrumpir el uso de LC hasta el cese de los síntomas o cambiar a LC de uso diario. En las formas de tipo generalizadas y/o recurrentes está indicado el uso de fármacos estabilizadores de mastocitos como el cromoglicato sódico tópico1.
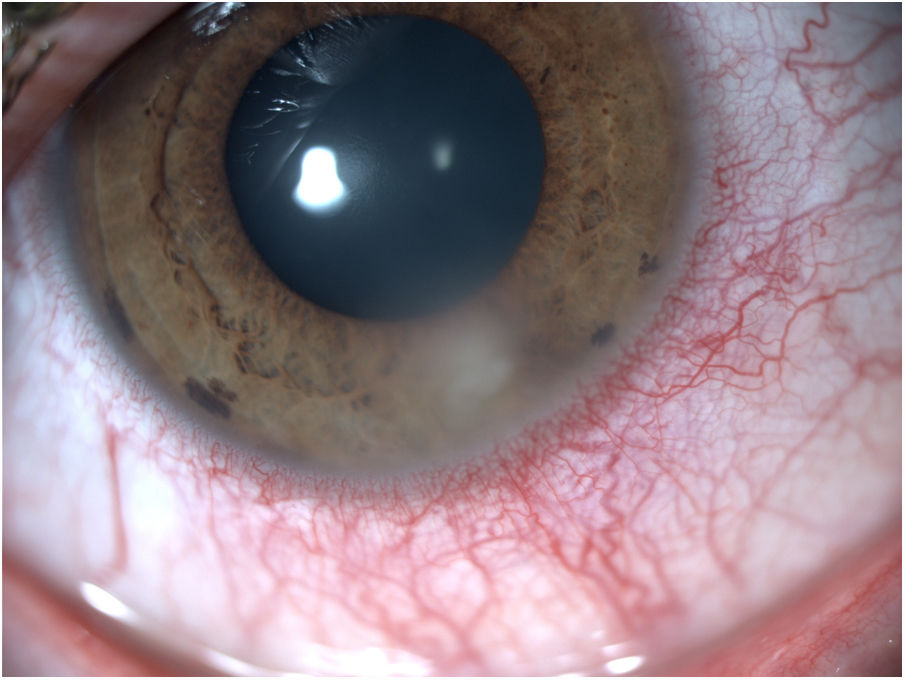
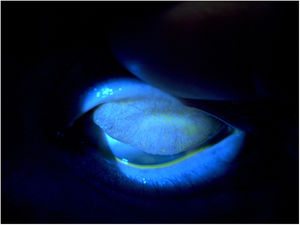
Complicaciones de tipo infecciosoQueratitis infecciosasLa queratitis infecciosa es una complicación poco frecuente pero temible en los usuarios de LC. El factor de riesgo más importante para la aparición de queratitis infecciosa es el uso de LC, ya que la hipoxia, el microtraumatismo generado por las LC y la contaminación de estas contribuyen a su aparición4. Más del 50% de los estuches y hasta un 30% de las soluciones de LC se encuentran contaminados22. Se ha descrito que la mitad de las LC en usuarios asintomáticos están colonizadas por microorganismos, principalmente estafilococos coagulasa negativo, aunque un 10% de los usuarios asintomáticos están colonizados por bacterias gramnegativas22. No se ha demostrado que las LC diarias desechables (por su recambio constante) ni las de silicona (por provocar menor hipoxia), se asocien a menor incidencia de queratitis infecciosa, aunque las queratitis infecciosas en usuarios de LC diarias desechables tienden a ser menos severas y con menos secuelas23.
Los principales síntomas son dolor, fotofobia y disminución de la agudeza visual11. Es frecuente encontrar defecto epitelial con un infiltrado estromal blanquecino, edema corneal y reacción inflamatoria en cámara anterior que puede llegar a producir hipopión (fig. 4). Su principal diagnóstico diferencial es el infiltrado de tipo inflamatorio (tabla 1), y el diagnóstico definitivo requiere de cultivos de muestras corneales, de la LC y del estuche4.
Diferencias clínicas entre infiltrados de origen inflamatorio e infeccioso
| Infiltrado inflamatorio | Infiltrado infeccioso | |
|---|---|---|
| Dolor11 | - | ++ |
| Fotofobia11 | +/- | + |
| Epífora11 | +/- | + |
| Disminución agudeza visual11 | - | Posible |
| Localización infiltrado13,25 | Periferia corneal | Central/paracentral (6mm centrales) |
| Defecto epitelial24 | Ausente o pequeño | Presente |
| Reacción en cámara anterior11 | -/+ | ++ |
| Tamaño24 | <1mm | >2mm |
Las bacterias son la etiología más frecuente de la queratitis infecciosa; su incidencia se sitúa en 2 casos cada 10.000 usuarios de LC. Aunque la colonización de LC es mayoritariamente por estafilococos coagulasa negativos, el 70% de las queratitis bacterianas lo son por gramnegativos, siendo Pseudomonas spp. el más común4–9.
La queratitis por Acanthamoeba spp. es poco frecuente pero con secuelas potencialmente graves. Se relaciona con el contacto con agua contaminada: guardar las LC en agua, manipular las LC con las manos mojadas o aclarar el estuche con agua de grifo8. El 85% de los casos están relacionados con el uso de LC y se estima su incidencia en 1-33 casos por un millón de usuarios de LC4. Característicamente los pacientes presentan dolor desproporcionado a los hallazgos clínicos, fotofobia, infiltrado en anillo, defecto epitelial y perineuritis radial4. El protozoo coloniza el estuche de las LC y las LC a través de agua, causando posteriormente la infección.
Hasta un 21% de las queratitis fúngicas se asocian a LC4. Son factores de riesgo los antecedentes de un traumatismo ocular con material vegetal, tratamiento con corticoides o enfermedades sistémicas con diminución de la inmunidad4. Clínicamente, los infiltrados suelen ser grisáceos de bordes poco definidos y con lesiones satélite, aunque estas características no permiten el diagnóstico diferencial etiológico.
El pronóstico visual está muy relacionado con la celeridad en el diagnóstico y la instauración del tratamiento. Hasta un 15% de pacientes pueden perder 2 o más líneas de visión, por lo que es importante conocer el manejo de la patología8. Ante la sospecha de queratitis infecciosa, debe interrumpirse el uso de LC e iniciar tratamiento antibiótico empírico que cubra bacterias tanto grampositivas como gramnegativas con el objetivo de erradicar el microorganismo y controlar la inflamación8. En pequeños infiltrados periféricos puede ser suficiente la monoterapia con fluoroquinolonas, mientras que tendremos que recurrir a colirios reforzados de vancomicina y ceftazidima en casos más agresivos4. Una vez el antibiograma está disponible, el tratamiento se ajusta al antibiótico más adecuado.
El tratamiento de la queratitis por Acanthamoeba spp. va encaminado a erradicar quistes y trofozoítos, con fármacos como clorhexidina, polyhexamethylenebiguanida, biguanida y diamidina4,8.
El colirio ciclopléjico es útil para disminuir el dolor secundario al espasmo ciliar en las queratitis infecciosas, evitar la aparición de sinequias y minimizar la reacción inflamatoria de la cámara anterior del ojo, disminuyendo la permeabilidad vascular de los vasos uveales anteriores8.
El tratamiento con doxiciclina oral es útil para prevenir el «melting» o necrosis corneal. Una vez controlada la infección, la introducción de corticoides tópicos se relaciona con mejores resultados en agudeza visual a corto plazo, sobre todo en aquellos pacientes con lesiones centrales y marcada inflamación8.
Recomendaciones para usuarios de lentes de contacto blandasLas LC son una opción segura para la corrección de defectos refractivos cuando se respetan las más esenciales medidas de higiene y pautas de uso23. Es importante informar bien a la persona que se inicia en el uso de las LC sobre su manipulación y horas de uso, y también revisar y reeducar a aquellas personas que sufren o han sufrido algún tipo de complicación. Explicar los riesgos y los motivos de las precauciones permite que el usuario sea más consciente de los cuidados que debe llevar a cabo26.
Como reglas generales a explicar están las siguientes:
- •
Evitar regímenes extensos de uso: previene aparición de infiltrados inflamatorios estériles y de hipoxia corneal8.
- •
Buena higiene de manos y buen secado antes de manipular las LC.
- •
No dormir con las LC.
- •
Evitar el contacto de las LC con agua: implica no bañarse con ellas ni guardarlas en recipientes con agua4.
- •
Seguir las normas recomendadas de reemplazo de las LC, así como cambiar el estuche cada 1-3 meses. No seguir estas pautas es la causa de hasta el 62% de los casos de queratitis infecciosa8.
- •
Evitar el uso de soluciones desinfectantes con thiomersal, sobre todo en pacientes con historia de atopia, que tienen mayor predisposición a sufrir reacciones tóxicas. En caso de usar sistemas de conservación basados en peróxido de hidrógeno, es importante explicar que se necesita un buen aclarado antes de usarlas. También es recomendable usar desinfectantes con agentes acanthamoebicidas (polyhexamethylenebiguanida o sistemas basados en peróxido de hidrógeno).
- •
Tratar la patología de superficie ocular que pueda presentar el usuario, como la sequedad o la blefaritis.
- •
Evitar el tabaco, ya que aumenta la probabilidad de tener infiltrados, tanto de tipo inflamatorio como infeccioso8.
Es importante conocer los síntomas de alarma para acudir al oftalmólogo de forma urgente, de manera que se puedan reducir secuelas en caso de presentar alguna complicación potencialmente grave. Síntomas como dolor intenso, disminución de agudeza visual o importante fotofobia deben alertar al paciente.
ConclusiónEl uso de LC blandas presenta complicaciones en una frecuencia y grado de severidad variada: lo más habitual es encontrar síntomas de incomodidad y sequedad que pueden ser un factor de riesgo para complicaciones menos frecuentes pero más severas. Lo más urgente ante una compilación por LC es descartar patología infecciosa, que puede dejar secuelas visuales irreversibles. Por este motivo, muchas veces a pesar de tener alta sospecha de etiología inflamatoria se da cobertura antimicrobiana empírica. En los casos de una cierta severidad, debe realizarse seguimiento hasta la resolución del cuadro.
La clave para evitar complicaciones asociadas al uso de LC es la correcta educación en el manejo, higiene y pauta de uso. Insistir en medidas preventivas y en la educación del usuario de las LC blandas permite que su uso sea seguro y confortable.
Se ha contado con el consentimiento del paciente y se han seguido los protocolos de los centro de trabajo sobre tratamiento de la información de los pacientes.
FinanciaciónNo existe fuente de financiación.
Conflicto de interesesNinguno.