La enfermedad pulmonar obstructiva crónica (EPOC) está considerada un problema de salud pública, afectando al 10,2% de la población española entre los 40 y 80 años. Muchos pacientes no realizan bien la técnica inhalatoria. La tasa de error varía entre el 50-80% según el dispositivo estudiado. Se ha demostrado cómo las intervenciones educativas disminuyen estos valores.
ObjetivoDeterminar si una intervención educacional grupal es superior a una individual o a un abordaje habitual en estos pacientes, en función de calidad de vida mediante puntuación total del COPD Assessment Test (CAT), de adhesión al tratamiento, exacerbaciones y hospitalizaciones.
Material y métodosEnsayo clínico controlado aleatorizado por cluster, multicéntrico y multidisciplinar, con tres ramas (intervención habitual, intervención individual e intervención grupal), de una cohorte de enfermos con EPOC. Se recogieron datos sociodemográficos, factores de riesgo y de distintos cuestionarios (CAT, BODEx, Barthel, Lawton y Brody). Se ha realizado análisis descriptivo de variables cualitativas y cuantitativas, así como regresión lineal múltiple.
ResultadosSe incluyeron cuarenta y nueve pacientes de edad media de 69,08 años (DE 1,26). Se observaron diferencias significativas en el CAT en los distintos grupos de intervención según el nivel de gravedad BODEx. La proporción de pacientes que realizan la técnica inhalatoria correcta fue menor significativamente al inicio del estudio y el número de exacerbaciones fue menor tras la intervención. Además, el número de exacerbaciones e ingresos hospitalarios disminuyeron.
ConclusionesSe obtuvieron mejores resultados con la técnica habitual y con la individual. Encontrándose una disminución en número de exacerbaciones, hospitalizaciones, puntuación CAT y técnica inhalatoria post-intervención.
Chronic obstructive pulmonary disease (COPD) is considered a public health issue which affects 10.2% of Spanish population between 40 and 80 years of age. Many patients do not perform well the inhalation technique. Error rates vary between 50-80% depending on the device under study. These values haven been proven to decrease with educational interventions.
ObjectiveTo ascertain whether a group educational intervention is superior to an individual intervention or to a conventional approach in these patients as regards quality of life measured by means of the total score of the COPD Assessment Test (CAT),of adherence to treatment, exacerbations and hospitalizations.
Material and methodsA multicenter, multidisciplinary cluster-randomized controlled clinical trial with three branches (conventional intervention, individual intervention and group intervention) in a cohort of COPD-patients. Sociodemographic data and risk factors were collected and several questionnaires were completed (CAT, BODEx, Barthel, Lawton y Brody). A descriptive analysis of qualitative and quantitative variables and a multiple linear regression were conducted.
Outcomes149 patients of average age 69.08 (SD 1.26). Significant differences were observed in CAT in the different intervention groups according to the level of severity on BODEx. The rate of patients performing well the inhalation technique was significantly lower at the beginning of the study and the number of exacerbations was lower after the intervention. Last year's exacerbations were linearly related to post-intervention suffering.
ConclusionsBetter results are obtained using the traditional and individual interventions. There is a decrease in number of exacerbations, hospitalizations, CAT score and post-intervention inhalation technique.
La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad prevenible y tratable. Hay ciertos factores, genéticos o no, que predisponen su desarrollo y que elevan la morbilidad y mortalidad1. Está considerada un problema de salud pública importante, afectando al 10,2% de adultos españoles de 40 a 80 años (estudio EPI-SCAN)2. Debilita a los pacientes, con la consecuente discapacidad cada vez mayor y el empeoramiento de las exacerbaciones3.
Actualmente, es una de las cuatro enfermedades con mayor mortalidad del mundo. Anualmente produce alrededor de tres millones de muertes y se cree que en el año 2060 sea de 5,4 millones de muertes1,4,5.
El tabaco es el principal factor precipitante, pero también la contaminación ambiental y la ocupación doméstica favorecen la aparición de esta enfermedad multisistémica1,4,6.
La denominación de fenotipo se utiliza para referirse a formas clínicas de los pacientes con EPOC. La importancia de establecer estos fenotipos es que el tratamiento se dirigirá según las características propias de cada paciente, en lo que constituye un enfoque personalizado del tratamiento6-8.
En la atención del paciente con EPOC se han desarrollado diversas intervenciones que buscan promover la deshabituación tabáquica, fomentar la actividad física, la inmunización, adquirir conocimientos sobre la enfermedad y realizar correctamente el tratamiento farmacológico. Algunas intervenciones han sido propiamente farmacológicas y otras han integrado la educación al paciente y/o la rehabilitación respiratoria (RHR)4,9,10.
En los últimos tiempos se han desarrollado nuevos dispositivos y nuevas medicaciones que incrementan nuestras opciones a la hora de tratar, pero también aumentan nuestras dudas en el momento de elegir unos u otros. Elegir el dispositivo más adecuado para cada paciente y capacitarlo en su utilización son factores clave para el éxito y la adherencia de la terapia inhalada5,7.
La tasa de error en el uso de inhaladores varía entre el 50-80% según el dispositivo estudiado y se ha demostrado cómo las intervenciones educativas disminuyen estos valores11,12. La educación terapéutica (ET) por sí sola no tiene impacto en la utilización de recursos sanitarios y en el estado funcional del paciente, pero si se acompaña de otras intervenciones, los resultados son positivos7,10,13,14.
La EPOC presenta una baja adhesión terapéutica, con un cumplimiento entre el 29 y el 56%15, que genera un aumento de las exacerbaciones, del número de hospitalizaciones y de la mortalidad16. La repercusión, tal vez más evidente, de la baja adhesión es el fracaso terapéutico. Y, en consecuencia, un incremento del coste económico, sanitario y social por la repetición de pruebas diagnósticas, nuevos tratamientos o bajas laborales que, a menudo, el propio paciente solicita al no haberse resuelto su dolencia17.
Según una revisión Cochrane18, las intervenciones de autocuidado en pacientes con EPOC se asocian con una mejoría de la calidad de vida relacionada con la salud, una reducción de los ingresos hospitalarios y una mejoría en la percepción de disnea medida con la escala modificada del Medical Research Council (mMRC).
A pesar de que en la literatura científica se habla fundamentalmente de educación individual, también se debería hacer educación grupal, puesto que, además de reforzar la individual, mejora la función pulmonar y reduce las visitas a Urgencias19. Quizá por la complejidad y falta de tiempo en las consultas es mucho menos habitual en el medio sanitario20.
Ante la escasez de datos sobre el cumplimiento de la terapia inhalada en nuestro ámbito, y el interés tanto para los profesionales como para los pacientes21, nuestro estudio consisten en determinar si una intervención educacional grupal, realizada en los pacientes con EPOC, es superior en comparación a una individual y al abordaje habitual para este tipo de patología, en términos de mejora de calidad de vida relacionada con la salud y de adherencia al tratamiento, mediante puntuación total del CAT (COPD Assessment Test).
Material y métodosDiseño del estudioEnsayo clínico controlado aleatorizado por cluster, multicéntrico y multidisciplinar, con tres ramas, de una cohorte de enfermos con EPOC, en tres centros de salud del Área Sanitaria Sur de Córdoba, entre julio de 2017 y diciembre de 2018.
ObjetivosEl objetivo principal fue determinar si una intervención educacional grupal es superior a una individual y al abordaje habitual en pacientes con EPOC, en términos de mejora de calidad de vida relacionada con la salud, mediante puntuación total del COPD Assessment Test (CAT) y de adhesión al tratamiento.
Como objetivos secundarios nos planteamos cuantificar el número de exacerbaciones, ingresos hospitalarios y grado de conocimiento pre y postintervención, determinar el grado de dependencia (mediante el Índice de Barthel y el Índice de Lawton y Brody) y relacionar el grado de dependencia con el nivel de calidad de vida.
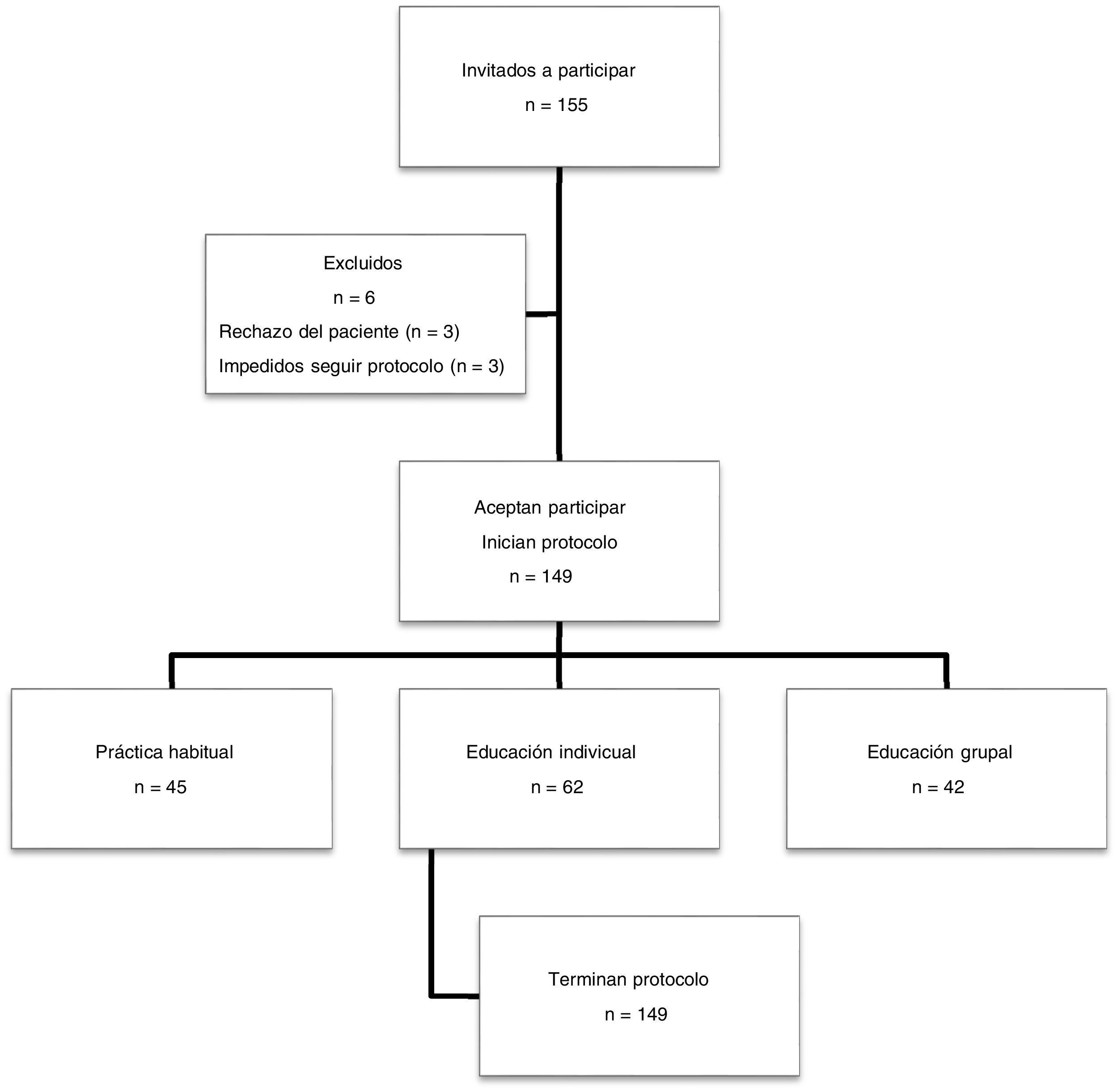
ParticipantesLos tres grupos de intervención fueron asignados de forma aleatorizada mediante conglomerados a los distintos centros de salud (unidad de aleatorización), para conseguir controlar el efecto de contaminación:
- •
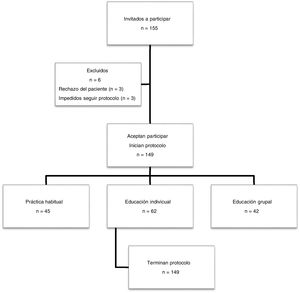
Intervención habitual: 45 sujetos. Grupo sin formación. Explicación breve del uso de inhaladores que se llevó a cabo en la consulta diaria de Atención Primaria.
- •
Intervención individual: 62 sujetos. Grupo autocontrol de la técnica (técnica en espejo). Se pidió al paciente que periódicamente realice la maniobra de inhalación frente a un espejo (explicando con anterioridad los pasos a seguir). El paciente fue instruido en consulta en el manejo de su dispositivo habitual, y se le entregó información gráfica en papel, extraída de la ficha técnica y prospecto del dispositivo y medicamento que aparece en la Agencia Española del Medicamento y Productos Sanitarios (AEMP).
- •
Intervención grupal: 42 sujetos. Consistió en talleres que se impartieron en tres jornadas vespertinas de una hora y media de duración por sesión.
- •
Estas sesiones constaron de una parte teórica durante treinta minutos:
- •
1ª sesión: ¿Qué es el EPOC?, ¿por qué se produce?, ¿cómo puede evitarse?, ¿qué tratamiento tiene
- •
2ª sesión: Uso de inhaladores presurizados más cámara de inhalación.
- •
3ª sesión: Inhaladores de polvo seco.
El resto del tiempo se dedicó a talleres prácticos con los distintos dispositivos que usan los pacientes, corrigiendo los errores (nos basaremos en las instrucciones del test de conocimiento previo).
Los sujetos participantes procedieron de listados del Proceso Asistencial Integrado (PAI) EPOC de los centros participantes, elegidos de forma aleatoria simple y que cumplían los criterios de inclusión: pacientes de ambos sexos diagnosticados con EPOC según GesEPOC6, además de estar incluidos en el PAI EPOC, edad comprendida entre 55-75 años y que estén estables de su enfermedad.
Se excluyó a los pacientes que presentaban deterioro cognitivo, enfermedad neurológica o enfermedad física o psíquica, dificultades con la comunicación que les impidiera seguir el protocolo del estudio.
Se contactó con los sujetos que cumplían los criterios de inclusión mediante llamada telefónica ofreciéndoles participar en el programa. La duración del seguimiento fue de un año desde el inicio de la intervención.
El estudio fue aprobado por el Comité de Ética e Investigación del Hospital Universitario Reina Sofía, Córdoba (informe favorable en Acta n° 263, ref. 3289) y para ser incluido el sujeto debió firmar un consentimiento informado.
Para conseguir una potencia del 80% en la detección de diferencias del CAT, mediante una prueba de ANOVA de un factor para muestras independientes, con un nivel de significación del 5% y, asumiendo un 10% de pérdidas, se precisaron 115 pacientes repartidos en los tres grupos de intervención.
Variables de estudio y medidas de evaluaciónSe recogieron los datos sociodemográficos, la exposición a sustancias de riesgo, cuestionario de evaluación de la EPOC (CAT), gravedad de EPOC (BODEx), número de ingresos hospitalarios, grado de dependencia (índice de Barthel), actividades instrumentales (índice de Lawton y Brody) y nivel de educación.
El impacto sobre la calidad de vida guarda una estrecha relación con las puntuaciones del CAT22. Éste es un cuestionario estandarizado, breve y sencillo para ser utilizado en la práctica clínica asistencial23,24. Consta de ocho preguntas que miden aspectos sobre la tos, expectoración, opresión torácica, disnea, actividades domésticas, autoconfianza, sueño y energía. Cada una puede ponderar entre 0 (mejor) y 5 (peor), con puntuación global entre 0 y 40 puntos. Siguiendo las indicaciones de la estrategia GOLD1, consideramos el impacto bajo de la enfermedad menor de 10 y alto con 10 o más puntos25.
Las fichas adaptadas del buscador de prospectos de medicamentos de la AEMPS (Agencia Española del Medicamento y Productos Sanitarios), sirvieron de control para comprobar de forma presencial la técnica inhalatoria correcta (https://www.aemps.gob.es/cima/fichasTecnicas.do?metodo=buscar).
La generalización del índice BODE es deficitaria en atención primaria, probablemente debido a la necesidad de realizar la prueba de marcha de seis minutos. Por este motivo, algunos autores han propuesto la sustitución de esta prueba de ejercicio (E del índice BODE) por el registro de las exacerbaciones graves (Ex de exacerbaciones graves), en lo que se denomina índice BODEx. Ambos índices muestran un elevado grado de correlación y similar capacidad pronóstica de mortalidad26. El nivel de gravedad se clasificó como: leve (0-2 puntos), moderada (3-4 puntos), grave (5-6 puntos) y muy grave (7-9 puntos).
La dependencia se estratifica según el índice de Barthel en independencia, dependencia leve (≥ 60), moderada (40-55), grave (20-35) o total (< 20). El índice de Lawton y Brody mide la capacidad para las actividades de la vida diaria, y según su puntuación la dependencia se clasifica como independencia (8 puntos), dependencia ligera (6-7 puntos), moderada (4-5 puntos), severa (2-3 puntos) o total (0-1 puntos).
Análisis estadísticoAnálisis descriptivo de las variables cualitativas (frecuencias relativas y porcentajes) y variables cuantitativas (medidas de tendencia central, dispersión y posición: media y DE). Comparación basal y final entre grupos mediante análisis bivariado de variable cualitativas con las pruebas de χ2 de Pearson, y cuantitativas con t Student para grupos independientes o ANOVA para medidas repetidas, previa comprobación de normalidad con el test de Kolmogorov-Smirnov. En caso de no normalidad se usaron pruebas no paramétricas, como el test de Wilcoxon o el de Kruskal-Wallis. Se realizó contraste de medias mediante t de Student para datos apareados para determinar el objetivo secundario (análisis de exacerbaciones). Se investigó la relación entre grado y dependencia (Índice de Barthel) y las actividades instrumentales (Índice de Lawton y Brody) con la calidad de vida (CAT) mediante regresión lineal simple.
Construimos un modelo de regresión lineal múltiple y regresión logística mediante el método de selección hacia adelante, ajustados por posibles variables de confusión.
Se consideraron estadísticamente significativos los valores de p < 0,05. Se calcularon los intervalos de confianza del 95% (IC 95%). Todo el análisis estadístico se hizo con el paquete estadístico G.Stat 2.0.1®.
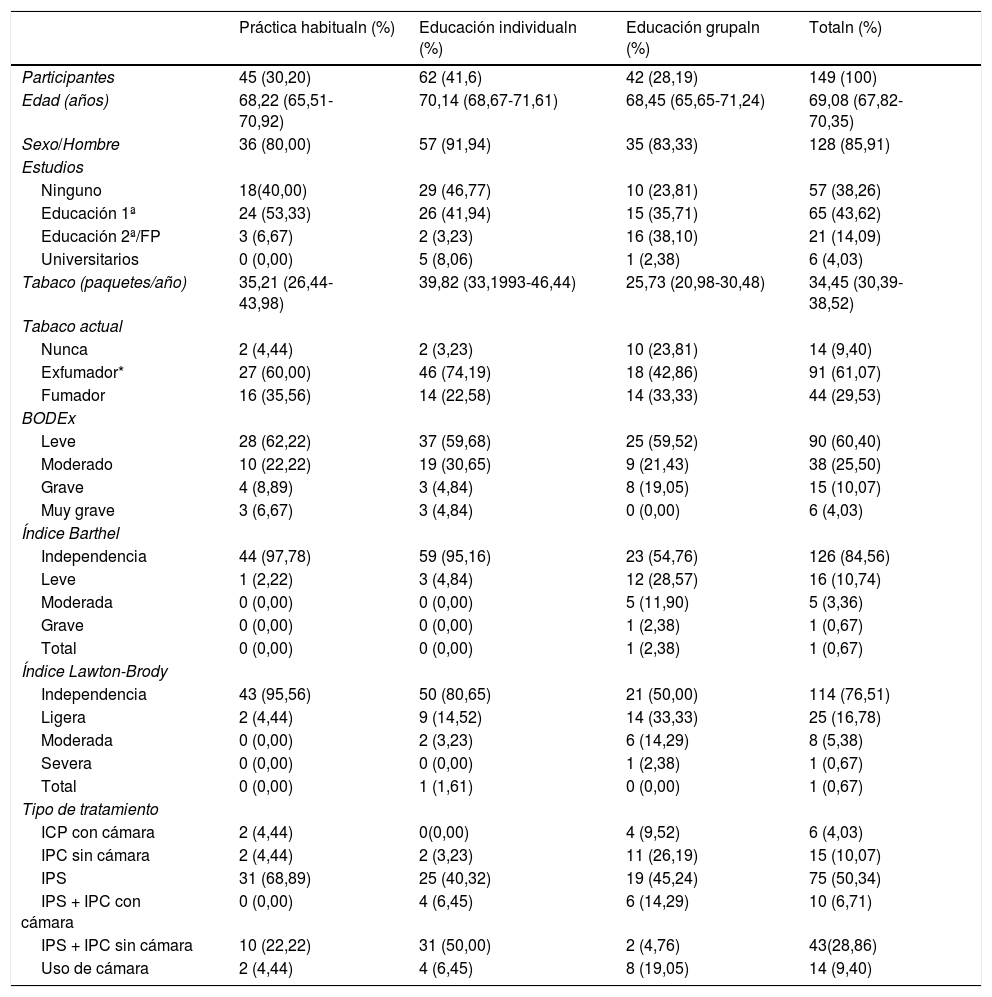
ResultadosCaracterísticas de los pacientesSe invitaron a participar a 155 pacientes con un diagnóstico confirmado de EPOC en su historia clínica, de los cuales seis fueron excluidos por rechazo o bien por imposibilidad de continuar con el estudio (fig. 1). De los 149 restantes, la gran mayoría eran varones (85,91%) y con una edad media de 69,08 (DE 1,26) años. Las características basales de los pacientes al iniciar el estudio se exponen en la tabla 1; son similares en los distintos grupos de intervención, a excepción del CAT y el consumo acumulado de tabaco, en las que se encontró significación estadística (p = 0,0046 y 0,0181, respectivamente), que fueron debidas exclusivamente al azar, y se tuvieron en cuenta en el análisis posterior como variables de confusión.
Características de los pacientes al iniciar el estudio
| Práctica habitualn (%) | Educación individualn (%) | Educación grupaln (%) | Totaln (%) | |
|---|---|---|---|---|
| Participantes | 45 (30,20) | 62 (41,6) | 42 (28,19) | 149 (100) |
| Edad (años) | 68,22 (65,51-70,92) | 70,14 (68,67-71,61) | 68,45 (65,65-71,24) | 69,08 (67,82-70,35) |
| Sexo/Hombre | 36 (80,00) | 57 (91,94) | 35 (83,33) | 128 (85,91) |
| Estudios | ||||
| Ninguno | 18(40,00) | 29 (46,77) | 10 (23,81) | 57 (38,26) |
| Educación 1ª | 24 (53,33) | 26 (41,94) | 15 (35,71) | 65 (43,62) |
| Educación 2ª/FP | 3 (6,67) | 2 (3,23) | 16 (38,10) | 21 (14,09) |
| Universitarios | 0 (0,00) | 5 (8,06) | 1 (2,38) | 6 (4,03) |
| Tabaco (paquetes/año) | 35,21 (26,44-43,98) | 39,82 (33,1993-46,44) | 25,73 (20,98-30,48) | 34,45 (30,39-38,52) |
| Tabaco actual | ||||
| Nunca | 2 (4,44) | 2 (3,23) | 10 (23,81) | 14 (9,40) |
| Exfumador* | 27 (60,00) | 46 (74,19) | 18 (42,86) | 91 (61,07) |
| Fumador | 16 (35,56) | 14 (22,58) | 14 (33,33) | 44 (29,53) |
| BODEx | ||||
| Leve | 28 (62,22) | 37 (59,68) | 25 (59,52) | 90 (60,40) |
| Moderado | 10 (22,22) | 19 (30,65) | 9 (21,43) | 38 (25,50) |
| Grave | 4 (8,89) | 3 (4,84) | 8 (19,05) | 15 (10,07) |
| Muy grave | 3 (6,67) | 3 (4,84) | 0 (0,00) | 6 (4,03) |
| Índice Barthel | ||||
| Independencia | 44 (97,78) | 59 (95,16) | 23 (54,76) | 126 (84,56) |
| Leve | 1 (2,22) | 3 (4,84) | 12 (28,57) | 16 (10,74) |
| Moderada | 0 (0,00) | 0 (0,00) | 5 (11,90) | 5 (3,36) |
| Grave | 0 (0,00) | 0 (0,00) | 1 (2,38) | 1 (0,67) |
| Total | 0 (0,00) | 0 (0,00) | 1 (2,38) | 1 (0,67) |
| Índice Lawton-Brody | ||||
| Independencia | 43 (95,56) | 50 (80,65) | 21 (50,00) | 114 (76,51) |
| Ligera | 2 (4,44) | 9 (14,52) | 14 (33,33) | 25 (16,78) |
| Moderada | 0 (0,00) | 2 (3,23) | 6 (14,29) | 8 (5,38) |
| Severa | 0 (0,00) | 0 (0,00) | 1 (2,38) | 1 (0,67) |
| Total | 0 (0,00) | 1 (1,61) | 0 (0,00) | 1 (0,67) |
| Tipo de tratamiento | ||||
| ICP con cámara | 2 (4,44) | 0(0,00) | 4 (9,52) | 6 (4,03) |
| IPC sin cámara | 2 (4,44) | 2 (3,23) | 11 (26,19) | 15 (10,07) |
| IPS | 31 (68,89) | 25 (40,32) | 19 (45,24) | 75 (50,34) |
| IPS + IPC con cámara | 0 (0,00) | 4 (6,45) | 6 (14,29) | 10 (6,71) |
| IPS + IPC sin cámara | 10 (22,22) | 31 (50,00) | 2 (4,76) | 43(28,86) |
| Uso de cámara | 2 (4,44) | 4 (6,45) | 8 (19,05) | 14 (9,40) |
IPC: inhaladores de cartucho presurizado; IPS: inhaladores de polvo seco.
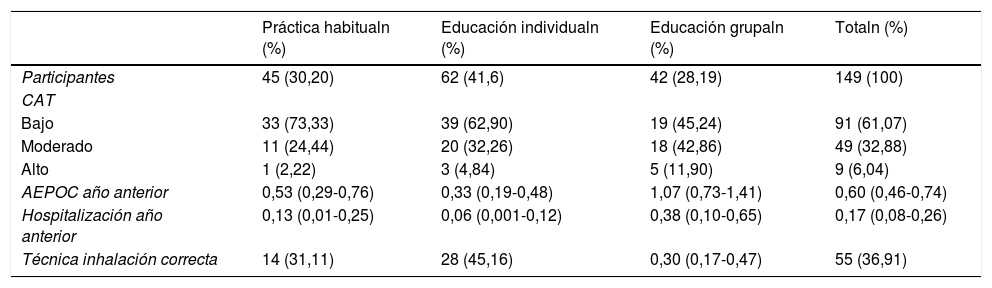
La técnica inhalatoria fue correcta tan solo en el 36,91% de los sujetos al inicio del estudio (tabla 2).
Calidad de vida y factores influyentes al inicio del estudio
| Práctica habitualn (%) | Educación individualn (%) | Educación grupaln (%) | Totaln (%) | |
|---|---|---|---|---|
| Participantes | 45 (30,20) | 62 (41,6) | 42 (28,19) | 149 (100) |
| CAT | ||||
| Bajo | 33 (73,33) | 39 (62,90) | 19 (45,24) | 91 (61,07) |
| Moderado | 11 (24,44) | 20 (32,26) | 18 (42,86) | 49 (32,88) |
| Alto | 1 (2,22) | 3 (4,84) | 5 (11,90) | 9 (6,04) |
| AEPOC año anterior | 0,53 (0,29-0,76) | 0,33 (0,19-0,48) | 1,07 (0,73-1,41) | 0,60 (0,46-0,74) |
| Hospitalización año anterior | 0,13 (0,01-0,25) | 0,06 (0,001-0,12) | 0,38 (0,10-0,65) | 0,17 (0,08-0,26) |
| Técnica inhalación correcta | 14 (31,11) | 28 (45,16) | 0,30 (0,17-0,47) | 55 (36,91) |
AEPOC: agudización de EPOC; CAT: COPD Assessment Test.
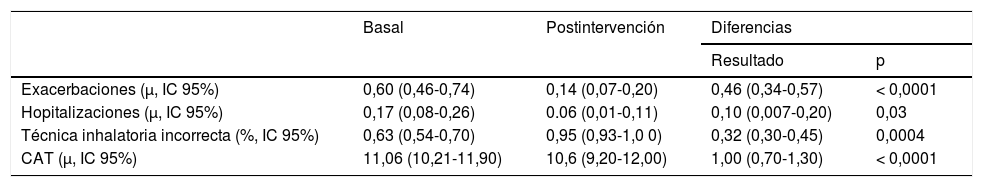
En la tabla 3 se detallan los resultados de la comparación de los estados basal y final. Destacar la disminución de exacerbaciones (0,46/año), ingresos hospitalarios (0,1), uso de la técnica inhalatoria incorrecta (32%) y del impacto de la enfermedad (un punto menos de media en el CAT), tras las intervenciones.
Comparación entre estado basal y postintervención
| Basal | Postintervención | Diferencias | ||
|---|---|---|---|---|
| Resultado | p | |||
| Exacerbaciones (μ, IC 95%) | 0,60 (0,46-0,74) | 0,14 (0,07-0,20) | 0,46 (0,34-0,57) | < 0,0001 |
| Hopitalizaciones (μ, IC 95%) | 0,17 (0,08-0,26) | 0.06 (0,01-0,11) | 0,10 (0,007-0,20) | 0,03 |
| Técnica inhalatoria incorrecta (%, IC 95%) | 0,63 (0,54-0,70) | 0,95 (0,93-1,0 0) | 0,32 (0,30-0,45) | 0,0004 |
| CAT (μ, IC 95%) | 11,06 (10,21-11,90) | 10,6 (9,20-12,00) | 1,00 (0,70-1,30) | < 0,0001 |
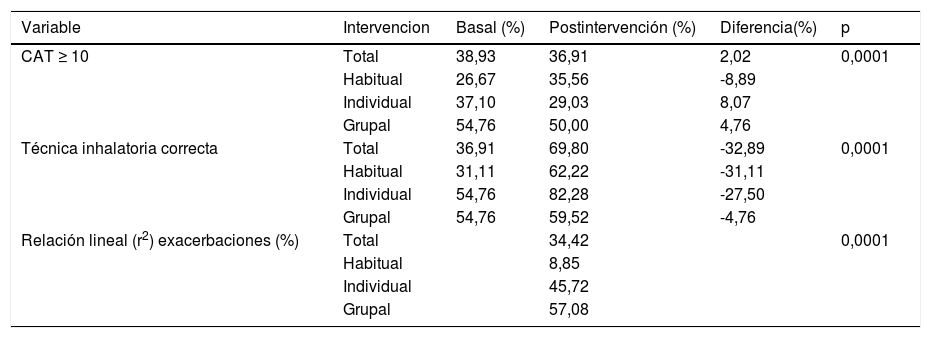
En la tabla 4 se aprecian las proporciones de CAT con impacto alto (≥ 10 puntos), de técnica de inhalación correcta, totales y por grupos de intervención, además de la relación lineal entre el número de exacerbaciones en el año anterior y postintervención. La proporción de CAT con impacto alto (≥ 10 puntos) fue mayor significativamente al inicio del estudio (38,93%; p < 0,0001) que tras las intervenciones (36,91%) en el conjunto de la muestra. El porcentaje de pacientes que mejoraron la puntuación del CAT (la disminuyeron) cuando se intervino de forma grupal fue del 4,76%, y del 8,07% cuando se hizo de forma individual. La proporción de pacientes que realizan la técnica inhalatoria correcta fue mayor significativamente tras las intervenciones (69,80%; p < 0,0001), que al inicio del estudio (36,91%). Los pacientes con técnica inhalatoria correcta tras la intervención tenían una edad media inferior en 8,43 años en el grupo de intervención habitual (IC 95% 3,41-13,45; p = 0,0001) y de 5,01 en el grupo de educación individual (IC 95% 0,36-8,66; p = 0,007).
Influencia de las intervenciones educacionales en la calidad de vida y técnica inhalatoria
| Variable | Intervencion | Basal (%) | Postintervención (%) | Diferencia(%) | p |
|---|---|---|---|---|---|
| CAT ≥ 10 | Total | 38,93 | 36,91 | 2,02 | 0,0001 |
| Habitual | 26,67 | 35,56 | -8,89 | ||
| Individual | 37,10 | 29,03 | 8,07 | ||
| Grupal | 54,76 | 50,00 | 4,76 | ||
| Técnica inhalatoria correcta | Total | 36,91 | 69,80 | -32,89 | 0,0001 |
| Habitual | 31,11 | 62,22 | -31,11 | ||
| Individual | 54,76 | 82,28 | -27,50 | ||
| Grupal | 54,76 | 59,52 | -4,76 | ||
| Relación lineal (r2) exacerbaciones (%) | Total | 34,42 | 0,0001 | ||
| Habitual | 8,85 | ||||
| Individual | 45,72 | ||||
| Grupal | 57,08 |
El número de exacerbaciones padecidas el año anterior presentó relación lineal con las padecidas postintervención (coeficiente de determinación r2 30,42%; p = 0,0001).
Se observaron diferencias significativas en la puntuación del CAT en los distintos grupos de intervención según el nivel de gravedad BODEx (la puntuación es menor a menor nivel de gravedad). También se encontró significación con el hecho de ser dependiente, según índice de Barthel, y con el mayor número de exacerbaciones en el año anterior.
En el modelo de regresión lineal múltiple se encontró significación estadística entre el CAT postintervención y la edad (p = 0,0043; coeficiente -0,04 [-0,07 - -0,01]) y con el CAT basal (p < 0,0001; coeficiente 0,96 [0,90-1,03]). Al ajustar el modelo con exacerbaciones postintervención, la significación se encontró con el número de exacerbaciones en el año anterior (p < 0,0001; coeficiente 0,9 [0,10-0,29]).
Mediante regresión logística se encontró significación entre la técnica inhalatoria correcta postintervención y la edad (OR 0,90 [0,84-0,96]; p = 0,004) y la técnica inhalatoria al inicio del estudio (OR 20,11 [4,29-94,16], p = 0,0001).
DiscusiónEn nuestro estudio, tras un año de la intervención se observó una disminución media de 0,46 exacerbaciones y 0,1 ingresos hospitalarios por EPOC; un 32% menos de sujetos con técnica inhalatoria incorrecta y el impacto de la enfermedad medido mediante CAT disminuyó en un punto en todos los grupos. Este último aumentó en el grupo de intervención habitual, y mejoró cuando se intervino de forma grupal (4,76%) y más con intervención individual (8,07%). También disminuyó en puntuación el índice del BODEX.
Los resultados de mejora obtenidos postintervención son similares a otros trabajos con programas educativos. Se ha visto que disminuye significativamente el CAT ≥ 2 puntos en el 41,9% como el número de exacerbaciones27. En un estudio de atención primaria de un mes de duración con tres visitas, se enseñó a los sujetos un plan de acción en exacerbación aguda y técnica de inhalación. Mejoró significativamente el uso de inhaladores y el CAT en un 49,7%28. En otro, se examinó una mejora en la calidad de vida de una media de 3,3 puntos con un programa educativo de rehabilitación respiratoria adaptable a la rutina asistencial29. No en todos los estudios se objetiva mejoría significativa de calidad de vida, pero sí del conocimiento y mayor satisfacción de los pacientes30.
El tener una técnica de inhalación correcta al inicio del ensayo influye con que se mantenga al final del estudio, encontrando mejoría en la técnica después de todas las intervenciones, preferentemente en la individual (27,50%) y más aún en la intervención habitual (31,10%). A menor edad, mejor técnica inhalatoria postintervención en el grupo individual, y más aún en el habitual pero no en el grupal. En otros estudios, han comparado la técnica habitual con videos de educación, no encontrándose diferencias significativas31. Y en comparación de los videos con la instrucción personal, no se pudo establecer la no inferioridad32. La educación sobre los dispositivos inhaladores es un componente importante del tratamiento de la EPOC33. De ahí la importancia de que los profesionales dominen correctamente la técnica para garantizar la eficacia de los medicamentos inhalados en los pacientes34,35.
La evaluación del efecto sobre los resultados clínicos y las tasas de exacerbación en adultos con EPOC de los programas de educación sobre inhaladores reducen el riesgo de exacerbación en un grado generalmente moderado36. En nuestro trabajo, el número de exacerbaciones en el año anterior se comporta como factor de riesgo de aparición de nuevas exacerbaciones, en todos los grupos estudiados, preferentemente en el individual y grupal. Idéntica peculiaridad se presenta entre el número de hospitalizaciones preintervención, nivel socioeconómico bajo y hospitalizaciones postintervención.
Como limitación del estudio se presenta las diferencias estadísticamente significativas del CAT y el consumo acumulado de tabaco en los distintos grupos, por lo que cabe plantearse una muestra mayor. Además, se estima conveniente hacer investigaciones futuras que aclaren la factibilidad de las distintas intervenciones en AP.
Los resultados avalan la efectividad de una intervención educativa en la mejora de calidad de vida de los pacientes con EPOC, que permite reducir el número de exacerbaciones e ingreso hospitalarios. Es de esperar que los profesionales sanitarios adopten una actitud más proactiva para explicar y ayudar al paciente con EPOC en el manejo de los inhaladores.
ConclusionesEn el presente trabajo, se ha objetivado que con la técnica individual y la habitual hay mejores resultados que con la grupal, siendo esta última también más costosa.
En todos los grupos de intervención mejora la puntuación CAT, principalmente con la intervención grupal y sobre todo con la técnica en espejo. También mejora la técnica inhalatoria, y disminuyen las exacerbaciones y hospitalizaciones.
Encontramos mejoría del CAT cuanto menor es la gravedad de la enfermedad (BODEx), mayor independencia de actividades de la vida diaria (Barthel) y menor número de exacerbaciones en el año anterior.
Por lo tanto, deberíamos reforzar nuestros conocimientos para intentar mejorar la adherencia de los tratamientos e intentar disminuir las exacerbaciones y de esta forma los ingresos hospitalarios como demuestra el estudio.
Nuestro trabajo como muchos otros demuestran la importancia de la educación sanitaria, así como la gran importancia de realizar una buena técnica inhalatoria.
Financiación12.a Convocatoria abierta y permanente para la realización de Proyectos de Investigación e Innovación en el ámbito de la Atención Primaria del Servicio Andaluz de Salud, con el expediente AP-0140-2017.
Conflicto de interesesAntonio Hidalgo Requena comunica que en los últimos cinco años ha recibido honorarios por concepto de docencia, investigación, consultas y asistencia a congresos por parte de laboratorios Esteve®, Astra Zéneca®, GSK®, Bohëringuer Inguelheim®, Menarini®, Novartis®, Pfeizer®, Mundifarma®, Teva®, Rovi® y Faes Farma®.