Valorar si existen diferencias entre los pacientes con fibrilación auricular (FA) en los que se inicia tratamiento en Urgencias con los anticoagulantes de acción directa (DOAC) y los antivitamina K (AVK).
MétodoEstudio descriptivo, observacional, prospectivo. Se seleccionaron pacientes con FA que acudieron durante un año a un servicio de urgencias hospitalarias.
ResultadosEste estudio incluyó 492 pacientes con FA. Se inició anticoagulación en 189, 104 con AVK (55%) y 85 con DOAC (45%). El grupo AVK: edad media de 76,1 años, 50,9% hombres y 49,1% mujeres, con un CHA2DS2-VASc medio de 3,2±1,3 y un HAS-BLED medio de 1,9±0,8. El grupo DOAC: edad media de 73,4 años, 37,6% hombres y 63,3% mujeres, con un CHA2DS2VASc medio de 3,1±1,6 y un HAS-BLED de 1,7±0,8. Analizando los antecedentes médicos de los pacientes destacó que en el grupo AVK el 17,3% presentaba ACV previo y el 13,5% valvulopatía significativa, y en el grupo DOAC, un 7,1 y un 1,2%, respectivamente. Analizando los diferentes DOAC destacó que en el grupo de dabigatrán el 24,2% presentaba ACV previo y en el de rivaroxabán el 22,7% tenía cardiopatía isquémica.
ConclusionesLos pacientes con FA que inician tratamiento en Urgencias con AVK o con DOAC presentan un perfil similar de edad, sexo y puntuaciones CHA2DS2-VASc y HAS-BLED. Los pacientes con antecedentes de valvulopatía o cardiopatía isquémica recibieron más AVK que DOAC. Si existe antecedente de ictus el DOAC más utilizado es dabigatrán, y si existen antecedentes de cardiopatía isquémica se prefiere rivaroxabán.
To assess whether there are differences between atrial fibrillation (AF) patients initiating new direct-acting oral anticoagulants (DOAC) therapy and vitamin K antagonist (VKA) therapy in an emergency service.
MethodsDescriptive, observational, prospective study. We enrolled patients with AF who were visited in a hospital emergency service over one year.
ResultsThis study included 492 patients with AF, and 189 subjects received anticoagulant therapy, 104 with VKA (55%), and 85 with DOAC (45%). The VKA group: mean age 76.1 years, male 50.9% and female 49.1%, CHA2DS2-VASc mean 3.2±1.3 points, and a HAS-BLED mean of 1.9±0.8 points. The DOAC group: mean age 73.4 years, male 37.6% and female 63.3%, CHA2DS2-VASc mean 3.1±1.6 points, and a HAS-BLED mean of 1.7±0.8 points. On analysing the medical history, 17.3% of patients in the VKA group had a previous stroke, and 13.5% significant valve disease, as well as 7.1 and 1.2% of patients, respectively, in the DOAC group. In the analysis of the DOAC types, 24.2% of patients in the dabigatran group had a previous stroke, 22.7% in the rivaroxaban group had ischaemic heart disease.
ConclusionsPatients with AF who start on treatment in emergency services with VKA or with DOAC show a similar profile of age, gender, CHA2DS2-VASc score, and HAS-BLED score. The patients with a history of valvular or ischaemic heart disease received more VKA than DOAC. When the patient has a history of stroke, the DOAC more used is dabigatran, and in patients with ischaemic heart disease it is preferred to give rivaroxaban.
La fibrilación auricular (FA) es la arritmia mantenida más frecuente en la práctica clínica, asociada con un aumento sustancial de la morbimortalidad por ictus y tromboembolismo1.
Se asocia con un riesgo de ictus 5 veces mayor, 3 veces más riesgo de insuficiencia cardiaca congestiva y, en general, con una mayor mortalidad respecto a la población general2. Sin embargo, este riesgo varía mucho en función de los factores de riesgo tromboembólicos asociados, como el antecedente de ictus o accidente isquémico transitorio, hipertensión arterial, edad avanzada y diabetes3. Además, los ictus asociados a FA son más graves que los de otras etiologías y son, en gran parte, responsables de la morbimortalidad asociada a la FA4. Este riesgo trombótico debe ser cuantificado mediantes la escala CHA2DS2-VASc.
Existen distintas opciones terapéuticas para el tratamiento crónico con anticoagulantes orales en los pacientes con FA. Clásicamente se han utilizado los fármacos antivitamina K (AVK), que han demostrado su eficacia en la prevención de eventos isquémicos en pacientes con FA5–7, pero que presentan varios problemas, como un rango terapéutico muy estrecho, interferencias con muchos fármacos y alimentos, y necesidad de monitorización periódica de la razón normalizada internacional. Por otra parte, la utilización de AVK no siempre se acompaña de la protección esperada frente a fenómenos tromboembólicos, ya que hasta un 30% de los pacientes que los toman se encuentran fuera de rango terapéutico (estudio EMERG-AF8), además de que en más del 40% de los casos no se alcanza el tiempo mínimo en rango terapéutico según la fórmula de Rosendaal (estudio ANFAGAL9).
En los últimos años ha aparecido nueva evidencia científica con otros anticoagulantes orales, los llamados anticoagulantes de acción directa (DOAC). El primero de ellos en ser aprobado en España fue, en el año 2011, dabigatrán, inhibidor directo de la trombina. El estudio RE-LY demostró que a dosis de 150mg/12h el dabigatrán era más eficaz que la warfarina en la prevención de eventos isquémicos sin aumentar el riesgo de sangrado. A dosis de 110mg/12h el dabigatrán fue igual de eficaz que la warfarina en la prevención de eventos isquémicos, con un menor riesgo hemorrágico10. Posteriormente han aparecido otras alternativas, como son los fármacos inhibidores directo del factor Xa, el rivaroxabán, el apixabán y el edoxabán. El rivaroxabán, a dosis de 20mg en una sola toma diaria, tiene una eficacia similar a los AVK para la prevención de eventos isquémicos, con una incidencia equiparable de hemorragias graves (pero con una drástica reducción de la tasa de hemorragia intracraneal y hemorragia mortal), según datos del estudio ROCKET-AF11. El apixabán, en el estudio AVERROES, fue superior a la aspirina en pacientes en los que no se recomendaba tratamiento con AVK, sin un aumento del riesgo de sangrado12, y fue superior a warfarina con un menor número de hemorragias y una reducción de la mortalidad global (estudio ARISTOTLE)13. Edoxabán, el último anticoagulante aparecido, inhibidor directo del factor Xa, ha demostrado en sus 2 presentaciones una vez al día (30 o 60mg), en el estudio ENGAGE AF-TIMI 48, ser no inferior a warfarina en la prevención de ictus o embolismos sistémicos y se asoció a una reducción significativa de los sangrados y de la mortalidad cardiovascular14.
En los pacientes con FA no valvular los nuevos DOAC serían la primera opción recomendada por la mayoría de las sociedades científicas2,15,16, ya que son, por lo menos, tan eficaces como warfarina para la prevención del ictus en FA, pero con un perfil de seguridad más favorable, especialmente en relación con la hemorragia intracraneal. En nuestro país, actualmente la principal indicación para la utilización de DOAC es la imposibilidad de mantener un rango terapéutico adecuado con AVK, según el estudio HEROIC17.
El objetivo del presente estudio es analizar el perfil clínico de los pacientes con FA atendidos en un servicio de urgencias de un hospital de tercer nivel y a los que se les ha administrado anticoagulación oral, con las características particulares de prescripción de nuestra comunidad. Queremos saber si han existido diferencias significativas en las características del paciente a la hora de administrar esta medicación y si estas diferencias han hecho decidir la administración de uno u otro fármaco anticoagulante.
Material y métodoSe realizó un estudio observacional, descriptivo y prospectivo, de los pacientes mayores de 14 años que ingresan con el diagnóstico principal de FA en un servicio de urgencias hospitalario de tercer nivel que atiende a una población de unas 306.000 personas (entorno urbano 224.000 y zona rural 82.000 habitantes aproximadamente), desde el 1 de enero del 2014 al 31 de diciembre del 2014. Los datos se recogieron en una base de datos (FileMaker Pro 12) desde la historia clínica informatizada del paciente y se analizaron con el paquete estadístico SPSS v15 realizando análisis de la varianza y Chi-cuadrado.
Se registraron las variable sexo, edad, estancia en urgencias (horas), destino al alta (alta a domicilio, alta a consulta de Cardiología, ingreso hospitalario) y puntuación de la escala de riesgo cardiovascular CHA2DS2-VASc y de valoración del riesgo de sangrado HAS-BLED. Además, se recogieron los antecedentes médicos de interés de los pacientes: insuficiencia renal crónica, insuficiencia cardiaca, cardiopatía isquémica, ictus o accidente isquémico transitorio, valvulopatía significativa (prótesis vascular o valvulopatía reumática, principalmente estenosis mitral) y el uso de inhibidores de la bomba de protones como indicador indirecto de un mayor riesgo de sangrado digestivo.
Se comparó el perfil de los pacientes con FA en los que se inició anticoagulación en Urgencias, primero entre los que recibieron AVK (acenocumarol/warfarina) y aquellos que se trataron con DOAC, y después entre los que recibieron AVK y los que recibieron cada uno de los DOAC (dabigatrán, rivaroxabán y apixabán) de manera individualizada.
La utilización de los datos clínicos para la realización del estudio ha sido aprobada por la Dirección Médica y la Dirección de Gestión del Hospital Clínico Universitario Lozano Blesa de Zaragoza.
ResultadosDurante el periodo del estudio se recogieron 492 pacientes con diagnóstico principal de FA. Analizando el tipo de FA, el 27% se trató de un primer episodio, el 15% eran paroxísticas y el 58% restante, persistentes/permanentes. Se inició tratamiento antitrombótico en Urgencias en 189 pacientes, 104 con AVK (55%) y 85 con DOAC (45%).
Analizando los diferentes grupos se obtuvieron los siguientes datos: los pacientes en los que se inició tratamiento con AVK tenían una edad media de 76,1±10,3 años, 53 eran hombres (50,9%) y 51 mujeres (49,1%), con un CHA2DS2-VASc medio de 3,2±1,3 puntos y un HAS-BLED medio de 1,9±0,8 puntos, con una estancia media de 8,7h y un 91,3% de altas hospitalarias.
Los pacientes con inicio de tratamiento con DOAC tenían una edad media de 73,4±11,4 años, 32 eran hombres (37,6%) y 53 mujeres (63,3%), con un CHA2DS2VASc medio de 3,1±1,6 puntos y un HAS-BLED de 1,7±0,8 puntos, con una estancia media de 9,4h y un 96,5% de altas hospitalarias.
No se encontraron diferencias significativas en cuanto al perfil de los pacientes (edad, sexo, riesgo tromboembólico, riesgo hemorrágico, tiempo de estancia en Urgencias o destino) al comparar el grupo de AVK con el de DOAC en conjunto. Tampoco hubo diferencias al analizar los datos anteriores por tipo específico de DOAC.
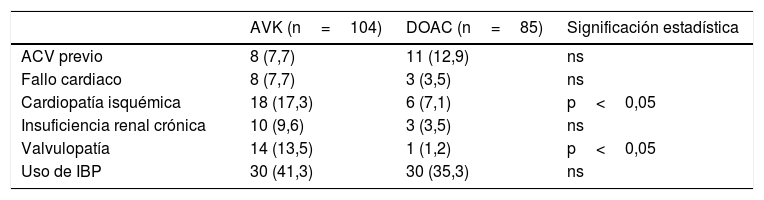
Los antecedentes clínicos en función del tipo de anticoagulación utilizada (AVK o DOAC) se recogen en la tabla 1. En pacientes con antecedente de cardiopatía isquémica se anticoaguló más con AVK que con DOAC (p<0,05). Los pacientes con valvulopatía significativa recibieron en más casos AVK que DOAC (p<0,05). El resto de los antecedentes analizados no mostraron diferencias significativas entre ambos grupos.
Antecedentes clínicos según el tipo de anticoagulante utilizado
| AVK (n=104) | DOAC (n=85) | Significación estadística | |
|---|---|---|---|
| ACV previo | 8 (7,7) | 11 (12,9) | ns |
| Fallo cardiaco | 8 (7,7) | 3 (3,5) | ns |
| Cardiopatía isquémica | 18 (17,3) | 6 (7,1) | p<0,05 |
| Insuficiencia renal crónica | 10 (9,6) | 3 (3,5) | ns |
| Valvulopatía | 14 (13,5) | 1 (1,2) | p<0,05 |
| Uso de IBP | 30 (41,3) | 30 (35,3) | ns |
ACV: accidente cerebrovascular; AVK: anticoagulante antivitamina K; DOAC: anticoagulante de acción directa; IBP: inhibidor de la bomba de protones; ns: no significativo.
Datos expresados como n (%).
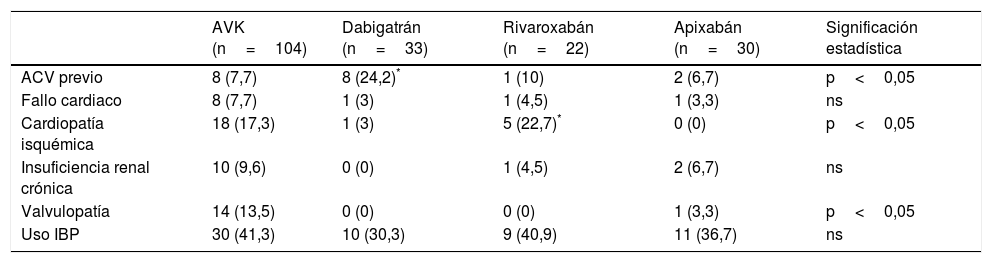
Si analizamos de manera individualizada los diferentes DOAC (tabla 2), se aprecia que en los pacientes con antecedente de cardiopatía isquémica, cuando se decide emplear los DOAC, el más utilizado es el rivaroxabán (p<0,05). Y en los pacientes con antecedente de ictus o AIT, el anticoagulante oral más elegido proporcionalmente entre los 4 analizados fue dabigatrán (p<0,05). La dosis de dabigatrán de estos pacientes fue la de 150mg en todos los casos.
Antecedentes clínicos según el tipo de anticoagulante de acción directa utilizado
| AVK (n=104) | Dabigatrán (n=33) | Rivaroxabán (n=22) | Apixabán (n=30) | Significación estadística | |
|---|---|---|---|---|---|
| ACV previo | 8 (7,7) | 8 (24,2)* | 1 (10) | 2 (6,7) | p<0,05 |
| Fallo cardiaco | 8 (7,7) | 1 (3) | 1 (4,5) | 1 (3,3) | ns |
| Cardiopatía isquémica | 18 (17,3) | 1 (3) | 5 (22,7)* | 0 (0) | p<0,05 |
| Insuficiencia renal crónica | 10 (9,6) | 0 (0) | 1 (4,5) | 2 (6,7) | ns |
| Valvulopatía | 14 (13,5) | 0 (0) | 0 (0) | 1 (3,3) | p<0,05 |
| Uso IBP | 30 (41,3) | 10 (30,3) | 9 (40,9) | 11 (36,7) | ns |
ACV: accidente cerebrovascular; AVK: anticoagulante antivitamina K; IBP: inhibidor de la bomba de protones; ns: no significativo.
Datos expresados como n (%).
En España todavía la utilización de los DOAC es baja, como se indica en varios estudios. REACT-AF18, por ejemplo, indica que solo se utilizan en el 1,3% de los pacientes con fibrilación auricular no valvular (FANV) con indicación de anticoagulación oral, frente al 60% de los casos en que se iniciaba AVK y al 31% con antiagregación. En el estudio EMERG-AF8, que analizaba el tratamiento anticoagulante en los pacientes que visitaban Urgencias con FANV, se indicaba que tan solo el 8% de estos recibían un DOAC. O un ejemplo más, el estudio PREFER-AF19, que analizaba los cambios en el manejo de la anticoagulación tras la publicación de las nuevas guías europeas y que valoró población con FANV en 7 países europeos, y que encontró que se indicaba anticoagulación con DOAC solo en el 6,1% de los casos. En cambio, en otras poblaciones, como por ejemplo la norteamericana20 o la danesa21, la utilización de los DOAC era muy superior, un 62 y un 46%, respectivamente.
En nuestro estudio, los datos de utilización de DOAC en pacientes atendidos en Urgencias hospitalarias por FANV con indicación de anticoagulación se encuentran en la línea de utilización de estos 2 últimos artículos, con un porcentaje de utilización cercano al 45% de los casos en los que se inicia ACO desde Urgencias.
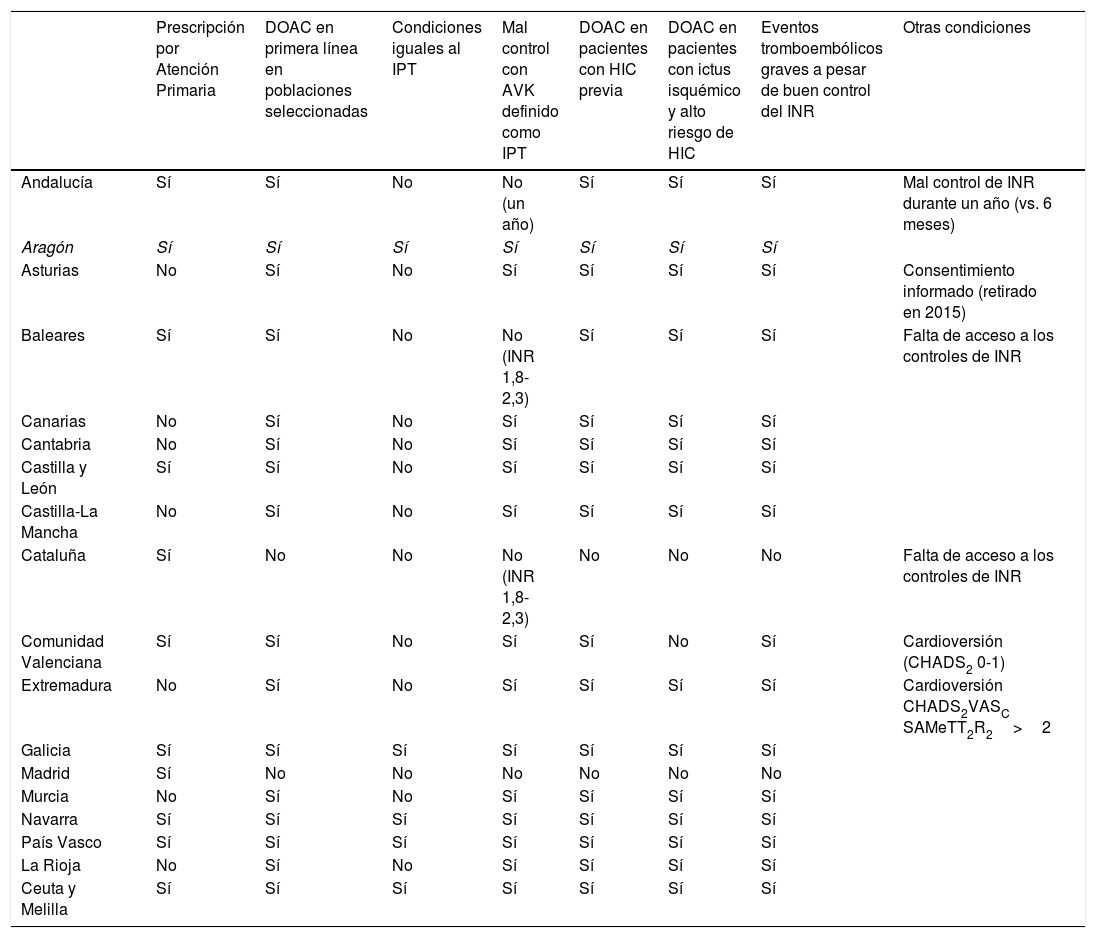
A pesar de existir múltiples guías internacionales de manejo de FA, llama la atención el escaso grado de seguimiento de las mismas (estudio REACT-AF18, con hasta un 42% de casos en los que no seguían las recomendaciones de la Sociedad Europea de Cardiología). Asimismo, en un estudio llevado a cabo en Atención Primaria en España (estudio Val-FAAP22) destacaba que hasta el 50% de los pacientes con FANV sin indicación de ACO se encontraban anticoagulados, y que solo lo estaban el 57% de los que sí deberían estarlo. En el caso de los pacientes atendidos en servicios de urgencias hospitalarias en España (estudio HERMES-AF23), también se observaba una infrautilización de ACO en los casos de alto riesgo tromboembólico, así como una sobreutilización de la antiagregación. Tampoco debemos olvidar las dificultades administrativas existentes en nuestro país para la prescripción a cargo del Sistema Sanitario Público de los DOAC. En ese sentido, la comunidad autónoma aragonesa, en donde se ha realizado este estudio, presenta unas condiciones administrativas más favorables que otras comunidades para la prescripción de estos fármacos (ver tabla 3)24, aunque otras comunidades presentan unos porcentajes de prescripción similares o superiores a los de este estudio, sin tener estas facilidades.
Informe de posicionamiento terapéutico: diferencias entre comunidades autónomas en la prescripción de anticoagulantes de acción directa
| Prescripción por Atención Primaria | DOAC en primera línea en poblaciones seleccionadas | Condiciones iguales al IPT | Mal control con AVK definido como IPT | DOAC en pacientes con HIC previa | DOAC en pacientes con ictus isquémico y alto riesgo de HIC | Eventos tromboembólicos graves a pesar de buen control del INR | Otras condiciones | |
|---|---|---|---|---|---|---|---|---|
| Andalucía | Sí | Sí | No | No (un año) | Sí | Sí | Sí | Mal control de INR durante un año (vs. 6 meses) |
| Aragón | Sí | Sí | Sí | Sí | Sí | Sí | Sí | |
| Asturias | No | Sí | No | Sí | Sí | Sí | Sí | Consentimiento informado (retirado en 2015) |
| Baleares | Sí | Sí | No | No (INR 1,8-2,3) | Sí | Sí | Sí | Falta de acceso a los controles de INR |
| Canarias | No | Sí | No | Sí | Sí | Sí | Sí | |
| Cantabria | No | Sí | No | Sí | Sí | Sí | Sí | |
| Castilla y León | Sí | Sí | No | Sí | Sí | Sí | Sí | |
| Castilla-La Mancha | No | Sí | No | Sí | Sí | Sí | Sí | |
| Cataluña | Sí | No | No | No (INR 1,8-2,3) | No | No | No | Falta de acceso a los controles de INR |
| Comunidad Valenciana | Sí | Sí | No | Sí | Sí | No | Sí | Cardioversión (CHADS2 0-1) |
| Extremadura | No | Sí | No | Sí | Sí | Sí | Sí | Cardioversión CHADS2VASC SAMeTT2R2>2 |
| Galicia | Sí | Sí | Sí | Sí | Sí | Sí | Sí | |
| Madrid | Sí | No | No | No | No | No | No | |
| Murcia | No | Sí | No | Sí | Sí | Sí | Sí | |
| Navarra | Sí | Sí | Sí | Sí | Sí | Sí | Sí | |
| País Vasco | Sí | Sí | Sí | Sí | Sí | Sí | Sí | |
| La Rioja | No | Sí | No | Sí | Sí | Sí | Sí | |
| Ceuta y Melilla | Sí | Sí | Sí | Sí | Sí | Sí | Sí |
AVK: anticoagulante antivitamina K; DOAC: anticoagulantes de acción directa; HIC: hipertensión intracraneal; INR: razón normalizada internacional; ITP: informe de posicionamiento terapéutico.
Fuente: Rodriguez Barrios et al.24.
Por último, el estudio SArA III, que se lleva a cabo en la Comunidad de Aragón sobre la profilaxis tromboembólica en pacientes con FA en Urgencias y cuyos resultados preliminares se presentaron en el Congreso Nacional de Urgencias y Emergencias de 2015, muestra una creciente utilización de los DOAC en los últimos años, llegando al 23% en 2015.
En nuestro estudio, la utilización de los DOAC es aún mayor, alcanzando un 45% de pacientes anticoagulados desde Urgencias. Esta tendencia a un mayor uso de los DOAC, y que sin duda seguirá en aumento en los próximos años, demuestra que estos fármacos se van implantando lenta pero inexorablemente en el arsenal terapéutico de la prevención del embolismo en FA.
Destaca que no hay diferencia según nuestros datos a la hora de elegir AVK o DOAC en la enfermedad renal crónica, posiblemente porque ningún caso de los catalogados de esta enfermedad tenía un filtrado glomerular menor de 30ml/min, que contraindicaría el uso de los DOAC. La preferencia casi absoluta por AVK en casos de valvulopatía significativa asociada a FA está en clara concordancia con las recomendaciones de todas las guías de actuación.
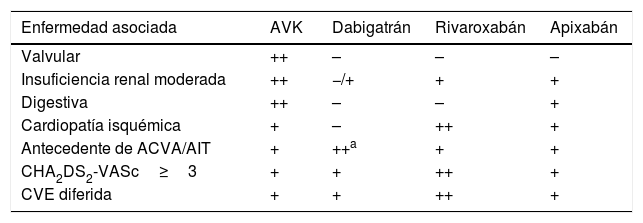
Nuestros resultados sobre la preferencia en la utilización de dabigatrán 150mg en caso de accidente cerebrovascular previo y de rivaroxabán en cardiopatía isquémica son concordantes con las recomendaciones del Grupo de Arritmias SEMES Aragón.
En la población de nuestro estudio no encontramos diferencias entre los 2 grupos estudiados (AVK versus DOAC), mostrando un perfil similar en ambas poblaciones en cuanto a edad, sexo, riesgo tromboembólico y hemorrágico, independientemente del tipo de anticoagulación utilizada. Este dato llama a la reflexión, ya que todos estos fármacos, aunque similares, son distintos, y sin embargo parece que se utilicen de forma aleatoria, sin precisar a qué paciente pudiera favorecer más el uso de uno u otro fármaco. Al menos esto se desprende del análisis estadístico de los datos.
En cuanto a los pacientes en los que no se inició anticoagulación desde el Servicio de Urgencias, hay que destacar que los principales motivos fueron la no indicación de anticoagulación según las escalas de riesgo tromboembólico vigentes, la decisión de no anticoagular valorando el riesgo-beneficio, y por último, y como causa principal, que esos pacientes ya estaban anticoagulados en el momento de la atención y no se modificó al alta.
Como última reflexión, decir que podría existir un sesgo en la actuación de los distintos profesionales que atienden a estos pacientes en Urgencias, dada la variedad de especialistas que trabajan en estos servicios, pudiendo ocurrir que no todos sigan las mismas guías de actuación.
Queda claro que deberían implementarse algoritmos de toma de decisión para la elección del mejor anticoagulante en cada caso, considerando el perfil de cada paciente. En esta línea, el Grupo de Arritmias SEMES Aragón ha diseñado una tabla de toma de decisión de anticoagulación en pacientes con FA, basada en la bibliografía internacional más relevante25, en función del perfil de antecedentes médicos y factores de riesgo, que puede consultarse en la web (www.semesaragon.org) y que reproducimos en la tabla 4.
Consenso de toma de decisión en anticoagulación del Grupo de Arritmias SEMES Aragón
| Enfermedad asociada | AVK | Dabigatrán | Rivaroxabán | Apixabán |
|---|---|---|---|---|
| Valvular | ++ | – | – | – |
| Insuficiencia renal moderada | ++ | −/+ | + | + |
| Digestiva | ++ | – | – | + |
| Cardiopatía isquémica | + | – | ++ | + |
| Antecedente de ACVA/AIT | + | ++a | + | + |
| CHA2DS2-VASc≥3 | + | + | ++ | + |
| CVE diferida | + | + | ++ | + |
ACVA: accidente cerebrovascular agudo; AIT: accidente isquémico transitorio; CVE: cardioversión eléctrica.
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.