Antecedentes y objetivo: la anemia ferropénica es una causa frecuente de consulta en la práctica médica habitual. Conocer cómo se diagnostica y se trata en la atención primaria puede permitir detectar si existe alguna área de mejora.
Métodos: estudio multicéntrico descriptivo tipo encuesta con 12 preguntas para conocer los aspectos de mayor variabilidad en el manejo de la anemia ferropénica. La población objeto de estudio son los médicos de los Centros de Asistencia Primaria de todo el ámbito nacional que atienden a estos pacientes.
Resultados: 732 médicos contestaron el formulario. Un 51,8% consideran que la anemia ferropénica es una enfermedad grave. Para diagnosticarla, un 80,7% revisa la ferritina y solo el 27,2% revisa el índice de saturación de la transferrina (IST). El 71,6% realiza analíticas de control cada 3 meses. Un 57,9% receta hierro solo durante 3 meses. El 47% finaliza el tratamiento cuando la Hb se normaliza. Cuando deriva al paciente, la mayoría lo hace al servicio de digestivo, seguido de hematología, medicina interna y ginecología.
Conclusiones: a pesar de que casi el 52% de los encuestados consideran que la anemia ferropénica es una enfermedad grave y que la ferritina es la determinación bioquímica más útil para su diagnóstico, alrededor de un 20% no la utiliza. Por otra parte, el IST que muchas veces puede ayudar a distinguir una anemia ferropénica de una anemia inflamatoria, solo lo solicita algo más del 27%, lo que puede conducir a errores diagnósticos. Por otra parte, en algunas ocasiones el tratamiento resulta insuficiente, ya que la mayoría trata a los enfermos únicamente durante 3 meses y el 47% finaliza el tratamiento cuando la Hb se normaliza, sin tener en cuenta el resultado de ferritina. Aunque se ha mejorado en el diagnóstico y el tratamiento de la anemia ferropénica en la asistencia primaria, es probable que muchos de los pacientes se beneficiarían de un mayor uso de la ferritina, el IST y de tratamientos de mayor duración.
Background and objective: Iron deficiency anemia is a frequent cause of consultation in routine medical practice. Knowing how it is diagnosed and treated in Primary Care can allow us to detect if there is any area for improvement.
Method: Descriptive multicenter survey-type study with 12 questions to find out the aspects of greater variability in the management of iron deficiency anemia. The population under study are physicians from Primary Care Centers nationwide who treat these patients.
Results: 732 physicians answered the form. 51.8% consider iron deficiency anemia a serious disease. To make the diagnosis, 80.7% check the ferritin and only 27.2% the transferrin saturation index (IST). 71.6% performed control tests every 3 months. 57.9% prescribe iron only for 3 months. 47% end treatment when Hb normalizes. When the patient is referred, the majority do so to the digestive service, followed by hematology, internal medicine, and gynecology.
Conclusions: Despite the fact that almost 52% of those surveyed consider iron deficiency anemia a serious disease and that ferritin is the most useful biochemical determination for its diagnosis, around 20% do not use it. On the other hand, the IST, which can often help distinguish iron-deficiency anemia from inflammatory anemia, is only requested by slightly more than 27%, which can lead to diagnostic errors. On the other hand, on some occasions, the treatment is insufficient since the majority treat the patients for only 3 months and 47% finish the treatment when the Hb normalizes without taking into account the ferritin result. Although the diagnosis and treatment of iron-deficiency anemia in Primary Care has improved, it is likely that many patients would benefit from greater use of ferritin and IST and from longer-lasting treatments.
El déficit de hierro es la carencia nutricional más frecuente en el mundo, tanto en los países en vías de desarrollo como en los industrializados. La anemia ferropénica supone más del 50% de todos los casos de anemia. Sus repercusiones sobre el desarrollo físico, psíquico y el rendimiento laboral son problemas importantes en la salud pública y una causa frecuente de consulta en la práctica médica habitual1.
Puede ocurrir en todas las edades, pero su prevalencia es mayor en las mujeres en edad fértil debido a la pérdida de hierro por la menstruación; y en los niños, en los que la cantidad de hierro de los alimentos no suele ser suficiente para cubrir la demanda. Un informe de la Organización Mundial de la Salud de 2019, estimaba que un 39,8% de los niños y el 29,9% de las mujeres no gestantes tenían anemia2. En un metaanálisis de 2016, se describía que el 25% de los niños y el 37% de las mujeres tenían anemia ferropénica3.
La anemia ferropénica se produce por un balance negativo entre la ingesta y las necesidades de hierro; así que la anamnesis es fundamental. Se puede producir por déficit de ingesta (dieta deficitaria en hierro o vegetariana estricta), problemas de absorción (enfermedades inflamatorias intestinales, cirugía bariátrica, síndrome de malabsorción en resección intestinal o gástrica), aumento de la demanda (embarazo, lactancia, crecimiento, ejercicio intenso continuado) o por aumento de las pérdidas, ya sea digestivas o menstruales, sin olvidar a los donantes de sangre habituales (en cada donación se pierden 250 mg de hierro) 4 y el uso de fármacos gastrolesivos como los antiinflamatorios no esteroideos o la aspirina.
El diagnóstico de la anemia ferropénica suele ser fácil de realizar a partir de un hemograma donde se detecta una anemia microcítica hipocrómica hipo/arregenerativa (recuento de reticulocitos normal o disminuido), del estudio del metabolismo del hierro que detecta sideremia, ferritina y un índice de saturación de la transferrina (IST) bajos y de la valoración de reactantes de fase aguda. La ferritina es el parámetro de elección en el diagnóstico de la anemia ferropénica, ya que se correlaciona con los depósitos de hierro en el organismo, siempre que no haya inflamación, porque al comportarse como un reactante de fase aguda puede enmascarar una anemia ferropénica en el curso de un trastorno crónico5.
Una vez diagnosticada se debe intentar identificar la causa de la deficiencia de hierro, dado que esta se asocia a una importante morbimortalidad y, siempre que sea posible, corregir la anemia mediante tratamiento con hierro5,6. La vía de administración, el fármaco empleado y la duración del tratamiento dependerán de la gravedad de la anemia.
Las encuestas en el ámbito de la salud constituyen una herramienta útil para obtener información sobre los diferentes aspectos de las enfermedades, permitiendo conocer, entre otras muchas posibilidades, los hábitos de diagnóstico y tratamiento de los médicos que atienden a la población afectada.
El propósito de esta encuesta es describir cómo se diagnostica y se trata la anemia ferropénica en el ámbito de la atención primaria de España, lo que puede permitir detectar si existe alguna área de mejora.
Diseño y métodosSe trata de un estudio multicéntrico descriptivo tipo encuesta, con opciones de respuestas cerradas: respuestas sí o no, o de opciones múltiples, incluyendo las alternativas habituales en la práctica clínica, mediante una escala de Likert cuando se consideró necesario.
Un coordinador científico creó un cuestionario con 12 preguntas que permitieran conocer la población objeto del estudio, identificar los aspectos claves en el manejo de la anemia ferropénica y los de mayor variabilidad en la práctica del proceso asistencial. Se escogió un número limitado de preguntas para conseguir que la encuesta pudiera contestarse en pocos minutos.
El cuestionario incluyó unas preguntas iniciales sobre el investigador para conocer mejor la población objeto de estudio, que estaba constituida por médicos que trabajan en Centros de Asistencia Primaria (CAP), distribuidos por todo el ámbito nacional, que tuvieran responsabilidad asistencial sobre los pacientes con déficit de hierro y que aceptaran participar en el estudio.
La población de referencia fueron todos los habitantes que se atienden en todos los CAP que existen en España. Para ello se hizo una selección de los CAP de forma aleatoria, a los que se les remitió por correo electrónico o correo estándar, la documentación del estudio, junto con un número aleatorizado para el acceso a una web diseñada de forma exclusiva para este trabajo. Los CAP que participaron eligieron al facultativo que cumplimentó el cuestionario. Para poder tener acceso a la encuesta, el médico se registró en la web mediante el número aleatorizado que se le adjudicó y se generó una contraseña de su elección. De esta forma, es imposible saber qué médico cumplimentó la encuesta y en qué CAP trabaja.
El método utilizado para la predeterminación de la muestra fue el intervalo de confianza del 95% para una proporción procedente de una población finita. Para obtener un intervalo de confianza del 95% y una precisión del ±5%, se estimó el tamaño final de la muestra en 340 encuestados que se aumentó a 400, calculando unas pérdidas del 15%.
Las encuestas se cumplimentaron entre el 2 de mayo y el 15 de septiembre de 2020.
Por cada uno de los participantes se recogieron 5 variables dependientes del profesional y 12 de la práctica clínica.
Entre las primeras estaban: la edad expresada en años cumplidos, el sexo como variable dicotómica, hombre o mujer, la Comunidad Autónoma donde ejercen, el ámbito de ejercicio para conocer el tamaño de la población donde trabajan. Aquí se hicieron 3 categorías según el número de habitantes: rural (<5.000 habitantes), semiurbano (5.000 – 20.000 habitantes) y urbano (>20.000 habitantes) y, por último, la presión asistencial media por día, referida por el propio profesional.
Para conocer la práctica habitual del médico en el manejo del déficit de hierro, se incluyeron diferentes variables de la práctica clínica sobre el diagnóstico, la estratificación del riesgo, el tipo y el tiempo de tratamiento, el seguimiento y la derivación de los pacientes.
Las preguntas con las diferentes opciones fueron las siguientes:
- 1.
- ¿Consideran que un diagnóstico de anemia ferropénica es una enfermedad grave? Sí o no.
- 2.
- ¿Qué pruebas solicitan para hacer el diagnóstico de una anemia ferropénica? Hb, ferritina, IST y recuento de reticulocitos con opción de respuesta múltiple.
- 3.
- Para valorar el resultado de ferritina de los análisis: ¿consideran los valores de referencia del laboratorio donde se ha hecho el análisis?, ¿utilizan unos valores fijos (< 15 μg/L en la mujer premenopáusica y < 30 μg/L en hombres y mujeres menopáusicas)?, u ¿otros valores de referencia diferentes a los anteriores?
- 4.
- ¿Con qué frecuencia realiza analíticas de control en estos pacientes? Cada mes, cada 3 meses, cada 6 meses o cada más de 6 meses.
- 5.
- ¿Durante cuánto tiempo receta hierro? Tres meses, 6 meses, más de 6 meses o receta un número determinado de cajas de hierro.
- 6.
- ¿Cuándo finaliza el tratamiento con hierro? Cuando la Hb se normaliza, cuando se normaliza la ferritina, cuando el IST es > 20% o receta un número determinado de cajas de hierro de forma independiente a estos valores.
- 7.
- ¿Qué hace cuando el paciente no responde de forma adecuada al tratamiento? Interroga al paciente sobre si realmente ha tomado el hierro, cambia el fármaco por otro con más hierro elemental o lo deriva al centro de referencia para administrar hierro IV.
- 8.
- Cuando decide derivar al paciente para estudio, ¿a qué otro especialista lo envía? Digestivo, medicina interna, ginecología, hematología u otra especialidad.
- 9.
- ¿Se fija en la cantidad de hierro elemental que tiene el preparado de hierro que receta? Siempre, nunca, algunas veces.
- 10.
- ¿Revisa si el hierro que receta es férrico o ferroso? Sí o no.
- 11.
- ¿Qué forma galénica prefiere emplear? Cápsulas, comprimidos solubles, sobres, comprimidos recubiertos o viales bebibles.
- 12.
- ¿Tiene en cuenta las diferencias entre estas distintas formulaciones de hierro oral? Sí o no.
Setecientos treinta y dos médicos, cada uno de un CAP diferente, contestaron el formulario de la encuesta en la web. El 69% tiene entre 40 y 60 años, el 50,7% son mujeres. Las mujeres tienen una edad ligeramente inferior a la de los hombres: el 61,8% de las mujeres tiene < 50 años, mientras que el 54% de los hombres tiene > 50 años (p < 0,001).
La distribución de participantes por Comunidades Autónomas se muestra en la tabla 1.
Distribución de participantes por Comunidades Autónomas.
| Comunidad Autónoma | N (%) |
| Andalucía | 27 (3,7%) |
| Aragón | 25 (3,4%) |
| Canarias | 71 (9,7%) |
| Cantabria | 11 (1,5%) |
| Castilla y León | 25 (3,4%) |
| Castilla - La Mancha | 64 (8,7%) |
| Cataluña | 153 (20,9%) |
| Comunidad Valenciana | 81 (11,1%) |
| Extremadura | 47 (6,4%) |
| Galicia | 26 (3,6%) |
| Madrid | 160 (21,9%) |
| Murcia | 15 (2,0%) |
| País Vasco | 27 (3,7%) |
| Total | 732 (100,0%) |
Contestaron médicos de 13 Comunidades Autónomas; más de la mitad de los participantes (53,9%) pertenecen a 3 Comunidades Autónomas: Madrid, Cataluña y Comunidad Valenciana.
El 62,7% ejerce en el ámbito urbano, un 22,1% en semiurbano y un 15,2% en ámbito rural. Por sexo, la mujer ejerce en el ámbito urbano con mayor frecuencia (66,9 versus 58,5%). Esta diferencia tiene significación estadística (p = 0,009).
En relación con el promedio de los pacientes que atienden en un día normal: la mayoría (54,9%) visitan entre 31 y 50 pacientes al día, un 26,9% más de 50 enfermos y un 18,2% menos de 30 pacientes.
Sobre la primera pregunta: un 51,8% de los encuestados consideran que la anemia ferropénica es una enfermedad grave.
Cada una de las respuestas sobre variables clínicas se valoró según la opinión del médico sobre si la anemia ferropénica era o no una enfermedad grave.
En relación con la segunda pregunta, para hacer el diagnóstico de una anemia ferropénica, el 87,7% revisa la Hb, un 80,7% la determinación de ferritina, el 27,2% solicita el IST y el 18,2% el recuento de reticulocitos. Los médicos que consideran la anemia ferropénica una enfermedad grave solicitan en mucha mayor proporción el IST: 34,56% versus 19,26%. Estas diferencias tienen significación estadística.
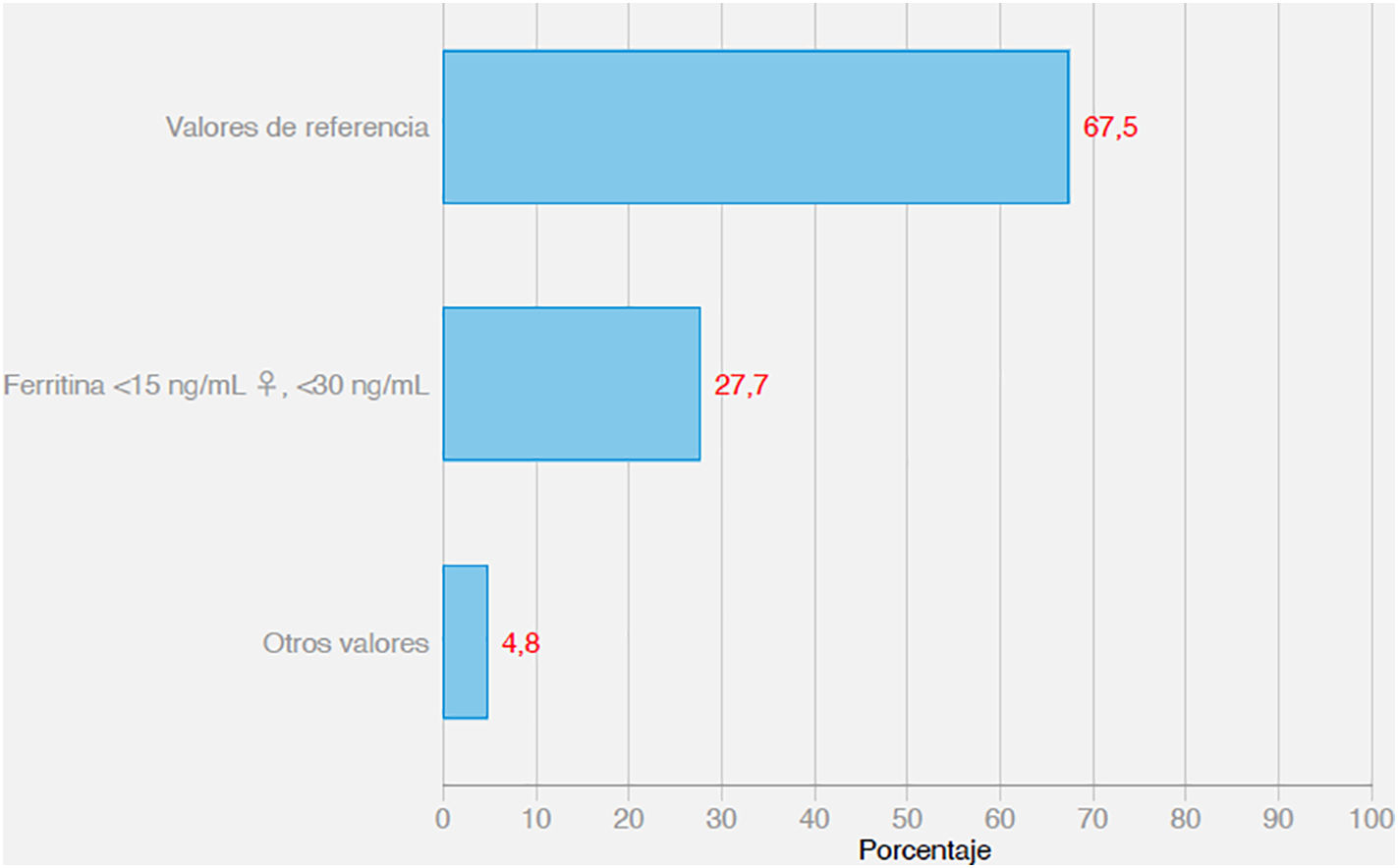
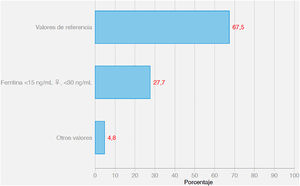
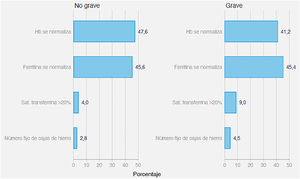
Los resultados de la pregunta 3, sobre qué valores de referencia de la ferritina emplean para determinar si el paciente está o no ferropénico, se muestran en la figura 1. No hubo diferencias entre los que consideran la anemia ferropénica una enfermedad grave o no.
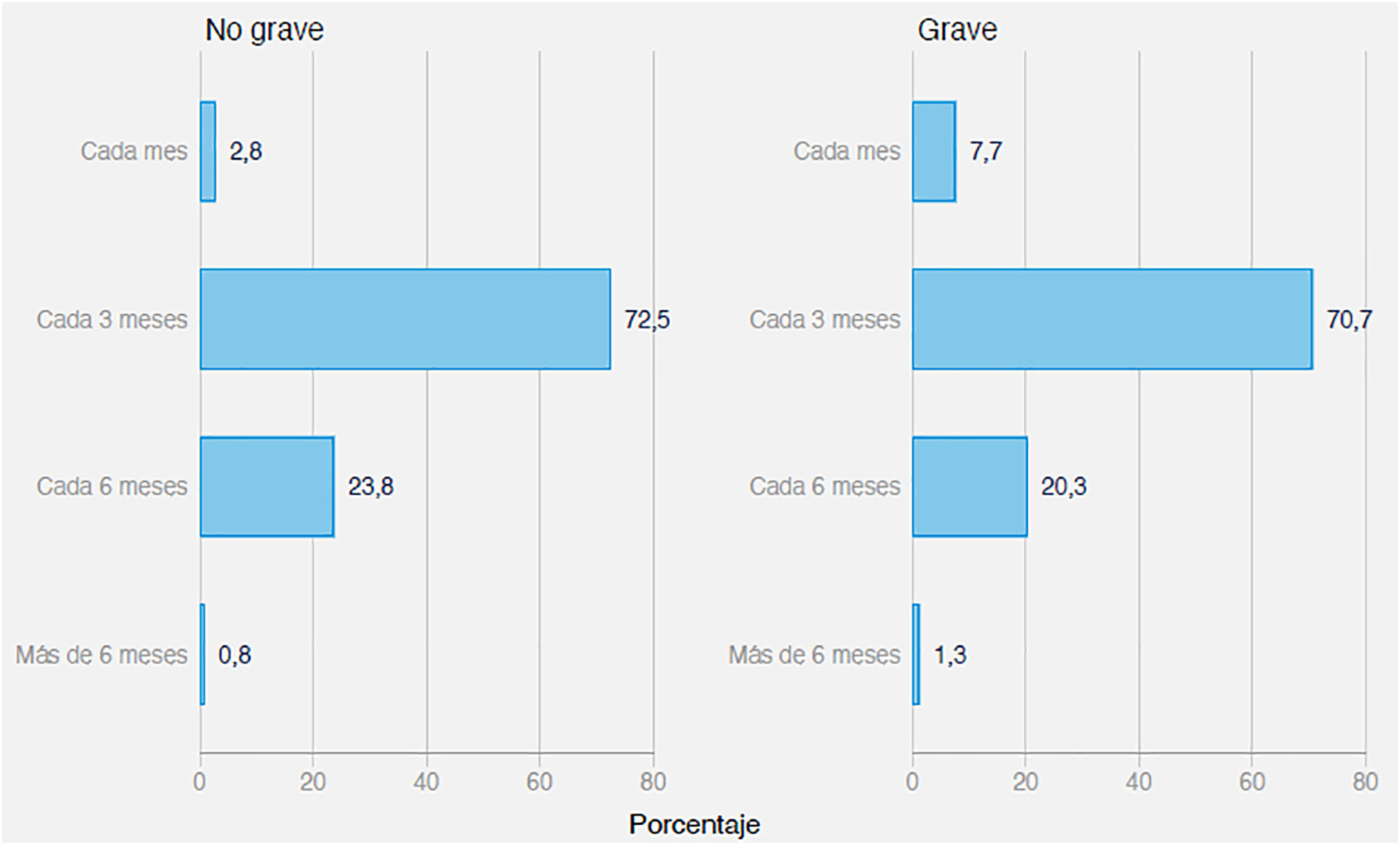
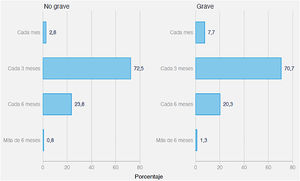
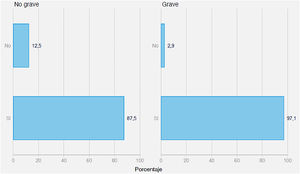
En relación con la pregunta 4, con qué frecuencia realiza analíticas de control en un paciente diagnosticado de anemia ferropénica: el 71,6% contestó que realiza analíticas de control cada 3 meses, un 22% cada 6 meses, un 5,3% cada mes y un 1,1% cada más de 6 meses (fig. 2).
Los que consideran la anemia ferropénica una enfermedad grave realizan más controles en el primer mes (p < 0,05) (7,7% versus 2,8%).
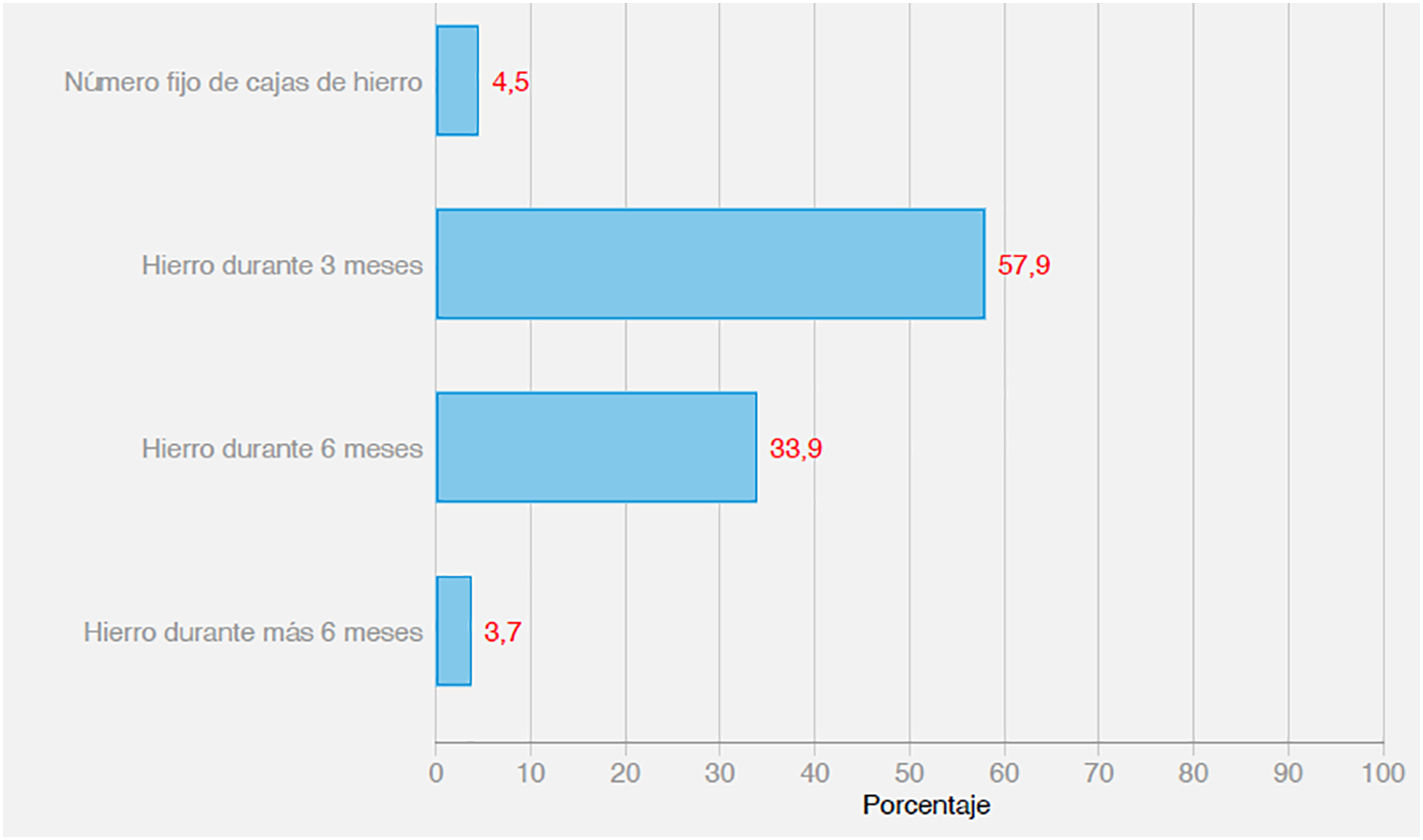
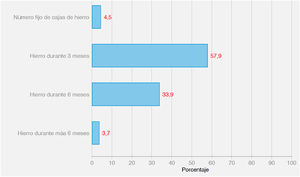
Los resultados de la pregunta 5 sobre durante cuánto tiempo receta hierro, se muestran en la figura 3. El 57,9% receta hierro durante 3 meses, un 33,9% durante más de 6 meses, un 4,5% receta un número fijo de cajas de hierro y un 3,7% durante más de 6 meses. En cuanto a la consideración de gravedad, no se detectaron diferencias entre ambos grupos.
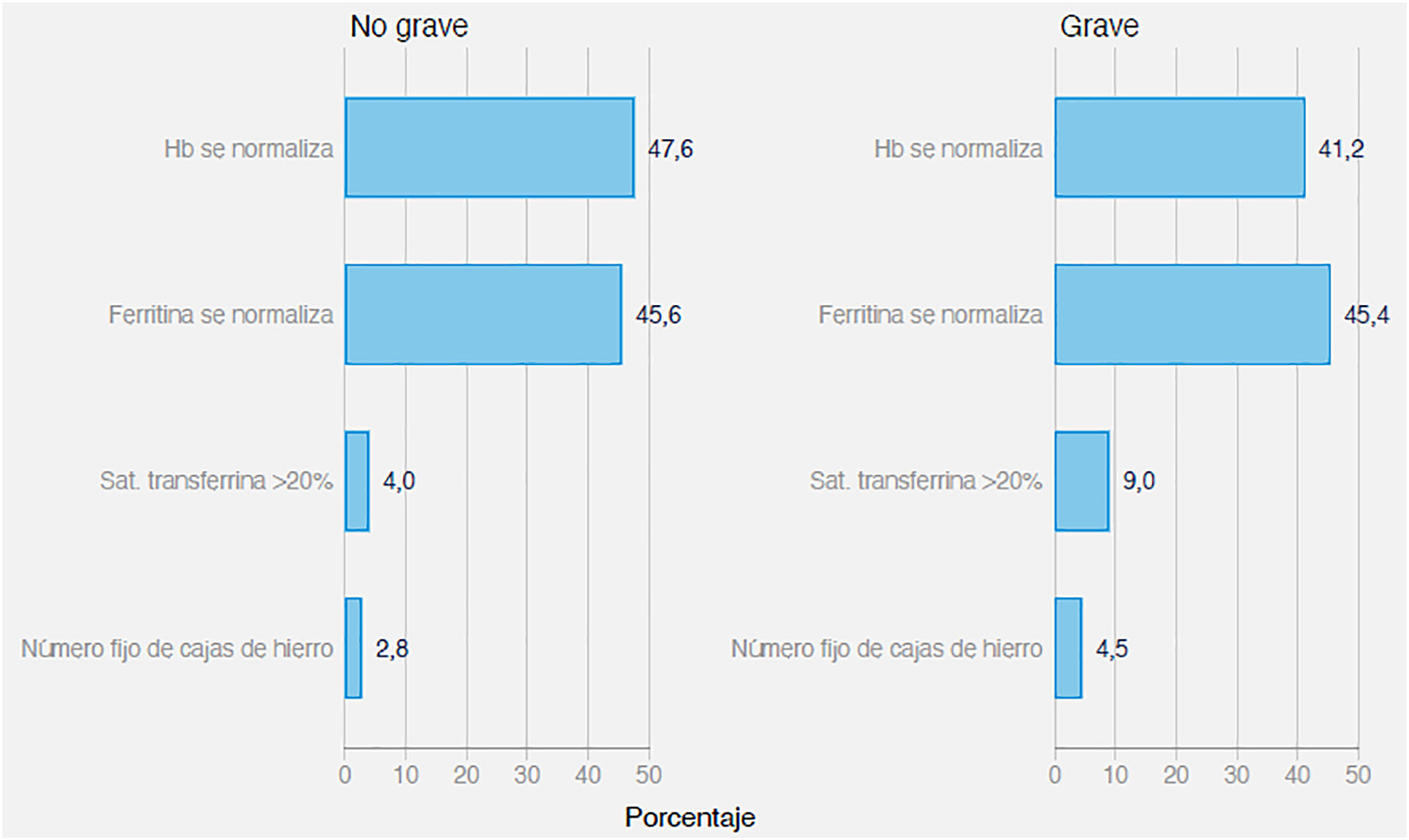
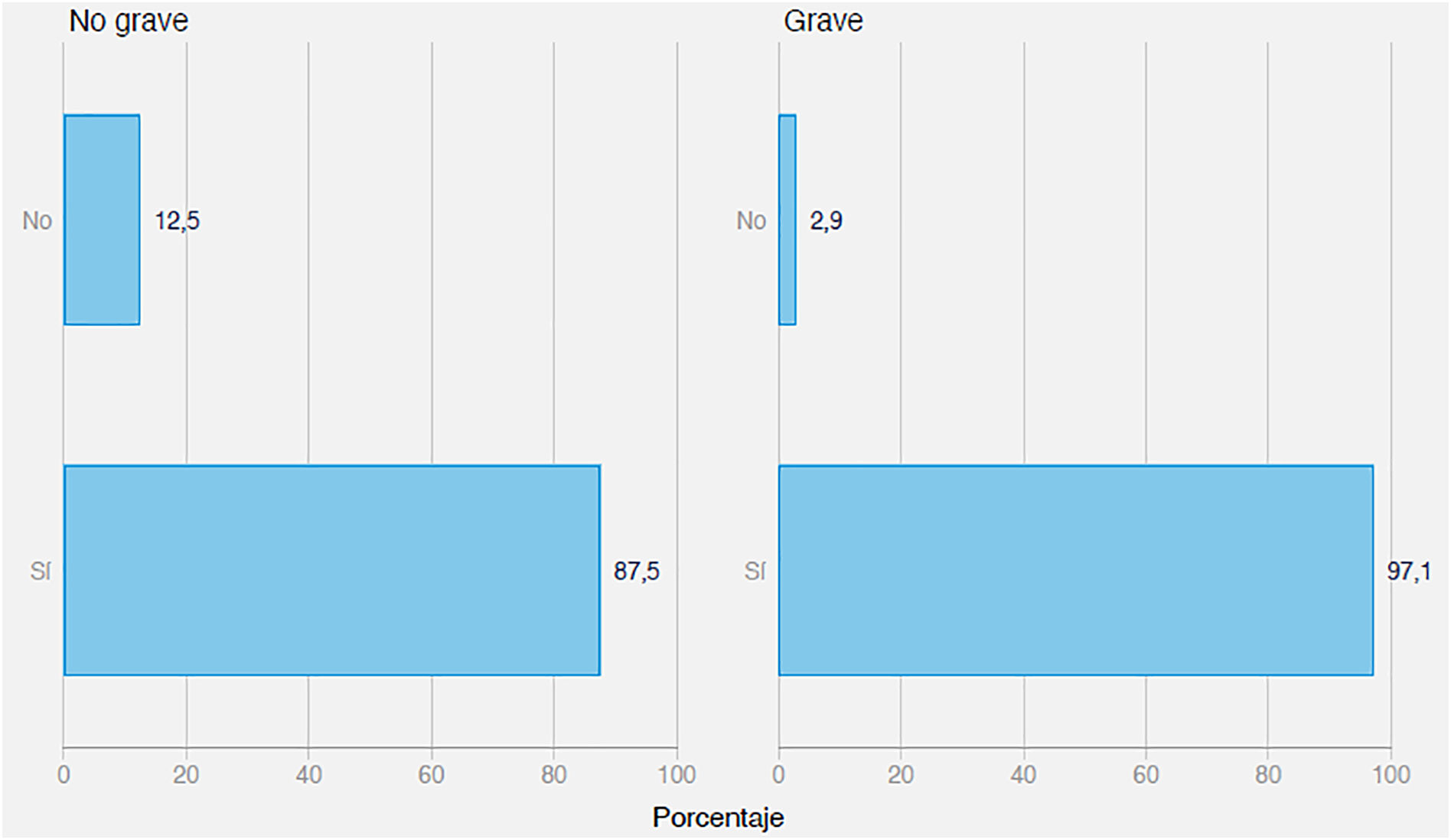
En relación con la pregunta 6, tal como puede verse en la figura 4, casi la mitad de los encuestados valora la Hb y solo el 45% se fija en los valores de la ferritina para finalizar el tratamiento. Los que consideran la anemia ferropénica una enfermedad grave utilizan en mayor proporción el resultado del IST para retirar la medicación (p < 0,05).
En la pregunta 7, sobre qué hacer cuando el paciente no responde de forma adecuada al hierro que se le ha recetado, un 85% interroga al paciente sobre si realmente lo ha tomado, un 49,18% cambia por un preparado con más hierro elemental y un 15,98% lo deriva al centro de referencia para administrar hierro IV. No se detectaron diferencias entre los que consideran la anemia ferropénica una enfermedad grave o no.
En relación con la pregunta 8, cuando deriva al paciente para estudio, la mayoría lo hace al servicio de digestivo, seguido de hematología, medicina interna y ginecología. Los que consideran grave a la anemia ferropénica derivan más a medicina interna y los que no la consideran grave lo hacen con más frecuencia a hematología.
En la pregunta 9, sobre si se fija en la cantidad de hierro elemental que tiene el preparado de hierro que receta, el 69,5% sí lo tiene en cuenta, un 2,9% nunca lo valora y un 27,6% solo en algunas ocasiones. Los que consideran la anemia ferropénica una enfermedad grave lo revisan en mayor medida (p < 0,05).
En relación con la pregunta 10, sobre el preparado de hierro que receta, el 92,5% de los médicos tiene en cuenta si el hierro que receta es férrico o ferroso. Pero los que consideran la anemia ferropénica una enfermedad grave lo tienen mucho más en cuenta, tal como se muestra en la figura 5 (p < 0,05).
En la pregunta 11, sobre la forma galénica que prefieren emplear: la presentación preferida son las cápsulas, seguida de comprimidos. Los que consideran a la anemia ferropénica una enfermedad grave prefieren los sobres y las cápsulas, y los que no la consideran grave, los comprimidos recubiertos. Las diferencias son significativas (p < 0,05).
En relación con la pregunta 12, el 92% de los encuestados tiene en cuenta las diferencias entre las distintas formulaciones de hierro oral. Este porcentaje aumenta hasta el 95,5% entre los que consideran la anemia ferropénica como una enfermedad grave.
DiscusiónLa anemia por déficit de hierro es el tipo de anemia más frecuente en el mundo y por este motivo, tanto la deficiencia de hierro como la anemia ferropénica, son un problema de salud global y una causa frecuente de consulta en la práctica médica1–4.
La gran mayoría de los médicos que contestaron la encuesta trabaja en un ámbito urbano (62,7%) o semiurbano (22,1%) y existe muy poca participación del ámbito rural, por lo que los resultados no son representativos de este ámbito.
En este estudio, algo más de la mitad de los médicos participantes (51,8%) consideran la anemia ferropénica como una enfermedad grave, ya que puede ser el primer signo de alarma de una neoplasia de tracto intestinal7–9. En los varones adultos y las mujeres menopáusicas, el sangrado digestivo es la causa más frecuente de anemia ferropénica (la segunda en mujeres premenopáusicas) y así, en el 62% de los pacientes a los que se les realiza una endoscopia por una anemia ferropénica, se hallan lesiones benignas potencialmente sangrantes, en un 19% úlcera péptica y en un 11% una neoplasia colorrectal10,11. Por ello, algunos autores recomiendan realizar una endoscopia digestiva en esta población si no hay una causa alternativa clara, sobre todo si la Hb es < 10 g/dL, existe clínica digestiva o antecedentes familiares de neoplasia colorrectal7,8,10. Sin embargo, en los varones menores de 50 años y en las mujeres premenopáusicas, en ausencia de síntomas, la rentabilidad de la endoscopia digestiva es muy baja (neoplasia de colon en el 0,8% de varones y ningún caso en mujeres)12, por lo que en estos enfermos es aceptable iniciar el tratamiento con hierro oral sin realizar un estudio digestivo, pero evaluando la respuesta al cabo de 1-2 meses por si esta no es la adecuada7. También puede iniciarse hierro oral sin realizar más exploraciones en aquellos subgrupos de pacientes con tendencia conocida a la anemia ferropénica como mujeres gestantes, atletas o donantes de sangre habituales7.
Algunos autores recomiendan, si no hay una causa clara desencadenante, descartar enfermedad celíaca, gastritis autoinmune o infección por Helicobacter pylori10 y si las pérdidas menstruales son abundantes, solicitar un estudio de enfermedad de Von Willebrand13. A pesar de todo, en un 30% de los pacientes no se consigue realizar un diagnóstico etiológico14.
Para hacer el diagnóstico de una anemia ferropénica, la determinación de ferritina es la prueba de laboratorio más sensible, específica y coste-efectiva8,15,16. En este trabajo, el 80,7% de los médicos la solicitan, lo que implica que casi un 20% (19,3%) recomiendan iniciar tratamiento con hierro oral con base solo en el resultado de la Hb, lo que puede conducir a errores diagnósticos o que el tratamiento sea insuficiente17.
Sin embargo, como la ferritina es un reactante de fase aguda, no siempre es fácil establecer cuál es el umbral de ferritina por debajo del cual el paciente está ferropénico, sobre todo cuando además de la ferropenia, el enfermo tiene algún trastorno crónico o inflamatorio que puede ser causa de anemia. La coexistencia de ambos tipos de anemia sucede del 20 al 85% de los pacientes con anemia inflamatoria y complica el diagnóstico4,6,18. En estos casos, además de parámetros reactantes de fase aguda como la PCR, el fibrinógeno o la VSG, podría ser útil la determinación del nivel plasmático del receptor soluble de la transferrina, que no se modifica por los procesos inflamatorios, aunque no es una prueba que se realice de forma rutinaria en todos los laboratorios6,9,16,19. Valores de ferritina > 100 μg/L descartan ferropenia y < 15 μg/L la confirman con una especificidad del 99%, pero con una sensibilidad de tan solo el 59%.
En este sentido, se ha sugerido un valor de ferritina de 45 μg/L como límite para una relación óptima entre sensibilidad (85%) y especificidad (92%). De esta forma, si el resultado de ferritina está entre 45 y 100 μg/L, es difícil discernir si representa los niveles reales de los depósitos del hierro o bien está elevada por un proceso inflamatorio sistémico8. No existe un acuerdo sobre qué valores de ferritina deben emplearse: en casos de inflamación y en algunas guías de manejo del sangrado obstétrico, se sugiere considerar ferropenia por debajo de 30 μg/L, ya que la sensibilidad es del 92% y la especificidad del 98%7,10,16,17,20 si hay neoplasia o infección, por debajo de 50 μg/L21, en casos de enfermedad inflamatoria intestinal si la ferritina es < 100 μg/L15,22, en los pacientes con insuficiencia cardíaca si está entre 100 y 300 μg/L con un IST < 20%10,15,23 y en casos de enfermedad renal crónica si es < 500 μg/L con un IST < 30%7.
En este estudio la mayoría de los médicos participantes (el 67,5%) utilizan los valores de referencia del laboratorio donde se ha hecho el análisis y solo un 27,7% considera que el paciente está ferropénico si la determinación de ferritina es < 15 μg/L en la mujer premenopáusica y < 30 μg/L en hombres y mujeres menopáusicas. Adoptar los valores de referencia del laboratorio, en los pacientes con comorbilidades, puede hacer que enfermos con ferropenia no se diagnostiquen o incluso se deriven a otros especialistas.
Una prueba accesible que también puede ayudar al diagnóstico es la determinación del IST que, aunque también disminuye en la anemia inflamatoria, cuando es < 16% se correlaciona con una deficiencia de hierro insuficiente para una eritropoyesis normal y, tal como ya se ha comentado, lo mismo sucede si es <20% en casos de fallo cardíaco y < 30% si coexiste insuficiencia renal crónica8,15,17,18,23. A pesar de ello, en este estudio solo el 27,2% de los encuestados solicita el IST. Los médicos que consideran la anemia ferropénica como una enfermedad grave lo solicitan en mayor proporción.
En relación con el tratamiento de la anemia ferropénica, la administración de hierro oral es la opción más coste-efectiva. Es mejor tomarlo en ayunas y con vitamina C, que aumenta la absorción en un 30%16. Hay que evitar los inhibidores de la absorción como lácteos, té o café, así como fármacos que reduzcan la acidez gástrica como los antiácidos5. Cuando se inicia tratamiento con hierro oral, la reticulocitosis aparece a partir del cuarto día, la Hb empieza a mejorar a partir de la segunda semana y aumenta 1 gr/dL a las 2 o 3 semanas. Para normalizar la ferritina y replecionar los depósitos de hierro se necesitan como mínimo entre 3 y 6 meses de tratamiento, aunque según la intensidad de la ferropenia puede necesitarse más tiempo5–7,15,24. Una causa frecuente de falta de respuesta se debe a los tratamientos de corta duración15. De hecho, hay muchos pacientes que requieren un tratamiento crónico con hierro oral, entre ellos todos aquellos con sangrado crónico intestinal, hipermenorreas, enfermedad inflamatoria intestinal, malabsorción, donantes de sangre y atletas de resistencia. Por ello se recomienda, una vez iniciado el tratamiento, comprobar en 1-2 meses que la Hb mejora y una vez alcanzada la ferritina objetivo, repetir el hemograma con los parámetros del metabolismo férrico a los 3-6 meses para valorar si precisan continuar el tratamiento con hierro y valorar a qué dosis, por qué vía de administración y con qué frecuencia4–6.
En este estudio, la mayoría de médicos, un 57,9%, receta hierro solo durante 3 meses y solamente el 33,9% lo receta durante más de 6 meses. Un 71,6% realiza analíticas de control a los 3 meses y un 22% a los 6 meses. Un 44,3% retira el tratamiento cuando la Hb se normaliza, sin valorar la determinación de ferritina, un 45,5% cuando se normaliza la ferritina y solo un 6% lo retira cuando el IST es > 20%. Retirar el tratamiento valorando solo la Hb sin saber si la ferritina se ha recuperado, puede hacer que la duración del tratamiento sea insuficiente, ya que la ferritina es uno de los primeros parámetros que disminuyen y el último que se normaliza, lo mismo puede ocurrir si se deja de tomar hierro si el IST aún es inferior al 20%.
Cuando el paciente no responde de forma adecuada al hierro que se le ha recetado, un 85% de los médicos interroga al paciente sobre si realmente lo ha tomado, un 49,18% cambia por un preparado con más hierro elemental y un 15,98% lo deriva al centro de referencia para administrar hierro IV. No se detectaron diferencias entre los que consideran la anemia ferropénica una enfermedad grave o no.
Una causa frecuente de incumplimiento terapéutico, que puede llegar al 40%, es la alta frecuencia de efectos adversos, sobre todo gastrointestinales, que oscilan entre el 3,7 y el 43,3%6,25. En estos casos, espaciar la toma cada 48h ha demostrado ser de utilidad, ya que evita que la absorción de hierro por parte del enterocito se sature y puede ser una buena estrategia inicial para los pacientes ferropénicos sin anemia o con anemia leve6–8,10,26–28.
Cuando se trata de derivar a los pacientes, la mayoría de los médicos encuestados lo hacen con mayor frecuencia a los digestólogos, que son los especialistas que realizarán el estudio endoscópico, seguido de las derivaciones a hematología y medicina interna que es probable que se hagan para iniciar ferroterapia endovenosa o descartar enfermedad de Von Willebrand7,13. En cuarto lugar, derivan a ginecología, posiblemente para iniciar algún tratamiento que controle las hipermenorreas7. Destaca que los que consideran grave la anemia ferropénica deriven más a medicina interna cuando tendría que ser a digestivo y los que no la consideran grave más a hematología, posiblemente para iniciar hierro IV.
Valorar la cantidad de hierro elemental que contiene el preparado de hierro administrado es un aspecto muy importante. Algunos autores recomiendan dosis de 100-200 mg de hierro elemental al día para un adulto15. En este estudio solo el 69,5% de los médicos tiene en cuenta la cantidad de hierro elemental del preparado, un 2,9% nunca lo valora y un 27,6% solo en algunas ocasiones. Los que consideran la anemia ferropénica una enfermedad grave lo revisan en mayor medida (p < 0,05).
El preparado de hierro que se receta con más frecuencia es el sulfato ferroso, aunque otras sales de hierro como el fumarato o el gluconato también han demostrado ser eficaces15. En este trabajo, el 92,5% de los médicos tiene en cuenta si el hierro que receta es férrico o ferroso. Los que consideran la anemia ferropénica una enfermedad grave lo tienen mucho más en cuenta.
Sobre la forma galénica que prefieren emplear: la presentación preferida son las cápsulas, seguida de comprimidos. Los que consideran la anemia ferropénica una enfermedad grave prefieren los sobres y las cápsulas, y los que no la consideran grave, los comprimidos recubiertos (p < 0,05).
El 92% tiene en cuenta las diferencias entre las distintas formulaciones de hierro oral. Este porcentaje aumenta hasta el 95,5% entre los que consideran la anemia ferropénica como una enfermedad grave.
ConclusionesA pesar de que casi el 52% de los encuestados consideran la anemia ferropénica una enfermedad grave y que la ferritina es la determinación bioquímica más útil para su diagnóstico, alrededor de un 20% no la utiliza. Por otra parte, el IST que muchas veces puede ayudar a distinguir una anemia ferropénica de una anemia inflamatoria, solo lo solicita algo más del 27%, lo que puede conducir a errores diagnósticos. Por otra parte, en algunas ocasiones el tratamiento resulta insuficiente, ya que mayoría trata a los enfermos únicamente durante 3 meses y el 47% finaliza el tratamiento cuando la Hb se normaliza sin tener en cuenta el resultado de la ferritina. Aunque se ha mejorado en el diagnóstico y el tratamiento de la anemia ferropénica en la asistencia primaria, es probable que muchos pacientes se beneficiarían de un mayor uso de la ferritina, el IST y de tratamientos de mayor duración.
Responsabilidades éticasEste artículo se basa en los resultados de una encuesta, no incluye pacientes ni marcas de medicamentos, únicamente se ha recogido la manera habitual que tiene cada uno de los médicos participantes de diagnosticar y tratar la anemia ferropénica.
Los médicos han participado en la encuesta de forma anónima por el propio interés de rellenarla. Los resultados obtenidos se analizan de forma global y anónima.
Este proyecto fue aprobado por el Comité de Ética de la Investigación de la Fundació Sant Joan de Déu (PIC-203-20).
FinanciaciónLa encuesta se ha realizado gracias a la colaboración del Laboratorio Bial SA que se encargó del diseño web de la encuesta y del envío de las invitaciones para participar.
Conflicto de interesesEl autor ha recibido honorarios del Laboratorio Bial SA por colaborar en la elaboración de las preguntas del cuestionario.
AgradecimientoEl autor agradece el esfuerzo de todos los médicos de los diferentes CAP que completaron la encuesta.