Caracterizar los episodios adversos relacionados con la asistencia sanitaria en pacientes infectados por SARS-CoV-2 fallecidos en un hospital de tercer nivel.
MétodosEstudio observacional retrospectivo en el que se incluyeron los pacientes fallecidos en el centro entre el 16 de marzo y el 10 de abril de 2020. La información fue extraída desde la historia clínica electrónica.
ResultadosLa mediana de edad de los 164 pacientes analizados fue de 77,5 años. Más de 9 de cada 10 pacientes fallecidos presentaban al menos una comorbilidad. El 40,2% de los pacientes presentó al menos un episodio adverso (EA) asociado a la atención sanitaria. Un 23,8% de los pacientes presentó alguna reacción adversa a medicamentos, constituyendo la primera causa de EA entre los pacientes fallecidos. Entre los pacientes que fallecieron en unidades de cuidados intensivos, los problemas relacionados con la ventilación mecánica han aparecido con una frecuencia del 8,8%.
ConclusionesA pesar de que la letalidad asociada a los EA detectados fue muy reducida, es fundamental establecer una vigilancia estrecha de los posibles EA asociados a la asistencia sanitaria, especialmente los farmacológicos, dado que se trata de una enfermedad con un tratamiento terapéutico incierto.
To characterize health care-related adverse events in patients with SARS-CoV-2 infection who died in a tertiary hospital.
MethodsThis is a retrospective, observational study, that included patients who died at HUGTiP hospital between 16 March and 10 April 2020. Data was extracted from the electronic medical record.
ResultsThe median age of the 164 SARS-CoV-2 infected patients who died in the center in the study period was 77.5 years and> 90% of patients had ≥ 1 comorbidity. Forty point two percent of patients had at least ≥ 1 health care-related adverse event. Twenty three point eight of patients had an adverse drug reaction, the leading cause of adverse events in patients who died. Of patients who died in intensive care units, the frequency of problems related to mechanical ventilation was 8.8%.
ConclusionsAlthough the case fatality rate associated with the adverse events detected was very low, close monitoring of potential health care-related adverse events, especially drug reactions, as the therapeutic management of the disease remains unclear.
El 31 de diciembre de 2019, la Comisión Municipal de Salud y Sanidad de Wuhan (provincia de Hubei, China) informó sobre un agrupamiento de 27 casos de neumonía de etiología desconocida. El 7 de enero de 2020, las autoridades chinas identificaron como agente causante del brote un nuevo tipo de virus de la familia Coronaviridae, que ha sido denominado SARS-CoV-21. A mediados de abril de 2020 ya se había producido la notificación de casi tres millones de personas infectadas en el mundo, de las cuales habían fallecido alrededor de 115.0002.
Con unos datos de seroprevalencia del 5% en el territorio español, la mayoría de los casos de la COVID-19 notificados hasta el momento se tratan de casos leves o asintomáticos3. La prevalencia de enfermedad de base es de el 49% en los casos no hospitalizados, el 79% en los casos hospitalizados, el 81% en los ingresados en UCI y el 95% en los fallecidos. El 87% de los pacientes que fallecen tienen más de 70 años4. El tratamiento clínico de gran parte de los pacientes ingresados en centros hospitalarios conlleva el lidiar no solo con una nueva entidad infecciosa, sino con personas con comorbilidades y elevada edad.
Las comisiones de mortalidad hospitalarias tienen interés en evaluar la mortalidad relacionada con la asistencia sanitaria y, por tanto, potencialmente evitable, como indicador que permite evidenciar posibles déficits asistenciales5. El objetivo del presente estudio fue analizar los episodios adversos relacionados con la asistencia sanitaria de los pacientes con infección por SARS-CoV-2 que fallecieron en un hospital de tercer nivel durante las primeras semanas de pandemia.
Material y métodoDiseño y población a estudioSe trata de un estudio observacional retrospectivo, en el cual se analizaron datos de pacientes infectados con SARS-CoV-2 (análisis por PCR positivo) y que han fallecido durante el ingreso en el Hospital Universitario Germans Trias i Pujol. El periodo de estudio comprende desde la muerte del primer paciente infectado por SARS-CoV-2 en el centro (16 de marzo), hasta el 10 de abril de 2020. No han sido incluidos en el análisis aquellos pacientes con clínica compatible pero con resultado negativo de PCR ni aquellos pacientes ingresados que siendo PCR positivos no han resultado fallecidos en el período de estudio.
Fuentes de información y variables a estudioLos datos se recogieron a partir de la historia clínica electrónica de los pacientes. Las variables primarias se clasificaron en: sociodemográficas, comorbilidades en el momento de la admisión, duración del ingreso hospitalario, complicaciones asociadas a la infección, y causa de la muerte. También desde la historia clínica, se recogieron los episodios adversos potencialmente relacionados con la atención sanitaria: reacciones adversas de los fármacos, problemas con los respiradores, complicaciones tromboembólicas venosas, úlceras por presión y problemas en el tratamiento de las glucemias. La revisión de cada una de las historias clínicas se ha llevado a cabo por al menos 2 de los miembros de la comisión de mortalidad implicados en este estudio.
Análisis estadísticoSe describieron las características de los pacientes incluidos mediante frecuencias absolutas y relativas para las variables cualitativas y con media y desviación estándar para las cuantitativas paramétricas, o con mediana y rango intercuartílico para las cuantitativas no paramétricas. Seguidamente, se compararon las características de casos en los que se aplicó limitación terapéutica al ingreso frente a los que no. Se utilizó el test de χ2 (o la prueba de Fisher cuando no se cumplían los requisitos de aplicación) para contrastar la distribución de las variables cualitativas.
Confidencialidad y protección de datosEste estudio se ha realizado siguiendo los principios éticos básicos contenidos en la Declaración de Helsinki (Fortaleza, octubre de 2013) y ha sido evaluado y aprobado por el Comité de Ética de la Investigación del hospital.
Los investigadores del proyecto han recogido los datos a partir de la historia clínica electrónica de los pacientes. La información ha sido analizada a través de una base de datos anonimizada. Los datos de los pacientes se han tratado de acuerdo con la Ley de protección de datos de carácter personal del Reglamento Europeo (UE) 2016/679 y su transposición en la Ley Orgánica 3/2018.
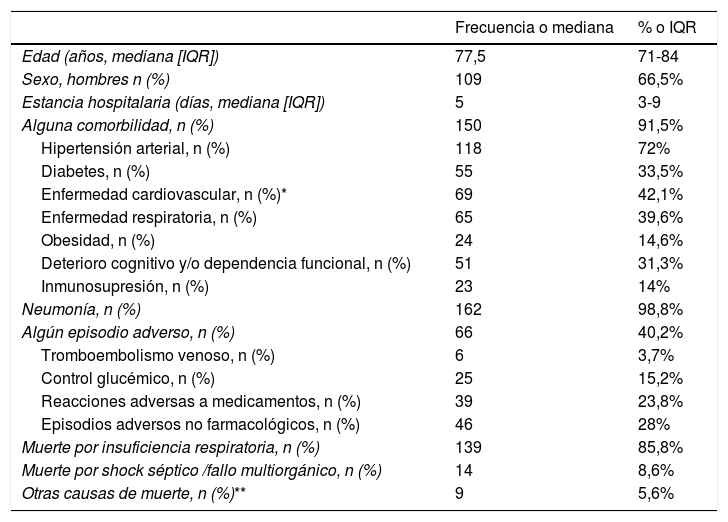
ResultadosUn total de 164 pacientes con infección SARS-CoV-2 han fallecido en el centro hospitalario durante el período de estudio. Las características de los mismos se exponen en la tabla 1. El 73,3% de los pacientes fallecieron en unidades de hospitalización convencional (incluyendo la Unidad de Corta Estancia en urgencias), el 19,4% en unidades de críticos y el 7,3% en boxes de urgencias. El 4,3% de los pacientes fallecieron en los dispositivos de hospitalización externos al hospital habilitados para la pandemia. Prácticamente un 90% de los fallecimientos se contabilizaron en cinco servicios: Enfermedades Infecciosas (26,2%), Medicina Intensiva (18,3%), Medicina Interna (18,3%), Neumología (15,2%) y Unidad de Geriatría de agudos (11,6%). La mediana de estancia hospitalaria fue de 5 días (IQR 3-9).
Características de los pacientes infectados con SARS-CoV-2, fallecidos durante el ingreso en el hospital durante el período de estudio (n=164)
| Frecuencia o mediana | % o IQR | |
|---|---|---|
| Edad (años, mediana [IQR]) | 77,5 | 71-84 |
| Sexo, hombres n (%) | 109 | 66,5% |
| Estancia hospitalaria (días, mediana [IQR]) | 5 | 3-9 |
| Alguna comorbilidad, n (%) | 150 | 91,5% |
| Hipertensión arterial, n (%) | 118 | 72% |
| Diabetes, n (%) | 55 | 33,5% |
| Enfermedad cardiovascular, n (%)* | 69 | 42,1% |
| Enfermedad respiratoria, n (%) | 65 | 39,6% |
| Obesidad, n (%) | 24 | 14,6% |
| Deterioro cognitivo y/o dependencia funcional, n (%) | 51 | 31,3% |
| Inmunosupresión, n (%) | 23 | 14% |
| Neumonía, n (%) | 162 | 98,8% |
| Algún episodio adverso, n (%) | 66 | 40,2% |
| Tromboembolismo venoso, n (%) | 6 | 3,7% |
| Control glucémico, n (%) | 25 | 15,2% |
| Reacciones adversas a medicamentos, n (%) | 39 | 23,8% |
| Episodios adversos no farmacológicos, n (%) | 46 | 28% |
| Muerte por insuficiencia respiratoria, n (%) | 139 | 85,8% |
| Muerte por shock séptico /fallo multiorgánico, n (%) | 14 | 8,6% |
| Otras causas de muerte, n (%)** | 9 | 5,6% |
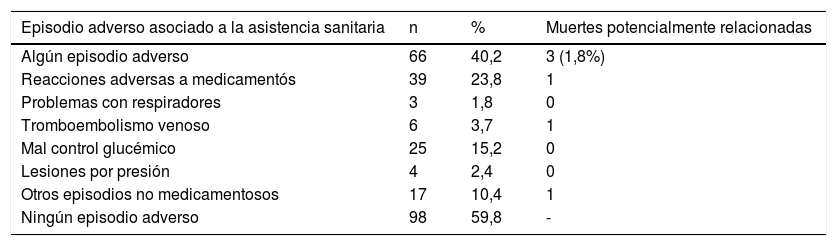
El 40,2% de los pacientes presentó al menos un episodio adverso asociado a la atención sanitaria (tabla 2). Un 23,8% de los pacientes presentó alguna reacción adversa a medicamentos, constituyendo la primera causa de episodios adversos entre los pacientes fallecidos. Hubo una muerte potencialmente relacionada con RAM. Se trataba de un paciente procedente de otro hospital por hematoma en el músculo psoas tras anticoagulación con enoxaparina, el cual falleció por infarto agudo de miocardio tras la realización de DIVAS en nuestro centro.
Distribución de pacientes con episodios adversos asociados a la atención sanitaria y muertes potencialmente relacionadas entre los pacientes infectados con SARS-CoV-2 fallecidos durante el ingreso en el hospital durante el período de estudio
| Episodio adverso asociado a la asistencia sanitaria | n | % | Muertes potencialmente relacionadas |
|---|---|---|---|
| Algún episodio adverso | 66 | 40,2 | 3 (1,8%) |
| Reacciones adversas a medicamentós | 39 | 23,8 | 1 |
| Problemas con respiradores | 3 | 1,8 | 0 |
| Tromboembolismo venoso | 6 | 3,7 | 1 |
| Mal control glucémico | 25 | 15,2 | 0 |
| Lesiones por presión | 4 | 2,4 | 0 |
| Otros episodios no medicamentosos | 17 | 10,4 | 1 |
| Ningún episodio adverso | 98 | 59,8 | - |
De los 34 pacientes que fueron intubados y recibieron ventilación mecánica invasiva, un 8,8% presentaron problemas relacionados con el respirador: carencia de administración del volumen corriente programado y pérdida de PEEP en dos pacientes, y neumotórax a tensión ocasionado por exceso de presión positiva en pulmón fibrótico en otro paciente. Estos problemas no desencadenaron la muerte por sí mismos, pero fueron factores contribuyentes del empeoramiento de la situación respiratoria del paciente.
Entre los 164 pacientes fallecidos, se detectaron seis casos (3,7%) de alta sospecha o certeza de tromboembolismo venoso, de los cuales cuatro se produjeron en unidades de críticos y dos en urgencias o planta de hospitalización convencional. Todos ellos habían recibido una tromboprofilaxis adecuada según los protocolos. Un caso de sospecha de tromboembolismo pulmonar masivo se consideró que estuvo directamente relacionado con la muerte del paciente. El 15,2% de los pacientes presentó, durante el ingreso hospitalario, alguna dificultad para el control glucémico (en forma de hipo- o hiperglucemias). Los problemas de control glucémico aparecieron tanto en pacientes con diagnóstico previo de diabetes (13/25) como sin diagnóstico previo del mismo (12/25). En 12 pacientes las alteraciones glucémicas se relacionaron con el uso de altas dosis de corticoides en bolus y en 3 con el uso de hidroxicloroquina o cloroquina. En ninguno de los casos se ha establecido una relación de causalidad con la muerte de los pacientes.
En el 2,4% de los pacientes se detectó la presencia de lesiones por presión. En tres de los cuatro casos detectados se trataba de personas parcial o totalmente dependientes para las actividades básicas de la vida diaria. La mediana de edad de los pacientes con lesiones por presión fue de 79 años y la mediana de días de estancia fue de 14,5 días (IQR: 7-77).
DiscusiónCuatro de cada diez pacientes estudiados han sufrido algún episodio adverso asociado a la atención sanitaria, destacando las reacciones adversas a fármacos como el factor más frecuentemente implicado. A pesar de ello, la letalidad asociada a los episodios adversos detectados fue muy reducida.
La mediana de edad de los pacientes infectados por SARS-CoV-2 fallecidos en el centro durante las primeras semanas de pandemia fue de 77,5 años. Un 75% de los pacientes tenían más de 71 años. Dos tercios de los fallecidos eran hombres. Más de nueve de cada diez de estos pacientes presentaba alguna comorbilidad, siendo la hipertensión arterial (72%) seguida de la enfermedad cardiovascular (42,5%) las más frecuentemente detectadas. Estos datos son congruentes con la reciente revisión sistemática de Tian et al., en la que se concluye que la presencia de comorbilidades como hipertensión, enfermedad coronaria y diabetes se han asociado con un riesgo significativamente mayor de muerte entre los pacientes con
La COVID-196.
La prevalencia de sucesos adversos relacionados con la atención sanitaria hallados en este estudio (el 40,2% de los pacientes) es sustancialmente superior a los datos publicados sobre sucesos adversos en pacientes hospitalizados. Estudios previos que cuantifican episodios adversos mediante la herramienta Global Trigger Tool arrojan cifras de prevalencia de episodios adversos más reducidas en Estados Unidos (33,2%)7 y Suiza (20,5%)8. A diferencia de estos estudios, nuestro trabajo se centra en el análisis de sujetos atendidos durante una pandemia, con niveles de carga asistencial muy elevados. Además, la meticulosidad llevada a cabo en la revisión de las historias clínicas puede estar relacionada con la detección de un mayor número de episodios adversos. Por último, la mayor prevalencia de reacciones adversas a medicamentos durante la hospitalización (el 23,8% de los pacientes) ha sido también superior a la descrita en la literatura en condiciones no pandémicas (el 15%)9. Esto ha contribuido de manera sustancial al cómputo final de sucesos adversos por cualquier causa. Solo uno de los pacientes ha fallecido como consecuencia de una reacción adversa a medicamentos (paciente externo que provenía de otro hospital). Esta prevalencia (0,6%) es muy similar a la obtenida en un estudio realizado en nuestro centro con datos de pacientes fallecidos por reacciones adversas a medicamentos durante el 201510.
Los problemas relacionados con la ventilación mecánica han aparecido con poca frecuencia (8,8%) entre los pacientes admitidos en unidades de cuidados intensivos. En ninguno de los tres casos, estos problemas han sido causa directa de la muerte del paciente. En la atención a los enfermos de la COVID-19 se han tenido que utilizar respiradores no específicos de unidades de críticos, principalmente extraídos de los quirófanos del centro, los cuales estaban diseñados para otros rendimientos. Sin haber sido afectada la cifra de fallecidos, es probable que la utilización de respiradores más adecuados para la ventilación del paciente crítico hubiera reducido el porcentaje de episodios adversos por esta causa.
La enfermedad tromboembólica venosa (ETV) ha supuesto en general un importante incremento de la morbimortalidad en los pacientes infectados con SARS-CoV-2, especialmente entre aquellos que requieren ingreso en unidades de críticos11. Debido a las características de nuestro estudio, en el que no se han comparado los datos con pacientes no fallecidos, no ha sido posible determinar si la incidencia de complicaciones tromboembólicas en los pacientes fallecidos fue superior al resto. Los profesionales han administrado en la mayoría de los casos una correcta tromboprofilaxis, según los protocolos hospitalarios del comité de ETV y del grupo de expertos clínicos del hospital de la COVID-19 en base a las recomendaciones de las sociedades científicas12. Aunque la tromboprofilaxis generalizada en el momento inicial de la pandemia era controvertida, todos los pacientes ingresados presentaban enfermedad grave por la COVID-19, con la consecuente inmovilidad e insuficiencia respiratoria en gran parte de ellos, por lo que se consensuó la tromboprofilaxis para los mismos. Posteriormente, en la segunda mitad del período de estudio, la asociación entre la COVID-19 y la ETV ya estaba bien caracterizada13, por lo que la tromboprofilaxis estaba recomendada en todos los casos de COVID-19 que requerían de ingreso hospitalario, excepto en aquellos casos en que estuviera esta contraindicada. Las complicaciones tromboembólicas en los pacientes fallecidos fueron detectadas y tratadas de manera adecuada.
Este estudio se ha llevado a cabo por miembros de la comisión de mortalidad, un equipo multidisciplinario que analiza la información desde diferentes puntos de vista. La historia clínica de todos los pacientes incluidos ha sido revisada por al menos dos investigadores del grupo. Entre las limitaciones, destacar que en momentos de sobrecarga asistencial tan crítica como la vivida durante la pandemia, la precisión en el registro de datos en el curso clínico y la exhaustividad de los informes de epicrisis por parte de los profesionales sanitarios han podido verse mermados. Dado que el estudio incluye los primeros pacientes fallecidos atendidos durante las primeras semanas de la pandemia (marzo-principios de abril de 2020), los resultados probablemente serán diferentes a los que se extraigan de pacientes que hayan fallecido posteriormente, debido fundamentalmente al progresivo avance en el conocimiento y tratamiento de la enfermedad y la evolución en la tasa de ocupación del hospital. El análisis estadístico es crudo y meramente descriptivo, lo cual representa una limitación sustancial en la extrapolación de los datos. Por último, destacar como limitación inherente al diseño del estudio la ausencia de casos de pacientes infectados por
SARS-CoV-2 que sobrevivieron al ingreso hospitalario.
Del análisis de los datos de fallecidos por SARS-CoV-2 en las primeras semanas de la pandemia se extrae la necesidad de llevar a cabo una vigilancia estrecha de las posibles reacciones adversas derivadas de los fármacos administrados sin clara evidencia de eficacia frente a la infección y en relación con una enfermedad con un tratamiento terapéutico aún incierto.
Autoría/colaboradoresGM y EM han contribuido por igual como primeros autores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.