La hemorragia digestiva alta (HDA) es un síndrome frecuente en el adulto, que requiere valoración urgente. Dentro de las enfermedades que la producen destacan las úlceras pépticas (gástricas o duodenales) y las enfermedades esofágicas (esofagitis, várices esofágicas y Síndrome de Mallory-Weiss). Excepcionalmente, la HDA es debida a enfermedad tumoral del duodeno. Dentro de ésta se encontrarían los tumores del estroma gastrointestinal (GIST). Presentamos a continuación el caso de una paciente de 81 años que acudió por un cuadro de melenas. Las endoscopias digestivas (alta y baja) fueron normales y en la TAC toracoabdominal se encontró una tumoración duodenal. Durante su ingreso, un episodio de hemorragia masiva obligó a realizar una intervención quirúrgica urgente, donde se observó un GIST duodenal.
Upper gastrointestinal bleeding is a frequent syndrome in the elderly that requires urgent attention. The main causes of melenas are peptic ulcer (gastric or duodenal) and esophageal diseases (esophagitis, esophageal varices and Mallory-Weiss syndrome). Unusually, upper gastrointestinal bleeding may be due to a duodenal tumor. Gastrointestinal stromal tumors (GIST) are included in this group. We report the case of an 81-year-old woman who presented with melenas. Gastrointestinal endoscopic studies (upper and lower) revealed no abnormalities, and a duodenal mass was found on thoracic-abdominal computed tomography scan. Urgent surgery due to a massive bleeding episode led to diagnosis of a duodenal GIST.
La hemorragia digestiva alta (HDA) es una enfermedad frecuente en los adultos y en especial en los ancianos. Dentro de las causas que determinan un hemorragia digestiva del tracto alto se encuentran fundamentalmente las enfermedades del estómago y del duodeno (básicamente la úlcera péptica) y la enfermedad esofágica en forma de esofagitis (sobre todo por reflujo)1.
Los tumores del intestino delgado en su tramo alto (duodeno) son poco frecuentes. Dentro de éstos se encuentran los tumores cuyo origen es el estroma gastrointestinal (GIST)2, cuya forma de presentación más común es la HDA aguda y masiva o lenta y crónica.
Presentamos a continuación una paciente de 81 años que acudió por cuadro de melenas intermitentes que, tras un estudio, reveló un GIST duodenal.
Observación clínicaMujer de 81 años, hipertensa en tratamiento, que acudió al servicio de urgencias por episodio de inestabilidad y caída al suelo sin pérdida de conocimiento. Refería que en los últimos 15 días presentaba deposiciones de color negro sin otro tipo de sintomatología, salvo pérdida de peso no cuantificada. No refería dolor abdominal, náuseas ni vómitos, ni tampoco haber tomado recientemente AINE.
En la exploración física destacaba una PA de 80/40 mmHg; un pulso de 120lpm e intensa palidez mucocutánea. El abdomen se mostraba globuloso y sin dolor a la palpación. No se palpaban masas ni megalias. Al tacto rectal se observaban melenas.
En la analítica destacaba una hemoglobina de 7,3g/dl; hematocrito del 23% y urea de 50 con creatinina normal. Se realizó una endoscopia digestiva alta donde no se observaron lesiones hemorrágicas; se llegó a la segunda porción del duodeno. Posteriormente, un estudio con hematíes marcados informó signos indicativos de hemorragia en el área del ángulo esplénico y el colon descendente.
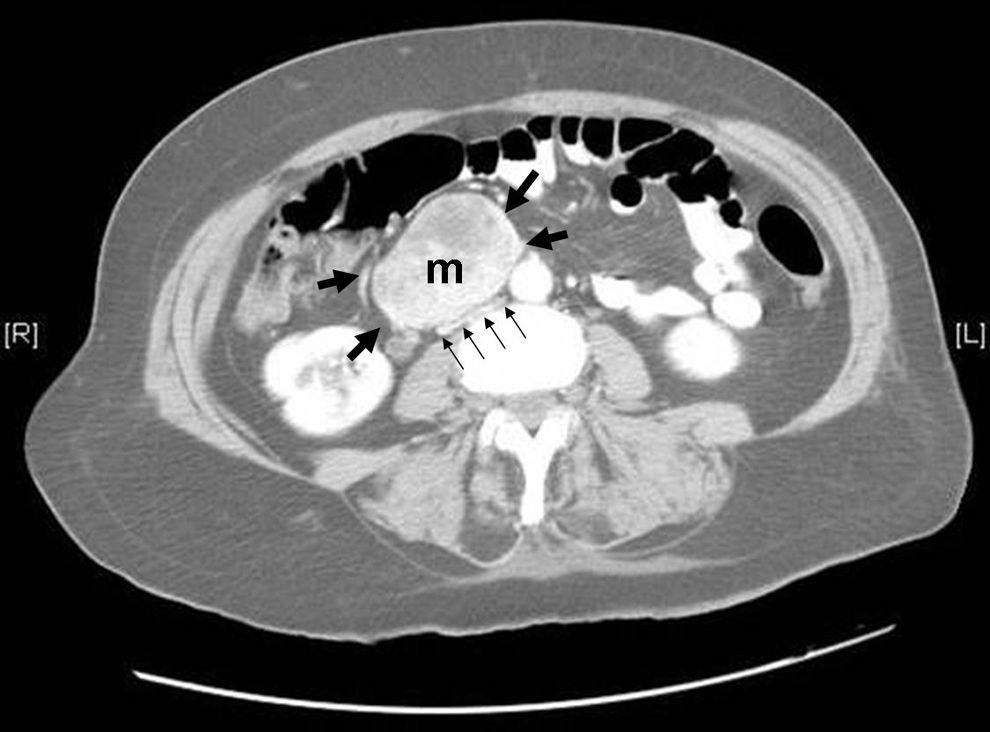
La paciente se mantuvo estable, con desaparición de las melenas. A la semana del ingreso se realizó una pancolonoscopia y se llegó hasta el ciego sin encontrarse hallazgos significativos; se realizó una TAC abdominopélvica (fig. 1), donde se observaba una masa de 6×4cm, heterogénea, que parecía depender del mesenterio, y se encontraba en íntimo contacto con la 2.a y, sobre todo, con la 3.a porción duodenal, y comprimía la vena cava inferior.
Imagen de TAC abdominal: masa de densidad heterogénea (m y flechas gruesas), de 62×45mm de tamaño, localizada en el mesenterio en íntimo contacto con la 2.a y, sobre todo, con la 3.a porción del duodeno; la lesión se localiza anterior a la vena cava inferior y la comprime (flechas finas paralelas).
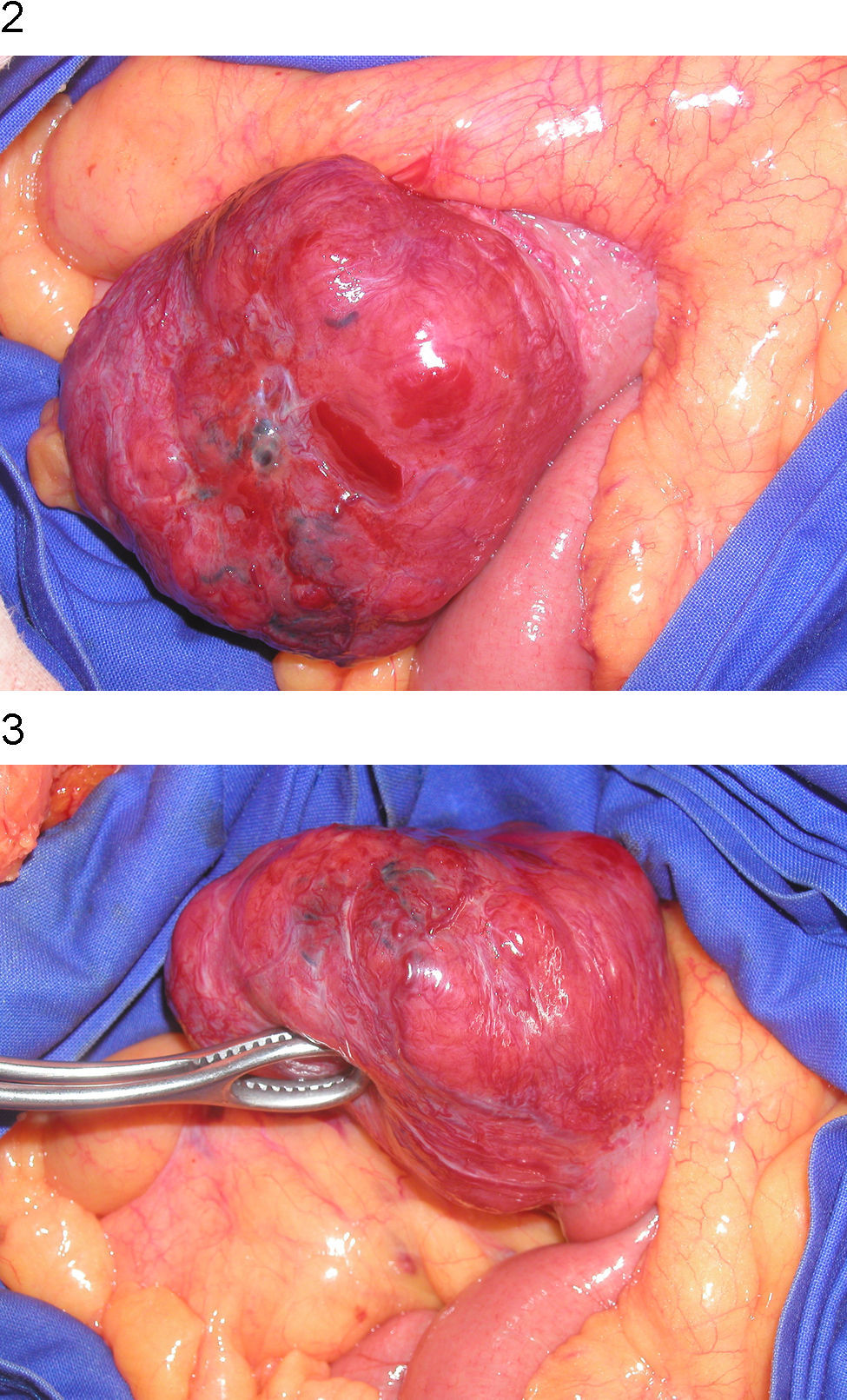
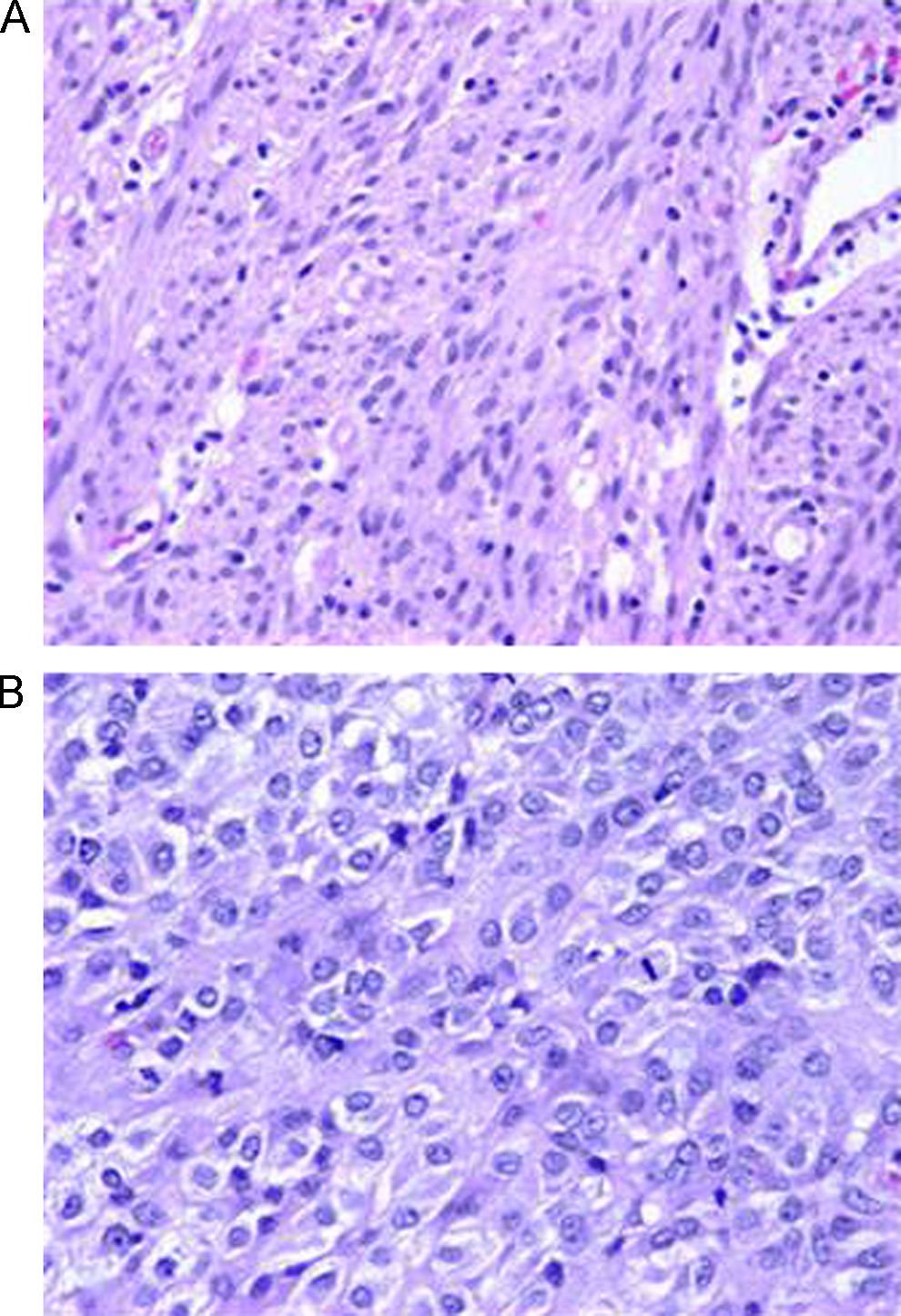
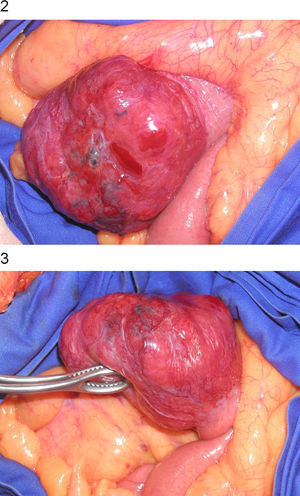
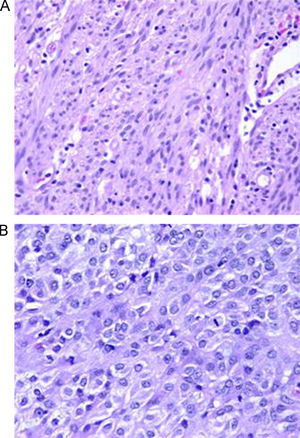
Al 12.o día del ingreso, la paciente tuvo hipotensión de forma súbita, presentó de nuevo melenas y se comprobó mayor anemización, por lo que se decidió realizar laparotomía urgente. Se observó una tumoración lobulada, muy vascularizada, dependiente de la 4.a porción duodenal (figs. 2 y 3). Se realizó resección quirúrgica de ésta y anastomosis terminoterminal. El estudio anatomopatológico (fig. 4) informó una pieza del duodeno con GIST de alto riesgo de malignidad (tamaño de 6,5cm, índice mitótico hasta 6–7 mitosis/50 campos de gran aumento), con focos de necrosis. El tumor infiltraba la capa submucosa y la muscular propia y ulceraba la mucosa. Los bordes quirúrgicos estaban libres de infiltración neoplásica y el estudio de extensión no demostró lesiones a otros niveles.
DiscusiónLos GIST son el grupo de tumores mesenquimales más frecuentes del tracto gastrointestinal. Originariamente derivan de las células de Cajal o de sus precursores y, con mayor frecuencia, aparecen en adultos por encima de los 50 años. Dentro del tubo digestivo pueden aparecer en cualquier territorio, pero la inmensa mayoría afecta al estómago (60%)3 o al intestino delgado en sus tramos de yeyuno e íleon (30%)4.
En relación con el duodeno, los GIST en este territorio representan aproximadamente el 4–5% de los casos5 y afectan sobre todo a la 2.a y a la 3.a porción duodenal, y su tamaño medio al diagnóstico suele estar en torno a 6cm de diámetro.
La forma de presentación más común de los GIST duodenales es la hemorragia digestiva6–8 (50%); bien como melena o anemia ferropénica, hecho similar al resto de los GIST del intestino delgado, pero diferente de los GIST gástricos, donde el diagnóstico suele ser un hallazgo accidental. Ocasionalmente afecta a la ampolla de Vater y su forma de presentación es como un cuadro de ictericia9,10. A veces, algunos pacientes con GIST duodenal tienen neurofibromatosis11.
Tras el diagnóstico de un GIST duodenal, la cirugía es el tratamiento indicado2,12. La técnica quirúrgica dependerá de la porción duodenal afectada y si hay afectación de órganos contiguos. Siempre y cuando sea posible se realizará resección tumoral y se dejarán unos bordes quirúrgicos amplios libres de tumor. Si el tumor está localizado en la segunda porción duodenal, la técnica de elección es una duodenopancreatectomía.
En relación con otros tipos de tratamientos (quimioterapia o radioterapia), en los últimos años se han observado grandes avances con el uso de algunos citostáticos. Concretamente con el mesilato de imatinib13, que ha demostrado su eficacia en aquellos pacientes con metástasis o como tratamiento paliativo de pacientes inoperables14.