El dolor del área orofacial, junto con las cefaleas, es una de las algias más frecuentes en la población, presentando una incidencia en el mundo occidental de un 70%-89% en varones y un 77%-97% en mujeres.
El dolor local orofacial es un problema complejo, en el que pueden estar implicadas diversas regiones anatómicas y que puede responder a diferentes etiologías: neurológica, vascular, tumoral, traumática, iatrogénica y dental, entre otras. No obstante, las algias faciales se deben en su mayoría (%) a causas de origen dental (caries, pulpitis, flemones y enfermedad periodontal), esto es, dolor odontológico.
AUTOMEDICACIÓN
El dolor odontológico es uno de los síntomas que se trata con más frecuencia al margen de los profesionales de la salud. A menudo el paciente recurre a la automedicación con antiinflamatorios, analgésicos y antibióticos de su botiquín doméstico, lo que puede perpetuar y agravar problemas que hubieran podido tener un fácil tratamiento. Por otra parte, el uso prolongado de estos fármacos puede encubrir procesos graves de tipo tumoral, infeccioso, traumático o degenerativo. Si el dolor odontológico se maneja mal y no se investigan y tratan sus causas de forma adecuada, es posible que el cuadro clínico evolucione a estadios de mayor gravedad.
BASES ANATÓMICAS Y NEUROFISIOLÓGICAS
La vía de la sensibilidad dolorosa en la región orofacial consta de: receptor periférico (nociceptor), una primera neurona situada en un ganglio sensitivo periférico, una segunda neurona localizada en el istmo encefálico, una tercera neurona en el tálamo y finalmente, una proyección cortical.
Conducción periférica de los estímulos dolorosos
El estímulo generado en el nociceptor es vehiculizado hacia el sistema nervioso central por las prolongaciones periférica y central de la primera neurona; ésta se localiza fundamentalmente en el ganglio de Gasser. Del borde posterior de este ganglio nace la raíz sensitiva del nervio trigémino. La raíz sensitiva se incorpora al istmo encefálico por la protuberancia. En la región orofacial existen también territorios inervados por otros nervios: nervio glosofaríngeo, nervio auricular del vago, auriculotemporal del mandibular, rama auricular del facial y rama cutánea del plexo cervical.
Conducción central del estímulo doloroso
Una vez incorporadas las fibras al istmo encefálico, se añaden a la raíz descendente del nervio trigémino. La tercera neurona de la vía dolorosa procedente de la región orofacial se localiza en el núcleo ventropostero-medial del tálamo. La región de la corteza cerebral donde se proyecta la sensibilidad dolorosa es el área somatosensorial primaria, que se localiza en el lóbulo parietal y la secundaria. La sensación de dolor difuso y vago se hace consciente en el tálamo y la corteza interviene en sensaciones que requieren discriminación.
Modulación del dolor
Se puede producir tanto a nivel periférico como en el sistema nervioso central.
El nervio trigémino es, por tanto, el principal responsable de la sensibilidad exteroceptiva y propioceptiva de la región cefálica y es el encargado de llevar hacia el sistema nervioso central todas aquellas sensaciones de dolor, temperatura, tacto y presión que se originan en la región orofacial.
CLASIFICACIÓN DEL DOLOR ODONTOLÓGICO
Una clasificación general de las algias orofaciales en función de su procedencia establece dos grandes grupos: dolor somático orofacial y dolor neurógeno orofacial.
El dolor neurógeno orofacial incluye las psicalgias, dolores vasculares, neuralgias, herpes, cefaleas, etc.
El dolor somático puede responder a patologías diferentes (inflamatorias, traumáticas, tumorales, degenerativas, etc.) en diferentes localizaciones: mucosas, lengua, glándulas salivares, articulación temporomandibular dientes y periodonto.
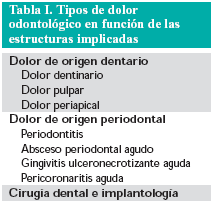
Respecto al dolor odontológico, en función de las estructuras implicadas, se clasifica en los tipos que aparecen reflejados en la tabla I.
CLÍNICA, ETIOLOGÍA Y TRATAMIENTO DEL DOLOR ODONTOLÓGICO
En este apartado cabe abordar el dolor de origen dentario, el de origen periodontal y el asociado a intervenciones de cirugía dental e implantología.
Dolor dentario
Comprende, a su vez, los siguientes tipos de algias:
Dolor dentinario
Presenta las siguientes características:
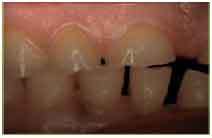
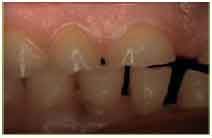
Etiología: puede presentarse como consecuencia de una caries, por abrasión dental, por erosión química, por la atrición de la cavidad pulpar (figs. 1 y 2), especialmente en pacientes de edad avanzada o por maniobras operatorias.
Fig. 1. Abrasión en los cuellos
Fig. 2. Abrasión dental en paciente bruxista
Clínica: se manifiesta como un dolor provocado, agudo y fugaz, que dura mientras se mantiene el estímulo externo (frío, dulces).
Tratamiento: para su control deben restaurarse los procesos destructivos del esmalte mediante materiales de obturación y protección del complejo pulpodentinario. En las lesiones por cepillado que cursen con hipersensibilidad dentinaria deberá educarse al paciente para evitar que siga la alteración y sellar los túbulos dentinarios mediante un adhesivo dentinario eficaz o bien tratarlo mediante la aplicación de fluoruros, cloruro de estroncio y/o nitrato potásico en forma de colutorios y pastas dentífricas.
Dolor pulpar
Se caracteriza por:
Etiología: se produce por la acción de agentes bacterianos, mecánicos, químicos, iatrogénicos o protésicos, que actúan sobre la pulpa dental originando inflamación del tejido conectivo pulpar de forma reversible o irreversible. Habitualmente la pulpitis no es aguda; la exacerbación de la inflamación crónica produce el cuadro agudo. Cuando la pulpitis es de origen infeccioso, el cuadro inflamatorio de evolución aguda o crónica, dependerá de las características de los agentes bacterianos (fig. 3).
Fig. 3. Caries
Clínica: se caracteriza por un dolor intenso, espontáneo, contínuo o pulsátil, irradiado y que se incrementa con la estimulación térmica. El dolor cede con la aplicación de frío. Es una de las causas más frecuentes de llamadas telefónicas de carácter urgente en la consulta del odontólogo, siendo causa de absentismo laboral de origen odonto-estomatológico.
Tratamiento: la analgesia en el dolor pulpar se consigue con el drenaje del edema seroso intrapulpar. Para ello, en el tratamiento de urgencia de las pulpitis se realizará apertura cameral y pulpectomía, previa anestesia local. El control del dolor dependerá del tipo de pulpitis. En la tabla II se indican los diferentes tratamientos. En las situaciones clínicas en las que hay mayor presencia bacteriana, además del empleo de analgésicos-antiinflamatorios, será preciso el empleo de antibióticos (amoxicilina oral 3 g/día/7 días; en caso de alergia a penicilina, clindamicina oral 30 mg/8 h/7 días o eritromicina oral 1g/8 h/7 días).
Dolor periapical
Presenta las siguientes características:
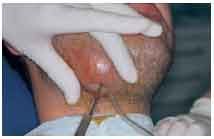
Etiología: la evolución de la pulpitis aguda no tratada es la necrosis de la pulpa, con destrucción del tejido conjuntivo e intensa colonización microbiana. Cuando se involucran los tejidos periapicales, la gran actividad leucocitaria como consecuencia de la invasión bacteriana en el periápice provoca la formación de pus. El exudado purulento puede encontrar diversos caminos de drenaje, dando lugar al absceso apical agudo (fig. 4).
Fig. 4. Drenaje
Clínica: el dolor periapical se caracteriza por ser muy intenso, pulsátil, y se incrementa a la palpación y la percusión. Puede ir asociado a signos como rubor, tumor y fiebre, con posible afectación del estado general. La evolución puede derivar en un cuadro inflamatorio asintomático de carácter crónico, o bien en un cuadro clínico con formación de pus continuo que drena a través de una fístula a la cara (fig. 5) o, con mayor frecuencia, a la cavidad oral.
Fig. 5. Drenaje finalizado
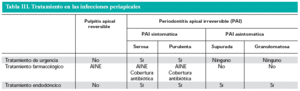
Tratamiento: en la tabla III se resumen los principales tratamientos. El tratamiento de urgencia pretende abrir una vía de drenaje de la colección purulenta del absceso periapical agudo o del absceso circunscrito (flemón).
El tratamiento farmacológico puede requerir el empleo de antibióticos, diferentes según la severidad del cuadro: cuando el proceso se encuentra en estadios iniciales será suficiente la amoxicilina oral 3 g/día/7 días; en caso de alergia a penicilina, clindamicina oral 300 mg/8 h/7 días o eritromicina oral 1 g/8 h/7 días). En estadios avanzados con celulitis, debido a la potencial gravedad del cuadro, será preciso el empleo de amoxicilina más ácido clavulánico 500-875/125 mg/8 h más metronidazol 500 mg/8h durante 7 días. En caso de alergia a la penicilina, eritromicina 500 mg/8 h más metronidazol 500 mg/8 h durante 7 días.
Dolor de origen periodontal
Es menos intenso que el dolor de origen dentario, y responde a diferentes patologías.
Periodontitis
Esta afección puede describirse como sigue:
Etiología: la periodontitis aguda es de origen bacteriano y existen varios tipos en función de su etiología, progresión y respuesta al tratamiento.
Clínica: es un proceso irreversible, caracterizado por inflamación de la región gingival, con pérdida de tejido conectivo de inserción, presencia de bolsas periodontales, movilidad dentaria y dolor. La inflamación gingival presenta hiperemia, exudado y edema de los tejidos que rodean al diente; la encía aparece sangrante. El dolor no es muy intenso, sino sordo y profundo. El dolor a la percusión es ligero o inexistente; se describe como sensibilidad a la palpación, a la masticación, a los cambios térmicos, etc.
Tratamiento: se basa en medidas de higiene, correcto cepillado y utilización de colutorios y/o geles de clorhexidina. El tratamiento mecánico incluye raspado y alisado radicular, curetaje de tejidos blandos, gingivoplastia interdental y técnicas de regeneración guiada cuando está indicado. El tratamiento antibiótico se realiza con metronidazol 500 mg/2 veces al día/7 días.
Absceso periodontal agudo
Puede describirse con los siguientes rasgos:
Etiología: se produce como consecuencia de la interrupción del drenaje hacia el exterior del exudado inflamatorio procedente de las bolsas periodontales profundas en pacientes con una enfermedad periodontal avanzada.
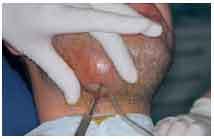
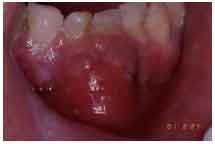
Clínica: existe una bolsa periodontal profunda con exudado inflamatorio en su interior, con el orificio de drenaje cerrado. Se puede presentar el absceso de los tejidos de soporte junto a la región lateral de la raíz (fig. 6) y también en la pared blanda de una bolsa profunda. El dolor es agudo, pulsátil, localizado en la región gingival del diente afectado.
Fig. 6. Absceso
Tratamiento: requiere drenaje del pus, junto con tratamiento antibiótico y analgésico, así como la instauración de una correcta higiene dental.
Gingivitis ulceronecrotizante aguda
Presenta las siguientes características:
Etiología: entre los factores causantes o predisponentes están la infección por fusoespiroquetas, el tabaco, la mala higiene, el estrés, el hacinamiento, el sida, etc.
Clínica: se produce principalmente en adultos jóvenes. Clínicamente se caracteriza por un enrojecimiento agudo y doloroso de la zona gingival, especialmente de las papilas interdentarias, generalmente asociada con la presencia de placa y cálculo.
Tratamiento: requiere la aplicación de analgésicos, antibióticos, bien metronidazol 1 g/día/7 días o bien tetraciclinas, higiene profesional y reiniciar una correcta higiene dental.
Pericoronaritis aguda
Se caracteriza por:
Etiología: se produce por la inflamación bacteriana del tejido gingival que rodea a un diente parcialmente erupcionado, con mayor frecuencia en los terceros molares inferiores.
Clínica: la encía que rodea al diente está inflamada, edematosa, hiperplásica y los márgenes gingivales exprimen un exudado seropurulento. El dolor puede variar desde ligero a intenso. Puede cursar con fiebre, leucocitosis y flemón.
Tratamiento: antibiótico empírico, drenaje y, una vez que haya cedido la clínica, extracción del diente causante.
Dolor en cirugía dental e implantología
Después de las intervenciones de cirugía dental e implantología, es frecuente la presencia de dolor. La sensación dolorosa no sólo se debe al trauma quirúrgico, sino que influye en su intensidad la flora bacteriana de la herida.
El dolor más intenso se produce durante las primeras 24-72 horas, es de carácter localizado y disminuye después paulatinamente. Si a partir del tercer día persiste, o aumenta, puede indicar un proceso infeccioso sobreañadido.
El tratamiento analgésico debe instaurarse de forma pautada, antes de que desaparezca el efecto de la anestesia.
TRATAMIENTO FARMACOLÓGICO DEL DOLOR ODONTOLÓGICO
Son múltiples los estudios que avalan la eficacia de los analgésicos-antiinflamatorios no esteroideos (AINE) en el control del dolor odontológico. Los AINE más utilizados para controlar el dolor dental son: salicilatos y derivados (diflunisal) derivados arilpropiónicos (ibuprofeno, dexibuprofeno, ketoprofeno, dexketoprofeno, naproxeno), derivados arilacéticos (diclofenaco, ketorolaco, nabumetona), oxicams y análogos (piroxicam, meloxicam, nimesulida), inhibidores selectivos de la COX-2 (celecoxib y rofecoxib, aunque actualmente en España sólo tienen licencia de uso en dolor crónico, no agudo). Actualmente, uno de los AINE más empleados es el ibuprofeno a dosis de 400 mg/4-6 h, mostrando buena eficacia analgésica.
En el grupo de los analgésicos antipiréticos se incluyen el paracetamol (1 g/6-8 h) y el metamizol (575-2.000 mg/8 h).
El tratamiento del dolor odontológico debe pautarse de forma que el inicio sea inmediato, con el objeto de conseguir su máxima eficacia analgésica. En el período agudo puede no ser suficiente el AINE, empleándose analgésicos de rescate como opiáceos menores (codeína a dosis de 60 mg/4h).
En el control del dolor dental posquirúrgico, la etiopatogenia del dolor está intrínsecamente relacionada con el edema que se produce. Los antiinflamatorios esteroideos (glucocorticoides) son los más potentes, aunque son poco utilizados por sus efectos secundarios. Sí se emplean en el control del edema posquirúrgico en cirugía dental compleja. Pueden utilizarse por vía intramuscular, inyectados en la zona quirúrgica inmediatamente finalizada la extracción, por vía oral o intravenosa.
Cuando el origen del dolor es infeccioso, será necesario, además del tratamiento pautado con analgésicos, el empleo de antibióticos sistémicos. Si bien en su inicio la patología infecciosa dentaria es de predominio aerobio, en la infección odontógena aguda con participación de tejido celular se acepta que el patrón bacteriológico es mixto con predominio anaerobio. En base a ello y a las diferentes fases, es posible establecer pautas de tratamiento antibiótico de forma empírica.
La tabla IV recoge una relación de las pautas de tratamiento antibiótico empírico más utilizadas en las infecciones de origen odontógeno que se presentan a nivel ambulatorio. Se describen también pautas alternativas para pacientes alérgicos a penicilina (todas ellas administradas por vía oral).
El tratamiento se inicia con antibióticos dirigidos a eliminar la flora de predominio aerobio y si el proceso se presenta en estadios más avanzados, se incorporan fármacos capaces de actuar contra patrones bacteriológicos mixtos, de predominio anaerobio.
CONCLUSIONES
El dolor odontológico es una de las principales causas de demanda de automedicación en la oficina de farmacia y es un signo que responde a etiologías diversas no siempre infecciosas. Para tratar correctamente al paciente, es imprescindible el diagnóstico previo al tratamiento.
El empleo prolongado de analgésicos-antiinflamatorios puede controlar el síntoma, pero también enmascarar determinadas patologías, permitiendo que se cronifiquen y sean irreversibles (pulpitis, infección periapical).
La infección dental no tratada de forma adecuada (tratamiento farmacológico y odontológico oportuno) evoluciona a cuadros de mayor gravedad o bien a la cronicidad, por lo que es fundamental no dispensar antibióticos sin la prescripción previa del odontólogo.
Por lo tanto, en nuestra actuación profesional hemos de ser extremadamente tenaces, con el objetivo de conseguir que el paciente que acude a la farmacia con un cuadro de dolor odontológico agudo visite al odontólogo para que él establezca un diagnóstico diferencial y prescriba el tratamiento adecuado.
El farmacéutico puede realizar una importante tarea de educación sanitaria en este campo, orientando al paciente desde los primeros síntomas. *
BIBLIOGRAFÍA GENERAL
Annino DJ Jr, Goguen LA. Pain from the oral cavity. Otolaryngol Clin North Am 2003;36(6):1127-35.
Bascones A, Manso F. Dolor orofacial: diagnóstico y tratamiento. 1.ª ed. Madrid: Ediciones Avances, 1997.
García A, Romero M. Los cordales incluidos. Generalidades. En: Romero M, Gutiérrez J, editores. El tercer molar incluido. Madrid: GlaxoSmithKline, 2001.
Madland G, Feinmann C. Chronic facial pain: a multidisciplinary problem. J Neurol Neurosurg Psychiatry 2001; 71(6):716-9.
Peñarrocha M, Sanchís JM, Sáez U, Gay C, Bagán JV. Oral hygiene and postoperative pain after mandibular third molar surgery. Oral Surg Oral Med Oral Pathol Oral Radiol Oral Endod 2001;92:260-4.
Planas ME, Gay-Escoda C, Bagan JV, Santamaría J, Penarrocha M, Donado M, et al. Oral metamizol (1 g and 2 g) versus ibuprofen and placebo in the treatment of lower third molar surgery pain: Randomised double-mind multi-centre study. Eur J Clin Pharmacol 1998;53(6): 405-409.
Santamaría J, Arteagoitia I, Santamaría G, Landa S. Infección odontógena. En: Bermudo L, editor. Atlas de cirugía oral. Barcelona: Lacer, 2001.
Santamaría J, Arteagoitia I. El dolor en cirugía del tercer molar inferior e implantología. Av Odontoestomatol 1995;11(supl A):67-80.