Errar es humano. Éste asertivo constituye el punto de partida para mejorar la seguridad del sistema sanitario, reconociendo que el error es inherente a la condición humana y que éste se produce porque existen fallos o puntos débiles en el sistema que lo hacen vulnerable frente a cualquier error humano.
NO HACER DAÑO
Hipócrates, el maestro de médicos que vivió durante el siglo V a.C., instituyó un juramento (juramento hipocrático) a través del cual el médico proclamaba, entre otros principios, respetar y sólo hacer bien al paciente evitándole daños.
Así, desde que Hipócrates promulgara el primer principio de la terapéutica --Primum non nocere: lo primero, no hacer daño-- los efectos perjudiciales de los medicamentos han constituido un motivo de preocupación. No obstante, el concepto de seguridad de los medicamentos no se ha mantenido impasible al paso del tiempo, sino que ha ido transformándose en función de los avances farmacológicos y también, por desgracia, a raíz de tragedias terapéuticas que han puesto de manifiesto las consecuencias negativas derivadas del empleo de los medicamentos.
La seguridad no reside en los individuos, sino que es una característica del sistema en su conjunto. Así, debemos plantearnos que los errores se producen porque existen fallos en los diferentes componentes del sistema que nos rodea, y no por incompetencia o fallos de los individuos, como había sido el enfoque tradicional hasta hace pocos años.
Para mejorar la seguridad de los sistemas es necesario aprender de nuestros propios errores, sólo así es posible identificar las causas que los produjeron y desarrollar estrategias para evitar que vuelvan a repetirse.
Por ello es necesario crear una cultura profesional que deseche la idea de culpabilidad --no importa quién causó el fallo-- y que abogue por la comunicación y el análisis de los errores.
OBJETIVO
El fin de este trabajo es poner de manifiesto ante el colectivo sanitario, y especialmente ante los profesionales farmacéuticos, uno de los problemas actuales que nos envuelve, concierne y preocupa: los errores de medicación.
A pesar de que los errores de medicación no son una problemática novedosa ni de reciente aparición, actualmente están adquiriendo nuevas dimensiones y parecen ser objeto de especial atención por diferentes razones: nomenclatura confusa; emergencia de nuevos conceptos y de diferentes instituciones que trabajan y se preocupan por la detección de errores de medicación; continuo goteo de noticias en diarios o revistas de ámbito sanitario; auge de la Atención Farmacéutica (seguimiento farmacoterapéutico), con la subsiguiente potenciación del papel decisivo del farmacéutico como educador sanitario, ya que la educación y la información al paciente inciden de forma importante en el cumplimiento de los tratamientos y en la prevención y detección de errores de medicación; etc.
ORÍGENES Y EVOLUCIÓN
En la década de los 60, a raíz de la teratogenicidad que causó la talidomida, se desarrolló la farmacovigilancia, con el objetivo de identificar las reacciones adversas y confirmar la relación de causalidad entre dichas reacciones y los medicamentos, para así poder establecer el perfil de seguridad y evaluar la relación beneficio-riesgo de los fármacos. De este modo, en 1964 se inició en Reino Unido el sistema de la «tarjeta amarilla», que sirvió de base para el programa internacional de notificación voluntaria de la OMS.
En los 90 asistimos a esa nueva etapa en el estudio de la seguridad de los medicamentos que mencionábamos con anterioridad, en la que se reconoce que los fármacos no sólo son capaces de producir reacciones adversas cuando se emplean en las condiciones apropiadas, sino que también pueden producir efectos nocivos por fallos o errores que tienen lugar durante los diferentes procesos de su uso clínico. En el entorno de la medicina y la salud, el error tiene lugar como en cualquier otra área de la actividad humana.
La actividad sanitaria es compleja en sí misma: diferentes profesionales que necesitan trabajar coordinados, gran cantidad de conocimientos que requieren una fuerte especialización, una tecnología en constante actualización que requiere a su vez la constante actualización de conocimientos y habilidades personales por parte de quien la maneja, y un ambiente de incertidumbre en muchas de las actuaciones médicas, a causa de las limitaciones de la propia medicina.
Toda esta actividad, a veces, se desarrolla en el seno de instituciones complejas como los hospitales o los centros de salud, lo que añade nuevos factores de riesgo. En conjunto, un escenario en el que tiene cabida el error. Pero los profesionales sanitarios tenemos el deber de ofrecer al paciente un ambiente seguro, y en consecuencia, minimizar los riesgos para prevenir el error.
Política sanitaria y seguridad
La seguridad de la asistencia sanitaria, y especialmente el problema de los errores de medicación, es actualmente uno de los temas prioritarios de las autoridades sanitarias de muchos países desarrollados, sobre todo de Estados Unidos, Australia y, más recientemente, de Reino Unido y Canadá.
En 1989 Manasse publicó un estudio en el que analizaba el problema de los accidentes con medicamentos y subrayaba que éstos deberían ser considerados como un problema de salud pública por su magnitud y su gran trascendencia. El título del estudio era, por sí mismo, revelador: Medication use in a imperfect world. Part I: Drug misadventuring as an issue of public policy («El uso de los medicamentos en un mundo imperfecto. Primera parte: Los errores de medicación como problema de política sanitaria»).
En noviembre de 1999 se publica To err is Human, un informe realizado por el Committee on Quality of Helth Care in America del Institute of Medicine (IOM), y el problema de la asistencia sanitaria se pone en boca de la opinión pública americana.
En este documento se informa de que los errores médicos producen entre 44.000 y 98.000 muertes al año en Estados Unidos, cifra que supera las muertes ocasionadas por accidentes de tráfico.
Concretamente en 1993, los errores de medicación causaron 7.000 muertes en ese país. Pero además de las repercusiones sociales, los errores de medicación también tienen repercusiones económicas: incrementan la estancia hospitalaria, lo que supuso un gasto nacional de 2 billones de dólares en Estados Unidos en ese mismo año.
Por todo ello, en febrero de 2000, Clinton presentó en unos ambiciosos planes con el objetivo de reducir los errores médicos en un 50% en un plazo de 5 años.
Ya en 1994 se había creado en Filadelfia el ISMP (Institute for Safe Medication Practices), la única organización independiente que existe, a nivel internacional, dedicada por completo a promover la seguridad del proceso de utilización de los medicamentos y reducir los errores de medi- cación. Desarrolla las actividades de prevención de errores de medicación en cinco líneas de trabajo: conocimiento, análisis, educación, cooperación y comunicación.
El Instituto para el Uso Seguro de los Medicamentos es la delegación española del ISMP, establecida en Salamanca en 1999. Se trata también, como su homólogo americano, de una organización multidisciplinaria, sin ánimo de lucro, dedicada a prevenir los errores de medicación y reducir los acontecimientos adversos a medicamentos.
Errores de medicación en España
En España no existen muchos datos sobre la realidad de los errores de medicación, pero los resultados de los estudios realizados por el ISMP-España revelan que la repercusión, tanto económica como de tipo asistencial, es similar a la de Estados Unidos.
Así, en un estudio realizado en el Hospital Universitario de Salamanca en 1999 se concluyó que el 4,7% de los ingresos realizados eran consecuencia de errores de medicación, con coste medio por estancia de unos 3.000 e.
En nuestro país, además del ISMP-España en Salamanca, existe en Cataluña un «Programa de Prevención de los Errores de Medicación» que coordina el Departamento de Sanidad y Seguridad Social de esa comunidad autónoma.
Hoy día, sabemos que los errores de medicación son una realidad, y surgen nuevas instituciones, se publican estudios, trabajos y se crean programas informáticos encaminados a la prevención de los errores de medicación.
En noviembre de 2003, el Consejo General de Colegios Oficiales de Farmacéuticos ponía en marcha una campaña a nivel nacional, de cuatro meses de duración, a través de los Colegios Oficiales de Farmacéuticos, en la que animaba a sus colegiados a colaborar en la notificación de errores ocasionados por la similitud ortográfica o fonética de los nombres de los principios activos de los medicamentos o de las especialidades farmacéuticas, con el fin de establecer estrategias de prevención de errores, y que tras su análisis y evaluación serían difundidos a instituciones, colectivos sanitarios y colegiados.
En la actualidad, una de las dificultades que existe es la falta de una terminología normalizada y adaptada internacionalmente para definir los distintos incidentes asociados al uso de los medicamentos. Es todavía un tema en discusión, y susceptible de cambio, ya que no existe un consenso al respecto.
DEFINICIONES
En el ámbito descrito, conviven los siguientes conceptos:
Incidentes relacionados con la medicación (IRM)
Es el término que engloba a todos los accidentes, problemas o sucesos, inesperados o no deseados, que se producen por error o no, durante los procesos de utilización de los medicamentos y que pueden o no causar daños al paciente.
Error de medicación (EM)
La definición más aceptada es la de «cualquier incidente prevenible que puede causar daño al paciente o dar lugar a una utilización inapropiada de los medicamentos, cuando éstos están bajo el control de los profesionales sanitarios o del paciente o consumidor. Estos incidentes pueden estar relacionados con las prácticas profesionales, con los productos, con los procedimientos o con los sistemas, e incluyen los fallos en la prescripción, comunicación, etiquetado, envasado, denominación, preparación, dispensación, distribución, administración, educación, seguimiento y utilización de los medicamentos». Es una definición del National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP).
Problemas relacionados con los medicamentos (PRM)
Se considera 1990 como año del nacimiento de la idea de PRM, aunque esta denominación existía desde varios años antes. Pero en ese año, gracias al trabajo de Strand y sus colaboradores, se define PRM como «una experiencia indeseable del paciente que involucra a la terapia farmacológica y que interfiere real o potencialmente con los resultados deseados del paciente». Ocho años más tarde, el mismo grupo de Minnesota, da una definición ligeramente distinta: «Cualquier suceso indeseable experimentado por el paciente que involucra o se sospecha que involucra a un tratamiento farmacológico y que interfiere real o potencialmente con un resultado deseado del paciente».
En el llamado Consenso de Granada, reunión que tuvo lugar en esa capital andaluza entre el 3 y el 5 de diciembre de 1998, se dieron cita un grupo de farmacéuticos con el único objetivo de consensuar una definición y una clasificación de PRM que pudiese ser utilizada de modo generalizado y que resolviese las diferencias anteriores.
El Consenso aportó una definición de PRM y una clasificación en 6 categorías, posteriormente modificada. Se llegó a definir PRM de una forma que parece más clara: «Es un problema de salud, vinculado con la farmacoterapia y que interfiere o puede interferir con los resultados esperados de salud en ese paciente», entendiendo por problema de salud, «todo aquello que requiere, o puede requerir, una acción por parte del agente de salud (incluido el paciente)».
Más recientemente se propuso una definición de PRM que consolida los trabajos de Bergman y Wilholm de 1981, con las tendencias más modernas de clasificación. Se dice que los PRM «son fallos de la farmacoterapia que, producidos por diversas causas, conducen a que no se alcancen los objetivos terapéuticos o se produzcan efectos no deseados».
Acontecimiento adverso por medicamentos (AAM)
Se entiende como «cualquier daño grave o leve causado por el uso terapéutico (incluyendo falta de uso) de un medicamento». Los acontecimientos adversos pueden clasificarse en dos tipos, según sus posibilidades de prevención:
AAM prevenibles: son aquellos AAM causados por errores de medicación y suponen daño y error.
AAM no prevenibles: son aquellos AAM que se producen a pesar del uso apropiado de los medicamentos (daño sin error) y se corresponden con las denominadas reacciones adversas a medicamentos.
Acontecimiento adverso potencial (AAM potencial)
«Es un error de medicación grave que podría haber causado un daño, pero que no lo llegó a causar, bien por suerte o bien porque fue interceptado antes de que llegara al paciente.»
El análisis de los AAM potenciales es útil porque permite identificar tanto los puntos donde falla el sistema y se producen los errores como los puntos donde funciona y los errores se consiguen interceptar y evitar.
Reacción adversa a medicamentos (RAM)
La OMS define reacción adversa como «cualquier respuesta nociva e involuntaria a un medicamento, producida a dosis aplicadas normalmente en el hombre para la profilaxis, el diagnóstico o el tratamiento de enfermedades, o para el restablecimiento, la corrección o la modificación de funciones fisiológicas».
Ésta era la definición aceptada hasta el Real Decreto 711/2002, de 19 de julio, por el que se regula la farmacovigilancia de medicamentos de uso humano y donde se define reacción adversa como: «Cualquier respuesta a un medicamento que sea nociva y no intencionada, y que tenga lugar a dosis que se apliquen normalmente en el ser humano para la profilaxis, el diagnóstico o el tratamiento de enfermedades, o para la restauración, corrección o modificación de funciones fisiológicas».
También se introducen dos nuevos conceptos:
Reacción adversa grave: «Cualquier reacción adversa que ocasione la muerte, pueda poner en peligro la vida, exija la hospitalización del paciente o la prolongación de la hospitalización ya existente, ocasione una discapacidad o invalidez significativa o persistente o constituya una anomalía congénita o defecto de nacimiento».
Reacción adversa inesperada: «Cualquier reacción adversa cuya naturaleza, gravedad o consecuencias no sean coherentes con la información descrita en la ficha técnica».
Se considera que las RAM no suponen un mal uso de los medicamentos, es decir, que no se producen por un error.
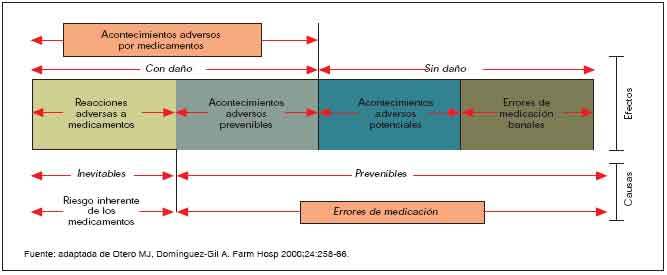
RELACIÓN ENTRE EM, AAM Y RAM
En la figura 1 se representa un esquema de la relación entre los AAM, los EM y las RAM. Los EM se consideran, por definición, prevenibles. Son, en sí mismos, una causa de error. Muchos de ellos son poco importantes y no causan daño al paciente, pero indican una calidad asistencial inadecuada. Engloban a los acontecimientos adversos prevenibles, los acontecimientos adversos potenciales y los errores de medicación banales.
Los AAM se consideran EM (excepto las RAM) y son el efecto de ese EM. Suponen daño y error. En cambio, los acontecimientos adversos potenciales son EM que podrían haber causado un daño, pero que no lo llegaron a causar, bien por suerte o bien porque se interceptaron antes de que llegaran al paciente.
Las RAM es un tipo de AAM que es inevitable, inherente a los medicamentos, y que como ya vimos, no son consecuencia de ningún error.
Fig. 1. Relación entre acontecimientos adversos por medicamentos y errores de medicación
TIPOS DE ERRORES DE MEDICACIÓN
Los errores de medicación se clasifican en diferentes tipos según su naturaleza. En 1993 la American Society of Health-System Pharmacists (ASHP) publica las directrices para la prevención de errores de medicación en los hospitales. Se trata de una clasificación de los EM en 11 tipos en la que se consideran los errores de prescripción y de seguimiento, no contemplados hasta el momento por otros autores.
En 1998 el National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP) publica la primera taxonomía de errores de medicación, con el objetivo de proporcionar un lenguaje estándar y una clasificación estructurada de los EM para su análisis y registro. Clasifica los EM en 13 tipos, y a su vez en subtipos, incluyendo algunos no incluidos en la clasificación de la ASHP.
En España, se ha realizado una adaptación de la taxonomía NCCMERP bajo la coordinación del ISMP-España (tabla I). En la taxonomía española se consideran 15 tipos de EM, diferenciando también varios subtipos. Se amplían sobre todo los subtipos asociados con la prescripción, tan frecuentes en la práctica clínica, y sin embargo, poco considerados en la clasificación americana, muy centralizada, por el contrario, en los errores de dispensación y de administración en el entorno hospitalario.
CAUSAS DE LOS ERRORES DE MEDICACIÓN
Para prevenir los errores de medicación, es necesario detectar y analizar las causas que los han generado. La adaptación de la clasificación del NCCMERP realizada por el ISMP-España considera 6 causas (tabla II), con subapartados, de EM. En ella también se enumera una serie de factores asociados a los sistemas de trabajo, que pueden contribuir a que se produzcan EM.
RECOMENDACIONES PARA LA PREVENCIÓN DE ERRORES DE MEDICACIÓN
Los errores de medicación son incidentes que podemos prevenir mediante sistemas de detección y control. Los profesionales del medicamento podemos considerar, entre otras, las siguientes recomendaciones:
Obligar a un etiquetado correcto de los medicamentos: nombre comercial, principio activo, dosis, nombre del paciente en el caso de las fórmulas magistrales.
Dispensar el medicamento con la receta médica y, ante una prescripción dudosa, confirmarla directamente con el médico.
Evitar el envasado y dispensación de medicamentos en multidosis.
Procurar una actualización constante en los avances terapéuticos.
Implantar controles de calidad.
Garantizar que todas las dispensaciones son revisadas por un farmacéutico.
Facilitar información individualizada escrita a los pacientes sobre el esquema de su tratamiento farmacológico y sobre los medicamentos. Esto es especialmente importante para pacientes con problemas sociales, ancianos y en tratamientos como corticoides, anticoagulantes e hipoglucemiantes.
Implantar sistemas de gestión informatizada.
El farmacéutico, tanto por su formación como por su posición en el circuito de nuestro sistema sanitario, desempeña un importante papel en la coordinación del proceso. Su papel no se limita a llevar a cabo la preparación o dispensación correcta de los medicamentos, sino que debe asumir una revisión exhaustiva de las prescripciones médicas en el proceso de validación, ya que la seguridad se basa en la reiteración. *
BIBLIOGRAFÍA GENERAL
Blasco P. Gestión de riesgos sanitarios: Los acontecimientos adversos relacionados con el uso de medicamentos. Alicante: Universidad Internacional Menéndez Pelayo, (Alicante), Noviembre 2003.
Faus Dáder MJ, Fernández-Llimós F, Machuca González M. Seguimiento farmacoterapéutico. En: Herrera Carranza J. Manual de Farmacia Clínica y Atención Farmacéutica. Madrid: Elsevier,; 2003; . p. 453-470.
Humet C. El error en medicina y la seguridad durante la hospitalización. En: Lacasa C, Humet C, Cot R, ed. Errores de medicación. Prevención, diagnóstico y tratamiento. Barcelona: Ed. EASO, Barcelona 2001;. p. P 3-13.
Manasse HR. Medication use in an imperfect world: Drug misadventuring as an issue of public policy. Am J Hosp Pharm 1989; 46:929-44.
National Coordinating Council for Medication Error Reporting and Prevention. NCCMERP Taxonomy of medication errors, 1998. Disponible en: http://www.nccmerp.org/aboutmederrors.htm
Otero MJ, Codina Jané C, Tamés Alonso MJ, Pérez Encinas M. Grupo de trabajo Ruiz-Jarabo 2000. Errores de medicación: estandarización de la terminología y clasificación. Farm Hosp 2003; 27:137-149.
Otero MJ, Domínguez-Gil A. Acontecimientos adversos por medicamentos: una patología emergente. Farm Hosp 2000; 24:258-66.
Otero MJ. Errores de medicación y gestión de riesgos. Rev Esp Salud Pública 2003;77(5)., Vol.77, Nº 5.
Otero MJ. Prevención de errores de medicación y cultura de seguridad. Farm Hosp 2000; 24(4):271-73.
VVAA. Consenso de Granada. Pharm Care Esp 1999; 1:107-112.
VVAA. 11. Segundo Consenso de Granada sobre Problemas Relacionados con Medicamentos. Ars Pharmaceutica 2002; 43:3-4; 175-184.