Las enfermedades desmielinizantes son un conjunto de patologías caracterizadas por una destrucción selectiva de la mielina, así como por un proceso inflamatorio. No se dispone de pruebas diagnósticas específicas, y los síntomas, a menudo transitorios y fluctuantes, suponen una complicación para el diagnóstico. Es por ello que, frente a cualquier déficit neurológico de naturaleza desconocida, no se descarta la posibilidad de encontrarse ante un proceso desmielinizante. Dada la complejidad de estos trastornos, su baja prevalencia y el limitado papel que se puede desempeñar desde la oficina de farmacia centraremos este artículo en el más frecuente: la esclerosis múltiple.
Introducción
La esclerosis múltiple (EM) es una enfermedad neurodegenerativa crónica, sobre la que aparecen las primeras referencias en la primera mitad del siglo XIX gracias a los estudios de Robert Carswell y Jean Cruveilhier. Consiste en una afección directa de la mielina, principalmente en las neuronas del cerebro y la médula espinal. Además de por la desmielinización, se caracteriza por un proceso inflamatorio y otro cicatricial (gliosis).
Etiología
Aunque se desconoce su causa directa, en la actualidad se considera un trastorno autoinmune. Entre los factores de riesgo desencadenantes, además de cierta predisposición genética, se encuentran agentes ambientales como el humo del tabaco, tóxicos,... postulándose también determinados agentes biológicos como virus.
Epidemiología
Tras la poliomielitis y la epilepsia, la EM es la patología neurológica discapacitante más frecuente en personas con edades comprendidas entre 20 y 40 años, aunque también existen casos aislados en los que la enfermedad debuta en niños. La probabilidad de desarrollar la enfermedad es doble en mujeres que en hombres, aunque el pronóstico para éstas es más favorable que para los varones.
La prevalencia difiere según un patrón geográfico, siendo mayor en zonas templadas y disminuyendo en las regiones más distantes del ecuador. Sin embargo, este aspecto es muy discutido, ya que en áreas geográficamente cercanas existen diferencias de prevalencia, achacables probablemente a la dieta, a la presencia de contaminantes, o a determinados factores ambientales. Diferentes estudios realizados en España muestran que es una zona de riesgo medio-alto con una prevalencia de 53-65 casos por cada 100.000 habitantes.
Fisiopatología
La lesión característica de la EM se pone de manifiesto con la aparición de placas de desmielinización en el nervio óptico, cerebro, tronco encefálico, cerebelo y, sobre todo, en la médula espinal a nivel de las regiones cervical y dorsal.
La hipótesis aceptada en la actualidad se basa en un proceso de inmunidad celular, en el que, bien una predisposición genética o la influencia de un factor ambiental no conocido, darían lugar a linfocitos T autoreactivos, que tras un período de latencia de 10-20 años, serían activados por un factor sistémico o local sin determinar, dando lugar a una reacción autoinmune.
En dicha reacción se producirían anticuerpos contra la fracción proteica de la mielina, presente en las membranas celulares de células de Schawn (SNP) y oligodendrocitos (SNC), viéndose afectadas las "vainas de mielina", originándose la lesión y produciéndose, al mismo tiempo, un proceso inflamatorio.
En el SNC no se produce una remielinización de los axones dañados, debido a la expresión de factores inhibidores (receptor neuronal NOGO) en la superficie de los oligodendrocitos y en la cicatriz glial (proteoglicanos) tras la lesión. En cambio, en el SNP, las células de Schawn no expresan ningún factor inhibidor, posibilitándose la regeneración de las vainas de mielina, aunque sin llegar a ser tan gruesas o eficaces como la cubierta original. De esta manera se explicarían los cuadros agudos y las remisiones en los primeros estadios de la enfermedad. Finalmente, este proceso compensatorio quedaría agotado y aparecerían zonas desmielinizadas permanentes, quedando alterada la transmisión de los impulsos nerviosos.
Diagnóstico
Los síntomas de la EM son similares a los de otros trastornos neurológicos, lo que complica el diagnóstico diferencial. Una de las características propias de esta patología son los episodios de remisión o exacerbación de los síntomas.
Actualmente no existe una prueba específica, por lo que el diagnóstico se basa en el examen neurológico y la evaluación de los antecedentes médicos, complementándolos con pruebas como la punción lumbar, la resonancia magnética y el estudio de la función neurológica.
a) Examen neurológico
Puede evidenciar signos tales como disminución de la movilidad corporal, sensibilidad disminuida, reflejos nerviosos anormales, que hacen sospechar una EM. Igualmente la realización de un examen ocular contribuye al diagnóstico si refleja respuestas anormales de la pupila, cambios en el campo visual, disminución de la agudeza visual o movimientos oculares anómalos.
b) Punción lumbar
La aparición de niveles elevados de albúmina, glóbulos blancos o IgG en el líquido cefalorraquídeo ratificaría el componente inflamatorio crónico de la patología y podría orientar sobre la gravedad de la afección.
c) Resonancia magnética de cerebro y columna
Se emplea para descartar otras enfermedades, como tumores cerebrales o hernias discales, y puede resultar útil para el seguimiento de la evolución de la EM, ya que permite distinguir las áreas de desmielinización, tanto recientes como antiguas.
d) Estudio de la función neurológica
Se realiza a través del estudio de los llamados "potenciales evocados", que consisten en estimular los nervios para explorar las respuestas eléctricas en el cerebro. En un paciente con EM, las respuestas serían más lentas debido a la modificación de la conducción de las señales a través de las fibras nerviosas desmielinizadas.
Manifestaciones clínicas
La EM es una de las enfermedades neurológicas con mayor diversidad de signos y síntomas. Algunas de sus manifestaciones son:
a) Alteraciones en el sistema motor
• Pérdida de fuerza que puede afectar a uno o varios miembros, y ocasiona dificultad o imposibilidad completa para la deambulación.
• Aparición de temblores de intención.
• Nistagmo ocular debido a la existencia de lesiones cerebelosas.
• Disminución o ausencia de reflejos superficiales y aumento de los reflejos tendinosos profundos (sacudidas rotulianas).
• Disfagia y disartria.
b) Déficits sensitivos
• Parestesias en una o varias extremidades, caracterizadas por una sensación de "hormigueo o acorchamiento".
• Pérdida de sensibilidad térmica en pies y manos.
• Pérdida del sentido de posicionamiento.
• Episodios de dolor intenso y repentino.
c) Alteraciones visuales
Neuritis óptica retro bulbar unilateral (es la afección aguda de mayor incidencia). Debido al proceso inflamatorio que acompaña a la EM, a nivel del nervio óptico, el paciente experimenta una pérdida parcial o total de la visión, asociada a una alteración del campo visual o escotoma y a un dolor retro ocular que se ve aumentado por el movimiento.
d) Síntomas autónomos
• Alteración del control de la vejiga.
• Trastornos eréctiles en varones y anestesia genital en mujeres (alrededor del 40% en ambos sexos).
• Incontinencia fecal.
e) Síntomas mentales
La EM produce ciertas anomalías cognitivas específicas que responden a un patrón determinado. El trastorno cognitivo mas común es la pérdida de memoria, seguido de cambios conductuales como falta de atención y alteración del control emocional (llanto brusco, risa forzada, euforia, depresión, alteración del juicio) En estadíos avanzados, aparecen problemas del habla, caracterizados por una pronunciación lenta y un inicio del habla inseguro.
Evolución y pronóstico
Según su evolución, la EM se clasifica actualmente en tres formas principales:
• Recidivante - Recurrente (RR). Los síntomas aparecen en brotes, cuyos cuadros más graves acontecen en horas o días y disminuyen en intensidad hasta incluso poder llegar a desaparecer por completo en pocas semanas. Es la presentación más habitual (83-90% de los casos).
• Crónica Progresiva Primaria(PP).
Los pacientes no sufren brotes recurrentes, sino uno inicial invalidante, experimentando un empeoramiento lento y progresivo, sin períodos de remisión y sin respuesta al tratamiento.
• Crónica Progresiva Secundaria(PS).
Comienza en una forma recidivante-recurrente, pero posteriormente cesan los brotes y se produce un empeoramiento progresivo. Algunos estudios reflejan que el 50% de las formas RR en 10 años pasan a PS.
De estas formas se derivan otras intermedias:
• Progresivas Recurrentes (PR). Se produce un empeoramiento progresivo de los síntomas, agravado por brotes intermitentes.
• Formas benignas (FB). Aparecen brotes sin secuelas importantes y la recurrencia de los mismos es escasa. El paciente preserva su capacidad funcional en todo el sistema neurológico hasta 10-15 años después del inicio de la enfermedad.
Debido a la gran variabilidad en el curso de la enfermedad, es de gran importancia establecer escalas objetivas de evaluación de la severidad de la misma que sirven para valorar la evolución de cada paciente y/o medir la eficacia de los tratamientos.
Una de las más extendidas es la Escala Expandida de Incapacidad de Kurtzke (EDDS, por sus siglas en inglés), que puntúa la enfermedad de 0 a 10, valorando diferentes apartados o sistemas funcionales como aparato locomotor, cerebelo, tronco cerebral, esfínteres, sensibilidad, visión o situación mental.
Evaluando distintas series de resultados obtenidos al aplicar la EDDS, se ha determinado que, en cuanto a función, al cabo de 5 años el 50% de los pacientes tiene una afectación leve (EDDS 0-2), el 40% una afectación moderada (EDDS 3-6) y el 10% una afectación grave (EDDS 7-9).
También se puede utilizar la Escala de Incapacidad (ISS). Aunque es útil para valorar la habilidad del paciente en la realización de actividades e integridad de sus funciones neurológicas, tiene el inconveniente de ser ciertamente subjetiva y precisar mucho tiempo para aplicarla.
Debido a la gran variabilidad del curso clínico de la EM, una vez establecido el diagnóstico, su evolución es casi imposible de predecir. Se ha estimado que, tras el diagnóstico, la esperanza de vida puede alcanzar los 35 años en un 23,8% de los casos y 25 años en un 76,2% de los casos. Sin embargo, la causa de muerte no suele ser la propia EM, sino infecciones, enfermedades concomitantes o suicidio. El pico de mortalidad se sitúa entre los 55 y 64 años de edad.
No obstante, se dispone de indicadores aceptados de buen y mal pronóstico, que resultan útiles como herramienta en clínica:
• Indicadores de buen pronóstico: comienzo y/o diagnóstico antes de los 35 años. Síntomas de inicio sensitivos y visuales. Brotes agudos de rápida remisión. Recurrencias poco frecuentes. Ausencia de síntomas motores o cerebelosos.
• Indicadores de mal pronóstico: comienzo y /o diagnóstico posterior a los 40 años. Sexo masculino. Forma progresiva secundaria. Presencia de síntomas motores o cerebelosos. Recurrencias frecuentes.
Preguntas frecuentes
Es habitual que durante el ejercicio de su profesión, el farmacéutico comunitario se encuentre frente a preguntas de diferente índole, relacionadas con la esclerosis múltiple.
• ¿Cómo afecta la esclerosis múltiple (EM) y la medicación a la fertilidad o al embarazo?
La EM no afecta a la fertilidad o al embarazo. Los anticonceptivos hormonales no modifican la enfermedad. Los riesgos más importantes se relacionan con la naturaleza teratógena de ciertos medicamentos (anticuerpos monoclonales, interferones o inmunosupresores) que ante la sospecha de un embarazo deben de suspenderse. Frente a un paciente con riesgo alto de brotes, se consideraría el uso de inmunoglobulinas y corticoides a partir del segundo trimestre de embarazo. Durante el parto, la anestesia epidural es segura. Durante la lactancia, que no afecta al curso clínico de la EM, se opta por la utilización de inmunoglobulinas.
• ¿Cómo influye la vacunación a pacientes con EM?
La vacunación en sí no incrementa ni disminuye el riesgo de brotes en los pacientes, siendo las recomendaciones las mismas que en los individuos sanos. Los pacientes bajo tratamiento inmunosupresor no deben de recibir vacunas con virus vivos atenuados (vacuna de rubéola). Se aconseja la vacunación antigripal en pacientes con discapacidad progresiva o persistente.
• ¿Cómo influye la EM sobre otras patologías del paciente?
Algunos estudios demuestran que los pacientes con EM reducen significativamente la atención sobre otros procesos patológicos o sobre medidas preventivas generales respecto a su salud (mamografías, controles analíticos...). Por ello, el entorno familiar y la función que presta el farmacéutico pueden contribuir positivamente al cuidado global de la salud del paciente.
Tratamiento farmacológico
El arsenal farmacológico disponible para la EM esta enfocado principalmente a:
1. Tratamiento de los brotes
Se basa fundamentalmente en el uso de corticoides. El más habitual es metilprednisolona por vía intravenosa (al ofrecer mayor eficacia que la vía oral) a razón de 500-1.000 mg/día, administrados en 1 hora, durante 3-5 días, prorrogables hasta 10 días en brotes aún más graves. Varios autores sugieren que después de la pauta intravenosa es recomendable continuar durante 2 semanas adicionales con prednisona oral, en dosis de 1 mg/kg/día, descendiendo progresivamente hasta su retirada. Ésta también sería utilizada como corticoide de elección en caso de brotes leves o en pacientes embarazadas.
Como segunda opción, se recurre a dexametasona, a razón de 16 mg/día vía oral, 3-5 días, o bien 8 mg/día intravenosa durante 7 días.
2. Modificación el curso de la enfermedad
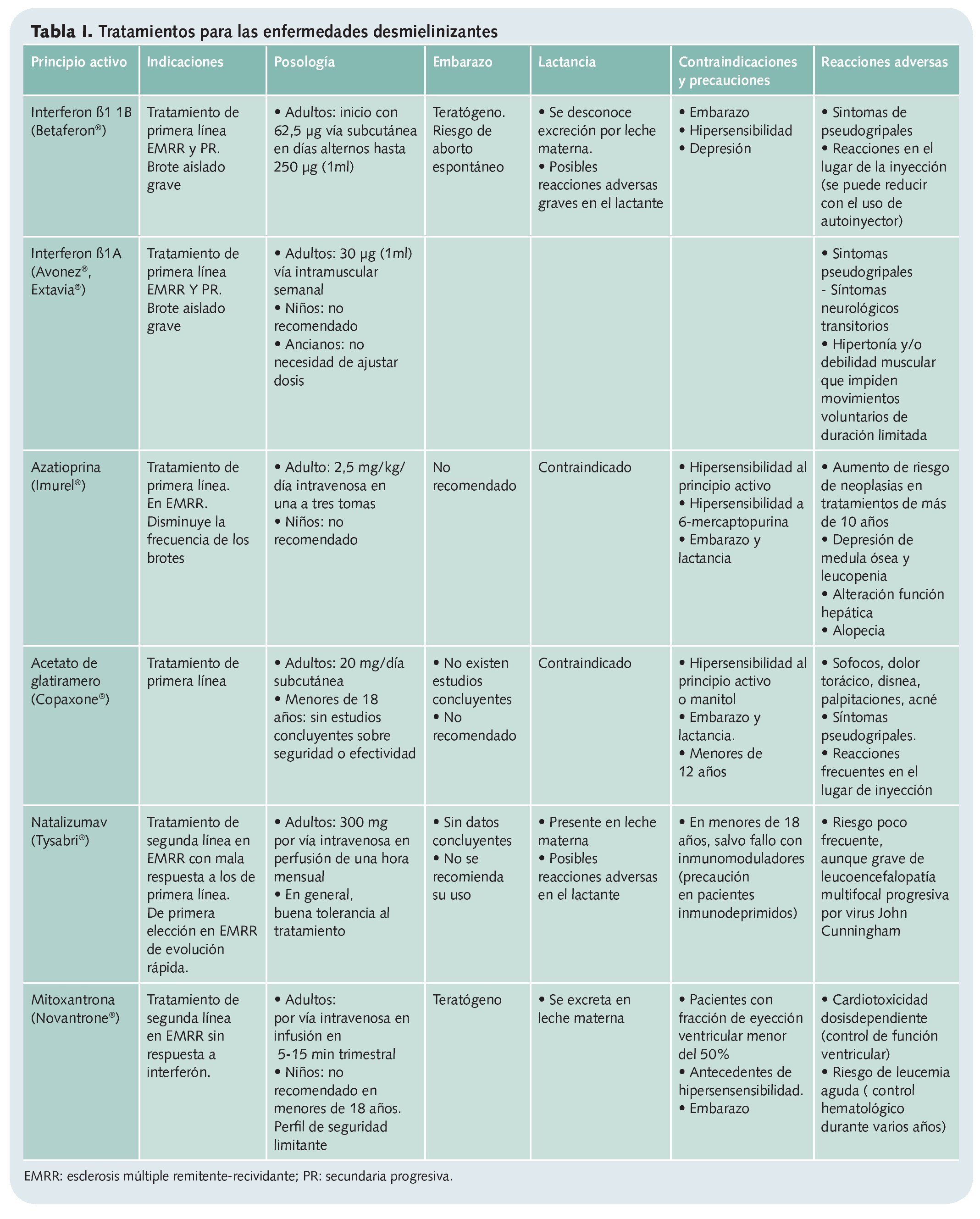
En los últimos años se han desarrollado medicamentos que tratan de frenar el curso de la enfermedad. Aunque en el pasado existía cierta controversia sobre el momento idóneo para su inicio, en la actualidad se considera que es primordial administrarlos cuanto antes, ya que los fenómenos inmunológicos e inflamatorios se desarrollan especialmente en las fases primarias (tabla 1).
a) Tratamientos de primera línea. Hasta el momento, son los que tienen el mejor perfil de eficacia/seguridad, al reducir la frecuencia de los brotes hasta un 30%. Los que más se utilizan son los interferones (IFNb-1b e IFNb-1a), acetato de glatirámero y azatioprina.
b) Tratamientos de segunda línea. Si bien son los de mayor eficacia, presentan también más efectos adversos. Se trata de mitoxantrona (antineoplásico que retrasa la progresión de la forma PS), natalizumab (anticuerpo monoclonal que impide el paso de linfocitos al SNC), fingolimod (disminuye el número de linfocitos auto-reactivos circulantes).
c) Otros tratamientos. No tienen indicación concreta para EM y poseen una eficacia menor. Entre ellos destacan metotrexato, ciclofosfamida, inmunoglobulinas, que en ocasiones se utilizan en el tratamiento de brotes agudos.
d) Nuevos fármacos y tratamientos. La investigación de la enfermedad es en la actualidad muy intensa y es posible que a medio plazo se disponga de recursos terapéuticos que permitan convertir la EM en una enfermedad estable y bien tolerada. Entre los nuevos fármacos y tratamientos destacan:
• Fármacos orales
- Laquinimod: inmunomodulador que en la actualidad ha pasado los estudios de fase III y podría ser una alternativa a los tratamientos intravenosos de medicamentos de primera línea. Presenta un efecto antiinflamatorio y neuroprotector.
- Terifunomina: metabolito activo de la leflunomida, que actúa disminuyendo el numero de linfocitos autoreactivos circulantes y presenta además efectos antiinflamatorios. Disminuye el número de recidivas anuales y relentece la progresión de la incapacidad funcional que va apareciendo durante el curso de la enfermedad.
- Dimetil fumarato (BG-12): disminuye las recaídas en la forma remitenterecurrente, influyendo positivamente en el avance de la enfermedad. Actúa alterando la entrada de células inflamatorias en el SNC, y protegiendo las células nerviosas del estrés oxidativo y la muerte neuronal.
• Anticuerpos monoclonales
- Alemtuzumab: CD52 es un antígeno que se encuentra en la superficie de los linfocitos, monocitos y algunos subtipos de células dendríticas. Alemtuzumab es un anticuerpo monoclonal anti CD52 que provoca la lísis de linfocitos maduros y una consecuente depleción de su número a nivel sistémico.
• Tratamientos con células madre
El uso de células madre se ha erigido en la actualidad como una alternativa al tratamiento de la EM, en pacientes donde la terapia estándar ha fracasado y su grado de discapacidad es grave. Los pacientes se benefician de los efectos neuroprotectores (gracias a su capacidad inmunomoduladora evitaría el ataque a las vainas de mielina) y neuroregeneradores (debidos a su capacidad de liberación de ciertos factores y a su potencial de diferenciación en otras células.) Los ensayos que se han realizado con células madre han sido muy prometedores, pudiendo detener la progresión de la enfermedad hasta tres años en algunos pacientes.
3. Tratamiento de los síntomas de base
Los pacientes con EM presentan multitud de síntomas que alteran su calidad de vida. Para ello es esencial prestarles una atención individualizada, a la que puede contribuir el farmacéutico comunitario y realizar su correspondiente seguimiento (tabla 2).
Los pacientes deben llevar una vida activa en la medida de sus posibilidades, especialmente en los primeros estadíos de la enfermedad. Un programa de rehabilitación desde las primeras fases puede mejorar el estado general ralentizando dicho deterioro
Papel del farmacéutico
El abordaje de la EM se debe concebir desde un punto de vista multidisciplinar, involucrando a profesionales como fisioterapeutas, psicólogos, logopedas, psiquiatras, ortopedas, enfermeros, cuidadores especializados, sin olvidar la figura del farmacéutico comunitario.
El papel del farmacéutico, además de una correcta dispensación, incluye una cooperación con el médico en el seguimiento del tratamiento farmacológico. Además, dado que, a menudo, los pacientes lo perciben como el profesional sanitario más próximo y accesible, el farmacéutico puede desempeñar un importante papel facilitando una explicación complementaria a la del médico, en un ambiente más distendido para el paciente, como es el de la farmacia comunitaria, aclarándole puntos relacionados con la naturaleza de la enfermedad. Indicando, asimismo, medidas higiénicodietéticas que contribuyan como objetivo final, a la mejora de la calidad de vida del enfermo. Dichas aportaciones pueden englobarse dentro de ámbitos como:
• Alimentación: el establecimiento de un plan de alimentación adecuado puede influir positivamente en la evolución de la EM. Se debe de evitar la disminución de masa muscular, ya que contribuye a la aparición de espasmos, debilidad muscular o fatiga, así como la excesiva ganancia de peso, que no favorecen en ningún caso las condiciones del paciente. Se recomienda:
- Aumentar el consumo de alimentos ricos en omega-3 y omega-6: este tipo de ácidos grasos se encuentran formando parte del SNC en altas concentraciones, siendo su déficit un factor que propicia significativamente la disminución de la síntesis de mielina. Además, su disponibilidad influye en la modulación de la inflamación. Por tanto, es recomendable un mayor consumo de pescado que de carnes (especialmente no magras) y lácteos en la dieta.
- Adecuar del consumo de vitaminas: la vitamina D, así como ciertos carotenoides, podrían contrarrestar el estrés oxidativo de las células, relacionado con la destrucción de la mielina, aunque no hay estudios concluyentes al respecto. Por otra parte, es necesario aportar dosis adecuadas de vitamina D para la reducción del riesgo de osteoporosis, a lo que puede contribuir la corticoterapia, la disminución de la exposición solar o la reducción de la movilidad. Los pacientes con EM suelen mostrar déficit de vitamina B12, por lo que el consumo de alimentos como huevos, aves o marisco, puede contrarrestar esta tendencia.
- Aporte correcto de aminoácidos y minerales: el zinc presente en alimentos como calabaza o chocolate, tiene un importante papel en la función inmunitaria. Por su carácter antioxidante, puede ayudar a preservar las membranas de las células contribuyendo al mantenimiento de los niveles de mielina.
El cobre en cantidades óptimas, también asegura la integridad de las membranas celulares en donde se integra la mielina. Sin embargo, niveles aumentados pueden favorecer la fatiga, la depresión o el dolor muscular.
Ciertos estudios, han identificado una relación entre los niveles de aminoácidos y la frecuencia de recaídas. Triptófano, glutamina y taurina, presentes en cereales integrales, pescado azul, lácteos, frutos secos, carnes magras o marisco podrían ayudar a disminuir estas recaídas, protegiendo y ralentizando el proceso neurodegenerativo. Asimismo, el aporte adecuado de triptófano es importante para la síntesis de serotonina, ya que los niveles bajos de este neurotransmisor estan relacionados con trastornos como depresión o cefaleas.
Consumo de sustancias nocivas
• Alcohol. Los pacientes de EM tienen una mayor rapidez en la absorción gastrointestinal, por lo que ven reducida su tolerancia a las bebidas alcohólicas, viéndose aumentados los efectos tóxicos a nivel central. Además, el consumo crónico de alcohol, disminuye aun más los bajos niveles de vitamina B12 que ya presentan quienes padecen esta patología.
• Tabaco: el deterioro de los pacientes fumadores parece ser más rápido que el de los no fumadores, afectándose principalmente la función visual. Si bien no esta demostrado que el consumo de tabaco aumente la frecuencia de los brotes, sí podría relacionarse con una modificación de la evolución de la enfermedad, puesto que algunos estudios lo asocian al paso de la forma recidivante-recurrente a la progresiva-secundaria.
• Estimulantes: el consumo de café o té puede incrementar el nerviosismo y la ansiedad intensificando ciertos síntomas de la EM y precipitando la aparición de brotes. Además puede contribuir a empeorar las relaciones interpersonales, y la habilidad en la realización de tareas físicas y mentales.
Rehabilitación y fisioterapia
Los pacientes deben llevar una vida activa en la medida de sus posibilidades, especialmente en los primeros estadíos de la enfermedad. Un programa de rehabilitación desde las primeras fases, puede mejorar el estado general ralentizando dicho deterioro.
Los ejercicios practicados con regularidad, reducen la espasticidad, contribuyen a mantener la salud muscular y psicológica, el mantenimiento del equilibrio, la capacidad de deambulación, y el grado de movilidad. Es importante la implicación del paciente, y su constancia. Por el contrario, la ausencia de ejercicio, propicia una rigidez y ésta a su vez, contracturas dolorosas que pueden inmovilizar articulaciones de forma permanente.
Fitoterapia
Aunque se ha postulado la utilidad del consumo de echinácea, Gingko biloba o hierba de San Juan en el tratamiento de diferentes aspectos de la enfermedad, como cuadros de depresión, malestar general, alteración cognitiva, etc... no existen estudios concluyentes sobre su eficacia.
Ayudas para la deambulación y rutinas diarias
El deterioro progresivo a medio y largo plazo, imposibilita el movimiento normal y dificulta ciertas actividades rutinarias.
Para intentar mantener su autonomía el máximo posible, evitando riesgos derivados de la inmovilidad, desde la farmacia se puede asesorar sobre:
- Ayudas para la deambulación (andadores, caminadores, muletas o bastones, sillas de ruedas).
- Accesorios para la prevención y tratamiento de úlceras por presión (cojines para prevención o coadyuvantes de su cuidado, colchones de celdas de aire, diverso material antiescaras, material de posicionamiento,...).
- Accesorios para la rehabilitación (pedalieres, cintas elásticas, esferas de diferente dureza...).
- Ayudas para las actividades de la rutina diaria (asideros, adaptadores para WC, asientos,...).
Tratamientos alternativos o complementarios
Dadas las características de esta patología existen una serie de tratamientos no convencionales sobre los que el paciente podría preguntar en la farmacia. En estos casos es especialmente importante ofrecer una información sensata y con sentido común, huyendo de descalificaciones globales, pero exponiendo claramente los posibles efectos adversos, el alto coste de algunos de ellos, así como la falta de estudios concluyentes sobre su eficacia real. Además, es fundamental conseguir que si el paciente llegará a optar por alguno de estos tratamientos no abandone la terapia que le ha prescrito su médico.
• Acupuntura: generalmente es bien tolerada y puede tener cierto papel en el tratamiento del dolor, pero no existen estudios controlados que aporten datos concluyentes.
• Veneno de abeja: se utiliza para el tratamiento del dolor, aunque no existen evidencias que avalen su uso.
• Extracción de amalgamas dentales: se ha especulado que las amalgamas clásicas tienen cierta relación con diferentes enfermedades neurodegenerativas, al actuar a través de un mecanismo tóxico u alérgico, sin embargo a día de hoy, no hay evidencias que avalen esta práctica.
• Oxigeno hiperbárico: aunque es utilizado para cuadros específicos, no se dispone de evidencia sobre su eficacia.
Asociaciones de apoyo
En mano del farmacéutico también se encuentra la derivación del paciente a estas entidades que prestan servicios sociosanitarios especializados para el colectivo de pacientes con EM y sus familias. Los pacientes encuentran apoyo, comprensión, información sobre ayudas o subvenciones, conexión con otros profesionales y otros servicios sociales. Asumen a su vez funciones como la defensa de los derechos del paciente y la promoción de la investigación de la enfermedad.
Bibliografía
Beers MH, Porter RS, Jones TV, Kaplan JL, Berkwits M. El Manual Merck de Diagnóstico Tratamiento.11ªed. Barcelona:Elsevier;2007. Braunwald E, Fauci AS, Kasper DL, Hauser
SL, Longo DL, Jameson JL. Harrison. Principios de medicina interna. 15ª ed. Madrid: McGraw-Hill; 2001.
Fernández, O. Factores genéticos y ambientales en la esclerosis múltiple. Rev Neurol. 2000;30(10):964-7.
Mallada, J. Epidemiología de la esclerosis múltiple en España. Datos de prevalencia e incidencia. Rev Neurol 1999; Volumen 29. Número 9:864-7.
Rodés J, Guardia. Medicina interna. 1º edición. Barcelona: Masson;1997.
Carretero JL, Bowakim W, Acebes JM. Actualización de esclerosis múltiple. Medifam. 2001;11(9): 516-29.
Cores EV, Vanotti S, Burin DI, Politis DG, Villa A. Factores asociados con la situación laboral de pacientes con esclerosis múltiple. Rev Neurol. 2014; 58(4):175-83. Disponible en; http://www.neurologia.com/pdf/Web/5804/ bl040175.pdf. Último acceso mayo 2014.
Office of Communications and Public Liaison National Institute of Neurological Disorders and Stroke National Institutes of Health. Esclerosis múltiple: Esperanza en la investigación. Disponible en http://espanol.ninds. nih.gov/trastornos/esclerosis_multiple.htm. Último acceso mayo 2014.
Esclerosis múltiple España (FELEM). Esclerosis múltiple en el mundo. Disponible en http:// www.esclerosismultiple.com/esclerosis_multiple/EM_mundo.php. Último acceso mayo 2014.
Asociación de Esclerosis Múltiple de Gipuzkoa.
Etiologia y causas de la esclerosis multiple. Disponible en http://www.ademgi.org/?page_ id=426. Último acceso mayo 2014.