Introducción
La valoración del dolor constituye un aspecto fundamental de la atención del paciente, al ser el paso previo a la instauración de diferentes intervenciones que permitirán controlar adecuadamente el dolor y favorecer que el paciente esté confortable. Si el dolor no se detecta o no se alivia de forma eficaz, la recuperación del paciente se puede retrasar, ya que puede presentar alteraciones fisiológicas, psicológicas, de comportamiento y tener trastornos en el sueño1,2. Además, el dolor impide al paciente colaborar adecuadamente en cuidados como la movilización o la fisioterapia respiratoria, que puede llevar a complicaciones que alarguen la estancia hospitalaria y aumenten los costes3-6.
El dolor es definido como "una experiencia subjetiva sensorial y emocional desagradable que se asocia a un daño real o potencial de los tejidos" (International Association for the Study of Pain, IASP)7,8. Esta experiencia subjetiva varía de una persona a otra y comprende diferentes dimensiones: sensitiva, emocional, cognitiva, fisiológica y de comportamiento9,10, y a su vez se encuentra influenciada por otros factores como son: la edad, el sexo, las experiencias previas de dolor, las creencias, la cultura, etc. Mencionar también que son muchas las causas que pueden provocar el dolor11. A esto se añade que los propios profesionales, en ocasiones, pueden infravalorar el dolor del paciente, sobreestimar el efecto que tienen los analgésicos o no poseer los conocimientos suficientes sobre este tema1,4,12-16. Por todos estos motivos, la valoración del dolor puede resultar compleja a los profesionales de la salud. De ahí que todos los autores coincidan en que la autoevaluación realizada por el paciente sea la medida más fiable de valorar el dolor. Aunque esta medida se considera la más fiable, no puede ser utilizada en los pacientes que tienen una alteración de la comunicación verbal o cognitiva17. Este problema se da con relativa frecuencia en las Unidades de Cuidados Intensivos (UCI) debido a los procesos que presentan los pacientes y a que muchos de ellos están sedados y con ventilación mecánica invasiva.
En ausencia de una adecuada comunicación verbal, la Agency for Health Care Policy and Research (AHCPR)5 publicó en 1992 una guía clínica en la que, para la valoración del dolor en estos casos, recomienda utilizar las respuestas fisiológicas y de comportamiento del paciente. Posteriormente, otros muchos autores también hacen esta misma recomendación2,4,14,17-24. Sin embargo, en la bibliografía revisada, sólo se han encontrado dos instrumentos que han sido validados para su utilización en la valoración del dolor del paciente adulto, que se encuentra en situación crítica, y que tiene alteración de la comunicación verbal o cognitiva. Estas escalas son: la Behavioral Pain Scale (BPS) desarrollada por Payen et al23 y Critical-Care Pain Observation Tool(CPOT) por Gélinas25, las cuales han sido validadas a través de diferentes trabajos de investigación, en los que se analizaban la capacidad que tenían estos instrumentos de discriminar el dolor cuando a los pacientes se les realizaban procedimientos dolorosos (nociceptivos) y cuando a éstos no se les realizaban los citados procedimientos18,19,23,24.
Por otro lado, hay que señalar que en las UCI se lleva a cabo un importante número de procedimientos nociceptivos. La American Association of Critical-Care Nurses (AACN), teniendo en cuenta esto, desarrolló el proyecto Thunder II, cuyo objetivo era estudiar las respuestas de los pacientes al dolor cuando se les realizaban seis procedimientos nociceptivos: cambio postural, retirada de drenaje torácico, aspiración de secreciones endotraqueales, retirada de catéter femoral, colocación de catéter venoso central y cura de las heridas. El estudio fue llevado a cabo en una muestra de 6.000 pacientes críticos, adultos y niños, de 169 hospitales de Estados Unidos, Canadá, Reino Unido y Australia. Entre los hallazgos de este estudio destaca que el cambio postural era el procedimiento más doloroso para los pacientes adultos9,21. También en la investigación de Gélinas, publicada en el 2007, el cambio postural fue el procedimiento más doloroso para los pacientes de UCI intervenidos de cirugía cardíaca26.
En nuestra UCI, desde hace poco tiempo y después de una amplia revisión de la bibliografía, se decidió introducir la escala CPOT para la valoración del dolor en los pacientes con ventilación mecánica invasiva en los que no se podía utilizar la Escala Visual Analógica (EVA). La escala CPOT fue desarrollada a partir de diferentes trabajos de investigación realizados por Gélinas et al. En un primer estudio, revisaron 52 historias clínicas de pacientes de UCI, donde se analizaban las notas que médicos y enfermeras realizaban sobre la valoración del dolor17; en un segundo estudio, a través de nueve grupos focales entrevistaron a 48 enfermeras y 12 médicos de UCI para conocer qué indicadores utilizaban ellos para valorar el dolor en pacientes adultos intubados, conscientes o inconscientes11. El instrumento definitivo, CPOT, lo desarrollo y validó Gélinas, en francés, en su estudio de tesis doctoral25, y posteriormente fue validado también en inglés18,19.
Por otro lado, hay que mencionar que la valoración del dolor es uno de los objetivos prioritarios en el ámbito de nuestra institución, y que se considera un estándar de calidad de la atención del paciente. Señalar también que la Joint Commission Internacional27, de la que nuestro centro posee la acreditación, tiene entre sus estándares la valoración sistemática del dolor en todos los pacientes.
La importancia de la valoración del dolor, la reciente instauración en nuestra Unidad de la escala CPOT y el hecho de que el cambio postural sea uno de los cuidados más frecuentes y dolorosos que se realizan a los pacientes de UCI nos ha llevado a plantear esta investigación con los siguientes objetivos:
1. Comparar las respuestas de comportamiento al dolor, medidas con la escala CPOT, y las respuestas fisiológicas, antes, durante y después del procedimiento del cambio postural, en pacientes con ventilación mecánica invasiva.
2. Analizar si existen diferencias en las puntuaciones CPOT entre los pacientes médicos y quirúrgicos, así como entre los pacientes conscientes e inconscientes en el procedimiento del cambio postural.
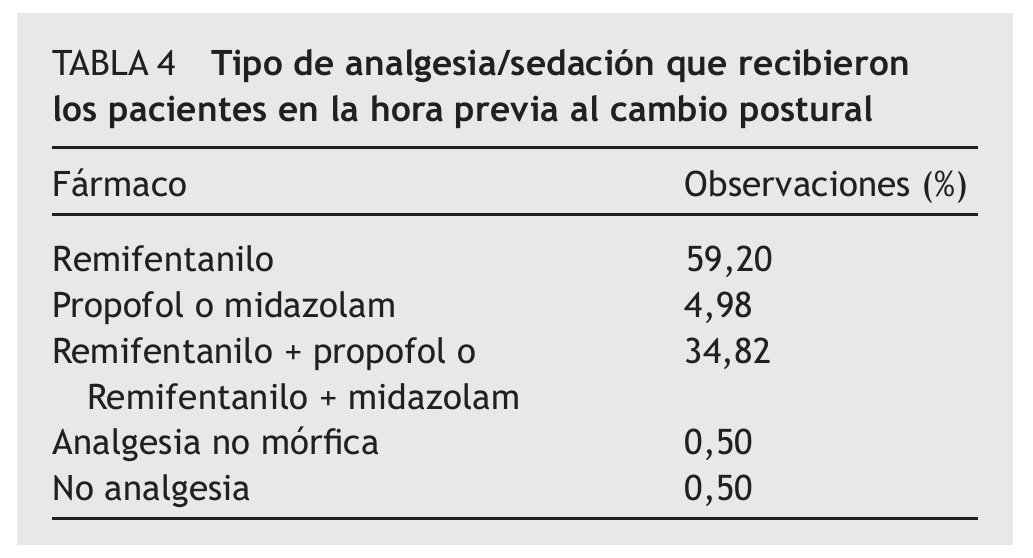
3. Describir la analgesia/sedación administrada a los pacientes una hora antes y durante el procedimiento del cambio postural.
Material y métodos
Este estudio descriptivo prospectivo se llevó a cabo en una UCI polivalente, de 12 camas, de un Hospital Universitario, en el periodo comprendido de octubre a diciembre de 2007.
Muestra
En 201 observaciones se valoró el dolor que podría producir el procedimiento del cambio postural. Estas observaciones se realizaron en 56 pacientes que estaban intubados y con ventilación mecánica, que podían estar conscientes o inconscientes. Se excluyeron del estudio los pacientes que recibían relajantes musculares, los que presentaban una alteración motora o sensitiva y los pacientes que tenían dispositivos de autoadministración de analgesia para controlar el dolor. Además, se consideró como criterio de exclusión que el paciente presentara inestabilidad hemodinámica o respiratoria en el momento de realizar la observación.
Instrumento para la recogida de datos
Se utilizó una parrilla que incluía: los datos del paciente, la escala CPOT traducida al español por el equipo investigador para el estudio, las variables fisiológicas y la analgesia/sedación administrada.
1. Datos del paciente: edad, sexo, proceso médico o quirúrgico, gravedad de la enfermedad al ingreso medida por el Simplified Acute Physiology (SAPS 3) y la valoración del nivel de sedación de los pacientes, antes de realizar el procedimiento, mediante la escala Ramsay.
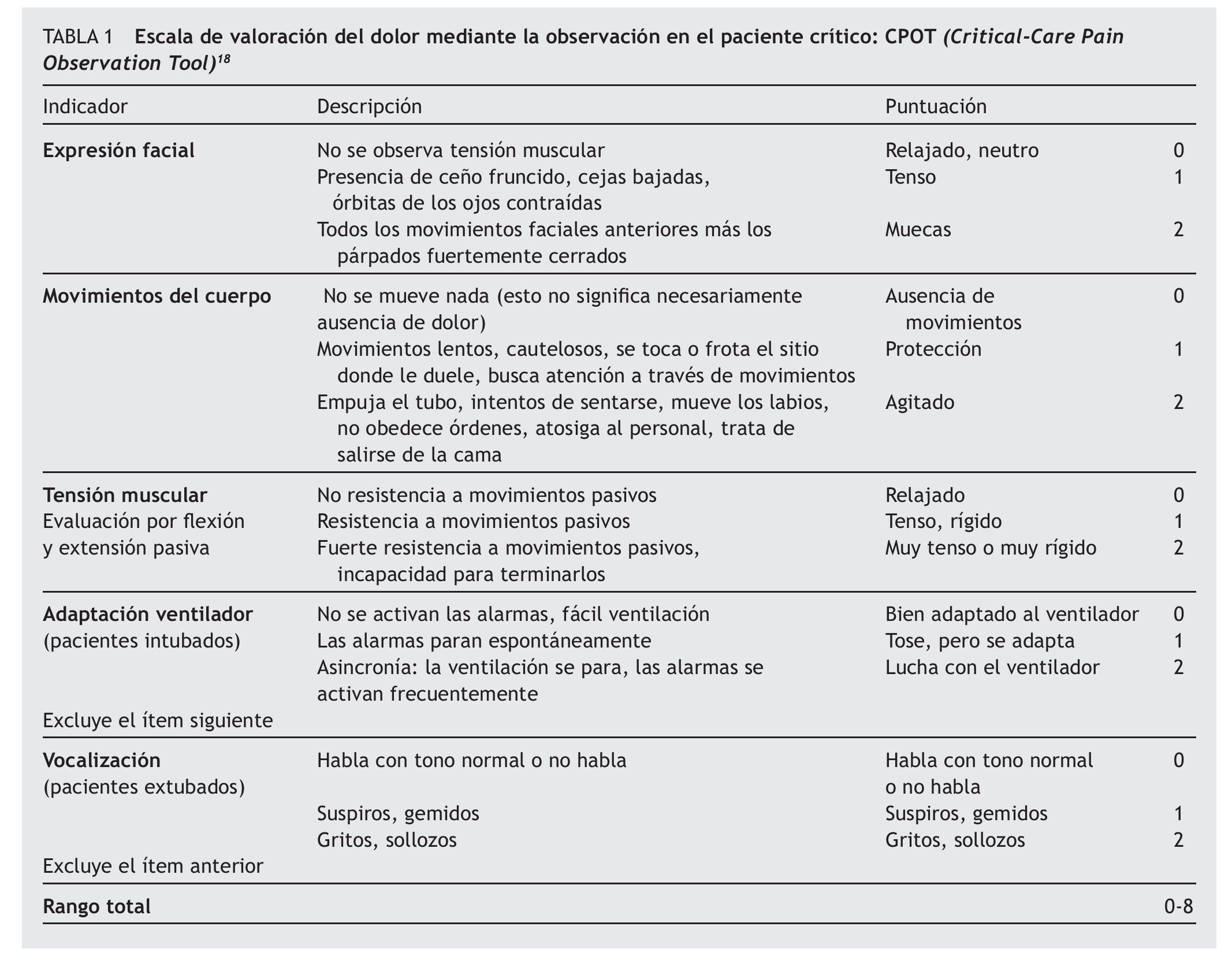
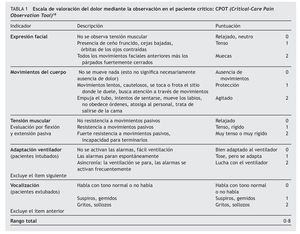
2. La escala CPOT incluye cuatro indicadores de comportamiento que son: la expresión facial, los movimientos del cuerpo, la tensión muscular y la adaptación al ventilador o la vocalización. El detalle de la escala se describe en la tabla 1, la puntuación de cada indicador oscila entre 0 y 2, con un rango total de 0 a 8 puntos.
En el presente estudio se utilizó el indicador adaptación al ventilador, ya que todos los pacientes estaban intubados. Las cualidades de medida de la escala CPOT aportadas por Gélinas et al19 fueron las siguientes: un alto coeficiente de correlación (0,80 a 0,93) para el análisis de fiabilidad, la validez de discriminación demostrada por el aumento de las puntuaciones de la escala CPOT durante el procedimiento del cambio postural, mientras que estuvieron estables durante la medición de la presión arterial no invasiva y la validez de criterio obtenida al encontrarse correlaciones entre las puntuaciones de la escala CPOT y una escala que medía la intensidad de dolor. Con relación a la sensibilidad, ésta fue del 66,7% y la especificidad, del 83,3%, utilizando como punto de corte de la escala CPOT una puntuación superior a 3.
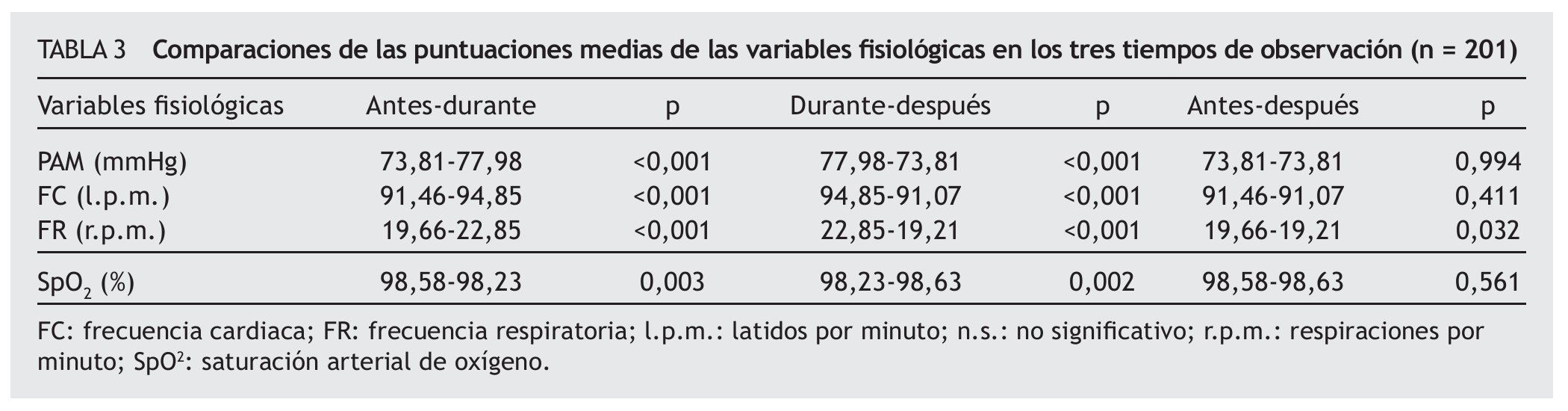
3. Las variables fisiológicas: presión arterial media (PAM), frecuencia cardiaca (FC), frecuencia respiratoria (FR), saturación arterial de oxígeno (SpO2) y la presencia o no de sudoración en el paciente, ya que según la bibliografía revisada estos son los indicadores que suelen modificarse ante la presencia de dolor4,17,19,22,28,29.
4. La dosis de analgesia/sedación que se administró a los pacientes la hora anterior al procedimiento y si habían recibido analgesia adicional para el procedimiento.
Proceso de recogida de datos y consideraciones éticas
La recogida de datos fue realizada por los miembros del equipo investigador. Para verificar la fiabilidad del instrumento, las primeras 88 observaciones se llevaron a cabo de forma simultánea por dos miembros del equipo. Previamente a cada observación se valoró el nivel de sedación de los pacientes mediante la escala de Ramsay, al igual que Gélinas et al18; cuando la puntuación era de 5 o 6 se consideró que el paciente estaba inconsciente y cuando era de 1, 2, 3 o 4 que el paciente estaba consciente. Cada observación constó de tres tiempos en los que se aplicó la escala CPOT 1 minuto antes (situación basal), durante y 10 minutos después del procedimiento. Con esta misma frecuencia se registraron las variables fisiológicas: PAM, FC, FR, SpO2 y la presencia o no de sudoración.
Para la realización del estudio se obtuvo la aprobación del Comité Ético de Investigación del Hospital.
Análisis de los datos
En primer lugar se utilizó estadística descriptiva: medidas de frecuencia para las variables discretas (frecuencia y frecuencia relativa), medidas de tendencia central (media) y de dispersión (desviación estándar, máximo y mínimo) para las variables continuas. En segundo lugar, estadística inferencial: la prueba de la "t" de Student para muestras relacionadas para comparar la puntuación CPOT y las variables fisiológicas antes y durante el procedimiento, durante y después del procedimiento, así como antes y después del procedimiento.
Además, se realizó la prueba de la "t" de Student para muestras independientes para analizar si existían diferencias en las puntuaciones CPOT en las observaciones realizadas entre los pacientes médicos y quirúrgicos, así como entre los pacientes conscientes e inconscientes.
La fiabilidad de la escala CPOT fue probada mediante el índice Kappa.
Los cálculos fueron realizados con el programa estadístico SPSS 15.0 (Statistical Package for Social Sciencies). Los test estadísticos fueron considerados significativos si el nivel crítico observado era inferior al 5% (p < 0,05).
Resultados
Se realizaron 201 observaciones del procedimiento cambio postural en 56 pacientes, 31 (55%) eran hombres y 25 (45%) mujeres; con una edad media de 60,88 años y una desviación estándar (DE) de 14,69 (mínimo 22, máximo 89). La causa de ingreso fue quirúrgica en 44 pacientes (78,6%) y médica, en 12 (21,43%). La puntuación media del SAPS 3 al ingreso fue de 44,27 (DE = 17,15; mínimo 16, máximo 88).
El número de observaciones realizadas por paciente varió según el tiempo que estuvieron intubados. En el 64,29% de los casos se llevaron a cabo 1 o 2 observaciones, mientras que en el resto se les realizaron más de tres observaciones, hasta un máximo de 37 en un paciente.
La fiabilidad de la escala CPOT fue probada mediante el índice Kappa, con las 88 primeras observaciones que se realizaron simultáneamente por dos miembros del grupo investigador. El porcentaje de acuerdo obtenido tuvo un rango entre el 97% y el 100%, y el índice Kappa, entre el 0,79 y 1, lo que indica un excelente grado de concordancia.
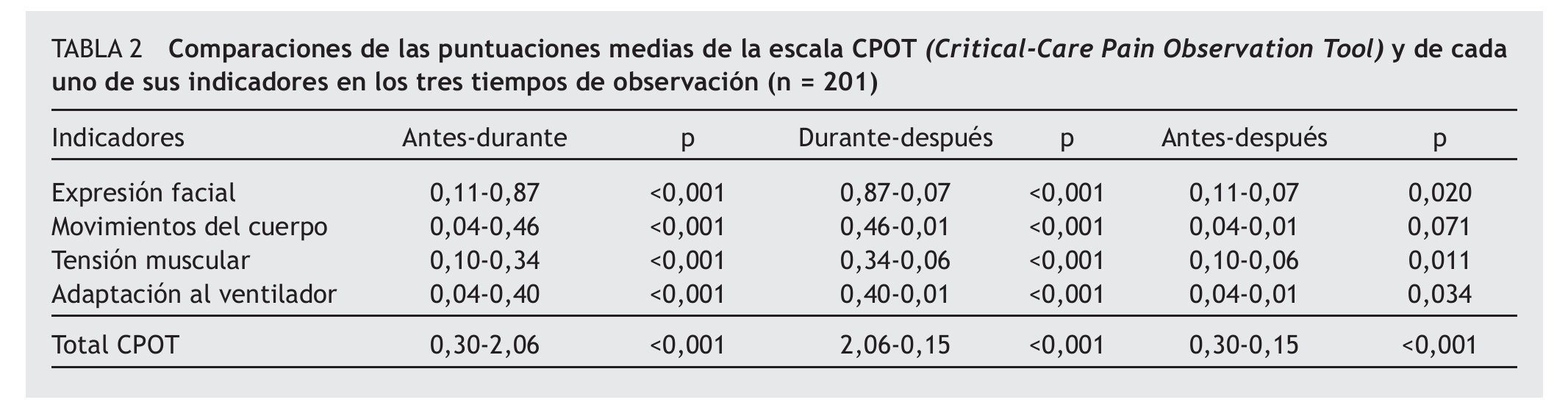
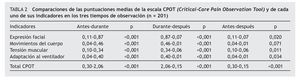
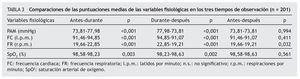
La puntuación media total de la escala CPOT antes del procedimiento del cambio postural fue de 0,30 (DE= 0,64; mínimo 0, máximo 3); durante, de 2,06 (DE= 1,39; mínimo 0, máximo 6), y de 0,15 (DE = 0,44; mínimo 0, máximo 4) después del procedimiento. En la tabla 2 se presentan los datos de las comparaciones de las puntuaciones medias de la escala CPOT y de cada uno de sus indicadores en los tres tiempos de observación. Al analizar las puntuaciones obtenidas antes y durante el procedimiento, así como durante y después del mismo, se observa que aumentan las puntuaciones al realizarse el cambio postural con diferencias estadísticamente significativas. Cuando se comparan las puntuaciones basales y a los 10 minutos de haber realizado el procedimiento, se evidencia una disminución de las puntuaciones con diferencias estadísticamente significativas, excepto en el indicador movimientos del cuerpo.
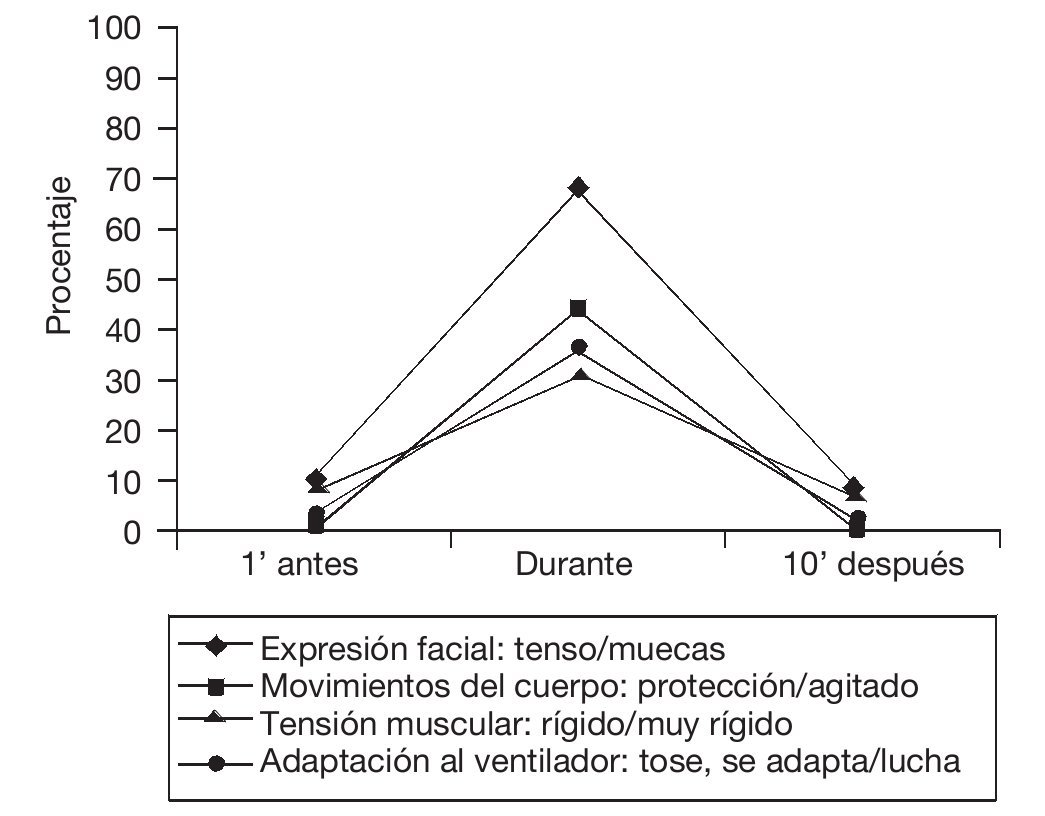
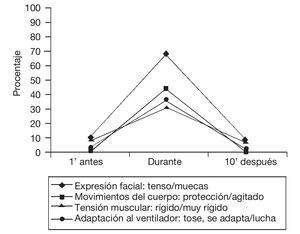
En la figura 1 se presenta el porcentaje de observaciones que obtuvieron una puntuación (1 y 2 puntos) que indicaba presencia de dolor en cada uno de los indicadores de la escala CPOT, en los tres tiempos de estudio. Como se puede observar, hay un incremento importante de las puntuaciones durante la realización del cambio postural, destacando el indicador de expresión facial seguido del de los movimientos del cuerpo.
Figura 1 Porcentaje de observaciones que obtuvieron una puntuación de 1 y 2 en cada uno de los indicadores de la escala CPOT,en los tres tiempos de estudio del cambio postural.
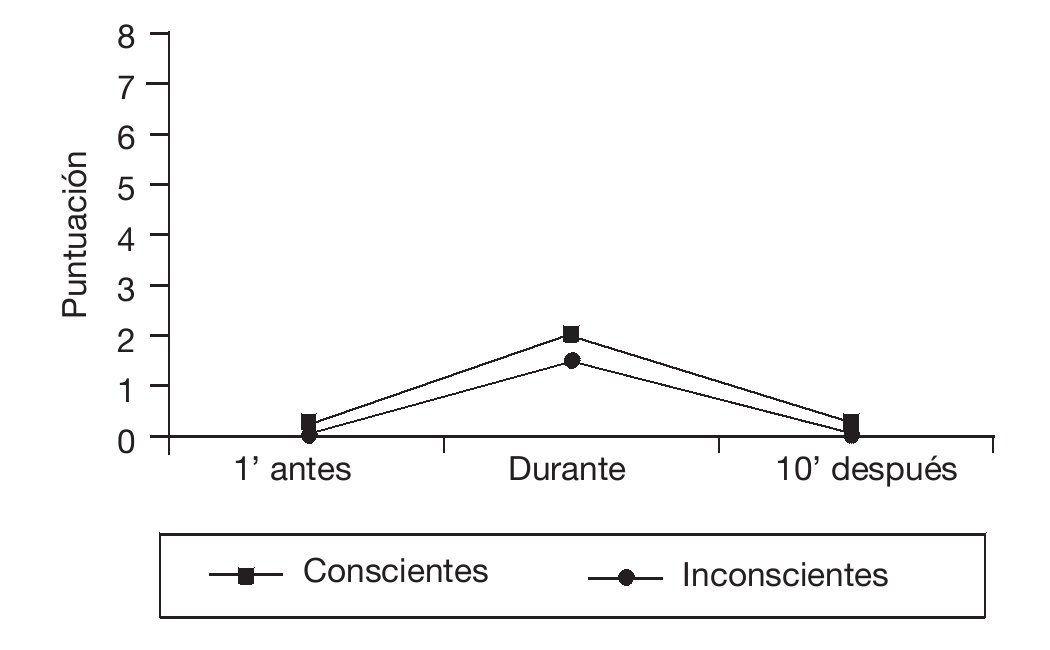
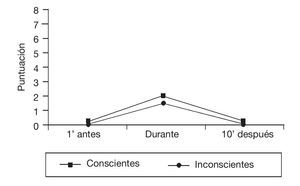
La puntuación media obtenida en la escala de Ramsay, 1 minuto antes de iniciar el procedimiento, fue de 3,17 (DE = 1,23; mínimo 1, máximo 6), en 172 observaciones los pacientes tenían un Ramsay de 1 a 4, es decir, estaban conscientes, y en las 29 restantes, inconscientes, con una puntuación de 5 o 6. Al comparar la puntuación de la escala CPOT de los pacientes conscientes e inconscientes, en cada uno de los tres tiempos del procedimiento, no se encontraron diferencias estadísticamente significativas, aunque las puntuaciones medias de los pacientes inconscientes eran más bajas, como se muestra en la figura 2.
Figura 2 Puntuaciones medias en la escala CPOT(Critical-Care Pain Observation Tool) de los pacientes conscientes e inconscientes, en cada uno de los tres tiempos de estudio del cambio postural.
Cuando se comparó la puntuación de la escala CPOT durante el procedimiento con el proceso de ingreso, se obtuvo una puntuación mayor en las observaciones de los pacientes quirúrgicos (n = 130) que en la de los pacientes médicos (n = 71), encontrándose una diferencia estadísticamente significativa (x- = 2,23 - x- = 1,74; t = - 2,380, p = 0,018).
Variables fisiológicas: en la tabla 3 se presentan las comparaciones de las puntuaciones medias de las variables fisiológicas en cada uno de los tres tiempos de observación del procedimiento. Se encontraron diferencias estadísticamente significativas en todas las variables fisiológicas cuando se compararon los datos registrados antes y durante el procedimiento, ya que al realizarse el cambio postural aumentaban la PAM, FC y FR y disminuía ligeramente la SpO2. Al analizar los datos de durante y después del procedimiento también existieron diferencias significativas, al aumentar ligeramente la SpO2 y disminuir el resto de los parámetros a los 10 minutos de realizarse el procedimiento. Cuando se analizaron los parámetros registrados en la situación basal y a los 10 minutos del cambio postural no se encontraron diferencias, salvo en la FR que disminuyó ligeramente.
Presencia de sudoración: en 22 observaciones ocho pacientes presentaron sudoración antes y durante el procedimiento, mientras que a los diez minutos, sólo se constató en 18 observaciones de estos pacientes.
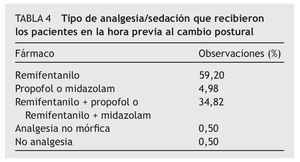
Analgesia y sedación: en el 99,5% de las observaciones los pacientes recibieron analgesia/sedación en la hora anterior al cambio postural. Sólo en una observación no se estaba administrando ningún tipo de analgesia. En la tabla 4 se presenta la distribución del tipo de analgesia/sedación que recibieron los pacientes.
La dosis media de remifentanilo fue de 346,20 mcg (DE = 273,23; mínimo 20, máximo 1.400); la de propofol, de 152 mg (DE = 123,94; mínimo 20, máximo 400), y la de midazolam, de 5,92 mg (DE = 2,29; mínimo 1, máximo 12). En el 12,94% de los casos (26 observaciones) se administró analgesia adicional para la realización del cambio postural.
Discusión
De los resultados del estudio se desprende que durante la realización del cambio postural los pacientes presentan comportamientos de dolor, ya que se observan variaciones importantes en cada uno de los indicadores de la escala CPOT. La expresión facial es el indicador que más aumenta con relación a la situación basal, ya que lo hace en el 55% de las observaciones. A continuación, los movimientos del cuerpo que se incrementan en más del 40%; en tercer lugar, está la adaptación al ventilador que lo hace en un 33%, y en último lugar, la tensión muscular que tiene un incremento del 22% de las observaciones. Estos resultados se pueden comparar con los obtenidos por Aïssaoui et al, en los que en su estudio de validación de la escala BPS, realizado en pacientes intubados, el indicador expresión facial fue el que más se modificó en la realización de dos procedimientos nociceptivos, la aspiración de secreciones endotraqueales y la canulación de un catéter venoso24. Del mismo modo, Puntillo et al encontraron que el ceño fruncido y las muecas de dolor en la cara fueron las respuestas de comportamiento al dolor más frecuentemente registradas por las enfermeras en los pacientes posquirúrgicos de la UCI30. Posteriormente, en 2004, Puntillo et al comunicaron también que las modificaciones en la expresión de la cara eran los comportamientos más observados por los profesionales durante la realización de procedimientos dolorosos21. En el presente estudio los indicadores que más se han incrementado durante el cambio postural han sido, después de la expresión facial, los movimientos del cuerpo y la adaptación al ventilador. Un resultado similar fue el obtenido por Gélinas et al, ya que, en su investigación, médicos y enfermeras registraron los movimientos del cuerpo y la adaptación al ventilador como las manifestaciones de dolor más observadas en pacientes intubados17.
Los resultados del presente estudio confirman los de las investigaciones previamente citadas, que los tres indicadores de comportamiento que más se modifican en la realización de un procedimiento doloroso son: la expresión facial, los movimientos del cuerpo y la adaptación al ventilador.
El hecho de que los pacientes quirúrgicos hayan obtenido una puntuación mayor en la escala durante el cambio postural que los pacientes médicos se puede explicar porque en los pacientes quirúrgicos las heridas les provocan dolor y éste se ve incrementado con el movimiento. Este mismo resultado fue obtenido por Arroyo-Novoa et al31 cuando valoraban el dolor, en pacientes de UCI, durante la realización de la aspiración de secreciones endotraqueales.
Por otro lado, los pacientes inconscientes tuvieron unas puntuaciones más bajas, en los tres tiempos de estudio, que los pacientes conscientes, esto es debido a que los primeros recibieron una dosis mayor de analgesia/sedación. No obstante, en ambos grupos de pacientes las puntuaciones de la escala presentaron un incremento durante la realización del cambio postural. Esto sugiere que la escala CPOT es capaz de discriminar el dolor tanto en pacientes conscientes como inconscientes. Este mismo resultado ya lo habían aportado Gélinas et al en diferentes estudios18,19.
Con relación a las variables fisiológicas de los pacientes, durante la realización del cambio postural, se observaron también variaciones, con significación estadística, con respecto a las basales y a las registradas a los 10 minutos de haberse realizado el procedimiento. Aunque ninguna de ellas tuvo repercusión clínica, estas respuestas fisiológicas advierten a los profesionales que el paciente puede tener dolor cuando se está realizando un procedimiento nociceptivo. Resultados similares se encuentran en investigaciones previas19,23,24,32.
Tanto los valores de las variables fisiológicas como las puntuaciones de la escala CPOT se normalizan a los 10 minutos de haberse realizado el procedimiento o incluso son menores que las basales, esto puede indicar que los pacientes están más confortables después de habérseles realizado el cambio postural.
En este estudio, la presencia de sudoración en ningún caso estuvo relacionada con el dolor provocado por la realización del cambio postural, ya que los pacientes que presentaban sudoración durante el procedimiento la tenían previamente.
A diferencia del estudio realizado por Puntillo et al33, en el que en el 63,6% de las ocasiones los pacientes no habían recibido ningún tipo de analgesia en la hora anterior al procedimiento, en el nuestro, la mayoría de los pacientes estaban con analgesia opiácea o sedación; además, una mínima proporción recibió analgesia adicional para el procedimiento. Sin embargo, los pacientes presentaron dolor en el cambio postural, lo que apunta a la necesidad de aumentar la analgesia para la realización de procedimientos nociceptivos. Gélinas et al, en un estudio realizado en UCI con pacientes de cirugía cardiaca, también encontró que aunque todos los pacientes estaban con analgesia o sedación, en muy pocas ocasiones habían recibido analgesia adicional para la realización de los procedimientos dolorosos18.
Por otro lado, hay que señalar que la escala CPOT, traducida al español y utilizada en el presente estudio, ha tenido una buena fiabilidad demostrada por un excelente grado de acuerdo entre observadores; además, cabe destacar que el número de observaciones simultáneas (88 comparaciones) fue elevado. Asimismo, la validez de discriminación fue demostrada por el aumento de las puntuaciones de la escala durante la realización del procedimiento nociceptivo respecto a las puntuaciones basales. Hay que añadir también que la escala CPOT se integra rápidamente y es de muy fácil aplicación.
Una de las aportaciones del presente estudio es que la escala, además de estar en francés y en ingles, ha sido ahora traducida al español con unas buenas cualidades de medida, por lo que un mayor número de profesionales puede aplicarla en el ámbito de cuidados intensivos.
Conclusiones
De los hallazgos del estudio se desprenden las siguientes conclusiones:
1. La observación del comportamiento del paciente durante el cambio postural y los cambios fisiológicos producidos permiten a los profesionales objetivar el dolor en pacientes críticos con dificultad para la comunicación verbal.
2. El aumento del dolor durante el cambio postural indica la necesidad de administrar analgesia adicional antes de un procedimiento nociceptivo, en especial si se tratan de pacientes posquirúrgicos.
Primer premio SEEIUC a la mejor comunicación presentada al XXXIV Congreso Nacional de la Sociedad Española de Enfermería Intensiva y Unidades Coronarias. Valencia 8 - 11 de junio de 2008.
Aceptado para su publicación el 18 de septiembre de 2008.
*Autor para correspondencia.
Correo electrónico: mvazca@unav.es (M. Vázquez Calatayud).