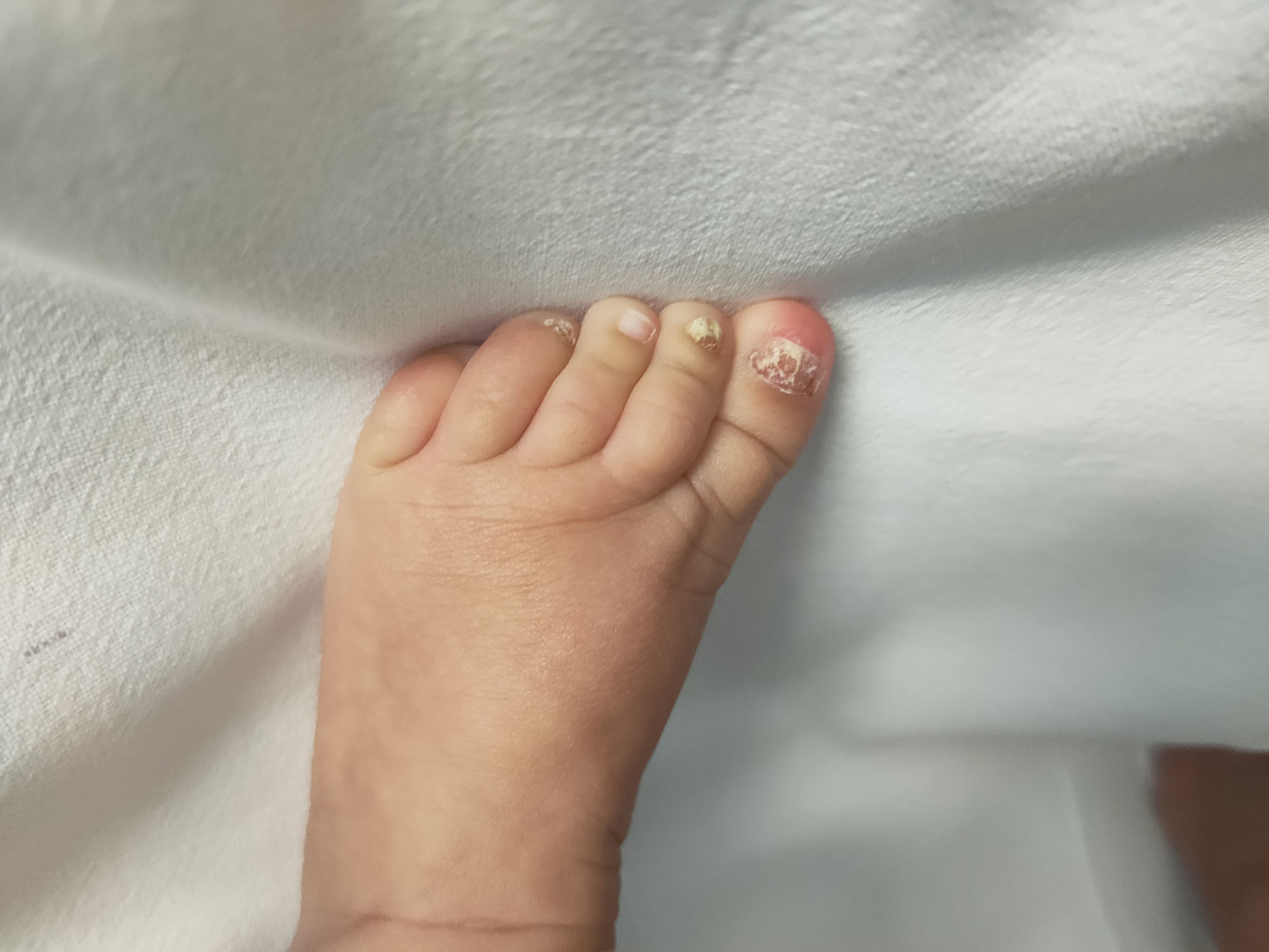
Lactante mujer de 3 meses, que presenta lesiones en las uñas de manos y pies, asociado a lesiones en mucosa oral desde el décimo día de vida. Nacida de parto a término por vía vaginal. Durante el tercer trimestre de gestación, la madre fue diagnosticada de candidiasis genital.
En la exploración física, se objetiva a lactante normo-peso con buen estado general, afebril, con una marcada hiperqueratosis, descamación y coloración de tono amarillento subungueal en casi la totalidad de las uñas manos y pies (fig. 1). En orofaringe, se visualizan placas blanquecinas grumosas desprendibles. Resto del tegumento cutáneo, sin lesiones.
Evolución y diagnósticoEntre los estudios micológicos realizados, la biopsia de lámina ungueal revela la presencia de hifas micóticas resaltadas con tinción de PAS y de Grocott. El cultivo de la lámina ungueal fue positivo para Candida albicans, sin embargo, el cultivo de la mucosa oral fue negativo. No precisó extracción de hemocultivos.
Se establece el diagnóstico de onicomicosis candidiásica en el contexto de una candidiasis cutánea congénita con afectación de mucosas. Se inicia tratamiento con nistatina oral 200.000UI cada 6h/durante 4 semanas y clotrimazol tópico (10mg/g/1 aplicación cada 12h) en lesiones ungueales. Se realiza seguimiento estrecho con revisiones cada 2 meses y resolución completa a los 9 meses.
Comentario finalLos microorganismos del género Candida, y en concreto la especie Candidaalbicans, es la principal causa de enfermedad micótica en recién nacidos1. La candidiasis congénita (CC) generalmente se manifiesta en la primera semana de vida, como resultado de una transmisión vertical. La vulvovaginitis candidiásica afecta al 25% de las mujeres embarazadas, y la transmisión al feto, a través de una corioamnionitis, ocurre en menos del 1% de los casos2.
La CC se puede manifestar en 2 formas principales: candidiasis cutánea congénita (CCC), forma localizada mucocutánea de curso indolente y candidiasis sistémica congénita, una forma comúnmente observada en prematuros de bajo peso y de peor pronóstico1-3.
La clínica típica de CCC es una erupción eritematosa pápulo-pustular, con lesiones en distintos estadios evolutivos y descamación residual postinflamatoria. Las zonas de mayor afectación incluyen tronco, extremidades y zonas de pliegues, aunque excepcionalmente también puede manifestarse en los anejos cutáneos. C. albicans invade el epitelio del hiponiquio causando afectación de la lámina ungueal2,3. Sin embargo, las anomalías ungueales en la CCC suelen aparecer de forma más tardía, entre la segunda y sexta semana de vida. Su clínica característica incluye engrosamiento, cambios en la coloración, pitting, paroniquia y rugosidad, entre otros.
El diagnóstico microbiológico se puede realizar con varias técnicas, entre ellas, el cultivo que es método estándar.
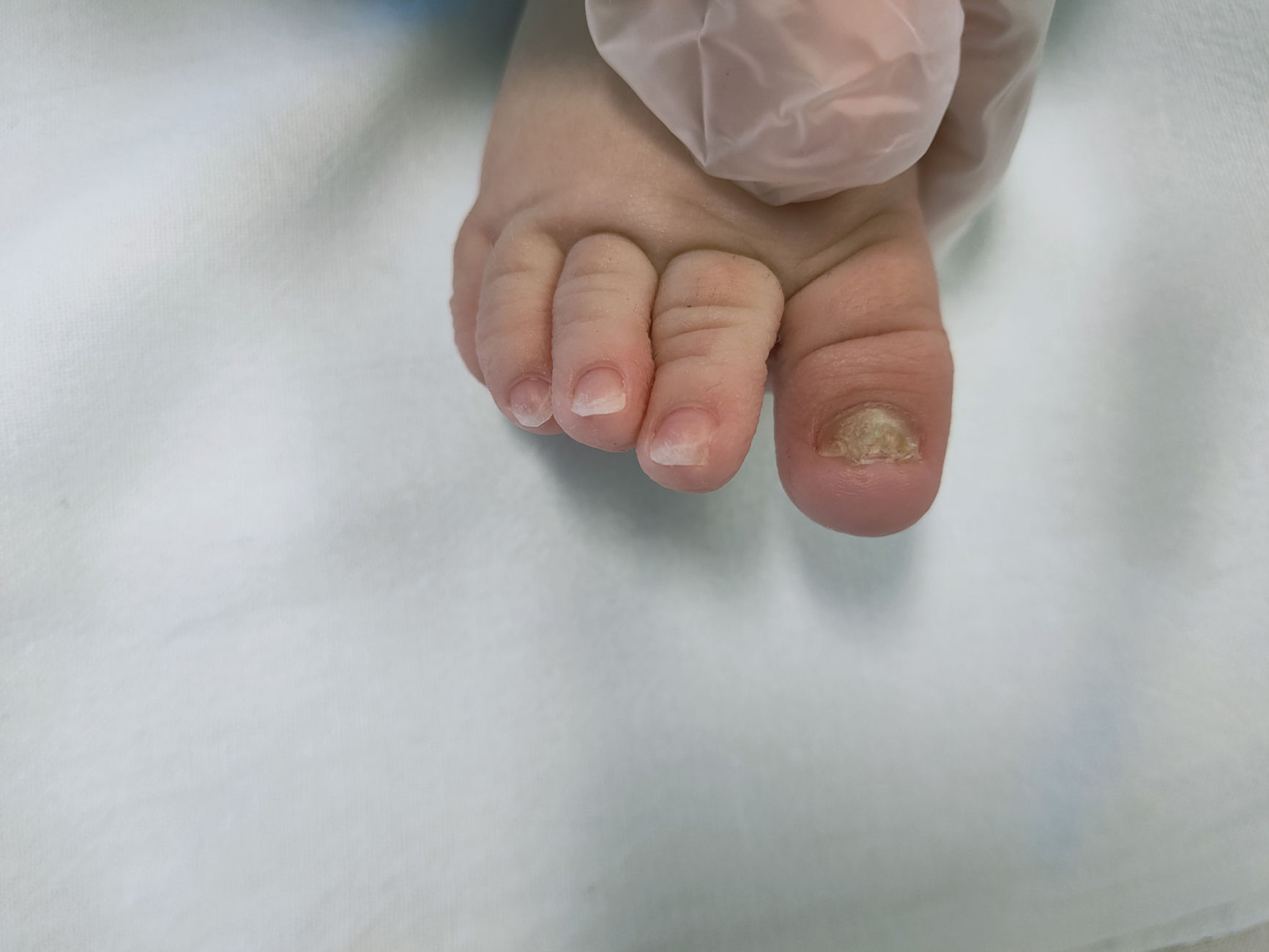
Los antifúngicos tópicos son eficaces para su tratamiento, aunque existen casos descritos de resolución espontánea, es recomendable iniciar tratamiento en los casos con confirmación microbiológica y en prematuros1. En nuestro caso, se decide iniciar tratamiento oral y tópico debido a la gran extensión de lesiones con afectación de mayoría de faneras y por su tiempo de evolución. En las figuras 2 y 3 se muestra la evolución tras 4 y 9 semanas de tratamiento.
Confidencialidad de datosSe obtuvo consentimiento para la toma de iconografías, aunque no se visualiza ningún dato identificativo o personal en el caso clínico o en las figuras.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.