Analizar y comparar el poder predictivo de mortalidad a 30 días de varios biomarcadores (proteína C reactiva, procalcitonina, lactato, suPAR y proadrenomedulina) en los pacientes ancianos que acuden al servicio de Urgencias (SU) por un episodio de infección. Y, secundariamente, comprobar si estos mejoran la capacidad pronóstica de los criterios de sepsis (síndrome de respuesta inflamatoria sistémica y quick Sepsis-related Organ Failure Assessment [qSOFA]).
MétodosEstudio observacional, prospectivo, multicéntrico y analítico. Se incluyó consecutivamente a pacientes de 75 o más años atendidos en 8 SU por un proceso infeccioso. Se analizaron 25 variables independientes (epidemiológicas, de comorbilidad, funcionales, clínicas y analíticas) que pudieran influir en la mortalidad a corto plazo (30 días).
ResultadosSe incluyó a 136 pacientes, de los que 13 (9,5%) habían fallecido a los 30 días tras su consulta en el SU. La MRproADM es el biomarcador que consigue la mayor área bajo la curva ROC para predecir mortalidad a los 30 días (0,864; IC 95% 0,775-0,997; p<0,001), con un punto de corte de mayor capacidad predictiva de 2,07nmol/l, que ofrece una sensibilidad del 77% y una especificidad del 96%. La escala qSOFA≥2 consigue un área bajo la curva ROC de 0,763 (IC 95% 0,623-0,903; p=0,002), con una sensibilidad del 76% y una especificidad del 75%. El modelo combinado (MRproADM con qSOFA≥2) mejora el área bajo la curva ROC a 0,878 (IC 95% 0,749-1; p<0,001) y ofrece el mejor rendimiento pronóstico, con una sensibilidad del 69% y una especificidad del 97%.
ConclusionesEn los pacientes ancianos que acuden al SU por un episodio de infección, la MRproADM presenta una capacidad pronóstica de mortalidad a los 30 días superior al resto de los biomarcadores, la qSOFA obtiene mayor rendimiento que los criterios de síndrome de respuesta inflamatoria sistémica, y el modelo combinado qSOFA≥2 con MRproADM>2,07nmol/l mejora el poder predictivo de qSOFA.
To analyse and compare 30-day mortality prognostic power of several biomarkers (C-reactive protein, procalcitonin, lactate, suPAR and pro-adremomedullin) in elderly patients seen in Emergency Departments (ED) due to infections. Secondly, if these could improve the prognostic accuracy of sepsis criteria (systemic inflammatory response syndrome and quick Sepsis-related Organ Failure Assessment [qSOFA]).
MethodsA prospective, observational, multicentre and analytical study. Patients aged 75 years and older who were treated for infection in the ED of 8 participating hospitals were enrolled consecutively. An assessment was made of 25 independent variables (epidemiological, comorbidity, functional, clinical and analytical variables) that could influence short-term mortality (at 30 days).
ResultsThe study included 136 patients, 13 (9.5%) of whom died within 30 days of visiting the ED. MR-proADM is the biomarker with the best area under the curve ROC to predict 30-day mortality (0.864; 95% CI 0.775-0.997; P<.001) with a prognostic cut-off>2.07nmol/l, sensitivity of 77% and specificity of 96%. The qSOFA score≥2 had an area under the curve ROC of 0.763 (95% CI 0.623-0.903; P=.002), sensitivity of 76% and specificity of 75%. The mixed model (MR-proADM plus qSOFA≥2) improved the area under the curve ROC to 0.878 (95% CI 0.749-1; P<.001) with the best prognostic performance with sensitivity of 69% and specificity of 97%
ConclusionsMR-proADM showed the best performance for 30-day mortality prognostic power compared to other biomarkers in elderly patients seen in EDs due to infections. qSOFA score achieves better results than systemic inflammatory response syndrome, and the mixed model (qSOFA≥2 plus MR-proADM>2.07nmol/l) increased the predictive power of qSOFA.
La atención a los pacientes mayores de 75 años y la incidencia de los procesos infecciosos en este grupo etario en los servicios de urgencias hospitalarios (SUH) han aumentado significativamente en la última década1. En la actualidad suponen el 31,7% de todos los pacientes atendidos con infección en estos dispositivos1,2. Además, también se ha incrementado la gravedad de su presentación clínica y la mortalidad registrada a corto plazo (30 días)1–3. La inmunosenescencia provoca un descenso de la función celular inmune y la reducción de la humoral, así como una situación proinflamatoria crónica que altera la producción de citocinas, quimiocinas y algunos biomarcadores (BM)4.
Dado que en los ancianos las manifestaciones clínicas son más inespecíficas4 y resulta más complicado realizar un diagnóstico precoz y una valoración pronóstica de los procesos infecciosos graves5,6, el contar con pruebas complementarias objetivas de ayuda para el clínico se ha convertido en una de las principales líneas de investigación de distintos grupos y sociedades científicas7–9. Así, en los últimos años se han publicado nuevas escalas pronósticas de mortalidad10,11 y novedosas utilidades de distintos BM12–16 que, de forma independiente o combinadas entre sí13,16, consiguen aumentar la limitada capacidad pronóstica tanto de las definiciones clásicas de sepsis, en concreto de los criterios de síndrome de respuesta inflamatoria sistémica (SRIS)17, como de la nueva definición y valoración pronóstica recomendada para los SUH (Sepsis-3) a través del quick Sepsis-related Organ Failure Assessment (qSOFA)18.
La detección y valoración pronóstica de la infección bacteriana grave también ha mejorado de forma significativa19, así como la administración precoz y adecuada del tratamiento antibiótico20, con la instauración de unidades multidisciplinares de sepsis y los distintos sistemas informáticos que se activan desde la primera valoración del paciente en el SUH y que ya, en muchos centros, incluyen nuevas escalas y los BM para detectar y pronosticar la gravedad clínica del paciente19–22.
Entre las pruebas complementarias disponibles en los SUH se encuentran los BM de inflamación e infección. Pero estos, al igual que los criterios de sepsis, no obtienen los mismos resultados en los ancianos, en comparación con los adultos. Los criterios de sepsis se han mostrado sensibles pero poco específicos, por lo que ya se ha discutido su validez en los pacientes ancianos y se han considerado insuficientes7,18. De la misma forma, ya se ha publicado que la utilización de la escala pronóstica SOFA en pacientes con bajo riesgo es insuficiente para predecir el pronóstico en estos enfermos, por lo que se haría necesario complementarla con otras variables clínicas y analíticas, especialmente los BM23. Así, estudios previos ya han mostrado la falta de fiabilidad de los criterios clásicos de sepsis para identificar al paciente anciano de riesgo11,24 y, por otro lado, se han propuesto nuevos modelos y factores predictivos en los pacientes mayores con infección atendidos en los SUH10.
La proteína C reactiva (PCR) es el BM más utilizado en los SUH, pero el que ofrece el menor rendimiento diagnóstico y pronóstico13. La procalcitonina (PCT) se sintetiza en situaciones de infección bacteriana y sepsis y sus concentraciones tienen relación con la carga bacteriana y/o la concentración de endotoxina, la existencia de bacteriemia y el pronóstico de mortalidad13,25,26. El lactato es considerado el mejor marcador de hipoperfusión e hipoxia tisular y sus valores>2mmol/l constituyen un poderoso factor independiente de mortalidad12,13. Por su parte, dado que la medición de la proadrenomedulina (proADM) es difícil (vida media corta y gran unión a receptores), se utiliza la medición de la región medial de la proADM (MRproADM), que aumenta en situaciones de estrés celular13. Aun siendo capaz de discriminar entre la infección bacteriana y la vírica, y de diagnosticar sepsis y su evolución a shock séptico, la MRproADM destaca por su poder predictivo de mortalidad16,25,26. Asimismo, distintos estudios han evaluado el papel del receptor soluble del activador del plasminógeno de tipo urocinasa (suPAR) en el diagnóstico de sepsis y el pronóstico de mortalidad, reingreso y tiempo de estancia hospitalaria14,25.
El objetivo de este estudio fue analizar la utilidad y la capacidad de varios BM (PCR, PCT, MRproADM, suPAR y lactato) para pronosticar mortalidad a corto plazo (30 días) en los pacientes ancianos que acuden al SUH por un episodio de infección. Y, secundariamente, comprobar si estos podrían mejorar la capacidad pronóstica de los criterios clásicos de sepsis (SRIS)17 y del qSOFA18.
Pacientes y métodosSe diseñó un estudio prospectivo, multicéntrico, analítico y observacional desarrollado en 8 SUH correspondientes a los investigadores participantes (anexo), pertenecientes a la red de centros del grupo INFURG-SEMES, grupo de estudio de infecciones en Urgencias de SEMES. Se confeccionó como un subestudio desde otro estudio multicéntrico del grupo INFURG-SEMES24 que se llevó a cabo los días 1 y 22 de octubre de 2015, 12 y 19 de enero de 2016 y 13 y 27 de abril de 2016. Así, en este se incluyeron aquellos pacientes que habían accedido a donar una muestra extra al biobanco de su hospital para realizar este subestudio.
Se incluyeron mediante un muestreo por oportunidad (cuando los investigadores estuvieron de guardia) los pacientes≥75 años que fueron diagnosticados clínicamente de forma consecutiva de un proceso infeccioso en dichos SUH, y que dieron su consentimiento para participar en este estudio y para donar una muestra extra de plasma al biobanco del hospital correspondiente y, además, en los que se pudo completar durante 30 días su seguimiento manteniéndose el diagnóstico de infección.
A los pacientes incluidos en este subestudio se les solicitó la donación de una muestra sanguínea de 10ml con fines de investigación, que se depositó en los biobancos de los hospitales participantes. Ocho de los centros participantes en el estudio principal24 consiguieron donaciones de muestras de estos pacientes (anexo). Todos los pacientes firmaron la hoja de consentimiento informado de donación del biobanco local.
Las muestras donadas al biobanco fueron procesadas mediante centrifugación y congeladas a −80°C en cada centro. Posteriormente, la custodia y el transporte de las muestras de plasma congelado de estos pacientes se realizó al Hospital Clínico San Carlos de Madrid para la realización de un panel de BM con el mismo sistema, reactivos y técnica mediante métodos de inmunofluorescencia (Kryptor®) para todas las muestras, y para poder cotejar estos resultados con la base de datos clínica que se estableció en su momento para la realización del primer estudio24.
El registro de las variables se realizó mediante un cuaderno de recogida de datos electrónico encriptado (on-line) en los que se incluyeron los resultados de los BM junto a los hemodinámicos, de características clínicas y analíticos ya existentes. Los distintos criterios, definiciones y parámetros fueron definidos previamente por el comité científico del grupo INFURG-SEMES y fueron consensuados entre los investigadores.
El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Universitario Clínico San Carlos de Madrid y cumplió las normas éticas de los distintos centros participantes. Todos los datos codificados se manejaron con confidencialidad. Se informó oralmente y por escrito al paciente o sus familiares y se solicitó consentimiento informado previo a la inclusión. El estudio no supuso ninguna intervención terapéutica ni tuvo ninguna implicación clínica.
Como variable dependiente se consideró la mortalidad bruta a los 30 días. Como variables independientes se recogieron por consenso las que se consideraron interesantes y que pudieran influir en el pronóstico y la evolución del paciente durante los 30 días posteriores a la visita al SUH. Se muestran en la tabla 1: demográficas (edad, sexo), de comorbilidad (índice de Charson27 y dicotomizado≥3), de estado funcional (índice de Barthel28 y dicotomizado≤60), clínicas (alteración de la consciencia definida con menos de 15 puntos en la Escala de Coma de Glasgow, presión arterial sistólica [PAS] y PAS<90mmHg, criterios de sepsis, SG o SS y las variables que los definen según la conferencia de expertos de sepsis de 200117, definición de sepsis según un qSOFA≥2 y las variables que la constituyen según la tercera conferencia de consenso de sepsis (Sepsis-3)18 y analíticas. En relación con estas últimas se registró como insuficiencia renal si urea>50mg/dl o Cr>1,2mg/dl, el recuento de leucocitos, la concentración de lactato sérico (mmol/l), PCR en mg/l y PCT en ng/ml. Para estos BM con gran disponibilidad en los SUH se adoptaron como valores de referencia de normalidad los consensuados entre los centros participantes para pacientes≥75 años y se dicotomizaron según las recomendaciones de distintas y recientes revisiones13,25,26 y estudios similares previos del grupo10: para el lactato sérico se consideró como normal 0,55-2mmol/l (y se dicotomizó para≥2mmol/l y si≥4mmol/l, así como por el punto de corte [PC] de mayor rendimiento encontrado), para PCT se consideró normal si<0,5ng/ml (y dicotomizado≥1ng/ml) y para PCR, 0-18mg/l (y dicotomizado≥68mg/l).
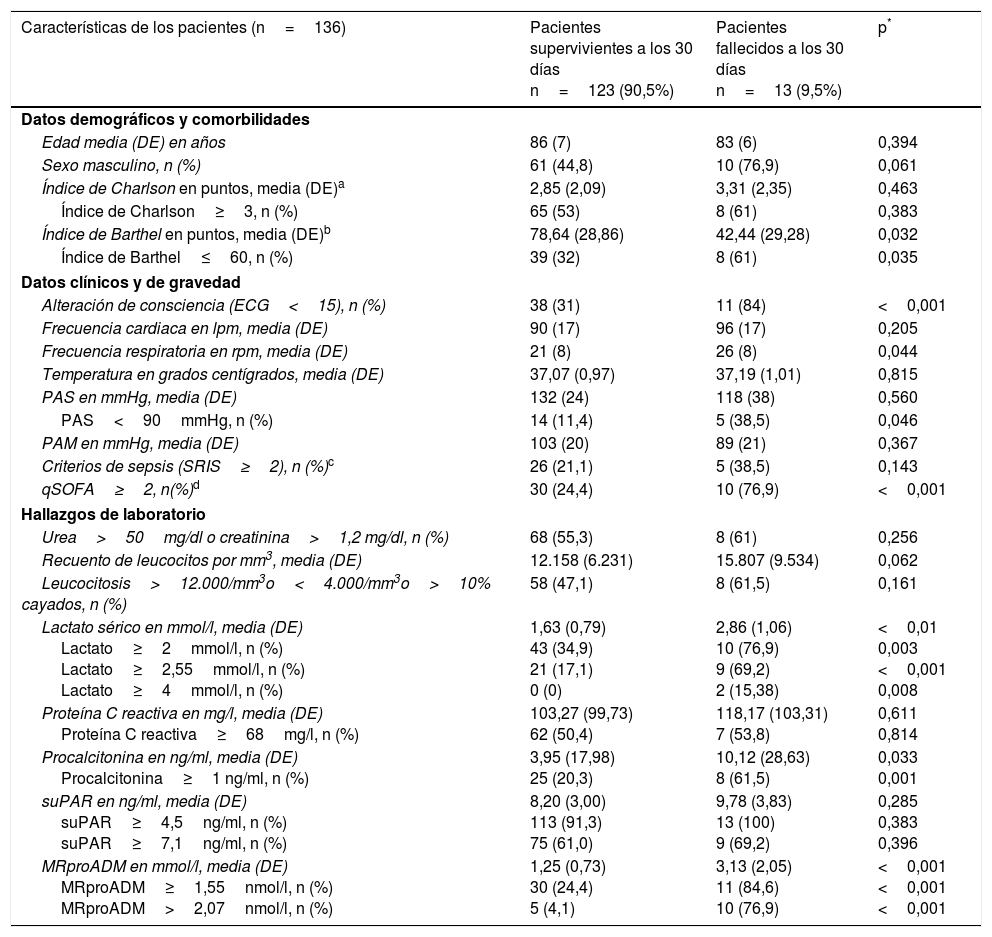
Características clínico-epidemiológicas, basales funcionales y de comorbilidad, y analíticas estudiadas en la primera valoración del paciente en el SUH (análisis univariable)
| Características de los pacientes (n=136) | Pacientes supervivientes a los 30 días n=123 (90,5%) | Pacientes fallecidos a los 30 días n=13 (9,5%) | p* |
|---|---|---|---|
| Datos demográficos y comorbilidades | |||
| Edad media (DE) en años | 86 (7) | 83 (6) | 0,394 |
| Sexo masculino, n (%) | 61 (44,8) | 10 (76,9) | 0,061 |
| Índice de Charlson en puntos, media (DE)a | 2,85 (2,09) | 3,31 (2,35) | 0,463 |
| Índice de Charlson≥3, n (%) | 65 (53) | 8 (61) | 0,383 |
| Índice de Barthel en puntos, media (DE)b | 78,64 (28,86) | 42,44 (29,28) | 0,032 |
| Índice de Barthel≤60, n (%) | 39 (32) | 8 (61) | 0,035 |
| Datos clínicos y de gravedad | |||
| Alteración de consciencia (ECG<15), n (%) | 38 (31) | 11 (84) | <0,001 |
| Frecuencia cardiaca en lpm, media (DE) | 90 (17) | 96 (17) | 0,205 |
| Frecuencia respiratoria en rpm, media (DE) | 21 (8) | 26 (8) | 0,044 |
| Temperatura en grados centígrados, media (DE) | 37,07 (0,97) | 37,19 (1,01) | 0,815 |
| PAS en mmHg, media (DE) | 132 (24) | 118 (38) | 0,560 |
| PAS<90mmHg, n (%) | 14 (11,4) | 5 (38,5) | 0,046 |
| PAM en mmHg, media (DE) | 103 (20) | 89 (21) | 0,367 |
| Criterios de sepsis (SRIS≥2), n (%)c | 26 (21,1) | 5 (38,5) | 0,143 |
| qSOFA≥2, n(%)d | 30 (24,4) | 10 (76,9) | <0,001 |
| Hallazgos de laboratorio | |||
| Urea>50mg/dl o creatinina>1,2 mg/dl, n (%) | 68 (55,3) | 8 (61) | 0,256 |
| Recuento de leucocitos por mm3, media (DE) | 12.158 (6.231) | 15.807 (9.534) | 0,062 |
| Leucocitosis>12.000/mm3o<4.000/mm3o>10% cayados, n (%) | 58 (47,1) | 8 (61,5) | 0,161 |
| Lactato sérico en mmol/l, media (DE) Lactato≥2mmol/l, n (%) Lactato≥2,55mmol/l, n (%) Lactato≥4mmol/l, n (%) | 1,63 (0,79) 43 (34,9) 21 (17,1) 0 (0) | 2,86 (1,06) 10 (76,9) 9 (69,2) 2 (15,38) | <0,01 0,003 <0,001 0,008 |
| Proteína C reactiva en mg/l, media (DE) Proteína C reactiva≥68mg/l, n (%) | 103,27 (99,73) 62 (50,4) | 118,17 (103,31) 7 (53,8) | 0,611 0,814 |
| Procalcitonina en ng/ml, media (DE) Procalcitonina≥1 ng/ml, n (%) | 3,95 (17,98) 25 (20,3) | 10,12 (28,63) 8 (61,5) | 0,033 0,001 |
| suPAR en ng/ml, media (DE) suPAR≥4,5ng/ml, n (%) suPAR≥7,1ng/ml, n (%) | 8,20 (3,00) 113 (91,3) 75 (61,0) | 9,78 (3,83) 13 (100) 9 (69,2) | 0,285 0,383 0,396 |
| MRproADM en mmol/l, media (DE) MRproADM≥1,55nmol/l, n (%) MRproADM>2,07nmol/l, n (%) | 1,25 (0,73) 30 (24,4) 5 (4,1) | 3,13 (2,05) 11 (84,6) 10 (76,9) | <0,001 <0,001 <0,001 |
DE: desviación estándar; ECG: Escala de Coma de Glasgow; MRproADM: región medial de la proadrenomedulina; PAM: presión arterial media; PAS: presión arterial sistólica; qSOFA: quick Sepsis-related Organ Failure Assessment; SRIS: síndrome de respuesta inflamatoria sistémica; suPAR: receptor soluble del activador del plasminógeno de tipo urocinasa.
Criterios de sepsis (qSOFA≥2) según la tercera conferencia de consenso de sepsis (Sepsis-3) (Singer et al.18).
Por su parte, la MRproADM fue medida a través de tecnología Time Resolved Amplified Cryptate Emission o TRACE, usando técnicas de inmunofluorescencia (Kryptor Compact Plus Analyser, BRAHMS, Hennigsdorf, Alemania) con una sensibilidad (S) de 0,05nmol/l y valores de referencia (mediana)<0,39nmol/l. Percentil 97,5%<0,55nmol/l. Además, se dicotomizó para≥1,55nmol/l y por el PC de mayor rendimiento encontrado. La medición de suPAR se realizó junto con la de MRproADM, utilizando el suPARnostic® AUTO Flex ELISA kit de acuerdo con las instrucciones del fabricante (ViroGates A/S, Birkerød, Dinamarca). Se definieron como normales concentraciones por debajo de 3,5ng/ml en mujeres y de 3ng/ml en hombres y se dicotomizó para≥4,5ng/ml y para≥7,1ng/ml.
Para el análisis estadístico de la asociación entre la mortalidad y las variables independientes se utilizaron medias y sus desviaciones estándar para variables cuantitativas y porcentajes para las cualitativas. Se utilizaron las pruebas de Chi al cuadrado o exacta de Fisher, la t de Student y la U de Mann-Whitney, según fueran aplicables, para investigar la relación entre mortalidad y las variables independientes (y aquellas que se dicotomizaron). Se consideró como significativo un valor de p<0,05 y todos los contrastes fueron bilaterales.
Los resultados de las comparaciones se expresaron por los valores de p y sus odds ratio (OR), con su IC 95%, aceptándose como significativo un valor de p<0,05 o si el IC 95% de la OR excluye el valor 1.
La eficacia para la predicción de mortalidad a los 30 días de los distintos BM y criterios de definición de sepsis se estudió mediante el análisis de las curvas receiver operating characteristic (ROC) con el IC 95% del área bajo la curva (ABC) de la curva ROC y se comparó frente al valor neutro (0,5). Los errores estándar de las ABC se calcularon por métodos no paramétricos.
Se determinaron los PC en los valores de los BM con mayor capacidad diagnóstica que maximizaba la diferencia entre la tasa de verdaderos positivos y falsos positivos mediante el índice de Youden. Se halló la S, la especificidad (E), el valor predictivo positivo (VPP) y el valor predictivo negativo (VPN), el coeficiente de probabilidad positivo (CP+) y negativo (CP−) para cada resultado estudiado, así como sus IC 95% por métodos binomiales exactos y por el de Taylor para los CP.
Para completar el estudio de la capacidad predictiva de mortalidad a los 30 días se elaboró una nueva variable (predictor cuantitativo que se diseñó con un modelo de ajuste por regresión logística) resultante de la asociación del mejor resultado encontrado con un BM (en este caso, de MRproADM) y el qSOFA≥2. Las probabilidades así calculadas fueron sometidas a un análisis de curvas ROC y a los mismos procedimientos que los marcadores individuales. Para comprobar si las diferencias entre las ABC de las curvas ROC del modelo combinado (MR-proADM+qSOFA) y la mejor conseguida por el BM eran significativas se realizó el análisis de las diferencias entre las ABC-ROC y sus IC 95% a través de las matrices de las varianzas-covarianzas de la prueba de DeLong29,30.
El análisis estadístico se realizó con los programas IBM-SPSS® Statistics 22 para Windows y STATA 12.0, MS-Excel y la calculadora Statistical Analysis of ROC Curves (StAR)31 para la valoración de los IC 95% de las diferencias entre las ABC-ROC (disponible en: http://protein.bio.puc.cl/star/roc_analysis.php).
ResultadosDurante el periodo de estudio se recogieron finalmente 136 casos que cumplían los criterios de inclusión, en los que se pudo realizar seguimiento hasta los 30 días manteniendo el diagnóstico del proceso infeccioso y en los que se consiguió la muestra para el biobanco y la realización del panel de BM. De estos, 13 (9,5%) fallecieron durante los 30 días posteriores a su consulta en el SUH.
Las características basales funcionales y de comorbilidad, clínico-epidemiológicas y analíticas básicas del paciente en el SUH con el análisis univariable se muestran en la tabla 1. Se encontraron diferencias significativas en las siguientes variables: índice de Barthel (y dicotomizado≤60 puntos), alteración de la consciencia, frecuencia respiratoria, PAS<90mmHg, qSOFA≥2, lactacidemia (y dicotomizado para≥2, ≥2,55 y ≥4mmol/l), PCT (y dicotomizado si≥1ng/ml) y MRproADM (y dicotomizado para≥1,55 y>2,07nmol/l).
En relación con el tipo de infección y la mortalidad, el 51,47% (70 casos) fueron infecciones respiratorias de vías bajas, de los que fallecieron el 10% (7), el 33,82% (46) fueron infecciones del tracto urinario, de los que fallecieron el 8,7% (4), 8 (5,88%) eran infecciones intraabdominales, de los que solo falleció un paciente (12,5%), 7 (5,14%) consistieron en infecciones de piel y partes blandas sin ningún fallecimiento, y en 5 casos fueron otras infecciones (3,67%), con un fallecido a los 30 días (20%).
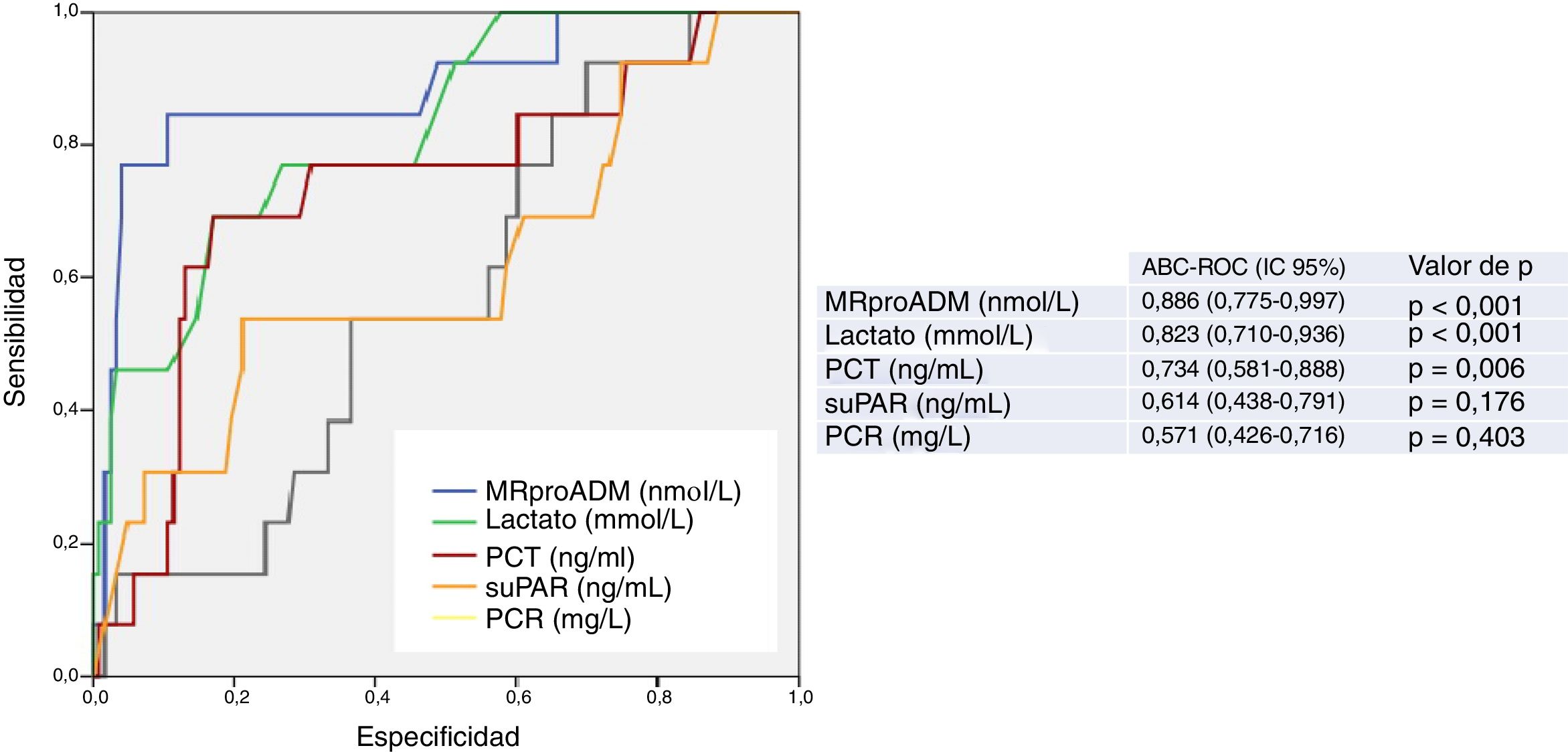
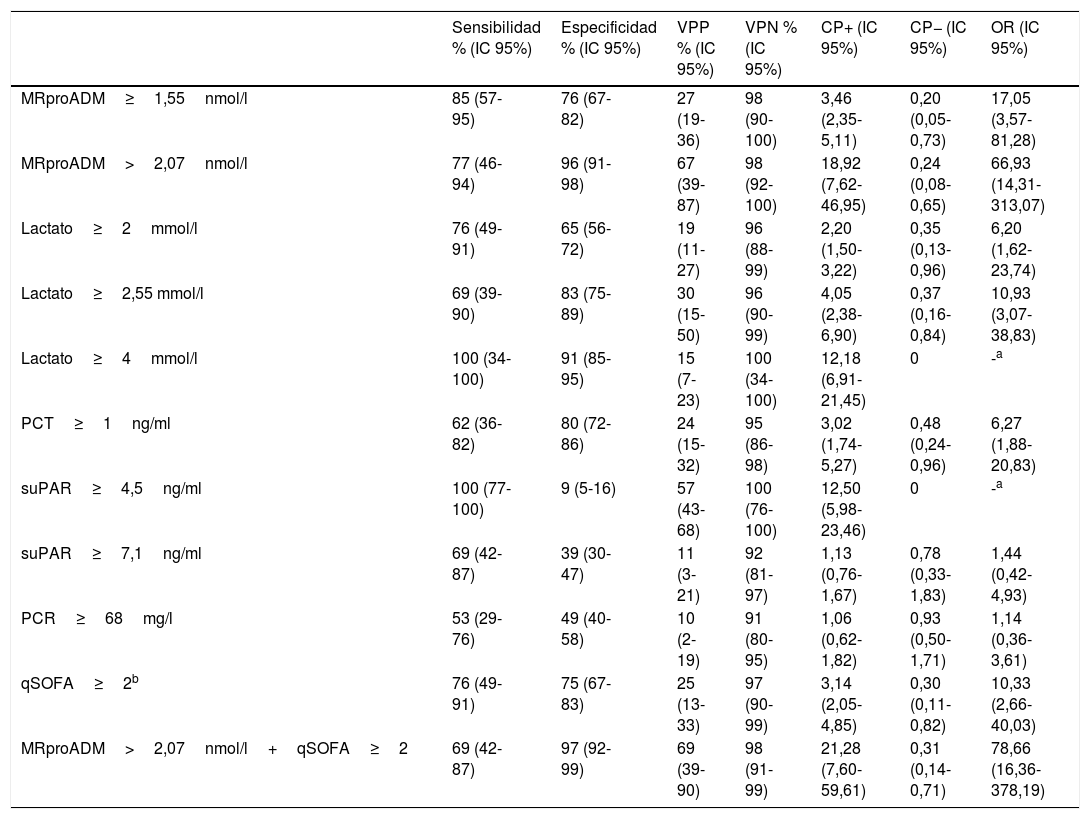
En la figura 1 se describen los valores de ABC-ROC de los BM estudiados (PCR, PCT, MRproADM, suPAR y lactato) para la capacidad de predicción de mortalidad a los 30 días en los pacientes≥75 años en el SUH. Los mejores resultados y el mayor rendimiento lo consiguen los 3 BM que obtenían diferencias significativas en el análisis univariable (tabla 1): MRproADM, lactato y PCT.
Capacidad predictiva de mortalidad a los 30 días de los biomarcadores en pacientes≥75 años atendidos en el servicio de urgencias por infección. El valor de p indica el riesgo de error tipo i en el contraste de la hipótesis nula de que el ABC-ROC es igual a 0,5.
ABC-ROC: área bajo la curva receiver operating characteristic; IC 95%: intervalo de confianza del 95%; MRproADM: región medial de la proadrenomedulina; PCR: proteína C reactiva; PCT: procalcitonina; suPAR: receptor soluble del activador del plasminógeno de tipo urocinasa.
Para la MRproADM se consigue la mayor ABC-ROC, de 0,886 (IC 95% 0,775-0,997; p<0,001) y el PC obtenido con mayor capacidad predictiva es 2,07nmol/l, que ofrece una S del 77% y una E del 96% (todos los valores de los rendimientos diagnósticos se muestran en la tabla 2). Cuando se evalúa el PC≥1,55ng/ml la S es del 85% y la E baja a un 76%, con un ABC-ROC de 0,801 (IC 95% 0,678-0,924; p<0,001).
Puntos de corte y rendimiento para la predicción de mortalidad a los 30 días
| Sensibilidad % (IC 95%) | Especificidad % (IC 95%) | VPP % (IC 95%) | VPN % (IC 95%) | CP+ (IC 95%) | CP− (IC 95%) | OR (IC 95%) | |
|---|---|---|---|---|---|---|---|
| MRproADM≥1,55nmol/l | 85 (57-95) | 76 (67-82) | 27 (19-36) | 98 (90-100) | 3,46 (2,35-5,11) | 0,20 (0,05-0,73) | 17,05 (3,57-81,28) |
| MRproADM>2,07nmol/l | 77 (46-94) | 96 (91-98) | 67 (39-87) | 98 (92-100) | 18,92 (7,62-46,95) | 0,24 (0,08-0,65) | 66,93 (14,31-313,07) |
| Lactato≥2mmol/l | 76 (49-91) | 65 (56-72) | 19 (11-27) | 96 (88-99) | 2,20 (1,50-3,22) | 0,35 (0,13-0,96) | 6,20 (1,62-23,74) |
| Lactato≥2,55 mmol/l | 69 (39-90) | 83 (75-89) | 30 (15-50) | 96 (90-99) | 4,05 (2,38-6,90) | 0,37 (0,16-0,84) | 10,93 (3,07-38,83) |
| Lactato≥4mmol/l | 100 (34-100) | 91 (85-95) | 15 (7-23) | 100 (34-100) | 12,18 (6,91-21,45) | 0 | -a |
| PCT≥1ng/ml | 62 (36-82) | 80 (72-86) | 24 (15-32) | 95 (86-98) | 3,02 (1,74-5,27) | 0,48 (0,24-0,96) | 6,27 (1,88-20,83) |
| suPAR≥4,5ng/ml | 100 (77-100) | 9 (5-16) | 57 (43-68) | 100 (76-100) | 12,50 (5,98-23,46) | 0 | -a |
| suPAR≥7,1ng/ml | 69 (42-87) | 39 (30-47) | 11 (3-21) | 92 (81-97) | 1,13 (0,76-1,67) | 0,78 (0,33-1,83) | 1,44 (0,42-4,93) |
| PCR≥68mg/l | 53 (29-76) | 49 (40-58) | 10 (2-19) | 91 (80-95) | 1,06 (0,62-1,82) | 0,93 (0,50-1,71) | 1,14 (0,36-3,61) |
| qSOFA≥2b | 76 (49-91) | 75 (67-83) | 25 (13-33) | 97 (90-99) | 3,14 (2,05-4,85) | 0,30 (0,11-0,82) | 10,33 (2,66-40,03) |
| MRproADM>2,07nmol/l+qSOFA≥2 | 69 (42-87) | 97 (92-99) | 69 (39-90) | 98 (91-99) | 21,28 (7,60-59,61) | 0,31 (0,14-0,71) | 78,66 (16,36-378,19) |
CP+: cociente de probabilidad positivo; CP−: cociente de probabilidad negativo; IC 95%: intervalo de confianza del 95%; MRproADM: región medial de la proadrenomedulina; OR: odds ratio; PCR: proteína C reactiva; PCT: procalcitonina; qSOFA: quick Sepsis-related Organ Failure Assessment; suPAR: receptor soluble del activador del plasminógeno de tipo urocinasa; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Se han utilizado los puntos de corte con mayor rendimiento diagnóstico encontrados, así como otros elegidos por los autores (valores definidos por el laboratorio como normales o significativos) para poder realizar comparativas con otros estudios.
Para el lactato, el ABC-ROC es 0,823 (IC 95% 0,710-0,936; p<0,001) y el PC con mayor rendimiento es 2,55mmol/l, con una S de 69% y una E de 83%. Los resultados obtenidos para los PC habitualmente utilizados, ≥2mmol/l y≥4mmol/l, se muestran en la tabla 2. Con el PC≥2mmol/l se consigue una S del 76% y una E del 65%. Y aunque solo se registraron 2 pacientes que presentaban una lactacidemia≥4mmol/l, se encuentra una interesante S (100%) y E (91%).
Por su parte, la PCT con ABC-ROC de 0,734 (IC 95% 0,581-0,888; p=0,006), con un PC elegido≥1ng/ml, obtuvo una S de 62% y una E de 80%.
La PCR y el suPAR no consiguen un ABC-ROC con rendimiento significativo (ver figura 1 y tabla 2) y los PC elegidos muestran un muy deficiente balance de S y E.
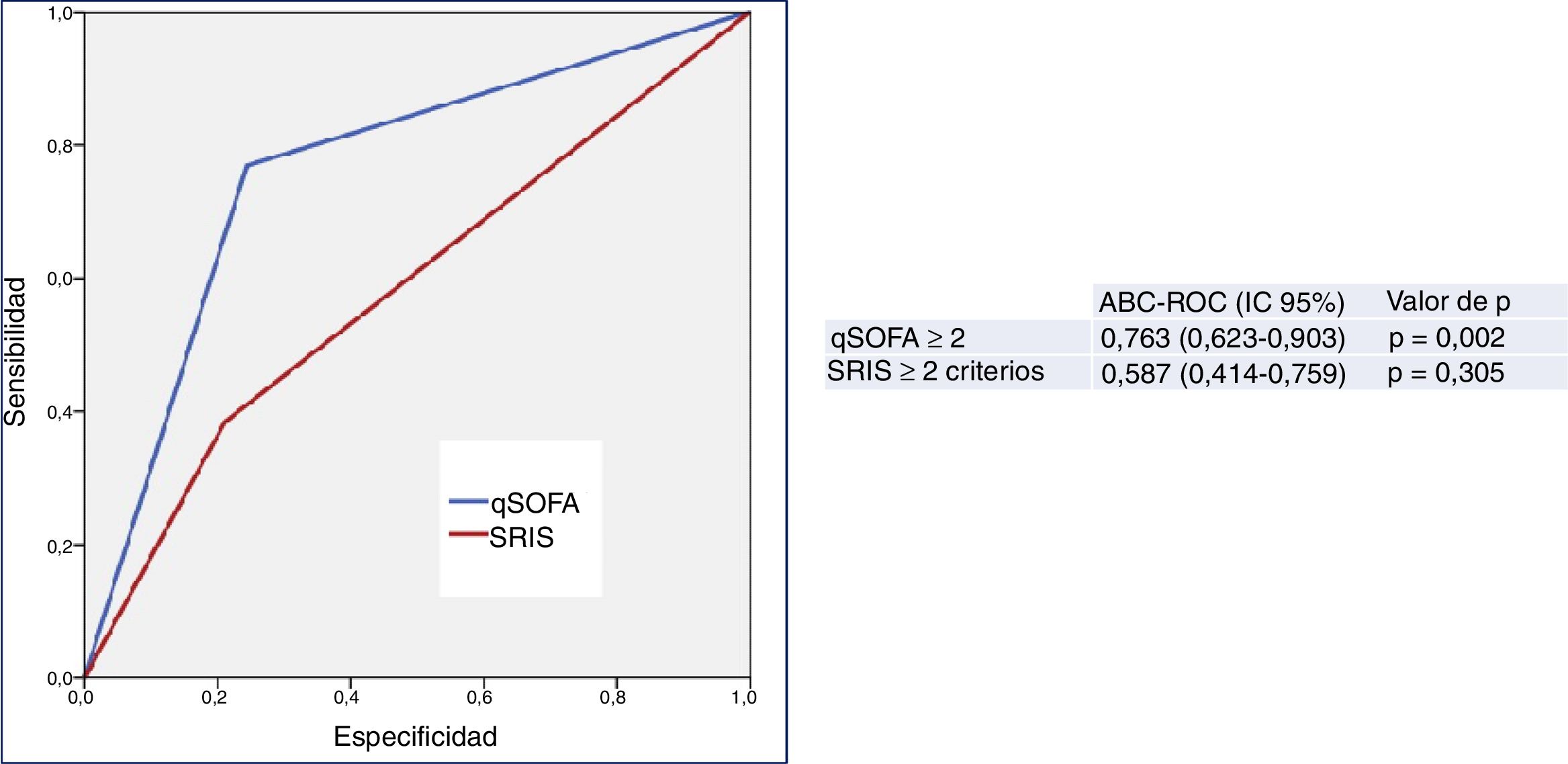
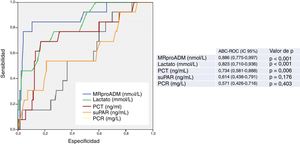
En la figura 2 se describen los valores de ABC-ROC de los criterios de sepsis clásicos (SRIS≥2) y del tercer consenso (qSOFA≥2) para la capacidad de predicción de mortalidad a los 30 días en los pacientes≥75 años en el SUH por infección. Los criterios clásicos de sepsis (SRIS≥2) no consiguen un rendimiento predictivo. Por su parte, qSOFA≥2 consigue un buen rendimiento con ABC-ROC de 0,763 (IC 95% 0,623-0,903; p=0,002). El qSOFA≥2 presenta una S del 76% y una E del 75% y una OR de 10,33 (IC 95% 2,66-40,03).
Capacidad predictiva de mortalidad a los 30 días de los criterios de definición de sepsis clásicos (SRIS≥2) y del tercer consenso (qSOFA≥2) en pacientes≥75 años atendidos en el servicio de urgencias por infección. El valor de p indica el riesgo de error tipo i en el contraste de la hipótesis nula de que el ABC-ROC es igual a 0,5.
ABC-ROC: área bajo la curva receiver operating characteristic; IC 95%: intervalo de confianza del 95%; qSOFA: quick Sepsis-related Organ Failure Assessment (qSOFA≥2 criterios de sepsis según la tercera conferencia de consenso de sepsis; Singer et al.18); SRIS: síndrome de respuesta inflamatoria sistémica (≥2 criterios de sepsis según la conferencia de consenso de 2001; Levy et al.17).
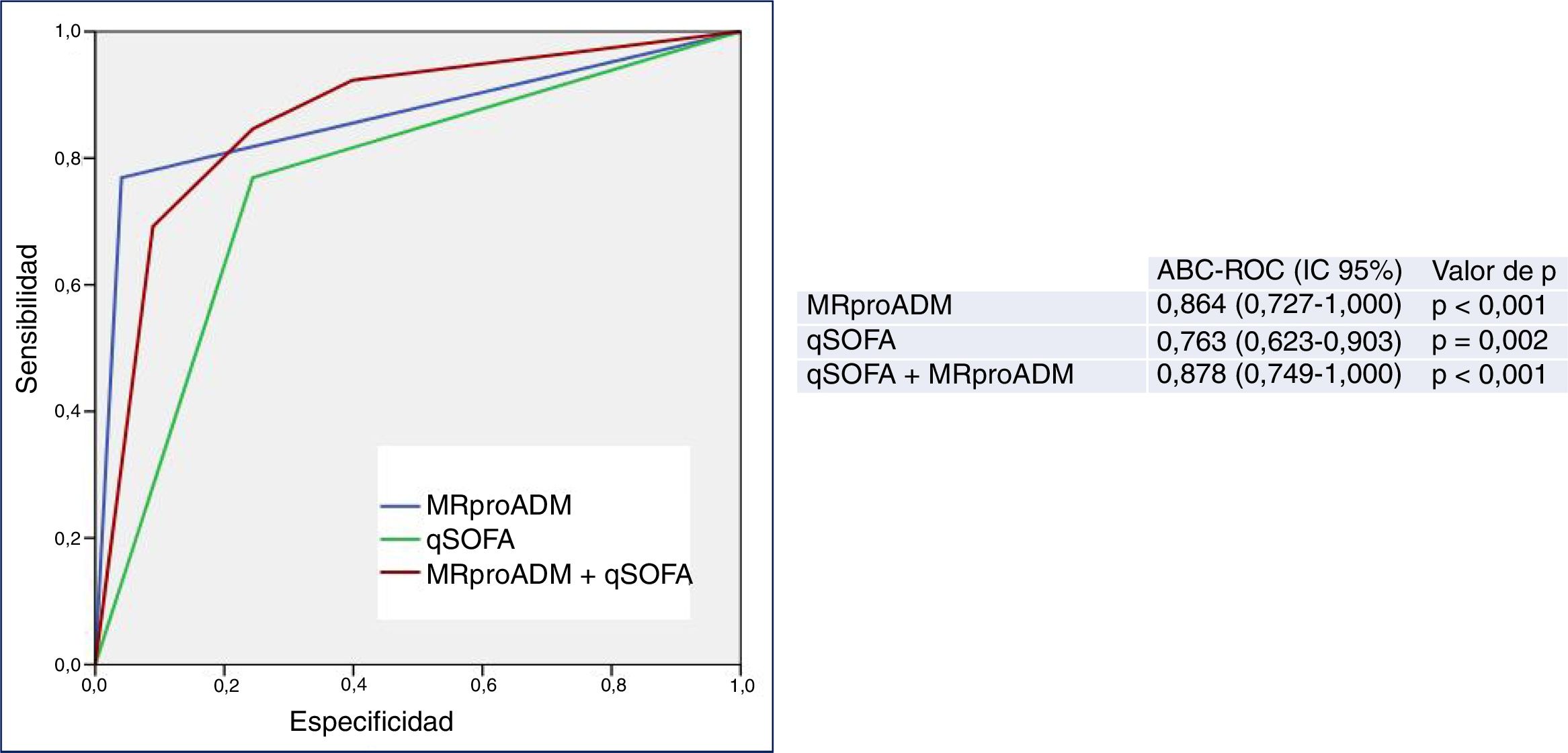
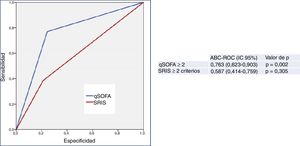
Finalmente, en la figura 3 se muestra el rendimiento predictivo de mortalidad a los 30 días del nuevo predictor, modelo combinado qSOFA≥2 con MRproADM>2,07nmol/l, en pacientes con≥75 años atendidos en el SUH por infección, que mejora discretamente al conseguido de forma individual por la MRproADM y con mayor diferencia al obtenido por el qSOFA en solitario. Todos los valores de los rendimientos diagnósticos se muestran en la tabla 2. Así, el modelo combinado ofrece el mejor rendimiento diagnóstico, con una S del 69%, una E del 97%, un VPN del 98%, un VPP del 69%, un CP+ de 21,28 y una OR de 78,66 (IC 95% 16,36-378,19), incrementando el ABC-ROC a 0,878 (IC 95% 0,749-1,000; p<0,001).
Capacidad predictiva de mortalidad a los 30 días del modelo combinado qSOFA≥2 y MRproADM en pacientes≥75 años atendidos en el servicio de urgencias por infección. El valor de p indica el riesgo de error tipo i en el contraste de la hipótesis nula de que el ABC-ROC es igual a 0,5.
ABC-ROC: área bajo la curva receiver operating characteristic; IC 95%: intervalo de confianza del 95%; MRproADM: región medial de la proadrenomedulina (punto de corte>2,07nmol/l); qSOFA: quick Sepsis-related Organ Failure Assessment (qSOFA≥2 criterios de sepsis según la tercera conferencia de consenso de sepsis; Singer et al.18).
No obstante, las diferencias de las ABC-ROC y sus IC 95% del nuevo predictor (MRproADM+qSOFA) y la MRproADM, calculadas a partir de las matrices de varianzas-covarianzas de la prueba de DeLong, no resultaron significativas (diferencia de 0,00437774; IC 95% −0,0573669, 0,0661224). Pero al comparar MRproADM+qSOFA con la escala qSOFA≥2 sí se encontraron diferencias entre las ABC-ROC (0,09699997) y en sus IC 95% (0,01890964, 0,11508997).
DiscusiónEl presente estudio nos permite confirmar la gran capacidad predictiva de riesgo de mortalidad que ofrecen algunos BM para los pacientes ancianos que son valorados en los SUH, y en concreto la MRproADM13,15,16,26, que se presenta como el BM que obtiene el mejor rendimiento pronóstico de mortalidad a corto plazo (30 días) de forma individual. Asimismo, muestra la superioridad para estos pacientes del qSOFA≥2 frente a los criterios clásicos de sepsis (SRIS≥2), lo que ya se había señalado anteriormente en muchas ocasiones para los pacientes adultos7,23,32,33 pero no para los ancianos, constituyendo hoy en día un motivo de controversia y de estudio por distintos grupos10,11,24. Así, según los resultados de nuestro estudio, podemos señalar, respectivamente, que tras la valoración urgente realizada a los pacientes ancianos con infección en el SUH, la MRproADM y el qSOFA≥2 son los factores independientes relacionados significativamente y con mayor capacidad pronóstica de mortalidad a corto plazo (30 días). Además, estos 2 factores combinados (MRproADM+qSOFA) consiguen el mejor rendimiento pronóstico, por lo que su valoración urgente puede convertirse en una eficaz herramienta de ayuda para orientar las decisiones adecuadas que debe tomar el clínico, como son decidir el alta o ingreso, la obtención de muestras microbiológicas (y especialmente los hemocultivos) o la administración inmediata del antimicrobiano adecuado (sobre todo en los pacientes más graves, donde será más determinante para el pronóstico vital y más importante acertar en estas decisiones iniciales)7,20,22,34. Aunque las diferencias entre las ABC-ROC del modelo combinado (MRproADM>2,07nmol/l+qSOFA≥2) y la MRproADM no resulten significativas (posiblemente por lo limitado de nuestra muestra y porque el número de fallecidos a los 30 días es solo de 13), sí lo son al compararlo con el qSOFA, lo que parece indicar el mayor peso predictivo del BM frente a la escala.
En este sentido, es conocida la utilidad y la capacidad de la MRproADM para pronosticar mortalidad y su gran rendimiento con las escalas pronósticas de gravedad en los enfermos con neumonía en los SUH13, lo que ha originado modelos mixtos que son recomendados y ya utilizados por distintos autores, como se muestra en una reciente revisión26, y que proponen un PC de 1,5nmol/l como el de mayor rendimiento, algo menor al encontrado por nosotros (2,07nmol/l). En esta línea, y en este caso para los pacientes ancianos con neumonía, también se ha señalado que la MRproADM es el BM (comparado con PCR, PCT y lactato) con mayor capacidad pronóstica de mortalidad a corto plazo, manteniendo un ABC-ROC de 0,858 (IC 95% 0,722-0,993)35, muy similar a la conseguida en adultos jóvenes y a la de nuestro estudio. En relación con los pacientes con sepsis, un reciente estudio de Andaluz-Ojeda et al.16 confirma que la MRproADM es el BM con mayor capacidad predictiva de mortalidad, pero además aporta interesantes datos al demostrar cómo se mantiene esta a lo largo del tiempo (comparando medidas al ingreso, así como a los 3 y 7 días, las concentraciones se mantiene significativamente elevadas conservando un ABC-ROC entre 0,75-0,84) y en los distintos grupos según la gravedad clínica y el fallo orgánico (según la escala SOFA≤6, de 7 a 12 y≥13). Es decir, que su utilidad se confirma en la primera determinación, a lo largo del tiempo y para todos los pacientes, lo que la escala SOFA no lograba con los enfermos de bajo riesgo23 y los ancianos en los SUH24. Y otro hallazgo muy significativo de este estudio es que al añadir la MRproADM a la escala SOFA en pacientes de bajo riesgo (SOFA≤6), el ABC-ROC de dicha escala, que era de 0,70 (IC 95% 0,58-0,82), se incrementa significativamente a 0,77 (IC 95% 0,66-0,88), en la misma línea que en nuestro estudio, pero en esta ocasión añadiendo el BM a la escala qSOFA≥2 para obtener, incluso, mejores resultados para los pacientes ancianos, con un ABC-ROC de 0,878, una E del 97%, un VPN del 97% y una OR de 66,93. Todo ello con un PC de 2,07nmol/l, ligeramente superior al adoptado como ideal por Andaluz-Ojeda et al.16, de 1,79nmol/l, que conseguía una S del 83%, una E del 61% y un VPN del 96%.
Por su parte, el lactato está incluido en las recomendaciones de valoración de todos los pacientes con sepsis en los SUH22 y también debería estarlo en los ancianos, en los que incluso sin hipotensión, al encontrar concentraciones≥2mmol/L estaríamos obligados a monitorizar y vigilar clínicamente de forma más estrecha13,15,36. Aunque pocos estudios se han realizado específicamente en pacientes ancianos, Del Portal et al.12 encontraron que un lactato sérico>2mmol/l en el SUH se asociaba con un riesgo relativo de mortalidad a los 30 días de 1,7-2,6, de la misma forma que en otros estudios y revisiones, donde en los pacientes adultos también se encuentran diferencias significativas13. Y así, con un PC≥2 o≥4mmol/l de lactato sérico, como en nuestros resultados, se obtienen diferencias significativas. Julián-Jiménez et al.15, en ancianos con neumonía con o sin hipotensión, publicaron recientemente la relación que las concentraciones de lactato sérico>2,5mmol/l tienen con la mortalidad a los 30 días, consiguiendo un ABC-ROC de 0,85 (IC 95% 0,78-0,92), muy en la línea de nuestros resultados (con PC≥2,55mmol/l se consigue una OR de 10,93, una S del 69% y una E del 83%, y con una lactacidemia≥2mmol/l se obtuvo una OR de 6,20, con una S del 76% y una E del 65%). Dado que solo 2 de nuestros pacientes tuvieron valores≥4mmol/l de lactato sérico, aunque con una S del 100% y una E del 91%, no se pueden sacar conclusiones al respecto, aunque es similar a lo publicado para adultos13.
En relación con el resto de los BM comparados en nuestro estudio, cabe decir que la PCT, aunque con mayor capacidad que la PCR y el suPAR, aun encontrándose diferencias significativas en el estudio univariable, es claramente inferior para el pronóstico de mortalidad que la MRproADM. Sin embargo, como es superior a esta para detectar infección bacteriana grave y bacteriemia, las últimas revisiones recomiendan su utilización conjunta, lo que se ha llamado «sinergia de los BM»13,25,26. En cualquier caso, como hemos encontrado nosotros en los pacientes ancianos, una PCT≥1ng/ml indicaría una mayor probabilidad de fallecimiento a los 30 días, de infección bacteriana, de existencia de bacteriemia y la necesidad de ingreso, al menos en observación del SUH para adecuar y mejorar el tratamiento de los pacientes ancianos con sepsis13,25,26,37.
Por último, respecto a los resultados de suPAR, un prometedor BM para predecir mortalidad, estancia hospitalaria y reingreso en los pacientes dados de alta desde el SUH13,14,25, cabe decir que con el PC con mejor rendimiento (≥7,1ng/ml) se consigue una S del 69% y una E del 39%. Creemos que nuestros resultados están condicionados por la potencia de nuestro estudio y la edad de nuestros pacientes, por lo que no es posible extrapolar conclusiones en nuestro caso.
Por otra parte, nuestros resultados confirman que, para los ancianos atendidos por infección en el SUH, tal y como se había publicado recientemente para los adultos7,38, los criterios de sepsis clásicos (SRIS≥2) son insuficientes y menos válidos que un qSOFA≥2 para valorar el pronóstico de los pacientes. La S del 76% y la E del 75% del qSOFA en nuestro estudio son similares a las publicadas recientemente24. Las nuevas escalas publicadas de predicción de mortalidad, como GYM11 o LIPAS10, obtienen incluso mejores resultados para la valoración pronóstica de los ancianos en los SUH que la qSOFA≥2 y, por su puesto, que SRIS≥224.
Nuestro estudio tiene distintas limitaciones. Las principales son, por una parte, la potencia del mismo (ya que la escasa muestra de 136 pacientes condiciona los resultados de S, E, VPP y VPN, que dependen de la prevalencia), y por otra, al ser multicéntrico y por oportunidad, existe la posibilidad de un sesgo de selección al depender la inclusión de los pacientes de la presencia del investigador en cada centro, aunque esta fuera consecutiva durante esos periodos de tiempo. Además, dado que los distintos criterios, definiciones y parámetros fueron definidos previamente por el comité científico del grupo INFURG-SEMES y fueron consensuados entre los investigadores, al ser diagnósticos clínicos podrían haber introducido algún error de clasificación en los tipos de infección. Por otro lado, no se han analizado las características de los pacientes y las diferencias en la mortalidad entre distintos tipos de infección, ya que no era el objetivo del estudio, asumiendo la heterogeneidad de alguno de ellos, como el respiratorio, donde se incluyen infecciones víricas y bacterianas que podrían explicar las diferencias encontradas entre ellos. Asimismo, la selección de variables clínicas podría haber sido más completa (no fue así por falta de datos). Finalmente, como el modelo mixto ha sido generado a partir de los datos de los 136 pacientes del estudio, es necesario que se validen sus resultados con una serie externa.
A pesar de estas limitaciones, creemos que el estudio es un reflejo de la realidad clínica de nuestros SUH.
Por lo referido, creemos que dado que los BM han demostrado que incrementan y mejoran el rendimiento de las distintas escalas pronósticas, sería interesante realizar estudios multicéntricos con la potencia necesaria para valorar la utilidad de los modelos combinados de estas con los BM. Estos futuros estudios deberían comparar y tener en cuenta las variables que, hasta ahora, se han mostrado como factores independientes de mortalidad a 30 días en los estudios publicados recientemente7,10,11,13,25,26: alteración de la consciencia, PAS, FR, índice de Charlson, lactato sérico, índice de Barthel, insuficiencia renal, PCT, MRproADM y, posiblemente, otros BM «prometedores», como la presepsina y el suPAR.
Como conclusiones de este estudio podemos señalar que para predecir mortalidad a los 30 días en los pacientes ancianos que acuden al SUH por un episodio de infección, la MRproADM presenta una capacidad pronóstica superior al resto de los BM, la escala qSOFA obtiene mayor rendimiento que los criterios de SRIS, y el modelo combinado qSOFA≥2 con MRproADM>2,07nmol/l mejora el poder predictivo conseguido de forma individual por qSOFA, consiguiendo una S del 69%, una E del 97% y un VPN del 97%. Futuros estudios de validación externa del modelo son necesarios.
FinanciaciónLos reactivos para medir proadrenomedulina y suPAR fueron cedidos por BRAHMS Thermo Scientific y ViroGates, respectivamente.
Ninguna de las 2 compañías participó en el diseño del estudio ni en la evaluación de sus resultados ni condicionó ninguna fase de su elaboración. Este manuscrito no ha recibido ninguna financiación por parte de ningún organismo público ni privado.
Conflicto de interesesLos autores declaran la ausencia de conflictos de intereses en relación con el presente artículo.
AJJ ha participado en reuniones científicas organizadas por Roche, Thermo Scientific Biomarkers, BRAHMS AG y bioMérieux.
JGC ha participado en reuniones científicas organizadas por Thermo Fisher, Merck, Tedec Meiji y AstraZeneca.
El promotor del presente estudio ha sido el Grupo de Infecciones en Urgencias de la Sociedad Española de Medicina de Urgencias y Emergencias (INFURG-SEMES). Este grupo ha recibido financiación para organizar reuniones científicas por parte de Merck, Tedec Meiji, Pfizer, Thermo Fisher, Laboratorios Rubio y Novartis en el último año. Ningún autor ha recibido compensación económica por participar en este trabajo.
A D. Rafael Cuena Boy por su inestimable ayuda en el análisis estadístico de los datos.
M. Ángeles del Dedo Torres, Isabel Ortega Madueño y Ana Iglesias del Barrio (Servicio de Análisis Clínicos, Hospital Universitario Clínico San Carlos de Madrid), Francisco Javier Martín-Sánchez (Servicio de Urgencias, Hospital Universitario Clínico San Carlos de Madrid), Miguel Moreno Fernández (Hospital Regional Universitario de Málaga), Eva Fragero (Hospital Universitario Virgen de la Victoria de Málaga).