La linfangitis aguda es el proceso inflamatorio agudo de los vasos linfáticos sanos o alterados anatómicamente en pacientes inmunocompetentes o inmunocomprometidos. Habitualmente se desarrolla tras la inoculación de microorganismos en los vasos linfáticos a través de un defecto cutáneo o como complicación de una infección distal1. Los causantes habituales son Streptococcus pyogenes y Staphylococcus aureus; en pacientes inmunocomprometidos, bacterias gramnegativas; Pasteurella multocida o Spirillum minus tras mordedura de perro, gato o ratas. Menos habitualmente micobacterias, virus, hongos, parásitos, Rickettsias o causas no infecciosas1. Desde el punto de vista clínico la linfangitis aguda puede ser: reticular, tubular, nodular, flictenular o necrosante.
Describimos un caso de linfangitis aguda tubular por Rickettsia sibirica mongolitimonae en Valencia, España.
Se trata de un varón de 59 años sin antecedentes de interés, que consultó en abril de 2019 por presíncope, malestar general, cefalea, artralgias, mialgias y fiebre de 38,5°C de 4 días. Tres días antes del inicio del cuadro presentaba una pápula eritematosa en la pierna derecha. En las últimas 48h se había agrandado, por lo que ante sospecha de celulitis estaba en tratamiento con amoxicilina clavulánico 500mg/cada 8h. A pesar del antibiótico la lesión había empeorado extendiéndose hasta la rodilla y había aparecido una adenopatía inguinal ipsilateral dolorosa.
No refería viajes fuera de Valencia. Había estado en el campo en un área con palomas, conejos, gatos y perros.
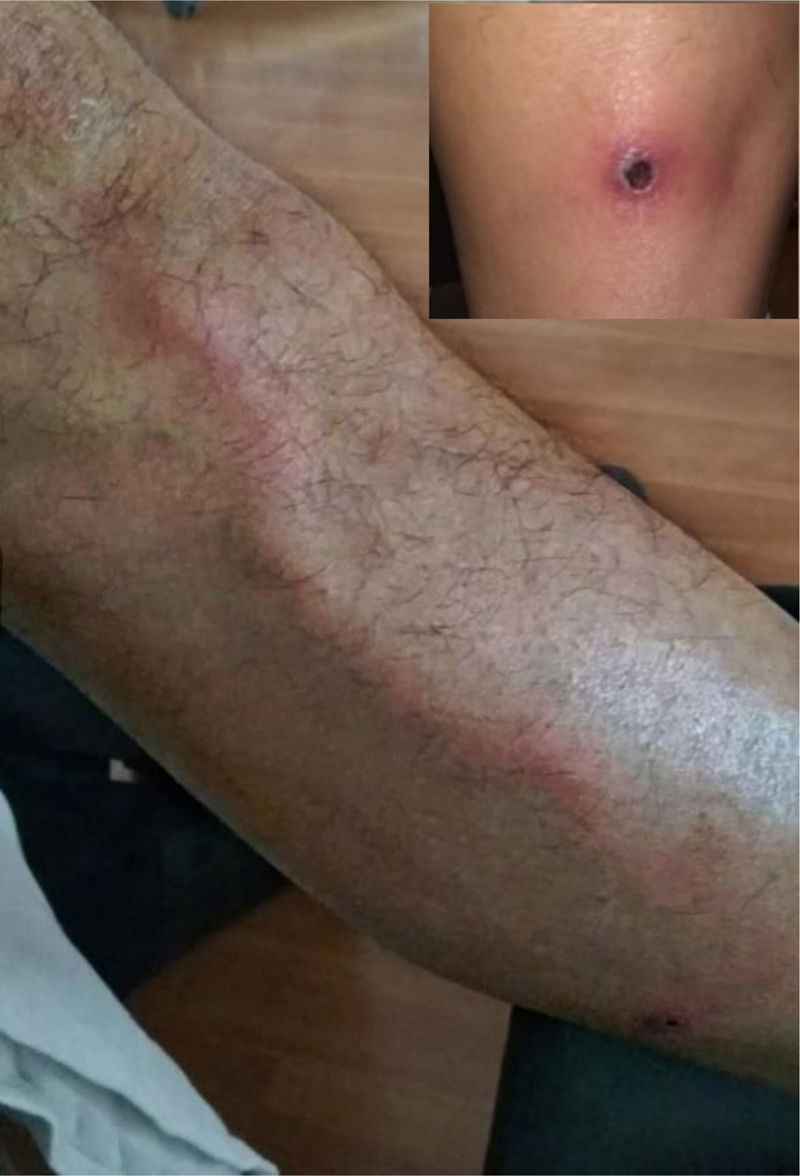
En la exploración física destacaba una temperatura de 37,6°C, las lesiones descritas en la figura 1 y la adenitis inguinal izquierda. No había lesiones periféricas ni exantema. En la analítica sanguínea el único hallazgo fue PCR 35mg/l. La analítica de orina y la radiografía torácica fueron normales.
La aparición de la escara hizo sospechar rickettsiosis y se instauró tratamiento con doxiciclina oral 100mg/cada 12h/durante 5 días. La fiebre desapareció en 48h y progresivamente el resto de síntomas y lesiones.
Para el diagnóstico etiológico se realizó serología mediante quimioluminiscencia (CLIA) (Vircell, Granada, España) frente a Rickettsia conorii, C. burnetti y B. burgdorferi, que fueron negativas. Se recogió un exudado de la escara, detectando mediante PCR Real-Time DNA de Rickettsia spp (Fast Track Diagnostic, Luxemburgo). La identificación definitiva de especie se obtuvo por secuenciación molecular de un fragmento de 525pb del gen ompA, y que confirmó la presencia de Rickettsia sibirica mongolitimonae (99,7% similitud con secuencias depositadas en GenBank®)2. A las 6 semanas se repitió la serología mediante CLIA e IFI (Vircell, Granada, España): IgG e IgM fueron positivos frente Rickettsia conorii, evidenciándose reacciones cruzadas entre R. sibirica y R. conorii3.
La linfangitis aguda tubular, troncular o troncal, afecta a los troncos principales superficiales de los vasos linfáticos. Aparece una placa eritematosa y un cordón tubular sinuoso indurado, eritematoso, caliente, palpable y doloroso (fig. 1), que se extiende proximalmente hacia los ganglios linfáticos regionales (linfadenitis). Suele acompañarse de clínica sistémica: escalofríos, fiebre, malestar general, cefalea, artralgias, mialgias, náuseas y/o vómitos. En la analítica puede haber leucocitosis, aumento de parámetros inflamatorios y hemocultivos positivos1. Suele responder a antimicrobiano empírico oral. Puede requerir ingreso en lactantes, niños muy pequeños, si hay gran afectación sistémica o resistencia a antimicrobianos. Las pruebas complementarias no suelen ser necesarias, excepto ante ausencia de respuesta o sospecha de etiología atípica1.
La presencia de linfangitis, fiebre y una escara de inoculación debe hacernos pensar en linfangitis por Rickettsia (LAR)4 e iniciar tratamiento con doxiciclina. Las LAR no tienen una correlación clínico-etiológica específica, pudiendo estar causadas por diferentes especies de Rickettsias5,6. Una de ellas es R. sibirica mongolitimonae implicada en menos de la mitad de los casos publicados de LAR6,7. Es una rickettsiosis poco frecuente8 que provoca linfangitis en aproximadamente un 35% de casos9. Suele transmitirse en primavera y verano por picaduras de garrapata del género Rhipicephalus e Hyalommas5. Confirmamos un caso de linfangitis por R. sibirica mongolitimonae por análisis por PCR de muestra de la escara. Esta técnica permite el diagnóstico definitivo de rickettsiosis con precisión, rapidez, alta sensibilidad y especificidad10. La serología necesita 2-3 semanas de seroconversión y muestra reacciones cruzadas como fue nuestro caso. La existencia de reacciones cruzadas refleja un probable infradiagnóstico de R. sibirica mongolitimonae no solo como causa de LAR, sino también de otras rickettsiosis, ya que el diagnóstico microbiológico se basa principalmente en la serología, y en muchas ocasiones solo se realiza frente a R. conorii.