Se trata de un varón de 77 años que acude al Servicio de Urgencias por cuadro de vómitos de coloración oscura de 36h de evolución, diarrea intensa y fiebre de más de 38°C, con intensos golpes de tos concomitantes. Su historial médico incluía hipertensión arterial, artritis reumatoide seropositiva en tratamiento con corticoides y metotrexato, así como diabetes mellitus tipo 2, fibrosis pulmonar, hipotiroidismo y encefalitis herpética en 2011 sin secuelas, y amputación del miembro inferior izquierdo por isquemia arterial en 2013.
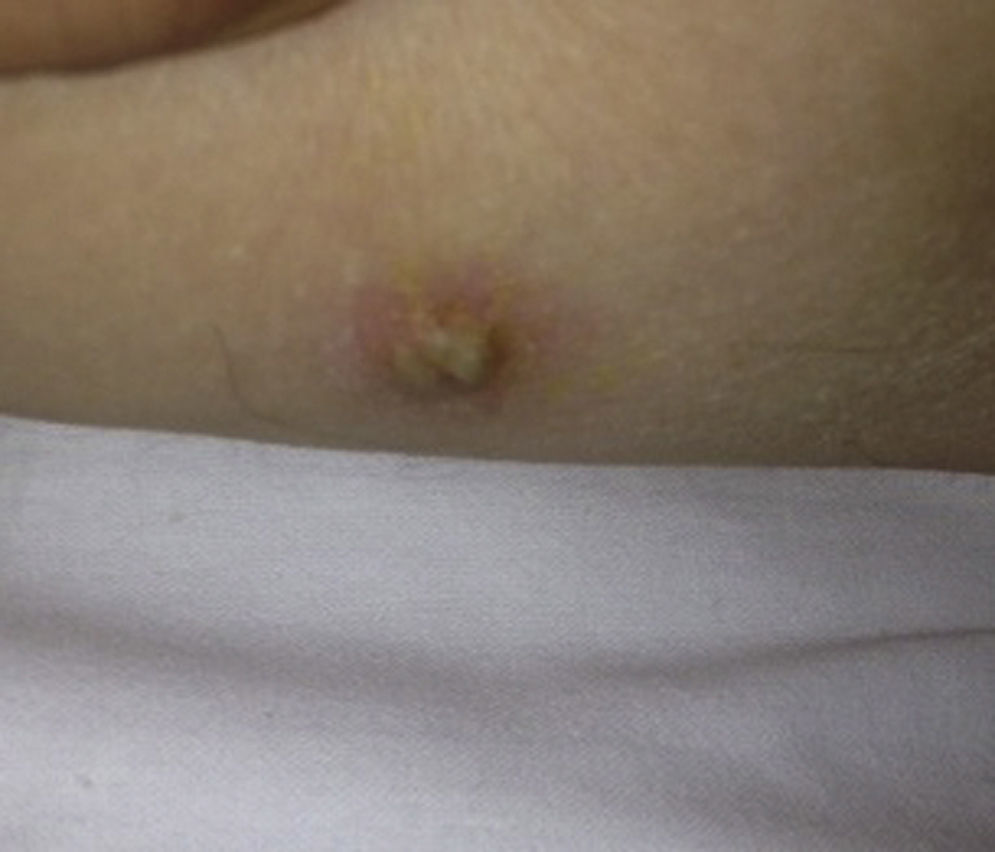
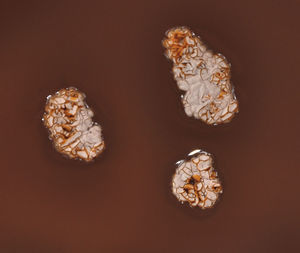
En la exploración física destacaban abundantes ruidos de secreciones y 4 nódulos subcutáneos en hemiabdomen derecho y pierna derecha (fig. 1).
Diagnóstico y evoluciónEl paciente ingresó en el Servicio de Medicina Interna para su estudio y tratamiento. Dentro de las pruebas complementarias solicitadas durante su hospitalización destacaba anemia normocítica con leucocitosis en el hemograma, así como datos de colestasis disociada y proteína C reactiva elevada. En la radiografía de tórax se apreció un aumento de densidad en ambos lóbulos del pulmón izquierdo.
Se decidió, dados los antecedentes de inmunodepresión del paciente, comenzar tratamiento con vancomicina y ciprofloxacino, con buena evolución; sin embargo, inició cuadro de diarrea importante, con toxina para Clostridium difficile negativa, que no cedió a pesar de la suspensión de ciprofloxacino e inicio de trimetoprima/sulfametoxazol (SXT) oral. Las lesiones en la piel fueron valoradas por el Servicio de Dermatología, que realizó una biopsia cutánea.
Tras 72h de ingreso presentó cuadro autolimitado de desconexión del medio con desviación de la mirada hacia arriba, por lo que se realizó una TAC en la que se evidenció una lesión focal hipodensa redondeada en el lóbulo frontal izquierdo, indicativa de pequeño absceso. La ampliación del estudio con RMN craneal demostró múltiples imágenes hiperintensas indicativas de abscesos intracerebrales. Se completó el estudio mediante TAC de tórax, en la que llamaba la atención un absceso a nivel axilar derecho, así como neumonía que afectaba a ambos lóbulos del pulmón izquierdo y base pulmonar derecha.
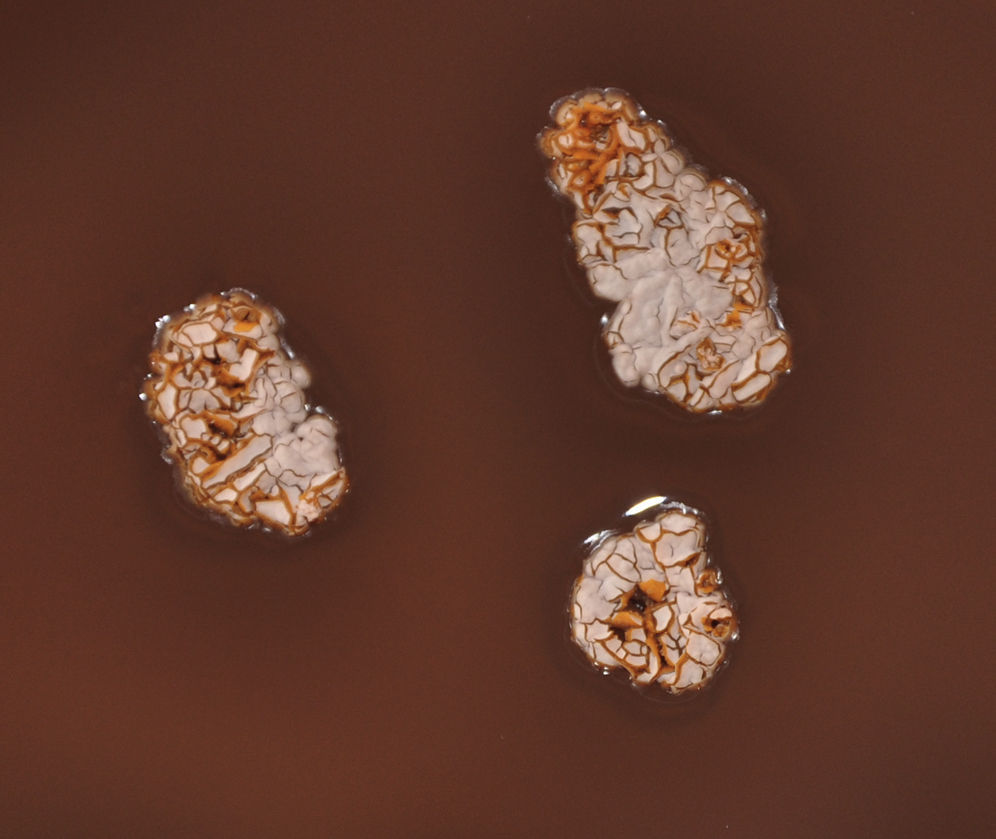
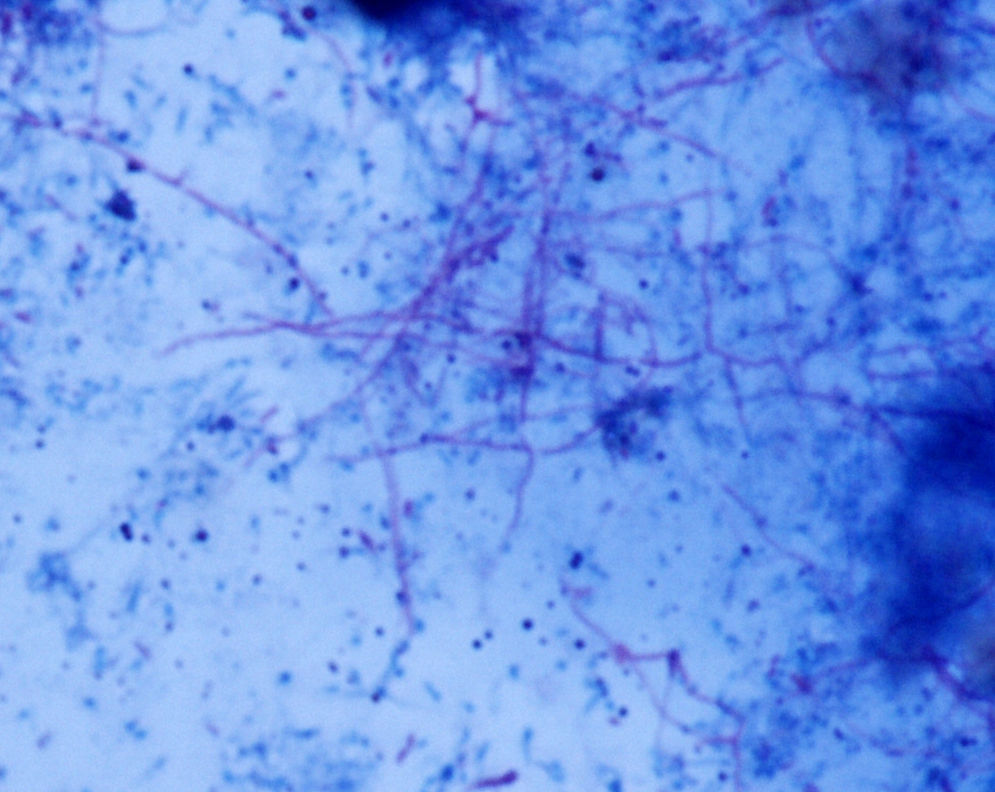
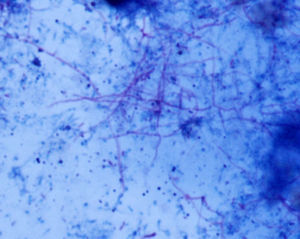
El pus obtenido de la lesión cutánea se remitió al Servicio de Microbiología, donde se procesó siguiendo las técnicas habituales1. La tinción de Gram directa fue negativa. Al cabo de 5 días de incubación se apreció el crecimiento de escasas colonias de aspecto cerebriforme y tonalidad anaranjada, correspondientes a bacilos grampositivos ramificados que se demostraron parcialmente ácido-alcohol resistentes con la tinción de Ziehl-Neelsen modificada, siendo indicativos de Nocardia spp. (figs. 2 y 3).
Con estos datos se diagnosticó nocardiosis diseminada en paciente inmunodeprimido, con afectación cerebral. Se inició tratamiento con SXT, imipenem y amikacina, todos ellos por vía intravenosa, a dosis de 15mg/kg/día, 500mg/6h y 7,5mg/kg/12h, respectivamente. Sin embargo, el paciente presentó escasa respuesta, disminuyendo su nivel de conciencia y desarrollando trombocitopenia grave y shock séptico, siendo exitus letalis.
La cepa de Nocardia fue remitida al Laboratorio de Taxonomía del Centro Nacional de Microbiología del Instituto de Salud Carlos III. Para la confirmación del aislado se secuenció un fragmento de 952 pares de bases del gen 16sRNA usando las condiciones previamente descritas2. La secuencia obtenida presentó una homología del 99,1% con Nocardia wallacei (N. wallacei) (secuencias de GenBank n.o NR_044401, KC594049, KC677696 u otras).
ComentarioLas especies de Nocardia son bacterias aerobias, grampositivas y filamentosas, pertenecientes al orden Actinomycetales. Son saprofitas ambientales y están presentes en suelo, materia orgánica y agua. Se comportan como patógenos humanos oportunistas, y las infecciones tienen lugar habitualmente por inoculación directa a través de la piel o tejidos blandos, o por inhalación. Los principales factores de riesgo para adquirir la infección son las enfermedades pulmonares crónicas y aquellas situaciones que conllevan un déficit de la inmunidad celular, como las neoplasias, los receptores de trasplante, el alcoholismo, el sida, la diabetes mellitus y la corticoterapia prolongada3.
La taxonomía de Nocardia ha cambiado recientemente gracias al uso de técnicas moleculares, siendo descrita en 2008 la especie N. wallacei, perteneciente al grupo Nocardia transvalensis complex, que presenta como característica importante la resistencia a amikacina4. En EE. UU. es actualmente la especie más frecuentemente aislada de este complejo; sin embargo, encontramos en la literatura pocos casos publicados de infección por N. wallacei, probablemente debido a este reciente cambio taxonómico5–7.
Las manifestaciones cutáneas de la infección diseminada por Nocardia incluyen pápulas, pústulas, ampollas, nódulos subcutáneos y úlceras; se ha descrito un caso con lesiones ectimatosas en una mujer en tratamiento corticosteroideo prolongado, como ocurría en nuestro paciente. Sin embargo, su evolución fue favorable una vez pautado el tratamiento, a diferencia del caso aquí descrito8.
El tratamiento inicial de una posible nocardiosis debe ser empírico, puesto que pueden transcurrir hasta 3 semanas para la identificación de la especie y la determinación de su sensibilidad. La terapia inicial recomendada es una combinación de 2 agentes activos, como pueden ser SXT y amikacina, SXT e imipenem, amikacina e imipenem o amikacina y cefotaxima; en los pacientes con afectación cerebral el tratamiento debe incluir antibióticos con buena penetración en el sistema nervioso central, por lo que sería preferible la combinación de SXT y ceftriaxona o cefotaxima. En casos graves puede ser beneficiosa la adición de un tercer antibiótico, como linezolid. Esta terapia de combinación debe continuar hasta la mejoría clínica del paciente y hasta que se haya recibido la identificación de Nocardia a nivel de especie, debiendo posteriormente ser modificada según el antibiograma9.
Las especies de Nocardia tienen patrones diferenciales de sensibilidad, pero la mayoría son sensibles a SXT; son de destacar los resultados contradictorios y la falta de reproducibilidad obtenidos en la determinación de la sensibilidad por parte de diferentes laboratorios. Las dificultades metodológicas, como pueden ser la consistencia del inóculo y la interpretación de los puntos de corte, así como las características de crecimiento de Nocardia, parecen ser la causa de la falta de reproducibilidad del método de microdilución en caldo, especialmente para algunas combinaciones de especie y antibiótico10.
En el caso aquí descrito, puesto que N. wallacei suele ser habitualmente sensible a SXT y resistente a amikacina, el tratamiento empírico de elección para esta infección diseminada podría ser la combinación de SXT, cefotaxima y linezolid.