Introducción
El tratamiento de la tuberculosis se basa en conceptos muy distintos a los de las demás infecciones bacterianas. Mycobacterium tuberculosis tiene un tiempo de generación prolongado y la capacidad para entrar en períodos de latencia con una actividad metabólica limitada, lo cual dificulta la acción de los antimicrobianos1. Respecto al tratamiento existen poblaciones de bacilos diferentes en función de su localización y actividad. Así, los bacilos presentes en las cavidades pulmonares se multiplican de forma activa en un ambiente aerobio; los del interior de los macrófagos lo hacen en un ambiente microaerofílico que induce la latencia, y los que se encuentran en el interior del caseum tienen sólo ocasionalmente un ciclo replicativo (crecimiento intermitente). Por otra parte, M. tuberculosis puede multiplicarse en los tejidos, donde la penetración de los antibióticos es fácil, o bien encontrarse en cavidades pulmonares, pus o material caseoso, en donde la penetración de los antibióticos resulta más difícil. Finalmente, hay que señalar que el pH del material caseoso y el del interior de los macrófagos es muy bajo, lo cual condiciona la actividad de los distintos fármacos2. Los fármacos antituberculosos presentan un perfil de actividad diferenciado frente a cada una de estas localizaciones y poblaciones y es necesario asegurarse de que el tratamiento prescrito sea activo frente a todas ellas.
Las micobacterias presentan una resistencia natural a numerosos antibacterianos, por el hecho de poseer una pared compleja, muy hidrófoba, con una permeabilidad reducida para un gran número de compuestos3; por ello, el tratamiento de la tuberculosis se realiza con antimicrobianos específicos (con actividad antituberculosa). También se han descrito enzimas modificantes como las betalactamasas4 o sistemas de eflujo5. La tuberculosis tiene un tratamiento eficaz que asegura, en los casos no complicados, una tasa de curación superior al 95%. El éxito de este tratamiento se basa en la asociación de fármacos y en su larga duración: isoniacida (hidracina del ácido isonicotínico, INH), rifampicina (RIF) y piracinamida (amida del ácido pirocinoico, PZA) los primeros 2 meses e INH y RIF hasta completar los 6 meses de tratamiento6,7. Debe añadirse un cuarto fármaco en aquellas zonas con una incidencia de resistencia primaria a la INH superior al 4%, cuando el paciente ha sido previamente tratado con antimicobacterianos, cuando el paciente es de un país con una elevada incidencia de tuberculosis resistente o cuando existe el antecedente de contacto con un paciente con tuberculosis resistente conocida. Este cuarto fármaco sería etambutol (ETB) para los adultos y estreptomicina (STR) para los niños en quienes no es posible monitorizar la agudeza visual. Los fármacos mencionados se conocen como fármacos de primera línea para el tratamiento de la tuberculosis. Existen también otros fármacos de segunda línea o de reciente desarrollo que constituyen, como veremos, alternativas para el tratamiento en determinadas situaciones.
La paradoja del tratamiento de la tuberculosis es que cuando se cumplen 50 años de la introducción de una quimioterapia eficaz, el número de casos de la enfermedad a escala mundial es mayor y, lo que es más alarmante, aumenta el número de infecciones por cepas resistentes a los fármacos antituberculosos. Así, existen más de 1.500 millones de infectados (un tercio de la población mundial), aproximadamente 8 millones de nuevos casos de la enfermedad cada año y 3 millones de muertes8,9. A esta situación han contribuido la pandemia por el virus de la inmunodeficiencia humana (VIH)10, la reducción de la financiación de los programas de control de la enfermedad, los movimientos migratorios a partir de países con gran incidencia de tuberculosis y el incremento de la incidencia de cepas multiresistentes11. Por ello, en 1993, la Organización Mundial de la Salud (OMS) declaró a la tuberculosis una emergencia de salud pública global.
Estudios genéticos han demostrado que la resistencia a los fármacos antituberculosos se debe a mutaciones cromosómicas espontáneas en los genes que codifican la diana del fármaco o enzimas implicadas en la activación del fármaco12-14. Se han descrito mutaciones puntuales, deleciones o inserciones responsables de resistencia a fármacos antituberculosos de primera línea o a algunos de segunda línea. La tasa con la que tienen lugar estas mutaciones difiere para cada uno de los antimicrobianos, siendo la más elevada la del ETB y la más baja la de RIF y quinolonas. No obstante, no se conoce una alteración genética que, por sí misma, dé lugar al fenotipo de multirresistencia (definido como la asociación de resistencias como mínimo a INH y RIF). Este fenotipo multirresistente se debe a la adquisición secuencial de mutaciones en diferentes loci de genes independientes15. La detección precoz de la resistencia a los fármacos antituberculosos es esencial para el correcto control de la tuberculosis resistente16-18. El conocimiento de los mecanismos de resistencia permite desarrollar técnicas moleculares para su detección precoz19-22.
En 1994, la OMS y la Unión Internacional contra la Tuberculosis y Enfermedad Pulmonar empezaron un proyecto global sobre vigilancia de resistencias a los fármacos antituberculosos, del cual se han publicado los resultados correspondientes a los períodos 1985-199423 y 1996-199924. En este último período se recogió información sobre la resistencia primaria en 54 países o puntos geográficos. La prevalencia de la resistencia primaria frente a cualquier fármaco fue del 10,7% (intervalo, 1,7-36,9%) y la prevalencia de multirresistencia primaria del 1% (0-14,1%). En el área metropolitana de Barcelona hemos realizado un estudio multicéntrico durante los años 1995-1997 que incluyó 1.535 pacientes que no habían recibido tratamiento antituberculoso previo y 214 pacientes tratados anteriormente. La resistencia primaria fue del 5,7% (INH, 3,8%; RIF, 1%; STR, 2,1%; ETB, 0,3%, y PZA 1%) y la multirresistencia primaria del 0,9%. La resistencia adquirida fue del 20,5% (INH, 17,3%; RIF, 9,8%; STR, 4,7%; ETB, 1,9%, y PZA 6,5%) y la multirresistencia adquirida del 9,3%25.
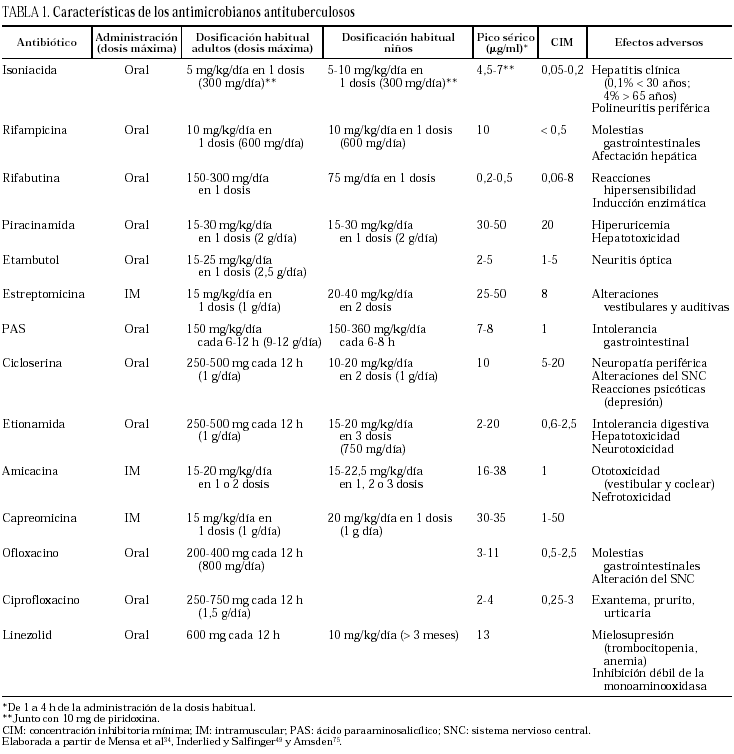
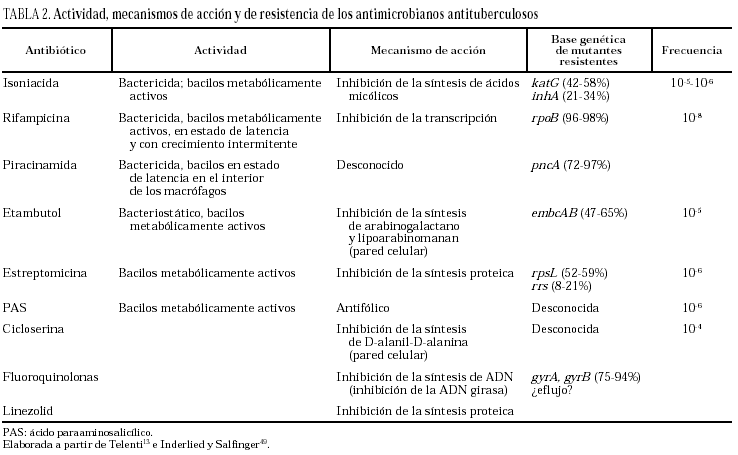
La relación existente entre la aparición de resistencias y el fitness bacteriano es motivo de controversia. Existen evidencias que apuntan hacia una menor patogenicidad de las cepas multirresistentes. Así, en Holanda, trabajos realizados con técnicas de epidemiología molecular indican una menor agrupación de las cepas multirresistentes, lo cual indicaría una menor transmisibilidad de estas cepas13; por otra parte, la mayoría de brotes por cepas multirresistentes se han dado en enfermos infectados por el VIH. A pesar de ello, se ha observado en el modelo múrido de tuberculosis que, si bien las cepas isogénicas mutadas con resistencia a INH debida a una alteración del gen que codifica para la catalasa-peroxidasa presentan una menor patogenicidad que las cepas salvajes, esto no es así cuando la resistencia se debe a alteración del gen inhA26. Así pues, la capacidad de las cepas resistentes para provocar enfermedad dependerá del genotipo salvaje del que provengan, del genotipo de la resistencia y del estado inmunitario del huésped susceptible13 (tablas 1 y 2).
Antimicobacterianos de primera línea
Isoniacida
La INH es un fármaco sintético introducido en terapéutica en 1952. Los miembros del complejo tuberculoso son generalmente muy sensibles a la INH, mientras que el papel de la INH en el tratamiento de otras micobacterias es muy limitado.
De hecho, la INH es un profármaco que requiere una activación in vivo que producirá un potente derivado, capaz de oxidar o acilar grupos proteicos, que finalmente actuará en la síntesis de los ácidos micólicos de la pared de M. tuberculosis. La activación de la INH se lleva a cabo por la enzima catalasa-peroxidasa codificada por el gen katG27. En el 42-58% de las cepas INH resistentes se encuentran mutaciones en el gen katG12,13. A pesar de que se ha descrito un número importante de mutaciones en este gen, la más frecuente es la Ser315Thr, que se encuentra en aproximadamente el 40% de las cepas resistentes. La enzima resultante es incapaz de activar la INH provocando una resistencia de alto nivel (concentración inhibitoria mínima [CIM] > 1 mg/ml), pero mantiene el 50% de su actividad catalasa-peroxidasa, asegurando un nivel de protección oxidativa suficiente28. La ausencia o disminución de la actividad catalásica en las cepas de M. tuberculosis resistentes a la INH ya se conocía desde 195429.
Si la enzima catalasa-peroxidasa se encuentra intacta, el derivado activo de la INH actúa bloqueando la síntesis de los ácidos micólicos. Una de las dianas intracelulares del derivado activo sería la reductasa de la proteína transportadora de ácidos grasos acilenólicos codificada por el gen inhA30. En aproximadamente el 25% de las cepas resistentes se producen mutaciones en la región inhA y suelen asociarse a una resistencia de bajo nivel. La mayor parte de estas mutaciones se han descrito en la región reguladora del gen y originan una sobreexpresión de la enzima que compensa la acción inhibidora del fármaco. Ocasionalmente se han descrito mutaciones en la zona de interacción de la enzima y la INH31,32. Del 10 al 20% de las cepas resistentes a la INH no presentan alteraciones del gen katG ni inhA. Se han investigado otros genes como el ahpC (alquil hidroperoxidorreductasa), kasA (cetoácido sintasa), ceoA (UDP galactopiranosa reductasa) y las deshidrogenasas de malato y nicotinamida-adenina dinucleótido reducido (NADH)13. El papel exacto de las alteraciones encontradas en estos genes respecto a la resistencia a la INH queda por determinar.
La INH es activa tan sólo frente a los bacilos en replicación activa, siendo su papel muy limitado en las poblaciones que replican lentamente, como las del caseum, o en las poblaciones latentes como las del interior de los macrófagos. La mutación espontánea que produce la resistencia se da con una frecuencia33 de 10-5 a 10-6. La CIM en las cepas sensibles oscila entre 0,025 y 0,05 mg/ml. Las concentraciones séricas después de 2 h de una dosis oral de 300 mg son de 4,5 a 7 μg/ml. Puede producir hepatotoxicidad, y se ha descrito elevación de las transaminasas subclínica entre el 10 y el 15% de los pacientes tratados. El riesgo de la hepatitis clínica es muy bajo (0,1%) antes de los 30 años y se incrementa de manera progresiva hasta el 4% en mayores de 65 años34. También puede originan una polineuritis periférica por déficit de piridoxina. Los efectos neurológicos de la INH pueden prevenirse con una dosis diaria de entre 10 y 50 mg/día de piridoxina.
Rifampicina
La RIF, rifamicina SV con un grupo aminometilpiperacina en posición 3, es un antimicrobiano semisintético introducido en terapéutica en el año 1967. La RIF, al igual que las demás rifamicinas, es un potente inhibidor de la síntesis de ARN mensajero (ARNm), y, por tanto, de la transcripción genética, al unirse a la polimerasa de ARN dependiente de ADN de los procariotas. En Escherichia coli esta enzima es un oligómero compuesto por cuatro subunidades distintas (α, β, β' y σque están codificados por los genes rpoA, rpoB, rpoC y rpoD, respectivamente). La inhibición de la transcripción tiene lugar porque la RIF se fija a la subunidad beta35. Además de un efecto bactericida sobre las células de M. tuberculosis metabólicamente activas, la RIF también posee una excelente acción esterilizante de las bacterias en estado de latencia (que sólo presentan ocasionalmente actividad metabólica), tanto en los focos necróticos como en el interior de los macrófagos. Esta actividad de la RIF, junto con la inclusión de la PZA en los esquemas terapéuticos, ha permitido acortar el tratamiento de la tuberculosis no complicada a 6 meses.
La mutación espontánea que origina la resistencia se observa con una frecuencia33 de 10-8. Las CIM para M. tuberculosis son muy bajas (0,005-0,2 μg/ml). El pico sérico a las 2-4 h de una dosis oral de 600 mg es de 5-10 μg/ml. Puede producir molestias gastrointestinales y afectación hepática (en menos del 1,1% de los pacientes). También desencadena reacciones de hipersensibilidad como fiebre, prurito, urticaria, vasculitis cutánea, eosinofilia, trombocitopenia, hemólisis o insuficiencia renal por nefritis intersticial. Tiñe la orina, el sudor y las lágrimas de color naranja. Es un potente inductor enzimático, puede disminuir las concentraciones séricas de otros fármacos administrados concomitantemente como, entre otros, antirretrovirales inhibidores de la proteasa, anticonceptivos orales, anticoagulantes orales, corticoides y sulfonilurea.
Las micobacterias, al igual que otros géneros bacterianos, adquieren resistencia a la RIF mediante mutaciones en una región bien definida de 81 pares de bases (27 codones) de la región central del gen que codifica para la subunidad beta de la polimerasa de ARN (rpoB). Más del 96% de las cepas resistentes a la RIF poseen mutaciones en esta región36-38. Este hecho facilita enormemente el desarrollo de técnicas moleculares para la detección rápida de la resistencia a la RIF en la cepa aislada por cultivo o incluso directamente en la muestra clínica20,39. A pesar de que se han descrito 35 variantes alélicas distintas, con ligeras variaciones en su distribución geográfica, las mutaciones más comunes (65-86%) son las que afectan al codón 526 o al codón 531 y dan lugar a una resistencia de alto nivel (CIM > 32 μg/ml). Hay que señalar que en el 4% de las cepas no se detectan mutaciones en este fragmento de 81 pb. En estas cepas, la resistencia puede deberse a mutaciones fuera de esta región, habiéndose descrito particularmente en la región aminoterminal12, o a mecanismos alternativos como alteraciones en la permeabilidad a la RIF38. Así como la resistencia aislada a la INH se observa con cierta frecuencia, la resistencia a la RIF se asocia a la resistencia a la INH, por lo que su detección constituye un marcador de multirresistencia. Ocasionalmente se ha descrito monorresistencia a la RIF en enfermos VIH positivos40.
Piracinamida
La PZA es un derivado sintético de la nicotinamida. Posee un potente efecto esterilizante sobre los bacilos tuberculosos latentes en el interior de los macrófagos, que permite, cuando se usa asociada a la RIF, acortar la duración del tratamiento de la tuberculosis no complicada a 6 meses. No obstante, carece de actividad frente a las demás micobacterias, incluyendo otros componentes del complejo tuberculosis. La PZA es un profármaco que es convertido a su forma activa, el ácido piracinoico, por la enzima micobacteriana piracinamidasa. La PZA difunde pasivamente al interior de los macrófagos, donde es convertida en ácido piracinoico que se acumula intracelularmente por un sistema ineficiente de bombeo. El ácido piracinoico actúa sobre su diana, una enzima implicada en la síntesis de los ácidos micólicos41, tanto directamente como porque disminuye el pH intracelular por debajo de los límites tolerados por esta enzima.
La CIM promedio de M. tuberculosis es de 20 μg/ml. A las 1-4 h de una dosis oral de 1 g se obtienen picos séricos de alrededor de 45 μg/ml. Durante el tratamiento se puede observar hiperuricemia por bloqueo de la secreción tubular renal de uratos. Ocasionalmente provoca hepatotoxicidad42 (los esquemas terapéuticos actuales con dosis de 20 a 35 mg/kg/día son mucho menos hepatotóxicos) y alteraciones gastrointestinales. Excepcionalmente pueden aparecer exantema y fotosensibilidad.
Se ha observado que entre el 72 y el 97% de las cepas de M. tuberculosis resistentes a PZA poseen mutaciones dispersas en el gen estructural (pncA) o en el promotor de la piracinamidasa43. No obstante, existen cepas resistentes a la PZA, sin mutaciones en el gen pncA, en las que esta resistencia se debe a otros mecanismos relacionados con la permeabilidad o el eflujo44. Dos miembros del complejo tuberculoso, M. bovis spp. bovis y M. bovis-bacilo de Calmette-Guérin, son constitutivamente resistentes a la PZA debido a una mutación puntual, C →G en el codón 169, en el gen pncA.
Etambutol
El ETB, etilen-diamino-dibutanol es un producto isómero dextrógiro derivado de la etilendiamina. Es activo frente a M. tuberculosis, con CIM de 1 a 5 μg/ml, aunque esta actividad requiere el crecimiento activo de las células susceptibles. Tiene una actividad variable sobre las demás especies de micobacterias de crecimiento lento y su actividad es mucho menor en las especies de crecimiento rápido. El ETB inhibe de forma específica la biosíntesis de la pared micobacteriana. Así, la resistencia al ETB se asocia con cambios en una región genómica definida, el operón embCAB45, que codifica arabinosil transferasa (EmbC, EmbA y EmbB en M. tuberculosis) relacionadas con la síntesis de componentes de la pared celular como el arabinogalactano y el lipoarabinomanano46. La resistencia de alto nivel (> 20 μg/ml) se debe a un proceso múltiple que incluye como primer paso una sobreexpresión de las proteínas Emb, para posteriormente añadirse mutaciones en la región EmbB o cambios adicionales en los niveles de expresión45. Entre el 47 y el 69% de las cepas de M. tuberculosis resistentes presentan mutaciones en la región EmbB45,47. En las cepas que no presentan mutaciones en la región EmbB la resistencia suele ser menor con CIM < 10 μg/ml48. La resistencia en M. tuberculosis se observa con una frecuencia de 10-5.
El pico sérico a las 2-4 h de una dosis oral de 1,5 g es de 5 μg/ml. Puede causar neuritis óptica, relacionada con la dosis y la duración del tratamiento. Deben darse instrucciones al enfermo para que comunique inmediatamente cualquier disminución de la agudeza visual o dificultad para distinguir los colores rojo y verde. Como se ha comentado anteriormente, debido a la dificultad de monitorizar la agudeza visual no se recomienda utilizar etambutol para el tratamiento de la tuberculosis infantil.
Estreptomicina
La STR es un antibiótico aminoglucósido que interfiere en la síntesis proteica bloqueando la traducción del ARNm tanto en su inicio como en la incorporación de nuevos aminoácidos a la cadena polipeptídica. La CIM para las cepas sensibles oscila alrededor de 8 μg/ml, obteniéndose picos séricos de 25 a 50 μg/ml a la 1-2 h de una dosis intramuscular de 1 g49. Los efectos secundarios más importantes son las alteraciones vestibulares y con menos frecuencia las auditivas. Se relacionan con la dosis y duración del tratamiento y pueden ser irreversibles. La frecuencia con la que aparecen mutantes resistentes en M. tuberculosis es de 10-6. El mecanismo de resistencia bacteriano más frecuente es la expresión de enzimas modificantes de aminoglucósidos adquiridos vía plásmidos o transposones. No obstante, tal como se ha comentado anteriormente, no se ha descrito la difusión horizontal de material genético en M. tuberculosis ni, por tanto, de enzimas modificantes. En las micobacterias, el mecanismo conocido de resistencia a los aminoglucósidos es por alteración de la diana sobre la que actúan (16sRNA) como consecuencia de mutaciones cromosómicas. Estas mutaciones afectan al los genes que codifican el 16S ARNr (rrs) y la proteína ribosomal S12 (rpsL). Es interesante recordar que la mayoría de eubacterias tienen varias copias del operón ARNr, mientras que M. tuberculosis sólo tiene una. Así, en M. tuberculosis, una mutación que origine cambios nucleotídicos ya puede provocar resistencia (comportamiento dominante)38. Las mutaciones que afectan al gen rpsL se dan en el 52-59% de las cepas resistentes y produce una resistencia de alto nivel (CIM > 500 μg/ml), mientras que las que afectan al gen rrs se observan en el 8-21% de las cepas y producen una resistencia de nivel intermedio (CIM, 50-500 μg/ml)13,50. La mayor parte de las mutaciones en rrs se circunscriben a la región 530. Esta región interacciona con la proteína ribosomal S12. Existen diferentes teorías que relacionan la estructura conformacional de la región 530 con la fidelidad de la traducción50. En aproximadamente un tercio de las cepas resistentes existe un nivel de resistencia bajo (CIM, 25-50 μg/ml) y no se detectan alteraciones en los genes rrs o rpsL. En estas cepas se ha sugerido un mecanismo de permeabilidad para justificar la resistencia50.
Antimicobacterianos de segunda línea
Ácido paraaminosalicílico
El ácido paraaminosalicílico (PAS) es activo frente a M. tuberculosis, mientras que los demás microorganismos, incluyendo las demás micobacterias, son resistentes. Es activo frente a la población de crecimiento extracelular. El mecanismo de acción del PAS no se conoce con exactitud. Se le ha atribuido una inhibición de la síntesis de ácido fólico, del metabolismo del ácido salicílico y del transporte de hierro. La CIM para M. tuberculosis es de 1 μg/ml, obteniéndose picos séricos de 7 a 8 μg/ml después de 1 a 2 h de una dosis de 4 g49. El PAS se absorbe de forma incompleta en el tracto digestivo, por lo que la dosis oral es elevada (10-12 g/día), lo cual, unido a una cierta intolerancia gastrointestinal, puede llevar a problemas de cumplimiento terapéutico.
Cicloserina
La D-cicloserina (4-amino-3-isoxazolidinona) es un análogo de la D-alanina que inhibe de forma competitiva, las enzimas D-alanil-D-alanina sintetasa, alanina racemasa y alanina permeasa, interfiriendo con la síntesis de la pared micobacteriana51. Es activa frente a todas las micobacterias, así como frente a otros microorganismos. Las CIM para M. tuberculosis oscilan entre 5 y 20 μg/ml, obteniéndose picos séricos de alrededor de 10 μg/ml a las 4 h de una dosis oral de 250 mg49. La resistencia a la cicloserina parece depender de alteraciones en la D-alanil-D-alanina sintetasa52. La toxicidad es muy elevada e incluye neuropatía periférica, alteraciones del sistema nervioso central como confusión, irritabilidad, cefalea, disartria, vértigo o convulsiones y alteraciones psicóticas que incluyen la depresión grave con ideas suicidas. Por ello, no suele utilizarse cuando existen alternativas.
Etionamida (ETH), protionamida
La ETH (etil-tio-isonicotinamida) y la protionamida (propil-tio-isonicotinamida) son derivados del ácido isonicotínico con una potente actividad frente a M. tuberculosis y otras micobacterias. La ETH inhibe la síntesis de ácidos micólicos y estimula las reacciones de oxidorreducción. Su mecanismo de acción es pues parecido al de la INH. De hecho, las mutaciones en el gen inhA que confieren una resistencia de bajo nivel a la INH también produce resistencia a la ETH32. Hay que destacar, no obstante, que las cepas con resistencia de alto nivel a INH por alteración del gen katG permanecen sensibles a la ETH. Presenta resistencia cruzada con la tiacetazona.
La CIM de ETH para M. tuberculosis oscila entre 0,6 y 2,5 μg/ml, alcanzándose valores séricos de 20 μg/ml a las 3-4 h de una dosis oral de 0,5 a 1 g49. Pueden existir efectos adversos que incluyen intolerancia digestiva, hepatitis tóxica y diversos tipos de neurotoxicidad.
Amicacina, kanamicina, capreomicina y viomicina
La amicacina y la kanamicina, junto con la estreptomicina, son aminoglucósidos similares estructuralmente y poseen actividad antituberculosa. La tobramicina y la gentamicina, por el contrario, no son efectivas en el tratamiento de la tuberculosis a las dosis habituales. La capreomicina y la viomicina son antimicrobianos peptídicos básicos que comparten el mecanismo de acción con los aminoglucósidos. La proporción de mutantes resistentes espontáneas es elevada oscilando entre 10-3 y 10-5. No se absorben por vía oral siendo de administración intramuscular.
No existe resistencia cruzada entre la estreptomicina y la capreomicina53 por lo que la capreomicina es activa frente a la mayoría de cepas resistentes a la estreptomicina. La CIM de la capreomicina en cepas sensibles oscila alrededor de 10 μg/ml. Suelen alcanzarse picos séricos de 30 μg/ml. La capreomicina es menos tóxica que la viomicina, amicacina y, especialmente, que la kanamicina, por lo que se considera una alternativa para el tratamiento de la tuberculosis resistente54. Algunas cepas resistentes a la capreomicina presentan resistencia cruzada con la amicacina y la kanamicina.
La amicacina es el antibiótico más potente del grupo, tanto in vitro, como en el modelo animal, con CIM frente a M. tuberculosis de 1 μg/ml. Se han obtenido concentraciones séricas de 10-30 mg/ml después de la administración de una dosis intramuscular. Existe poca experiencia en el tratamiento de la tuberculosis por su precio elevado y mayor toxicidad. No obstante, puesto que suele ser más asequible la determinación de concentraciones séricas de amicacina que de estreptomicina o capreomicina, la amicacina puede ser una alternativa en aquellos enfermos con insuficiencia renal o en ancianos con alteraciones auditivas. Como es bien conocido, todos los antimicrobianos del grupo tienen efectos ototóxicos (tanto vestibulares como cocleares), así como nefrotóxicos.
Tiosemicarbazona
Es uno de los fármacos antituberculosos menos potentes y más tóxicos. Su mecanismo de acción se desconoce. Es activo frente a M. tuberculosis con una CIM promedio de 1 μg/ml, obteniéndose picos séricos de 1 a 4 μg/ml a las 1-2 h de una dosis oral de 150 mg.
La proporción de mutantes resistentes espontánea es elevada. Se utiliza, por su bajo coste, en algunos países en vías de desarrollo. No se dispone del fármaco ni en Europa ni en Estados Unidos. Entre otras reacciones adversas puede producir reacciones cutáneas graves, hepatitis, anemia hemolítica, granulocitopenia y trastornos del equilibrio. En enfermos infectados por el VIH se ha asociado el tratamiento de la tuberculosis con tiosemicarbazona con la aparición del síndrome de Stevens-Johnson, y necrólisis epidérmica grave55, por lo que se desaconseja su uso en este tipo de paciente56.
Nuevos fármacos antimicobacterianos
Rifamicinas: rifabutina y rifapentina
La rifabutina es una espiro-piperidil rifamicina y la rifapentina es una ciclopentil rifamicina. Ambas poseen actividad frente a M. tuberculosis. La rifabutina es más activa que la rifampicina in vitro y en el modelo múrido de tuberculosis57. El mecanismo de acción y los mecanismos de resistencia son idénticos a los de la rifampicina pero aproximadamente el 30% de las cepas resistentes a la rifampicina, son susceptibles a la rifabutina y rifapentina, existiendo una correlación entre la mutación en concreto y el espectro de resistencia49. Así, los alelos Gln-513 →Leu, His-526 →Arg, Asp, Pro, Tyr or Gln; y Ser-531 →Leu, Trp, o Tyr, resistentes a la rifampicina, tienen resistencia cruzada de alto nivel con rifabutina y rifapentina, mientras que las cepas con Leu-511 →Pro, Asp-516 →Tyr, Val o Ser-522 →Leu el incremento de la CIM a la rifabutina es inferior a 0,5 μg/ml y se consideran moderadamente susceptibles38,58,59. La rifabutina se absorbe bien por vía oral y alcanza concentraciones séricas de 0,5 μg/ml después de 4 h de una dosis de 300 mg. Los efectos adversos son similares a los de la rifampicina e incluyen las interacciones con fármacos antirretrovirales49. A pesar de ello, en los enfermos infectados por el VIH tratados con inhibidores de las proteasas, se recomienda tratar con 150 mg de rifabutina en lugar de con 600 mg de rifampicina, porque tiene menos efecto sobre el metabolismo de estos inhibidores de las proteasas60. La rifapentina alcanza concentraciones séricas de 15 μg/ml a las 5 o 6 h de una dosis de 600 mg. Su vida media es más larga (13 h), con lo cual puede administrarse 2 veces por semana. Cuando se ha comparado el tratamiento con rifapentina 2 veces a la semana con el tratamiento diario con rifampicina, los resultados han sido similares, aunque el número de recaídas en el grupo de la rifapentina era ligeramente superior49.
Fluoroquinolonas
El núcleo central de la estructura de las moléculas de quinolona es un anillo 4-oxo-1,4-dihidroquinoleína. Desde la síntesis del ácido nalidíxico en 1962 se ha ido modificando esta estructura. El hecho más destacable es la incorporación al carbono 6 de un átomo de flúor (fluoroquinolonas). La actividad de las quinolonas tiene lugar a nivel de las topoisomerasas de tipo II y, fundamentalmente, sobre la ADN-girasa compuesta de dos subunidades A y de dos subunidades B codificadas por los genes gyrA y gyrB, respectivamente. Una diana secundaria de actuación sería la topoisomerasa IV, codificada por los genes parC y parE. El desarrollo de la resistencia a las quinolonas es un proceso complejo que generalmente asocia mutaciones que afectan la ADN-girasa, la topoisomerasa IV y/o proteínas de membrana que regulan la permeabilidad y el eflujo del fármaco. En M. tuberculosis se han descrito mutaciones en gyrA61 que se asocian a resistencia clínica a la ciprofloxacina, así como resistencia cruzada con la ofloxacina. También se han descrito mutaciones en el gen gyrB62 así como una bomba de eflujo (gen lfrA) que confiere una resistencia de bajo nivel63,64.
La actividad de las nuevas quinolonas sobre M. tuberculosis, su buena distribución tisular y celular, así como los escasos efectos adversos hacen que las fluoroquinolonas sean considerados fármacos de segunda elección, generalmente limitados al tratamiento de infecciones por cepas multirresistentes65. Ciprofloxacino, ofloxacino, esparfloxacino y levofloxacino han sido eficaces terapéuticamente en un modelo experimental de tuberculosis en el ratón66,67. Existen también numerosos datos in vitro, tanto de CIM como en modelos de cultivo de macrófagos, sobre las actividades de las nuevas quinolonas68,69. La CIM de ciprofloxacino frente a M. tuberculosis oscila entre 0,25 y 3 μg/ml y la de ofloxacino entre 0,5 y 2,5 μg/ml, habiéndose sugerido 2 μg/ml como punto de corte para la sensibilidad49. Se obtienen picos séricos de 2,4 y 4,3 μg/ml a la 1-2 h de una dosis oral de ciprofloxacino de 500 o 750 mg respectivamente. Para ofloxacino, la concentración sérica después de una hora de una dosis oral de 400 mg es de 2,9 μg/ml49. Hay que tener en cuenta que la concentración en el tejido pulmonar de ciprofloxacino y ofloxacino es de aproximadamente 4 veces la observada en el suero70. Una de las limitaciones del tratamiento con quinolonas es el desarrollo de resistencias.
Oxazolidinonas
Las oxazolidinonas son una nueva familia de antimicrobianos que actúan inhibiendo la síntesis proteica al fijarse a la subunidad ribosomal 50S71,72. Dos oxazolidinonas, PNU-100480 y linezolid, han demostrado una buena actividad frente a M. tuberculosis en el modelo múrido de la enfermedad. Tras la administración a las ratas de una dosis de 50 mg/kg de PNU-100480 se consiguen concentraciones séricas de 7 μg/ml del metabolito sulfóxido que posee una potente actividad antimicobacteriana. En el caso del linezolid, y en el mismo modelo animal, se consiguen picos séricos de 17,7 y 36,0 μg/ml tras la administración de una dosis oral única de 50 y 125 mg/kg, respectivamente73. En el modelo múrido, la actividad de PNU-100480 fue comparable a la de la INH, mientras que linezolid fue algo menos activo73. La toxicidad de estos antimicrobianos es escasa, habiéndose descrito alteraciones gastrointestinales y trombocitopenia y anemia reversibles. Las oxazolidinonas pueden tener un futuro en el tratamiento de la tuberculosis74.