Evaluar la eficacia del tratamiento médico con misoprostol en el aborto espontáneo del primer trimestre de la gestación. En segundo plano, conocer la incidencia de efectos secundarios y complicaciones e identificar las causas que puedan motivar el fracaso del tratamiento médico. Establecer el grado de aceptabilidad y satisfacción de las pacientes. Realizar un estudio coste/eficacia.
Sujetos y métodosEstudio longitudinal, observacional, prospectivo, descriptivo y analítico. Se evaluó a 680 pacientes con diagnóstico de aborto espontáneo del primer trimestre en el periodo comprendido entre junio de 2009 y diciembre de 2011 en el Hospital Clínico San Carlos, elaborándose un protocolo para la administración del tratamiento médico con misoprostol para aquellas pacientes que lo aceptaban, frente al tratamiento quirúrgico clásico.
ResultadosEl éxito del tratamiento médico fue del 81,85%. Eficaz en el 89,21% de los abortos consumados incompletos, en el 79,52% de los abortos diferidos y en el 78,46% de las gestaciones anembrionadas. Hubo efectos secundarios menores en el 33,59% de las pacientes, declarándose satisfechas el 84,99% de las pacientes. Con respecto al estudio de costes, se produjo un ahorro por paciente de 960,54€.
ConclusionesEl éxito del tratamiento médico en nuestro estudio fue elevado, siendo eficaz aproximadamente en 8 de cada 10 pacientes. El misoprostol es altamente aceptado por las pacientes, declarándose la mayoría satisfechas. La incidencia de efectos secundarios menores es baja, y fueron bien tolerados, por lo que su presencia no parece que limite la aplicación de dicho tratamiento. Su utilización contribuye a reducir los costes sanitarios.
To evaluate the efficacy of medical treatment with misoprostol in spontaneous abortion in the first trimester; to determine the incidence of adverse effects and complications and identify causes that may lead to the failure of medical treatment; to identify the acceptability of the treatment, patient acceptance and patient satisfaction; and to perform a cost-effectiveness analysis.
Subjects and methodsA longitudinal, observational, prospective, descriptive and analytic study was performed in 680 patients diagnosed with spontaneous abortion in the first trimester between June 2009 and December 2011 at the Hospital Clínico San Carlos. A protocol was developed for medical treatment with misoprostol administration for patients who accepted to undergo this treatment rather than classical surgery.
ResultsThe success of medical treatment was 81.85%. The treatment was effective in 89.21% of incomplete abortions, in 79.52% of missed abortions, and in 78.46% of anembrionic pregnancies. Minor adverse effects occurred in 33.59% of the patients, and 84.99% of the patients reported they were satisfied. Medical treatment produced a cost saving of € 960.54 per patient.
ConclusionsThe success of medical treatment in our study was high, with misoprostol administration being effective in approximately 8 out of 10 patients. Misoprostol is highly accepted by patients and most reported that they were satisfied. The incidence of minor adverse effects was low, and these effects were well tolerated; consequently, their presence does not seem to restrict the application of this treatment. Misoprostol use helps to reduce healthcare costs.
Desde el siglo xix el tratamiento clásico del aborto es el quirúrgico o también llamado legrado evacuador. No es el único tratamiento posible, ya que también se pueden emplear fármacos para evacuar la cavidad uterina, lo que se conoce como tratamiento médico.
ObjetivosEl objetivo principal de nuestro estudio es evaluar la eficacia del tratamiento médico con misoprostol en el aborto espontáneo del primer trimestre de la gestación (aborto diferido, incompleto (ACI) y gestación anembrionada).
Los objetivos secundarios del trabajo realizado son: establecer el grado de aceptabilidad y satisfacción de las pacientes, conocer la incidencia de efectos secundarios y complicaciones derivados de dicho tratamiento, identificar las causas que puedan motivar el fracaso del tratamiento con misoprostol y realizar un estudio coste/eficacia del tratamiento médico.
Material y métodosEl estudio realizado es de tipo longitudinal, observacional, prospectivo, descriptivo y analítico.
La población objetivo del estudio está compuesta por todas las pacientes con diagnóstico de aborto espontáneo del primer trimestre (aborto diferido, ACI y gestación anembrionada) que han acudido al Servicio de Ginecología y Obstetricia del Hospital Universitario Clínico San Carlos, y que reciben tratamiento médico o quirúrgico, en el periodo comprendido entre junio de 2009 y diciembre de 2011, ambos incluidos (periodo de estudio: 30 meses).
Para poder aplicar la opción terapéutica del tratamiento médico, los abortos tenían que cumplir una serie de criterios ecográficos: en el caso de los ACI se ha fijado el punto de corte de la línea endometrial en 15mm, los abortos diferidos han de tener una longitud cefalorraquídea menor de 30mm y las gestaciones anembrionadas un saco gestacional mayor o igual a 20mm con sonda abdominal y de 18mm con sonda vaginal.
Además de los anteriores criterios ecográficos y de ser gestaciones únicas, las candidatas a tratamiento médico también han de tener una amenorrea inferior a 13 semanas, en la analítica de control ha de objetivarse una hemoglobina mayor o igual a 10g/dl, ha de cumplir criterios de cirugía ambulatoria, no han de tener alergia o hipersensibilidad al fármaco, enfermedades previas que contraindiquen su uso (principalmente asma o glaucoma) o coagulopatías.
Completados todos los pasos anteriores se colocan 800mcg de misoprostol (4 c) vía vaginal, previa exploración y anotación de las características del dolor, sangrado y estado del cuello. Posteriormente se le explica a la paciente la analgesia pautada (paracetamol 1g/8h vía oral [vo] alterno con dexketoprofeno 25mg vo) y se cita a los 7 días para control. En este control el protocolo a seguir consiste en solicitud de hemograma con coagulación. Se explora a la paciente para valorar el sangrado y el estado del cuello y se realiza la ecografía vaginal para comprobar el vaciamiento uterino. La actitud a seguir va a estar condicionada por dicho vaciamiento:
Restos ovulares menores de 15mm: se considera aborto completo, y por tanto, éxito del tratamiento.
Restos ovulares mayores de 15mm o presencia de saco gestacional: se considera que el tratamiento médico ha fracasado. Se le ofrece a la paciente la posibilidad de realizar legrado quirúrgico evacuador o bien retratamiento con otras 4 pastillas de misoprostol, previa comprobación de la normalidad de la analítica. Si la paciente opta por legrado uterino, no se pautará nueva dosis de prostaglandinas para maduración cervical preoperatoria, salvo que el saco ovular estuviese íntegro.
Si el contenido está entre 15 y 20mm, no está vascularizado y es sugerente de sangre y coágulos se puede administrar metilergometrina.
El tratamiento quirúrgico se aplicará en las pacientes en las que está contraindicado el tratamiento médico, en los abortos diferidos con longitud cefalorraquídea mayor de 30mm, o en caso de rechazo del tratamiento médico.
Con el tamaño de pacientes con aborto del primer trimestre (680), se ha asumido un nivel de confianza del 95% y un error máximo del 5% para la estimación de los parámetros principales.
El estudio se diseñó en el año 2008, y se elaboró un protocolo para la administración del tratamiento médico, el cual fue valorado y aceptado por el Comité de Ética, validando el consentimiento informado que se les entrega a las pacientes que desean entrar en el estudio y el empleo de misoprostol como uso compasivo. Asimismo se elaboró una encuesta de satisfacción
Con respecto a las variables del estudio, se han dividido en independientes y dependientes.
La valoración estadística de los resultados se ha realizado empleando pruebas estadísticas descriptivas y analíticas o inferenciales. Dentro de la estadística descriptiva, el estudio de las variables cualitativas se ha realizado mediante porcentajes y distribución de frecuencias. Y el estudio de las variables cuantitativas mediante determinación de medias y de la desviación estándar.
Para contrastar las posibles relaciones entre 2 o más variables y la intensidad de la relación se ha aplicado la estadística inferencial o analítica. Para ello se ha aplicado el test t Student, cuando se comparan 2 variables con grupos independientes que siguen una distribución normal. Si no se cumple la normalidad, se lleva a cabo el contraste de hipótesis mediante el test no paramétrico de Mann Whitney.
Cuando se comparan más de 2 grupos de una variable cuantitativa se ha aplicado el análisis de la varianza, cuando la variable ha seguido una distribución normal. Si no se cumple la normalidad y/o homocedasticidad, se ha utilizado el test no paramétrico Kruskall Wallis. En el caso de la relación entre 2 variables cualitativas, se han utilizado tablas de contingencia para su descripción y el test Chi cuadrado como test de independencia/homogeneidad.
Se ha considerado la existencia de significación estadística cuando la p es menor o igual a 0,05, estableciéndose el intervalo de confianza en el 95%.
El análisis de los datos se realizó empleando el programa estadístico Stata (Data Analysis and Statistical Software), versión 11.
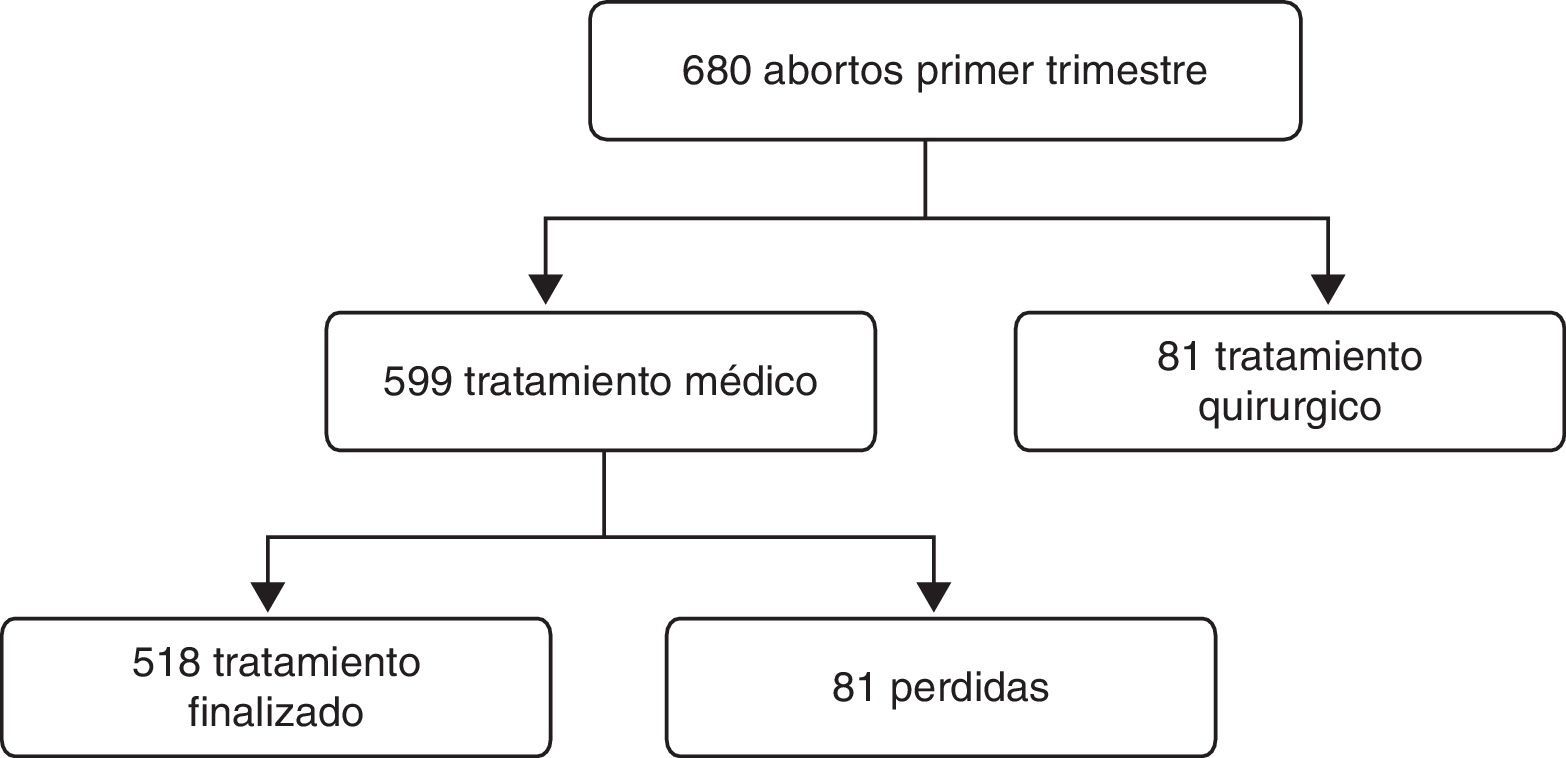
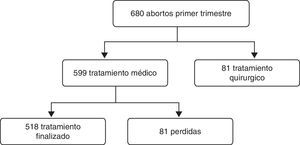
ResultadosCon respecto al análisis descriptivo de la conducta, de las 680 pacientes diagnosticadas de aborto del primer trimestre, 599 recibieron tratamiento médico y a 81 se les realizó legrado evacuador. En estas 81 pacientes se realizó legrado ya que 61 rechazaron el tratamiento médico y en las otras 20 no se podía aplicar por contraindicación médica (fig. 1).
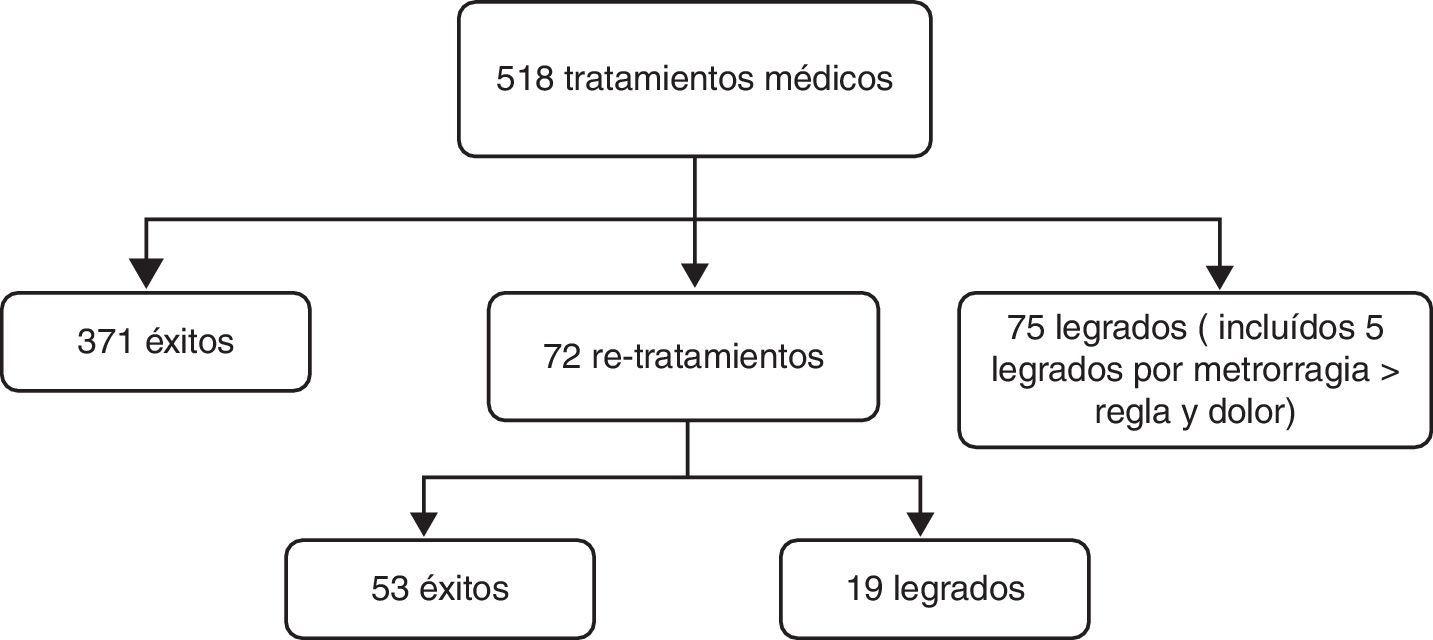
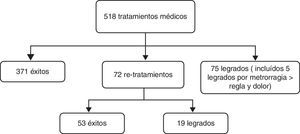
De las 518 pacientes que finalizaron el tratamiento, se obtuvieron 371 éxitos, lo que supone un 71,62% de éxito. Setenta y dos pacientes aceptaron un retratamiento y 70 optaron por un legrado. De los 72 retratamientos, 53 fueron exitosos, objetivándose un porcentaje de éxito de un 73,61% (fig. 2). Es decir, en global el tratamiento médico fue exitoso en 424 pacientes de 518, lo que supone un porcentaje de éxito del 81,85%.
En el 33,59% de las pacientes se registraron efectos secundarios, siendo los más frecuentes los escalofríos y en segundo lugar los vómitos. Como complicaciones, reseñar que se diagnosticaron 4 pólipos coriales. Se realizó una transfusión en una paciente 10 días después de ser dada de alta tras éxito del tratamiento. Asimismo se realizaron 4 legrados urgentes por metrorragia mayor que una regla el día posterior a la administración del tratamiento y otro por dolor intenso que no cedía tras analgesia iv.
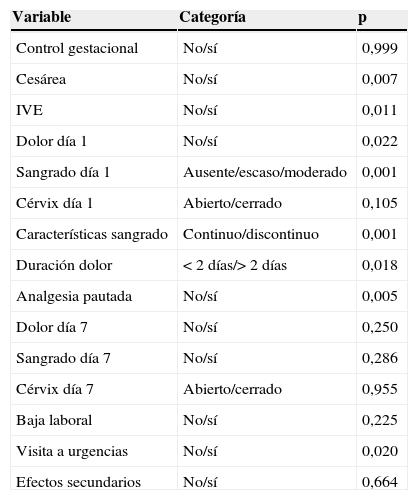
En la tabla 1 se puede ver que el éxito del tratamiento médico fue mayor en las pacientes que no habían tenido cesáreas previas ni interrupciones voluntarias del embarazo (IVE), en las que en la exploración del primer día tenían dolor y sangrado, en las que refieren tener un sangrado continuo con la aplicación del misoprostol, en las pacientes que toman la analgesia pautada y en aquellas que no acuden a urgencias. Con respecto al grado de satisfacción, el 84,99% de las pacientes sometidas a tratamiento médico refieren sentirse satisfechas.
Análisis inferencial bivariante según el éxito del tratamiento médico
| Variable | Categoría | p |
|---|---|---|
| Control gestacional | No/sí | 0,999 |
| Cesárea | No/sí | 0,007 |
| IVE | No/sí | 0,011 |
| Dolor día 1 | No/sí | 0,022 |
| Sangrado día 1 | Ausente/escaso/moderado | 0,001 |
| Cérvix día 1 | Abierto/cerrado | 0,105 |
| Características sangrado | Continuo/discontinuo | 0,001 |
| Duración dolor | <2días/>2días | 0,018 |
| Analgesia pautada | No/sí | 0,005 |
| Dolor día 7 | No/sí | 0,250 |
| Sangrado día 7 | No/sí | 0,286 |
| Cérvix día 7 | Abierto/cerrado | 0,955 |
| Baja laboral | No/sí | 0,225 |
| Visita a urgencias | No/sí | 0,020 |
| Efectos secundarios | No/sí | 0,664 |
En las pacientes que presentan en la primera visita un diagnóstico ecográfico de ACI se ha objetivado un mayor éxito del tratamiento médico (89,21%), seguido de los abortos diferidos (79,52%) y en tercer lugar las gestaciones anembrionadas (78,46%), con una p=0,030.
Se ha encontrado relación estadísticamente significativa entre el valor numérico de la medida tomada en el examen ecográfico en el caso del ACI y la eficacia del tratamiento médico (p=0,007).
Con respecto al estudio de costes, dado que el coste promedio esperado del legrado es de 1.360€/paciente y el del tratamiento médico incluyendo retratamiento y visitas extras es de 399,46€/paciente, se produce un ahorro por paciente de 960,54€. Si solo tenemos en cuenta a las pacientes en las que es exitoso el tratamiento médico, se produce un ahorro de 496.253€.
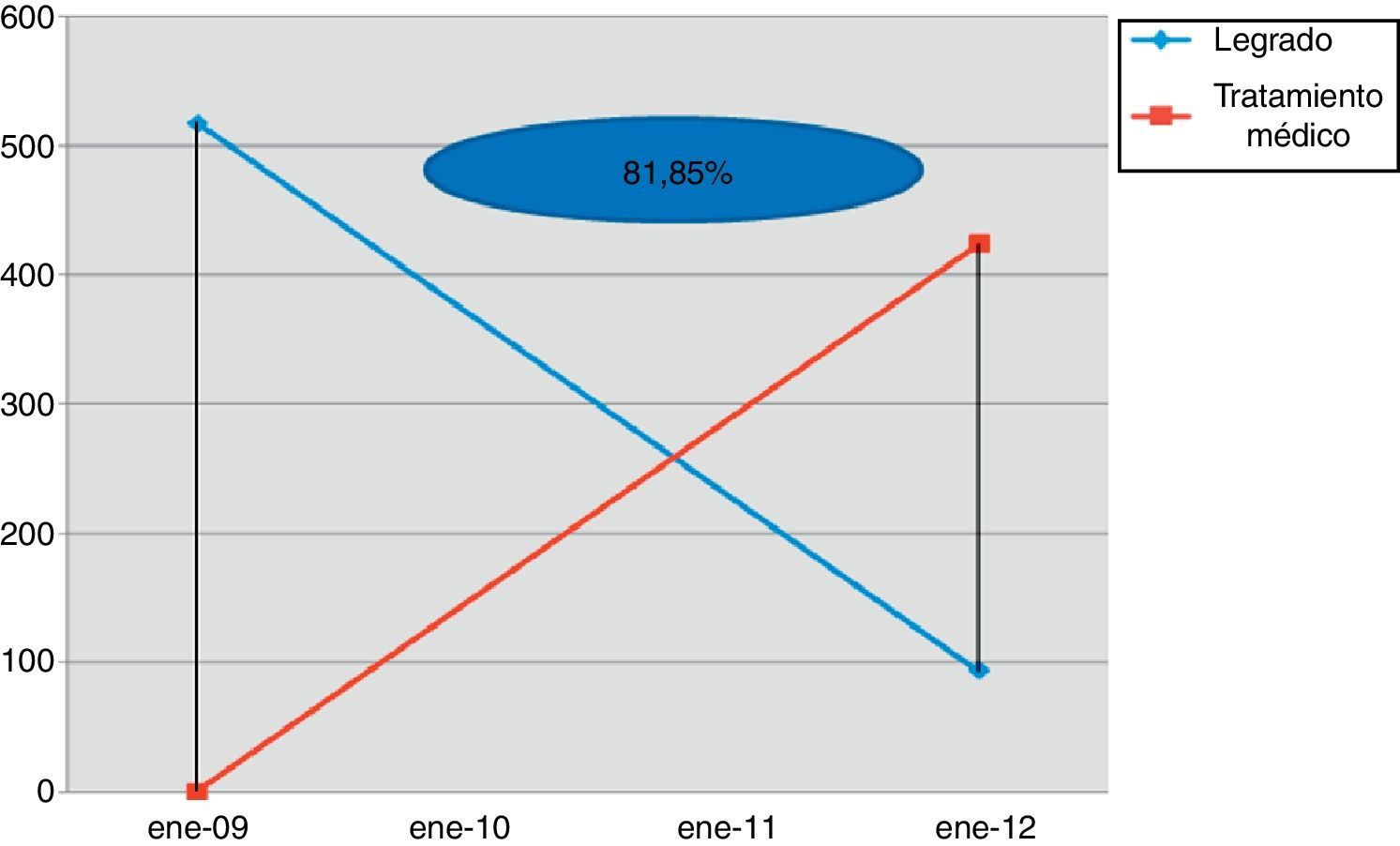
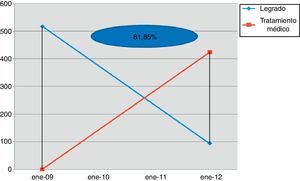
En la figura 3 podemos objetivar cómo desde que se implantó el tratamiento médico en 2009 se ha producido una importante reducción del número de legrados, lo cual ha supuesto un ahorro significativo en el gasto sanitario. En concreto se redujo la necesidad de legrado en un 81,85%. En un análisis de sensibilidad, el porcentaje de pacientes que necesitaron legrado tras la primera dosis de misoprostol fue de un 28,4% y tras un retratamiento de un 26,4%.
Si se hace una media del gasto medio del tratamiento médico con las visitas extras a urgencias, e incluyendo los 5 legrados realizados antes de completar el tratamiento médico (uno por dolor que no cede con analgesia y 4 por metrorragia mayor que una regla), el coste medio por paciente sería de 399,46€, y por tanto, la reducción de coste del tratamiento médico en relación con el quirúrgico sería del 71%.
DiscusiónTras el análisis pormenorizado de las variables comentadas, en nuestro trabajo se ha encontrado relación estadísticamente significativa con el éxito del tratamiento médico para:
Cesáreas previas: las pacientes que no tienen cesáreas previas responden mejor al misoprostol.
IVE previos: hay una tendencia estadísticamente significativa al éxito en pacientes que no tienen IVE previos.
Tipos de abortos: se han objetivado diferencias estadísticamente significativas entre los distintos tipos de abortos y el éxito del tratamiento, siendo mayor en las pacientes con ACI, seguido de los abortos diferidos, siendo el porcentaje de éxito menor en las gestaciones anembrionadas.
Estos resultados coinciden con los del ensayo aleatorizado de Zhang et al.1, donde se pone de manifiesto que las pacientes con una gestación anembrionada tienen una tasa de éxito del tratamiento médico menor que los otros subtipos de abortos espontáneos.
Buscando una mayor eficacia, hemos optado por la vía vaginal para la administración del misoprostol; no obstante, se ha de decir que el consenso es casi unánime, y así se ha constatado en la literatura existente, de que la vía vaginal tiene una eficacia clínica mayor que la vo.
La dosis de misoprostol establecida en nuestro protocolo ha sido de 800mcg, pudiendo repetir esta dosis a la semana en caso de fracaso. Nos hemos basado en una revisión de estudios del misoprostol en el tratamiento del ACI que muestra una tasa variable de eficacia con un rango de dosis que va de 400 a 1.200mcg. La dosis más ensayada ha sido 600mcg. Pero se observó que regímenes repetidos de 800mcg mostraban una tasa de éxito ligeramente superior2–4.
Para el ACI, la dosis propuesta por la OMS1,4-6 es de 600mcg de misoprostol vo, ya que se ha comprobado que es la menor dosis efectiva, con resultados casi tan eficientes como un legrado-aspiración con esta misma indicación. Pero para el aborto retenido1,7,8, se ha objetivado que aumentando la dosis a 800mcg y usando la vía vaginal se mejora la tasa de éxito.
En el protocolo del Hospital Universitario Clínico San Carlos se ha decidido aplicar una misma pauta (800mcg dosis única, pudiendo repetir a la semana en caso de fracaso, vía vaginal) en todos los casos de aborto espontáneo, sin hacer distinción entre incompleto o retenido, para facilitar el entrenamiento y aplicación del tratamiento en nuestro medio, el cual está sometido a una gran presión asistencial; a lo que se añade que el aumento de los efectos secundarios ocasionado por esta mayor dosis (800 vs. 600mcg) no es valorable a la vista de los resultados de la bibliografía existente.
Uno de los principales problemas de los ensayos publicados sobre el tratamiento médico es la definición de éxito. Los estudios del tratamiento médico, con tasa de éxito que suelen exceder el 95%, no tienen en cuenta el grosor endometrial en su definición: lo que han visto es que las pacientes en las que desaparece el saco gestacional es probable que no requieran ninguna intervención. Por este motivo se podría explicar la alta tasa de éxito. Asimismo Reynolds et al.9 establecen la ausencia del saco gestacional en la ecografía transvaginal como criterio para definir el éxito, documentando que se asocia a tasas más altas de éxito a corto y largo plazo, así como con síntomas leves y autolimitados en los días siguientes al tratamiento.
Creinin et al.10 sostienen que no se puede establecer una relación directa entre el grosor endometrial y la necesidad o no de legrado en las pacientes con aborto espontáneo tratadas con misoprostol, debiendo ser los signos y síntomas clínicos más que el grosor endometrial los que deben determinar las decisiones terapéuticas.
En otros estudios1,11 se confirma que la mayoría de las pacientes con un grosor endometrial menor de 30mm después del tratamiento médico completan la expulsión de los restos de modo espontáneo y sin problemas.
Con respecto a la eficacia del tratamiento médico, se han publicado muchos estudios, empleando una gran variedad de dosis, vías de administración y tiempos de espera. En los estudios publicados, el rango de éxito del misoprostol varía del 13% (de Jorge, 1995, usando la vo con 400mcg con tiempo de observación de 12h y un tamaño muestral de 50 pacientes) al 100% (en el estudio de Ngai en 2001 usando 400mcg vía vaginal, con un tiempo de observación de 15 días y 59 pacientes), con una media de aproximadamente el 92%, como en el estudio de Tang de 2006, usando 600mcg subl durante 7 días, y con 180 pacientes. En nuestro estudio se ha obtenido una tasa de éxito del tratamiento médico del 81,85%, siendo el estudio con mayor número de pacientes, a excepción del de Chung de 1999, con 635 pacientes, en el cual se obtuvo un éxito menor (tan solo de un 51%) y en el cual se usó 400mcg vo, con un tiempo de observación de 24h.
Las tasas de éxito aumentan cuando el tiempo de espera es de hasta 7 a 10 días y parecen no mejorar aunque se continúe esperando hasta el decimocuarto o decimoquinto día. Por este motivo, se recomienda un intervalo de 7 a 10 días antes de evaluar el éxito del tratamiento médico y considerar la opción de legrado evacuador si quedan restos intrauterinos, siendo este criterio el que se ha empleado en nuestro protocolo.
Con respecto a la eficacia del tratamiento médico, y comparando con la bibliografía revisada, comentar que nuestro estudio es el único que incluye un mayor tamaño muestral utilizando 800mcg de PGE1 vía vaginal y mostrando una eficacia del 81,85%
Los efectos adversos son más frecuentes en los estudios en los que se usa la vo, probablemente debido a que el pico de concentración plasmático de esta vía es 1,6 veces más alto comparado con la vía vaginal. Si comparamos los efectos secundarios de nuestro estudio con los de Demetroulis et al. de 2001 y Creinin et al.de 1997, que usan la misma dosis y vía de administración que el nuestro, en el estudio de Creinin et al. aparece una incidencia de diarrea del 38%, mientras que en el estudio de Demetroulis et al. y en el nuestro no se han registrado. Sin embargo, en el estudio de Demetroulis et al. se objetivó un porcentaje de hemorragia del 10%, en el nuestro del 0,7% y en el de Creinin et al. no se registró. Respecto a la pérdida sanguínea, en nuestro estudio la diferencia estimada de los niveles de hemoglobina entre el inicio y el final del tratamiento muestra una pérdida sanguínea poco relevante (diferencia de media de hemoglobina de 0,8g/dl), lo cual está en consonancia con los resultados de otros autores, quienes informan de una disminución media de hemoglobina de 0,7 y 0,5g/dl.
En nuestro estudio el tratamiento médico es altamente aceptado por las pacientes, solo 61 pacientes no aceptaron tratamiento médico frente a 599, hallazgo en concordancia con la bibliografía registrada12-14.
Con respecto al impacto psicológico, en nuestro estudio se ha objetivado menor afectación en el estado de ánimo en el grupo del tratamiento médico y no se han encontrado diferencias estadísticamente significativas en la tasa de satisfacción entre ambos grupos. Estos resultados son similares a los de la investigación realizada en Hong Kong por Chung et al.15 que evaluaba el impacto psicológico y la satisfacción de las pacientes con el tratamiento médico vs. legrado.
El análisis de coste mostró que el coste directo por paciente en el grupo del misoprostol era inferior que en el grupo quirúrgico (399,46 vs. 1.360€), con una diferencia de 960,54€.
El fuerte impacto sobre los gastos directos de la terapia con misoprostol va a venir condicionado principalmente por la necesidad o no de completar el tratamiento con una técnica quirúrgica. Si fracasa el tratamiento médico no solo no se disminuyen los gastos directos, sino que se ven aumentados en 85,72€. Si fracasa el segundo tratamiento médico, los gastos aumentan en 172,44€. Por tanto, la necesidad de evacuación quirúrgica tras el fracaso del tratamiento médico es el principal factor determinante del coste del tratamiento. Resultados similares se encuentran en los estudios de Graciosi et al., Doyle et al. y Petrou et al. 16-18.
La alternativa del tratamiento médico del aborto espontáneo del primer trimestre es menos costosa, produciendo un ahorro de 960,54€ por paciente tratado. Por ello, se puede decir que nuestra evaluación económica muestra que el tratamiento médico con misoprostol reduce la necesidad de legrado y es una terapia que disminuye el coste del manejo de la gestación interrumpida del primer trimestre.
Existen 13 estudios1,5,6,13,14,19-26 que comparan el tratamiento médico con el legrado. El porcentaje medio de éxito del misoprostol fue de un 92% y del legrado de un 98%. En nuestro estudio se objetivó un éxito del 81,85 y del 97,5% respectivamente (2 relegrados por persistencia de restos).
En nuestro estudio las pacientes que eligen el tratamiento médico destacan como principal ventaja que evita la cirugía, destacando que el mayor inconveniente es el sangrado; sin embargo, en el grupo del legrado destacan la comodidad como ventaja y como inconveniente que es un método invasivo. Estos resultados coinciden con los de Shwekerela et al., Bique et al. y Graziosi et al. 14,20,27, los cuales muestran que las pacientes prefieren el tratamiento médico a la cirugía y ponen de manifiesto que las pacientes con un aborto espontáneo optan por el tratamiento médico, aunque cuando su prioridad es la resolución del proceso eligen el legrado28.
A modo de conclusión, podríamos afirmar que en vista de la eficacia y los gastos inferiores del manejo del aborto espontáneo del primer trimestre con misoprostol, creemos que el tratamiento médico podría convertirse en la primera opción de tratamiento, disminuyendo la carga sobre las instalaciones de asistencia médica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.