Con relación al tratamiento quirúrgico del prolapso genital se realiza un estudio observacional y retrospectivo revisando una serie de 609 pacientes operadas en nuestro servicio mediante cirugía vaginal clásica. Esta opción quirúrgica ha sido cuestionada, postulando otras vías de abordaje, así como la introducción de mallas e implantes.
Tras revisar la evidencia científica y basados en nuestra experiencia acumulada, no hemos encontrado razones lo suficientemente congruentes como para condicionar un cambio en la actitud quirúrgica.
Nuestra primera opción quirúrgica para la corrección del prolapso uterino continuará siendo la histerectomía vaginal y plastias, asociando colpofijación profiláctica de cúpula vaginal a ligamentos uterosacros.
We present an observational retrospective study that reviewed a series of 609 patients undergoing classic vaginal surgery procedures for the treatment for genital prolapse in our service. This surgical alternative has been called into question, with proposals for other approaches, such as the introduction of meshes and grafts. After reviewing the scientific evidence and on the basis of our cumulative experience, we found no satisfactory reasons to change our surgical approach. Vaginal hysterectomy and plasties will remain our first choice of surgical procedure for the correction of uterine prolapses, with prophylactic colposuspension of the vaginal vault to the uterosacral ligaments.
Debido al aumento de la esperanza de vida es evidente un incremento en las indicaciones quirúrgicas de prolapso genital.
Se define como prolapso genital la presencia o sensación subjetiva de aparición a través de la vulva de una tumoración que con los esfuerzos y la bipedestación empeora.
Se incluyen diversos tipos:
- •
Prolapso útero-vaginal.
- •
Prolapso de la pared vaginal anterior: cistocele, uretrocele y desgarro paravaginal.
- •
Prolapso de pared vaginal posterior: rectocele, enterocele y desgarro perineal.
- •
Prolapso de cúpula vaginal posthisterectomía.
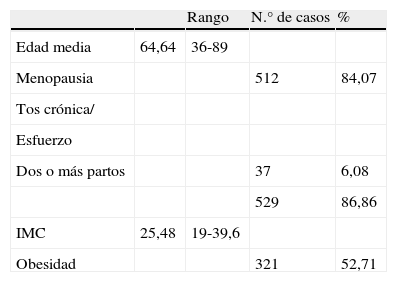
Los factores determinantes de mayor importancia en la génesis del prolapso son, sin duda, el embarazo y el parto vaginal los cuales pueden asociarse con diversos grados de lesión de las estructuras de soporte de la pelvis. La magnitud de la lesión es mayor cuando el trabajo de parto es prolongado, cuando el tamaño fetal es grande, cuando ocurre una distocia o cuando se requieren maniobras obstétricas complejas para finalizar el parto. Otros factores también relevantes son alteraciones del tejido conectivo, menopausia, obesidad, procesos crónicos que cursen con aumento mantenido de la presión abdominal y antecedente de histerectomía previa.
En la práctica de cualquier histerectomía, especialmente si la indicación es por prolapso genital, es de especial importancia la asociación de alguna técnica para la profilaxis futura de un hipotético prolapso de cúpula vaginal. Así mismo también hay que emplear una técnica antiincontinencia, en el caso de que proceda, para corregir una incontinencia urinaria de esfuerzo u oculta.
Material y métodosSe revisan las historias clínicas de 609 pacientes intervenidas por prolapso genital durante el periodo comprendido entre el 1 de enero del 1995 y el 31 de diciembre del 2010.
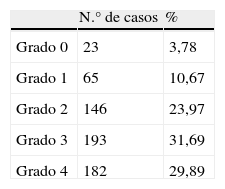
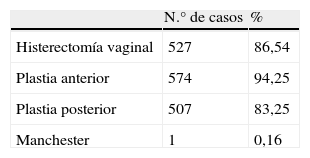
En la tabla 1 se registra el grado de prolapso existente previo a la cirugía según la clasificación de Baden-Walker1. En la tabla 2 se muestran la edad y factores de riesgo quirúrgico, y en la tabla 3 el procedimiento quirúrgico realizado.
La histerectomía vaginal realizada fue de tipo ascendente según técnica vienesa con colpofijación preventiva a uterosacros; las plastias vaginales se realizaron de forma convencional.
En 187 pacientes (30,7%) existía incontinencia urinaria de esfuerzo clínica y en 80 pacientes (13,1%) de tipo oculto. En casi la totalidad de los casos se realizó un estudio urodinámico previo a la cirugía. En estos casos se emplearon bandas (TOT/TVT) para corregir dicha incontinencia, tema en el cual no se profundizará más por no ser un objetivo de este estudio.
La anestesia empleada fue locorregional en 568 (93,3%) y general en 41 (6,7%) mujeres.
ResultadosTras un periodo de seguimiento de las pacientes que oscila entre medio año (para los últimos casos recogidos) y 16 años, se obtuvieron resultados satisfactorios en 544 (89,31%) pacientes.
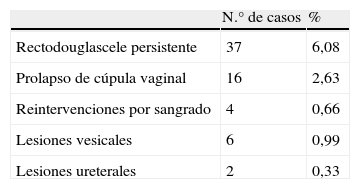
Se observaron complicaciones en 65 pacientes (10,69%) (tabla 4).
Fueron reintervenidas por rectodouglascele persistente 37 mujeres (6,08%).
Se produjeron 16 casos (2,63%) de prolapso de cúpula vaginal. Dichas pacientes fueron reintervenidas con éxito, practicándose técnica de Richter en 14 pacientes y en los 2 casos restantes se realizó colposacropexia laparotómica.
Se produjeron 2 (0,33%) lesiones ureterales, que se resolvieron de forma conservadora y con colocación de un catéter ureteral por cistoscopia. En cuanto a lesiones vesicales hay registrados 6 casos (0,99%) que se resolvieron en el mismo acto quirúrgico sin incidencias. No se produjeron fístulas posteriores.
Precisaron reintervención por sangrado quirúrgico 4 mujeres (0,66%). Se registraron 13 transfusiones de hemoderivados en el postoperatorio (2%).
Se presentaron 73 casos (11,9%) de infecciones del tracto urinario inferior en el postoperatorio.
No podemos descartar que alguna de las pacientes haya podido ser reintervenida en otro centro dado que el seguimiento no se ha podido realizar de forma exhaustiva en la totalidad de los casos.
DiscusiónAl revisar la literatura sobre cirugía del prolapso genital, hay algunos aspectos que no quedan muy claros; tal vez ello pueda justificar las cifras de fracasos terapéuticos que, en algún caso, alcanzan el 30%.
El tratamiento quirúrgico clásico del prolapso genital consiste en la histerectomía vaginal y plastias. La elección de la vía quirúrgica más apropiada para la reparación del prolapso apical es controvertida. Mientras la reparación abierta abdominal tiene mejores resultados anatómicos, la cirugía vaginal clásica implica menor tiempo quirúrgico, menor coste, menor gravedad en cuanto a morbilidad y tiene una recuperación postoperatoria más corta2. La incorporación del abordaje laparoscópico y robótico ofrece también un tiempo de recuperación más corto, si bien requiere un mayor tiempo de aprendizaje y experiencia y comporta un mayor coste. Para cambiar una conducta establecida se requiere evidencia científica que así lo aconseje. Dicha evidencia la proporcionan los estudios prospectivos y, a ser posible, aleatorizados. Hasta hoy son pocos los estudios al respecto realizados de este modo3.
En un metaanálisis de 40 ensayos aleatorizados que incluyeron a 3.773 mujeres se compararon distintos tipos de cirugía en el manejo del prolapso de órganos pélvicos. La colposacropexia abdominal tuvo una tasa significativamente inferior de prolapso de cúpula vaginal recidivante y de dispareunia con respecto a la cirugía vaginal con colpopexia sacroespinosa2. Sin embargo, las tasas de reintervención en los primeros 2 años no fueron estadísticamente significativas. En cuanto al prolapso de la pared anterior vaginal, el uso de malla o injerto en el compartimento anterior reduce el riesgo de recidiva del cistocele.
Contrariamente a las creencias tradicionales, el metaanálisis demostró que las tasas totales de complicaciones fueron similares en los abordajes vaginal y abdominal.
Del mismo modo, otro metaanálisis se dirigió a valorar la gravedad de las complicaciones con relación a la colposacropexia abdominal, cirugía vaginal tradicional y la cirugía vaginal con el uso de malla o injerto4. Las tasas totales de complicaciones aparecieron similares para el abordaje abdominal en comparación con los procedimientos vaginales (17,1 frente a 15,3). La tasa de reintervención por recidiva del prolapso fue mayor en el grupo de la cirugía vaginal tradicional. Sin embargo, la incidencia de complicaciones que requirieron reintervención y la tasa total de reintervenciones fueron mayores para el grupo de cirugía vaginal con inserción de malla o injerto.
En una revisión sistemática de artículos sobre los resultados de los procedimientos de malla vaginal para el prolapso apical se llegó a la conclusión de que la malla vaginal parecía efectiva en el prolapso apical, sin embargo se precisarían datos anatómicos y funcionales a largo plazo así como estudios comparativos con cirugía tradicional5. Las tasas de complicaciones encontradas con los procedimientos de malla apical fueron de hasta un 17,6%; la erosión de malla y la dispareunia resultaron las más comunes. Por el contrario, los autores de otra revisión sistemática de los procedimientos de malla vaginal para el prolapso de órganos pélvicos (POP) concluyeron que no había datos suficientes para determinar la eficacia de los procedimientos de malla vaginal para apical POP6. En esta revisión sistemática también se encuentran altas tasas de complicaciones asociadas a la colocación de malla vaginal, incluyendo la erosión del injerto hasta en un 30%, infecciones del tracto urinario hasta en un 19%, y daño visceral hasta en un 3%.
En 6 estudios aleatorizados7,8 en los que se han estudiado los efectos adversos asociados al uso de implantes, las lesiones viscerales se produjeron tanto con el empleo de implantes sintéticos como no sintéticos.
En cuanto a erosiones por material sintético, se produjeron en el 3,8% en el estudio de Weber9 y en el 17,3% de Hiltunen8, ambos para reparación anterior con malla en cirugía vaginal; malla de poliglactina en el primer caso y de polipropileno en el segundo. En cuanto a las complicaciones relacionadas con la malla en la colposacropexia abdominal fueron de aproximadamente 3% con malla de polipropileno en el estudio de Nygaard10.
Hasta la fecha, no hay datos de ensayos aleatorios que comparen la colposacropexia abdominal con otros procedimientos de suspensión apical asociados a la cirugía vaginal. El prolapso apical casi siempre coexiste con otros sitios de prolapso (anterior o posterior). Es controvertido si la reparación del prolapso apical es suficiente para sostener las paredes vaginales anterior y posterior, o si los procedimientos adicionales son realmente necesarios para hacer frente al prolapso anterior o posterior. Si la capa muscular vaginal es así suspendida en el ápice, muchos defectos anteriores y posteriores se resolverán, por el contrario, la corrección del prolapso anterior o posterior no repara el descenso apical.
Muchas mujeres con prolapso apical tienen incontinencia urinaria de esfuerzo, por lo que a la cirugía de prolapso se debe asociar una técnica antiincontinencia11–14.
En cuanto a la incontinencia urinaria de esfuerzo oculta, muchos autores consideran beneficioso el asociar un técnica antiincontinencia en la cirugía de prolapso. Por otro lado, existe controversia en aplicar una técnica antiincontinencia de forma profiláctica si en el examen preoperatorio no se demuestra incontinencia oculta11–14.
Otras técnicas quirúrgicas de prolapso son también la histerosacropexia y la cervicosacropexia. Si bien no existen estudios comparativos prospectivos disponibles para determinar si los resultados mejoran con la histerectomía concomitante, pequeños estudios sugieren que los resultados no son peores y los tiempos de operación son más cortos con la preservación del útero15,16. Así mismo, la preservación del útero se asoció con menor pérdida de sangre. Las recidivas y reintervenciones fueron similares en ambos grupos17.
En un estudio de cohorte retrospectivo con 168 mujeres se compararon 3 grupos (colposacropexia abdominal con malla, histerosacropexia abdominal con malla y la colposuspensión con fijación a uterosacros vía abdominal) y mostraron una tasa de recidiva 6 veces mayor de prolapso en el grupo de suspensión a uterosacros con respecto a colposacropexia abdominal con malla18.
Desde el punto de vista anatomopatológico no abundan los estudios que justifiquen por sí mismos la necesidad de extirpar el útero en el tratamiento quirúrgico de los prolapsos. En un estudio que incluía 591 piezas correspondientes a otras tantas mujeres mayores de 40 años, tratadas de prolapso, se encontraron cambios patológicos en un tercio de los casos, cambios endometriales en el 9,2%, miomas uterinos, en el 21,8%, un caso de CIN y un caso de carcinoma microinvasor de cuello uterino19. Recientemente nuestro grupo publicó 2 casos de cáncer de endometrio asintomático en una serie de 271 pacientes operadas de prolapso, lo cual representa un 0,73%20. Con posterioridad no se han producido nuevos casos.
La vía laparoscópica y robótica para el abordaje del prolapso ha ganado popularidad. Los datos de observación sugieren que, en comparación con la laparotomía, hay una menor estancia hospitalaria, menor tiempo de recuperación, menos dolor y una eficacia comparable a corto plazo, sin embargo, no existe evidencia de que esta vía sea más eficaz o más segura que la vía vaginal4,21,22. Además, no hay que olvidar un aumento de los costos asociados a la cirugía robótica. No se han realizado ensayos prospectivos, aleatorizados que comparen la sacrocolpopexia abierta vs. robótica para el prolapso de cúpula vaginal23–25.
Dentro de los procedimientos vaginales, la técnica de colpofijación a uterosacros se introdujo en la década de 1920, y se ha ido siguiendo durante más de medio siglo. Se han intentado otros puntos de fijación como el suspensión al ligamento sacroespinoso (SSLS)26. Las altas tasas de recidiva de prolapso de la pared vaginal anterior son comunes después de SSLS, por lo que se ha tratado de encontrar un sitio más anatómico para fijar la cúpula para prevenir defectos en otros compartimentos.
En EE. UU. la fijación de uterosacros a cúpula vaginal es una técnica de uso concomitante con la histerectomía vaginal, mientras que el SSLS se utilizaría en prolapsos del compartimento posterior. Ambos procedimientos se pueden utilizar tanto en las mujeres con una histerectomía previa como en el momento de la histerectomía.
En una revisión bibliográfica de estudios observacionales de colposuspensión a ligamento sacroespinoso, las tasas de curación de los síntomas relacionados con el prolapso fueron de 70 a 98% (solo 4 estudios informaron resultados subjetivos), el rango de las tasas de curación objetiva fue del 67 al 97%27. La recidiva del prolapso apical después de SSLS ha sido descrita entre el 2 al 19% de las mujeres y el prolapso de la pared vaginal anterior entre el 6 y el 29%28–31. Así pues las mujeres con grandes defectos de la pared vaginal anterior, además de descenso apical, pueden beneficiarse de un tipo adicional de reparación del prolapso dirigido a reparar la pared anterior vaginal. Un estudio que siguió a las mujeres de 2 a 15 años informó que el 16% tenía síntomas de prolapso32. La fijación del sacroespinoso a la vagina es una buena técnica; aunque el 29% de las pacientes desarrollaron la formación de cistocele, solo el 16% de las pacientes tenían síntomas.
Nuestro grupo publicó33 una serie de 15 casos de operación de Richter. El intervalo medio entre la histerectomía y el prolapso de cúpula vaginal fue de 22,4 años (rango 12-40). La edad media dd las pacientes fue de 70,4 años (rango 38-81). Antecedentes de grandes esfuerzos aparecieron en el 86,6% de los casos. Se produjeron 8 casos tras histerectomía abdominal, 6 casos tras histerectomía vaginal y, en un caso, no había constancia de la vía empleada para la histerectomía. No se produjeron recidivas.
En un metaanálisis de 10 estudios observacionales sobre la colpofijación a uterosacros se evaluó a 930 mujeres que describían un resultado anatómico exitoso como POP-Q 0 o 134. Las tasas de éxito para cada compartimento fueron: apical (98%), anterior (81%) y posterior (87%). El alivio de los síntomas de prolapso se informó en un 82 al 100% de los pacientes (este resultado solo se informó de 5 estudios). La reintervención para el prolapso sintomático se informó en un 9% de las mujeres (reportado por 4 estudios). También había algunos resultados de la mejora significativa de los síntomas intestinales.
En cuanto a la colposuspensión al músculo ileococcígeo, hay pocos datos respecto a este procedimiento, pero algunos estudios reflejan menor riesgo de recidiva de la pared vaginal anterior y de lesión del paquete vasculonervioso pudendo, pero estos beneficios siguen sin estar probados. En un estudio caso-control de 128 mujeres, con entre 1 y 2 años de seguimiento, las tasas de éxito subjetivas fueron similares para la suspensión del ligamento sacroespinoso y el músculo ilieococcígeo (91 frente a 94%), pero el éxito objetivo se produjo con una frecuencia significativamente mayor en las mujeres que se sometieron a la suspensión del ligamento sacroespinoso (53 frente a 67%)35.
Si dentro del abordaje vaginal intentamos comparar las 2 técnicas más utilizadas para profilaxis de recidivas, la fijación a uterosacros mejora potencialmente el soporte de la pared vaginal anterior en comparación con la fijación al sacroespinoso pero, por otro lado, tendría mayor riesgo potencial de lesiones ureterales.
Actualmente está en curso un estudio aleatorizado comparando la fijación del sacroespinoso vs. fijación a uterosacros36.
No hay datos de ensayos clínicos aleatorizados que comparen la colpopexia abdominal sacra con otros procedimientos vaginales de suspensión apical (suspensión de ligamentos uterosacros y del músculo iliococcígeo).
De la revisión de todos estos datos se llega a la conclusión de que resultan heterogéneos en exceso para sacar conclusiones válidas: la definición de fracaso quirúrgico no es uniforme y los periodos de seguimiento de las pacientes son muy variables. El uso de implantes biológicos o de materiales absorbibles en la reparación del compartimento posterior no mejora los resultados de la plastia vaginal posterior tradicional. En lo que se refiere al compartimento anterior, los datos tampoco son claros. El uso de material sintético no absorbible parece mejorar los resultados anatómicos, pero no está clara la mejoría sintomática de las pacientes. El sangrado y las tasas de infección son similares entre la cirugía tradicional y el empleo de implantes. Una seria complicación del uso de implantes es la erosión. La mayoría de ellas son vaginales y raramente afectan a uretra, vejiga urinaria o recto. En definitiva, los datos son inconcluyentes en cuanto al empleo de material protésico en la cirugía vaginal correctora de los prolapsos.
En conclusión, tras revisar nuestros resultados y examinar la evidencia científica al respecto con relación al tratamiento quirúrgico del prolapso, no encontramos ningún motivo para modificar la conducta clásica, es decir la histerectomía vaginal y plastias, a la que después asociamos colpofijación a ligamentos uterosacros. Continuaremos empleando bandas para corregir la IUE (TVT/TOT) y estaremos pendientes de estudios que vayan apareciendo en cuanto a la colocación de material protésico, especialmente como refuerzo de la pared vaginal anterior. Por lo que concierne al prolapso de cúpula vaginal seguiremos empleando la operación de Richter en primera instancia y reservaremos la colposacropexia abdominal para los casos en que se produzca algún fracaso de la citada intervención.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.