La preeclampsia es un síndrome que afecta el sistema cardiovascular, renal, hepático y está asociado a un incremento en la morbimortalidad materno-fetal.
ObjetivoDescribir el perfil epidemiológico de las pacientes con diagnóstico de preeclampsia que fueron tratadas en una clínica privada de Medellín, entre los años 2005 y 2010.
MetodologíaEstudio descriptivo y retrospectivo en el que se estudiaron las historias clínicas de las pacientes atendidas por preeclampsia en una clínica privada de Medellín, Colombia. Para el análisis estadístico se utilizó el programa SPSS, a las variables cuantitativas se les calculó el promedio y la desviación estándar y los valores mínimo y máximo. A las variables cualitativas se les estimó proporciones.
ResultadosSe estudiaron 707 mujeres con diagnóstico de preeclampsia. Entre las características más frecuentes se encontraron: primigravidez (50,3%), hipertensión de base (12,4%) y al ingreso cifras de tensión arterial superiores a 140/90mm Hg (50,4%). Los síntomas asociados a preeclampsia más frecuentes fueron: edema (56,2%), cefalea (47,6%) y epigastralgia severa (26,3%). Las complicaciones de las madres fueron: 10,9% síndrome de hemólisis, enzimas hepáticas elevadas y bajo recuento de plaquetas (HELLP) y la eclampsia (1,8%). El 38,7% de los fetos tuvieron bajo peso al nacer y un 1,7% fueron mortinatos.
ConclusiónLa preeclampsia se encontró más comúnmente en pacientes primigestantes. La principal complicación fue el síndrome de HELLP, siendo la eclampsia poco frecuente. Es necesario ahondar en estrategias para el diagnóstico temprano y la gestión del perfil de riesgo de cada paciente, evitando así el desarrollo de complicaciones severas y morbimortalidad materno-fetal.
Preeclampsia is a syndrome that affects the cardiovascular, renal, and hepatic systems and is associated with increased maternal and fetal morbidity and mortality.
ObjectiveTo describe the epidemiological profile of patients with a diagnosis of preeclampsia who were treated in a private clinic in Medellin between 2005 and 2010.
MethodologyWe performed a descriptive and retrospective study that reviewed the medical records of patients treated for preeclampsia. The SPSS program was used for the statistical analysis. The means, standard deviation and ranges were calculated for quantitative variables. Proportions were calculated for qualitative variables.
ResultsA total of 707 women with a diagnosis of preeclampsia were studied. Among the most frequent characteristics were first pregnancy (50.3%), a history of hypertension (12.4%), and blood pressure at admission exceeding 140/90mmHg (50.4%). The symptoms most frequently associated with preeclampsia were edema (56.2%) and headache (47.6%). Maternal complications consisted of HELLP (hemolysis, elevated liver enzymes and low platelet count) syndrome in 10.9% and eclampsia (1.8%). A total of 38.7% of the neonates had low birth weight and 1.7% were stillborn.
ConclusionPreeclampsia was most common in patients with a first pregnancy. The main complication was HELLP syndrome, and eclampsia was rare. Therefore, strategies for early diagnosis and for the management of at-risk patients should be developed, thus avoiding the development of severe complications and maternal-fetal morbidity and mortality.
La preeclampsia (PE) es el desorden hipertensivo más frecuente del embarazo en diferentes partes del mundo1. Se caracteriza por una alteración del tejido endotelial placentario con etiología desconocida que solo finaliza al concluir la gestación. Es también llamada toxemia del embarazo o hipertensión inducida del embarazo, y está asociada a niveles elevados de proteinuria2,3. Es considerada una de las principales causas de mortalidad materna. En Antioquía representa el 20% de muertes maternas y el 28% en Colombia4, siendo el accidente cerebrovascular la complicación más frecuente4,5. Clínicamente, el signo más notorio de la enfermedad es una elevación de la presión arterial6,7.
La PE puede ocurrir hasta en un 10% de los embarazos en el segundo y tercer trimestre6–8. Entre los criterios diagnósticos se incluyen: presión arterial sistólica>140mm Hg o diastólica ≥90mm Hg medida 2 veces con un intervalo mínimo de 6h no mayor a 7 días y proteinuria mayor de 300mg/24h9,10. El diagnóstico tardío pone en peligro la vida del binomio madre-feto. Debido a la gravedad de la enfermedad, el manejo recomendado es terminar la gestación4,8,11.
Materiales y métodosDiseñoEstudio descriptivo del tipo de serie de casos realizado con la totalidad de las pacientes con diagnóstico de PE de una institución de salud de carácter privado y tercer nivel de complejidad en la ciudad de Medellín (Colombia) durante el periodo 2005-2010. Se incluyeron las pacientes con diagnóstico de PE, previa validación del diagnóstico en las historias clínicas.
ProcedimientoEl estudio contó con el aval del Comité de Ética en Investigación, Escuela Ciencias de la Salud, Universidad Pontificia Bolivariana. La información fue manejada guardando estricta confidencialidad.
Para la recolección de los datos se diseñó un formulario que contenía las variables de interés, se realizó una prueba piloto, se ejecutó la validación del instrumento y la homogenización en la recolección de información, así como la estandarización de los investigadores para la captación de información clínica.
Análisis estadísticoLa base de datos y el manejo estadístico se realizó en el programa SPSS v. 17.0 (Chicago, IL) licenciado para la Universidad Pontificia Bolivariana. Para el análisis de información se estimaron proporciones para las variables cualitativas y se calcularon promedios con sus respectivas desviaciones estándar a las variables cuantitativas.
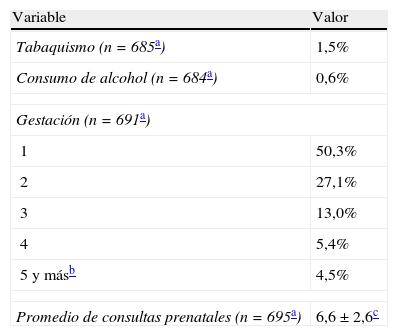
ResultadosEn este estudio se evaluaron las historias clínicas de 707 de mujeres con diagnóstico de PE. Dentro de las características generales de estas pacientes se pudo apreciar que la edad promedio fue de 28 años, el 92% vive en zona urbana y el 91,8% tiene estudios secundarios o superiores. En la tabla 1 se puede apreciar que una muy baja proporción de estas mujeres fumaba o consumía alcohol, para una de cada 2 era su primera gestación y el promedio de consultas prenatales en ese embarazo fue de 6,6 (tabla 1).
La hipertensión familiar fue el antecedente más frecuente (49,8%), seguido de la hipertensión de base (12,4%) y la diabetes gestacional (6,8%).
En cuanto a la información de ingreso, el 50,4% de las pacientes tuvo cifras de presión arterial superiores a 140/90mm Hg y un promedio de índice de masa corporal (IMC) de 29,5±5,1. En la tabla 2 se pueden observar los síntomas y signos asociados a PE en la población de estudio, siendo los más frecuentes el edema y la cefalea (56,2 y 47,6%, respectivamente) (tabla 2).
El diagnóstico se realizó en promedio a las 33,5 semanas de gestación y en 2 mujeres durante el posparto. En el momento del diagnóstico las mujeres presentaban una media de altura uterina de 37,5±5,5cm; las pacientes con alturas uterinas elevadas corresponden a embarazos gemelares y abundante tejido adiposo.
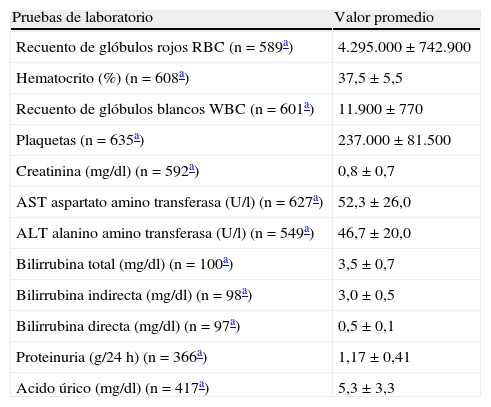
Los paraclínicos de la población de estudio son descritos en la tabla 3 y referencian la alta variabilidad de su indicación y realización dentro de las guías clínicas y protocolos de manejo (tabla 3).
Resultados de pruebas de laboratorio
| Pruebas de laboratorio | Valor promedio |
| Recuento de glóbulos rojos RBC (n=589a) | 4.295.000±742.900 |
| Hematocrito (%) (n=608a) | 37,5±5,5 |
| Recuento de glóbulos blancos WBC (n=601a) | 11.900±770 |
| Plaquetas (n=635a) | 237.000±81.500 |
| Creatinina (mg/dl) (n=592a) | 0,8±0,7 |
| AST aspartato amino transferasa (U/l) (n=627a) | 52,3±26,0 |
| ALT alanino amino transferasa (U/l) (n=549a) | 46,7±20,0 |
| Bilirrubina total (mg/dl) (n=100a) | 3,5±0,7 |
| Bilirrubina indirecta (mg/dl) (n=98a) | 3,0±0,5 |
| Bilirrubina directa (mg/dl) (n=97a) | 0,5±0,1 |
| Proteinuria (g/24h) (n=366a) | 1,17±0,41 |
| Acido úrico (mg/dl) (n=417a) | 5,3±3,3 |
Las complicaciones más frecuentes que presentaron las pacientes fueron el síndrome de HELLP (10,9%) y la eclampsia (1,8%). Ninguna paciente falleció a causa del diagnóstico de PE. El 38,7% de los neonatos presentó bajo peso al nacer, 5 embarazos fueron gemelares, y de estos 8 neonatos cursaron con bajo peso. También se presentó un caso de embarazo molar. El 1,7% de los productos del embarazo fueron mortinatos.
DiscusiónLa población de estudio tuvo una edad promedio de 28 años, similar al estudio de Shahbazian et al.5, en el que la edad promedio fue de 25,8±2,3 años. Si bien el riesgo de PE aumenta con la edad materna, en el medio continúa la presentación de gestaciones en edades medias de la vida, a razón de ello se esboza la presentación del síndrome hipertensivo en población joven.
En relación con el nivel de educación, el 91,8% de la población tenía estudios secundarios o superiores, contrario al estudio de Melo et al.12 donde solo el 45,5% había completado 11 años de educación. Las características poblacionales de las pacientes de la institución de salud del estudio permiten identificar rasgos sociodemográficos correspondientes a estratos económicos 3 y 4 predominantemente. Esta condición está relacionada con accesos mediados a la educación media y superior en una mayor proporción que en poblaciones de estratos menos favorecidos.
En este estudio el diagnóstico de PE se realizó en promedio a las 33,5 semanas de gestación, y en 2 mujeres durante el postparto, similar a lo observado en el estudio de North et al.13, donde el diagnóstico se realizó a las 36,9 semanas de gestación. Si bien el diagnóstico se establece a partir de las 20 semanas de gestación, el nivel de referenciación de la institución de salud explica la avanzada edad gestacional sobre la cual se diagnosticó el síndrome, dado que las pacientes son remitidas para la terminación del embarazo y el manejo posparto de las mismas.
En cuanto a la información de ingreso, el 50,4% de las pacientes cursaron con cifras de presión arterial superiores a 140/90mm Hg. Se sabe que la hipertensión preexistente aumenta la probabilidad de PE, comparada con las mujeres sin este antecedente14; además del incremento significativo (hasta 8 veces en la probabilidad) de morbilidad perinatal15.
Fuera de la presión arterial elevada, los signos y síntomas más frecuentemente presentados por las mujeres con PE son edema, cefalea, acúfenos, fosfenos y dolor abdominal16. Los síntomas más frecuentes presentados en el estudio fueron el edema (56,2%) y la cefalea (47,6%). Datos similares se obtuvieron en el estudio de Sánchez et al.17, en el cual los síntomas predominantes fueron el edema y la cefalea con un 85 y 73% respectivamente. El perfil sindrómico de la PE continúa guardando similitudes de presentación de acuerdo a la literatura médica mundial y a la experiencia regional.
La literatura sugiere que el riesgo de PE se incrementa directamente con el aumento del IMC18. Una revisión sistemática encontró que las maternas con un IMC>35 tienen el doble de riesgo de desarrollar PE14. El IMC del grupo de estudio tuvo un promedio de 29,5±5,1, contrario a lo reportado por Jasovic et al.19, en cuyo estudio las cifras de IMC fueron de 25,03±5,86.
El tabaquismo se comporta como un factor protector a la hora de desarrollar PE20,21. El 1,5% de las pacientes de nuestro estudio eran fumadoras activas, cifra similar a la reportada por el estudio de Jasovic et al.19, con un 2% en su población de estudio. Igualmente se sabe que la nuliparidad triplica el riesgo de PE22. En este estudio el 50,3% de las pacientes eran primigestantes, Jasovic et al.19 reportaron que el 64% de las pacientes eran primigrávidas, mientras que Kashanian et al.23 encontraron que el 47,1% de estas también lo eran.
La diabetes y la hipertensión de base han sido factores de riesgo bien identificados para el desarrollo de PE23; con un 49,8%, la hipertensión familiar fue el antecedente más frecuente en nuestro estudio, seguido por la hipertensión de base con un 12,4% y la diabetes gestacional con el 6,8%. Estas cifras guardad similitud epidemiológica con el perfil de morbimortalidad del país, en donde los trastornos cardiovasculares ocupan los primeros lugares y son blanco de las principales acciones en salud pública.
La complicación más frecuente fue el síndrome de HELLP, con un 10,9%, semejante al estudio de North et al.13 que fue del 8%, pero mucho más baja que el 35% reportado por de Gracia et al.24. Los protocolos de manejo con una estricta vigilancia y control seriado de paraclínicos permiten impactar favorablemente en la historia natural del síndorme, evitando la aparición de complicaciones serías como el compromiso hepato-renal y hematológico. Siendo la eclampsia una de las complicaciones más temidas en la PE, su presentación estuvo dentro de límites inferiores. Cerca del 1,8% de la población de estudio cursó con esta complicación en comparación con una sola mujer en el estudio de North et al.13 y 2 mujeres en el estudio de Melo et al.12.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.