Comparar la frecuencia de efectos perinatales adversos en función de 3 criterios diagnósticos de diabetes gestacional (DG).
Material y métodosEstudio prospectivo. Las gestantes se clasificaron en 3 categorías: DG según los criterios del NDDG (tratadas), criterios de Carpenter y Coustan e Hyperglycemia and Adverse Pregnancy Outcomes (no tratadas). Se comparó el riesgo de recién nacidos prematuros, macrosomías, grandes para edad gestacional y el tipo de parto entre los grupos.
ResultadosLas gestantes con DG presentan mayor frecuencia de resultados perinatales adversos. Las gestantes con criterios Hyperglycemia and Adverse Pregnancy Outcomes no se diferencian significativamente de la población no diabética, mientras que aquellas con criterios de Carpenter y Coustan muestran mayor riesgo de macrosomías y grandes para edad gestacional; OR de 7,14 (1,76-29,96) y 5,84 (1,75-19,52) respectivamente. Sin embargo, no se encuentran diferencias en otras variables obstétricas como la prematuridad o el tipo de parto.
To compare the frequency of adverse perinatal effects according to 3 diagnostic criteria for gestational diabetes (GD).
Material and methodsWe conducted a prospective study in which pregnant women were categorized according to the following criteria: NDDG (treated), Carpenter-Coustan and Hyperglycemia and Adverse Pregnancy Outcomes (untreated). We compared the risk of preterm infants, fetal macrosomia, large for gestational age infants and type of delivery among the study groups.
ResultsWomen with GD showed a higher frequency of adverse perinatal outcomes. Women with Hyperglycemia and Adverse Pregnancy Outcomes criteria showed no significant difference with non-diabetics. Women with Carpenter-Coustan criteria showed an increased frequency of fetal macrosomia and large for gestational age infants, OR 7.14 (1.76-29.96) and 5.84 (1.75-19.52), respectively. There were no differences among the study groups in other obstetric variables such as prematurity or type of delivery.
La diabetes gestacional (DG) es la complicación metabólica más frecuente durante la gestación1. Existen pruebas de que la DG no tratada se asocia a mayor riesgo de complicaciones tanto para la madre como para su hijo, y que un buen control metabólico durante la gestación reduce la frecuencia de estas2–4.
No existe acuerdo universal en cuanto a qué criterios diagnósticos de DG utilizar. Los criterios del National Diabetes Data Group (NDDG)6 utilizados en España fueron establecidos en 1979 a partir de los trabajos de O'Sullivan y Mahan5 y pretendían identificar a las gestantes en riesgo de desarrollar diabetes tipo 2 en etapas posteriores de su vida.
Tras el estudio Toronto Tri-Hospital Gestational Diabetes Project7, se observó que las gestantes que cumplían los criterios propuestos por Carpenter y Coustan (CC)8, más sensibles que los del NDDG, y que no eran tratadas presentaban peores resultados perinatales. Tras esto la American Diabetes Association (ADA), en el año 2000, recomendó adoptar dichos criterios9, cuya implantación supuso un aumento en la prevalencia de la DG en un 50% en la población norteamericana, reduciendo las complicaciones obstétricas asociadas a la hiperglucemia leve10.
En España, el estudio Intol11 se desarrolló de forma similar al anterior con el objetivo de evaluar el impacto potencial que podría tener la adopción de los criterios de la ADA sobre la incidencia de DG y la morbilidad en nuestra población, observándose un incremento relativo de DG del 31,8%, sin que el riesgo de cesárea o macrosomía fuera significativamente distinto. Así pues, la recomendación del Grupo Español de Diabetes y Embarazo, que realizó este estudio, fue la de mantener los criterios del NDDG12.
En el año 2008, el International Association of Diabetes and Pregnancy Study Group (IADPSG) publicó el resultado del estudio Hyperglycemia and Adverse Pregnancy Outcomes (HAPO)13,14, cuyo objetivo fue clarificar el riesgo de resultados perinatales adversos asociados con varios grados de intolerancia a la glucosa materna menos severa. Se observó que la glucemia materna basal y tras una sobrecarga oral de glucosa tenía una asociación continua con la morbilidad neonatal, por lo que tras dicho estudio se propuso una vez más cambiar los criterios diagnósticos de DG.
La existencia de diferentes criterios para el diagnóstico de DG hace necesaria su evaluación en población española para poder afirmar con más seguridad si un cambio en los mismos produciría una mejora en los resultados perinatales, sin que esto suponga un incremento excesivo de la medicalización y del gasto sanitario. El objetivo del presente estudio es comparar la frecuencia de efectos perinatales adversos en función de los 3 criterios diagnósticos de DG, considerando que solo las pacientes que se clasificaron en el grupo de criterios del NDDG recibieron tratamiento.
Material y métodosSe realizó un estudio de cohortes prospectivo en el que el nivel de exposición vino definido por el diagnóstico de DG. Se siguió a un total de 1.476 pacientes con residencia habitual en el área de referencia del Hospital Universitario Virgen de las Nieves de Granada. Hospital de tercer nivel que cubre una población de 300.000 habitantes aproximadamente correspondientes al área norte de la provincia de Granada, como hospital maternal atiende unos 4.000 partos anualmente. Este estudio se realizó de acuerdo a las guías fijadas en la declaración de Helsinki. El proyecto fue aprobado por el Comité de Ética e Investigación de la Universidad de Granada y el Comité de Ética del Hospital Virgen de las Nieves. Todas las mujeres aceptaron y firmaron su consentimiento para participar en el estudio.
Los criterios de selección fueron gestación simple, nacionalidad española, edad igual o superior a 18 años, ausencia de embarazo complicado que les obligara a mantener reposo y ausencia de enfermedad metabólica crónica o aguda que les limitara su actividad física diaria.
La cohorte de mujeres con DG según los criterios diagnósticos del NDDG se identificó a partir del servicio de análisis clínicos del hospital y fueron invitadas a participar en el estudio coincidiendo con su primera visita en la consulta de diabetes, previa a la cual se realizó la entrevista.
La cohorte de mujeres sin DG se seleccionó mediante muestreo sistemático, una mujer de cada 5, a partir de la hoja de cita en la consulta de ecografía de la semana 20 protocolizada en el Proceso Asistencial Embarazo, Parto y Puerperio de la Junta de Andalucía.
Tras acceder a participar, cada mujer fue entrevistada y se utilizó un cuestionario estructurado para recoger la información. La recogida de información fue realizada por 2 entrevistadores previamente entrenados. Se llevó a cabo un estudio piloto con 50 mujeres durante un periodo de 2 meses que permitió el entrenamiento de los entrevistadores y controlar la consistencia de la información obtenida.
En Andalucía se siguen los criterios del NDDG y el cribado de la DG es universal, disponiendo de la información relativa al test de O'Sullivan y a la sobrecarga oral de glucosa con 100g, en caso de que esta fuese necesaria, de todas las pacientes del estudio. Para la sobrecarga con 100g se dispone de la glucemia basal, unah, 2 y 3h después de la sobrecarga.
A partir de la información recogida, las mujeres fueron reclasificadas en 4 grupos, de tal forma que algunas embarazadas de la cohorte de mujeres sin DG fueron clasificadas utilizando criterios diagnósticos de DG diferentes. Según se expone en la tabla 1, un primer grupo lo constituyen las pacientes con DG, según los criterios del NDDG vigentes en Andalucía; otro está formado por aquellas que cumplieron los criterios de la ADA (criterios CC); otro con los criterios propuestos por la IADPSG (basados en el estudio HAPO); y un último grupo de gestantes sin DG para ningún criterio.
Criterios diagnósticos de diabetes gestacional. Puntos de corte tras curva de sobrecarga oral de glucosa
| Sobrecarga | Valores alterados | 0h Glucemia (mg/dl) | 1h Glucemia (mg/dl) | 2h Glucemia (mg/dl) | 3h Glucemia (mg/dl) | |
|---|---|---|---|---|---|---|
| NDDG | 100g | ≥2 | 105 | 190 | 165 | 145 |
| CC | 100g | ≥2 | 95 | 180 | 155 | 140 |
| HAPO | 75g | ≥1 | 92 | 180 | 153 | - |
CC: Carpenter y Coustan; HAPO: basados en el estudio Hyperglycemia and Adverse Pregnancy Outcomes; NDDG: National Diabetes Data Group.
Solo recibieron tratamiento las clasificadas según los criterios del NDDG, las gestantes de los otros 2 grupos no fueron informadas ni diagnosticadas como DG según las recomendaciones actuales, y por tanto, tuvieron los cuidados habituales del resto de las gestantes normales.
Las variables que miden los resultados obstétricos, incluidas en el estudio, fueron posteriormente recogidas del libro de partos del Hospital Universitario Virgen de las Nieves de Granada. El peso fetal permitió la conformación de las 2 variables resultado principales: macrosomía (peso del recién nacido de más de 4.000g) y recién nacido grande para la edad gestacional (GEG), aquellos que en relación con su sexo y edad gestacional presentaron un peso superior al percentil 90 para las curvas españolas15. Otras variables analizadas fueron la prematuridad, dicotomizada en recién nacido prematuro (si este había nacido antes de la semana 37 de gestación) o a término (si el nacimiento se producía en la semana 37 o después), y el tipo de parto, pudiendo ser este espontáneo, instrumental o por cesárea. Dentro de la categoría parto instrumental se incluyó todos los partos que finalizaron por fórceps, ventosa o espátulas.
Se hizo un análisis descriptivo de cada variable. Las variables cualitativas se expresaron en porcentajes y para las cuantitativas se calculó su media y desviación estándar. Las diferencias entre cada uno de los 3 grupo de gestantes con DG y el grupo de no diabéticas se evaluaron mediante la prueba de la χ2 para variables cualitativas y la t de Student para las cuantitativas.
Mediante un modelo de regresión logística se identificaron los factores asociados a resultados perinatales adversos. La selección de variables en el modelo se hizo en función de criterios estadísticos y epidemiológicos. Se calcularon las odds ratios crudas y ajustadas con sus correspondientes intervalos de confianza al 95%.
Para el análisis de los datos se utilizó el programa estadístico Stata 15.0 (SPSS Inc., Chicago, IL, EE. UU.).
ResultadosLa muestra estudiada la formaron 1.476 embarazadas con gestación simple. De dicho grupo, 291 pacientes fueron clasificadas como DG según los criterios del NDDG. De las 1.185 restantes consideradas inicialmente como no diabéticas, 36 se reclasificaron en el grupo de DG según los criterios HAPO y 14 según los criterios de CC, quedando así 4 grupos de comparación que fueron la base del estudio.
En la tabla 2 se comparan las variables antropométricas y los antecedentes maternos de cada grupo de diagnóstico con el grupo de mujeres sin DG. Se observa que las mujeres con DG, independientemente del criterio de diagnóstico utilizado, se caracterizan por ser de más edad, más peso y más IMC. Hay una asociación estadísticamente significativa entre tener familiares de primer grado con diabetes mellitus y el diagnóstico de DG en los 3 grupos, aunque la prevalencia en el grupo de los criterios HAPO es menor. En la variable antecedente de DG en embarazos previos el gradiente dosis-respuesta es claro, siendo la prevalencia mayor cuanto mayores son los valores de glucemia.
Distribución y características de las gestantes estudiadas según los criterios de diagnóstico de diabetes gestacional
| Total | Gestantes sin DG | Gestantes con DG según criterios HAPO | Gestantes con DG según criterios Carpenter-Coustan | Gestantes con DG según criterios NDDG |
|---|---|---|---|---|
| n=1.135 | n=36 | n=14 | n=291 | |
| Edad en años, media (DE) | 29,7 (5,1) | 31,6 (5,2)* | 30,8 (3,9) | 33,5 (5,5)** |
| Peso en kilogramos, media (DE) | 63,8 (12) | 69,5 (15)** | 73,6 (18,1)* | 71,1 (17)** |
| Índice de masa corporal, media (DE) | 24,1 (4,4) | 26,2 (5,7)** | 27,5 (5,9)* | 27,6 (6,2)** |
| Con antecedentes de diabetes en familiares de primer grado, n (%) | 278 (24,5) | 14 (38,9) | 7 (50) | 135 (46,4)** |
| Con antecedentes de DG en embarazos previos, n (%) | 19 (1,7) | 2 (5,6) | 2 (14,3) | 58 (19,6)** |
DE: desviación estándar; DG: diabetes gestacional; HAPO: basados en el estudio Hyperglycemia and Adverse Pregnancy Outcomes; n (%): número (porcentaje); NDDG: National Diabetes Data Group.
La frecuencia de prematuridad, macrosomía y GEG, así como el tipo de parto se presentan en la tabla 3. La frecuencia de prematuridad es muy semejante en mujeres con DG con independencia de los criterios que se utilicen y muy superior a la frecuencia de la población general. La frecuencia de recién nacidos GEG y con macrosomías también aumenta en los 3 grupos de diagnóstico con respecto a las gestantes no diabéticas. En cuanto al tipo de parto, se observa que las pacientes con DG según criterios del NDDG y criterios de CC presentan una frecuencia muy superior, tanto de cesáreas como de partos instrumentales, respecto a los otros 2 grupos, siendo el grupo de pacientes con DG según CC las que más partos instrumentales presenta (28,6% en diabéticas según CC; 19,9% para los criterios NDDG; 19,4% para HAPO; y 17% en mujeres sin DG).
Gestantes con recién nacidos pretérmino, macrosómicos, grandes para la edad gestacional y tipo de parto según los criterios diagnósticos de DG
| Total | Gestantes sin DG | Gestantes con DG según criterios HAPO | Gestantes con DG según criterios Carpenter-Coustan | Gestantes con DG según criterios NDDG |
|---|---|---|---|---|
| n=1.135 | n=36 | n=14 | n=291 | |
| Prematuridad | ||||
| Pretérmino | 60 (5,3) | 3 (8,3) | 1 (7,1) | 26 (8,9) |
| A término | 979 (86,2) | 28 (77,8) | 11 (78,6) | 251 (86,3) |
| Sin datos | 96 (8,5) | 5 (13,9) | 2 (14,3) | 14 (4,8) |
| Macrosomía | ||||
| >4.000g | 39 (3,4) | 3 (8,3) | 3 (21,4) | 20 (6,9) |
| <4.000g | 1001 (88,2) | 28 (77,8) | 9 (64,3) | 255 (87,6) |
| Sin datos | 95 (8,4) | 5 (13,9) | 2 (14,3) | 16 (5,5) |
| GEG | ||||
| >percentil 90 | 101 (8,9) | 6 (16,7) | 5 (35,7) | 52 (17,9) |
| <percentil 90 | 943 (83,1) | 25 (69,4) | 7 (50,0) | 226 (77,6) |
| Sin datos | 91 (8,0) | 5 (13,9) | 2 (14,3) | 13 (4,5) |
| Tipo de parto | ||||
| Espontáneo | 675 (59,5) | 19 (52,8) | 5 (35,7) | 147 (50,5) |
| Instrumental | 193 (17) | 7 (19,4) | 4 (28,6) | 58 (19,9) |
| Cesárea | 161 (14,2) | 5 (13,9) | 3 (21,4) | 73 (25,1) |
| Sin datos | 106 (9,3) | 5 (13,9) | 2 (14,3) | 13(4,5) |
DG: diabetes gestacional; GEG: grande para la edad gestacional; HAPO: basados en el estudio Hyperglycemia and Adverse Pregnancy Outcomes; NDDG: National Diabetes Data Group.
Los datos se presentan como n (%).
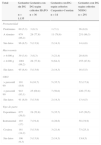
Cuando se lleva a cabo el análisis multivariante (tabla 4) y se ajusta por posibles factores de confusión, se observa que el riesgo de tener un recién nacido GEG es máximo en mujeres que cumplen criterios de CC (OR 5,84 [1,75-19,52]) frente a las mujeres diagnosticadas de DG según los criterios NDDG (OR 1,56 [1,04-2,33]). Igual ocurre para la macrosomía. Para mujeres que cumplen los criterios vigentes del NDDG se observa un mayor riesgo de cesárea a diferencia del resto de los grupos.
Resultados perinatales adversos en mujeres con diabetes gestacional según los 3 criterios diagnósticos, respecto a las no diabéticas. Análisis mediante regresión logística. Odds ratios crudas y ajustadas
| HAPO | CC | NDDG | ||||
|---|---|---|---|---|---|---|
| ORc (IC 95%) | ORa (IC 95%) | ORc (IC 95%) | ORa (IC 95%) | ORc (IC 95%) | ORa (IC 95%) | |
| Prematuridad | 1,75 (0,52-5,91) | 1,99 (0,58-6,79) | 1,48 (0,19-11,68) | 1,68 (0,21-13,33) | 1,69 (1,05-2,73) | 2,14 (1,26-3,63) |
| Macrosomía | 2,75 (0,80-9,43) | 2,05 (0,58-7,20) | 8,56 (2,23-32,85) | 7,14 (1,76-29,96) | 2,01 (1,15-,51) | 1,25 (0,68-2,31) |
| GEG | 2,24 (0,90-5,59) | 1,8 (0,71-4,59) | 6,67 (2,08-21,40) | 5,84 (1,75-19,52) | 2,15 (1,49-3,09) | 1,56 (1,04-2,33) |
| Tipo de parto | ||||||
| Instrumental | 1,29 (0,53-3,11) | 1,36 (0,56-3,29) | 2,80 (0,74-10,5) | 3,01 (0,80-11,38) | 1,40 (0,98-1,95) | 1,49 (1,03-2,16) |
| Cesárea | 1,10 (0,41-3,00) | 0,94 (0,34-2,57) | 2,52 (0,60-10,63) | 2,17 (0,51-9,30) | 2,08 (1,50-2,89) | 1,57 (1,10-2,26) |
CC: Carpenter y Coustan; GEG: grande para la edad gestacional; HAPO: basados en el estudio Hyperglycemia and Adverse Pregnancy Outcomes; IC: intervalo de confianza; NDDG: National Diabetes Data Group; ORa: odds ratio ajustada por edad y peso materno; ORc: odds ratio cruda.
Los hallazgos muestran que la adopción de los nuevos criterios diagnósticos de diabetes de CC8 y HAPO13,14 caracterizados por su mayor sensibilidad supondrían un aumento en la frecuencia de DG. Este aumento se traduciría en un incremento de los cuidados prenatales y del gasto sanitario que solo estaría justificado si se obtuviese un beneficio en la prevención de las complicaciones tanto maternas como fetales en mujeres no diagnosticadas con los criterios actuales.
Así pues, y siguiendo esta idea, el presente trabajo analiza la frecuencia de efectos perinatales adversos en nuestra población en función de los diferentes criterios diagnósticos considerados. Las gestantes que reciben tratamiento en nuestro medio son exclusivamente aquellas diagnosticadas según los criterios del NDDG. Las mujeres que cumplen criterios de CC y de HAPO, pero no de NDDG, solo recibieron los cuidados habituales de las gestantes no diabéticas.
En nuestra población se observa que las gestantes con DG, independientemente de los criterios, se caracterizan por ser de más edad, más peso y por presentar una frecuencia superior de resultados perinatales adversos. Parece que los valores de glucemia se comportan como un continuo en relación con dichos resultados perinatales, encontrando peores resultados conforme las cifras de glucemia aumentan, como publicó el IADPSG13,14.
Los resultados perinatales de las mujeres con criterios CC son peores, encontrando una frecuencia muy superior de macrosomías y GEG que en el resto de los criterios. Es probable que la alta frecuencia de recién nacidos con macrosomías y GEG en dichas gestantes sea debida a la ausencia de tratamiento en dicho grupo, siendo sus glucemias sin embargo solo algo menores a las gestantes diabéticas según los criterios del NDDG, tal y como describe el estudio canadiense7.
Comparando este trabajo con el estudio multicéntrico español (Intol)11, se observa que en nuestra población los resultados perinatales, en el grupo de las diagnosticadas con los criterios de CC, son peores; tanto el porcentaje de macrosomías (21,4%) como el de GEG (35,7%) son sustancialmente mayores en nuestra población que en dicho estudio (8 y 20,5% respectivamente). Asimismo, y a diferencia de este, la asociación entre macrosomía, recién nacidos GEG y criterios CC permanece significativa en nuestra población.
Si se analizan otros resultados como el tipo de parto o la prematuridad se observa que la asociación entre estas variables desaparece tanto en los criterios HAPO como en los de CC, permaneciendo en las gestantes con DG según los criterios vigentes, de igual modo que sucede en el estudio Intol7. Así pues, las pacientes con DG según los criterios diagnósticos del NDDG presentan peores resultados en su parto que las que se diagnosticarían como diabéticas por el resto de los criterios. También puede contribuir a la explicación de los resultados del parto el conocimiento por parte del obstetra de la condición de diabética de la gestante, condicionando a finalizar el parto más precozmente mediante cesárea o parto instrumentado.
Se debe destacar la importancia del sobrepeso y la obesidad materna en los resultados perinatales, puesto que las pacientes con un IMC igual o superior a 30 presentan un riesgo significativamente superior de tener recién nacidos GEG, con macrosomías y de finalizar su parto mediante cesárea. Parece entonces que, en la población española, el IMC materno desempeña un papel fundamental con relación a los resultados perinatales y es un factor de riesgo independiente para los resultados relacionados con la DG, como se ha publicado en otros estudios españoles16,17. Ahora bien, nuestros resultados están ajustados por peso de la mujer y, por tanto, el efecto que estamos observando podría atribuirse a las alteraciones del metabolismo hidrocarbonado con independencia del peso de esta. Esto no quiere decir que la diabetes sea más importante que el peso materno. Está claro que por frecuencia de exposición, entre el 27 y el 35% de las mujeres en edad fértil presentan problemas de sobrepeso y obesidad en España según la ENS de 2006, y riesgos asociados; el peso de la mujer por sí solo es un factor a considerar tal y como se recoge en el estudio del grupo Intol11.
La principal limitación de este estudio es el reducido tamaño de muestra que presentan las categorías de diabéticas según los criterios diagnósticos de CC y HAPO, lo cual implica una falta de precisión en las estimaciones de los parámetros con intervalos de confianza muy amplios (odds ratios en este caso). Sin embargo, a pesar de la escasez de pacientes, los resultados expresados a través de la odds ratio ajustada muestran que el riesgo de resultados adversos para el feto en las mujeres que cumplen los criterios de CC es mayor que en las no diabéticas, por lo que este hecho debe suponer con cierta seguridad una significación clínica importante.
La falta de datos de la tabla 3, relativos a resultados perinatales, puede suponer un sesgo de mala clasificación que suponemos no diferencial por lo que el valor de la odds ratio se infraestima; si bien no descartamos este sesgo, creemos que será de escasa magnitud dado que la frecuencia relativa de dichas variables es equiparable a las encontradas en la bibliografía16,18,19.
Como han expuesto Corcoy et al.20–23 en un artículo publicado en varias revistas simultáneamente nos encontramos ante la disyuntiva de aceptar los criterios diagnósticos basados en el estudio HAPO13, calculados específicamente para predecir los resultados perinatales, o continuar con los criterios vigentes del NDDG. A tenor de los datos que aporta este trabajo en nuestro medio, parece que la adopción de los criterios diagnósticos HAPO en la población española no supondría una reducción importante en cuanto a efectos perinatales adversos se refiere. Sin embargo y a diferencia de lo concluido en el estudio Intol, la adopción de los criterios diagnósticos de CC si podría suponer una reducción en la frecuencia de recién nacidos con macrosomías y GEG, y por tanto una mejora en los resultados neonatales. La falta de potencia de nuestro estudio y su carácter local, solo se ha realizado en un hospital, no nos permite recomendar por el momento un cambio en los criterios diagnósticos vigentes de DG. Sin embargo, creemos que su análisis debería plantearse en estudios futuros que superen nuestras limitaciones y que ayuden a tomar una decisión definitiva sobre una posible modificación.
Las gestantes con valores borderline de glucemia no diagnosticadas como diabéticas por los criterios actuales del NDDG presentan un mayor riesgo de resultados perinatales adversos clásicamente asociados con la DG. Para algunos de estos resultados, macrosomía o GEG, el riesgo observado es incluso mayor que el que presentan mujeres diagnosticadas y tratadas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.