Los quistes ováricos son los tumores abdominales más frecuentemente diagnosticados en los fetos femeninos, con una incidencia estimada de 1 en 1.000-2.600 embarazos. La probabilidad de malignidad es extremadamente baja y la asociación a malformaciones resulta excepcional.
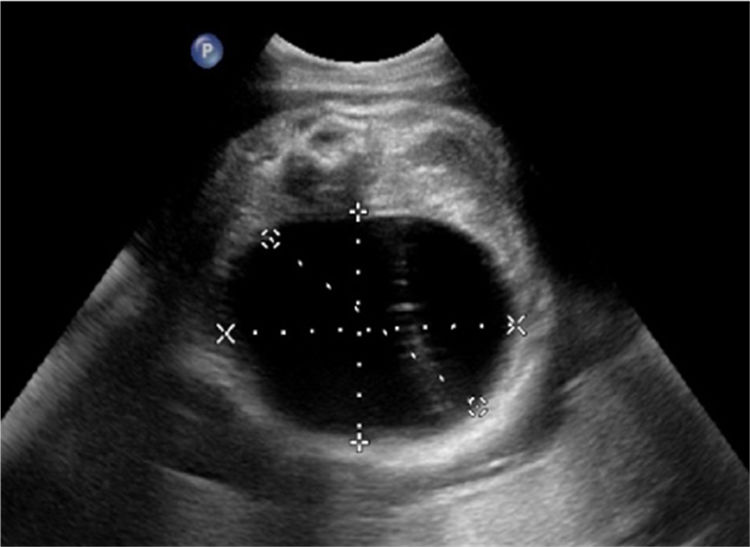
Se presenta un quiste ovárico en el diagnóstico ultrasonográfico prenatal, se observa por ecografía bidimensional en la región pélvica fetal una imagen anecoica con diámetro de 89mm y volumen de 242cc. El beneficio más importante es realizar un buen diagnóstico diferencial para así establecer un buen manejo del caso.
Ovarian cysts are the most frequently diagnosed abdominal tumours in the female foetus, with an estimated incidence of 1 in 1,000-2,600 pregnancies. The probability of malignancy is extremely low and the association with malformations is exceptional.
A case is presented of an ovarian cyst in the prenatal ultrasound diagnosis, with an anechoic image of 89mm diameter and 242cc of volume being observed in the fetal pelvic region with the two-dimensional ultrasound. The most important benefit is to make an optimal differential diagnosis in order to establish the treatment of the case.
La primera descripción de un quiste ovárico fetal fue realizada en 1975 por Valenti, tras detectar una masa radiolúcida de 9cm en una radiografía contrastada1.
Los quistes ováricos son los tumores abdominales más frecuentemente diagnosticados en los fetos femeninos, con una incidencia estimada de 1 en 1.000 a 2.600 embarazos. Son diagnosticados con más frecuencia en el tercer tirmestre. En la vida prenatal el diagnóstico se basa en la presencia ecográfica de 4 criterios: sexo femenino, estructura quística, formación unilocular econegativa sin papilas ni tabiques, tracto urinario y tracto gastrointestinal de apariencia normal2–4.
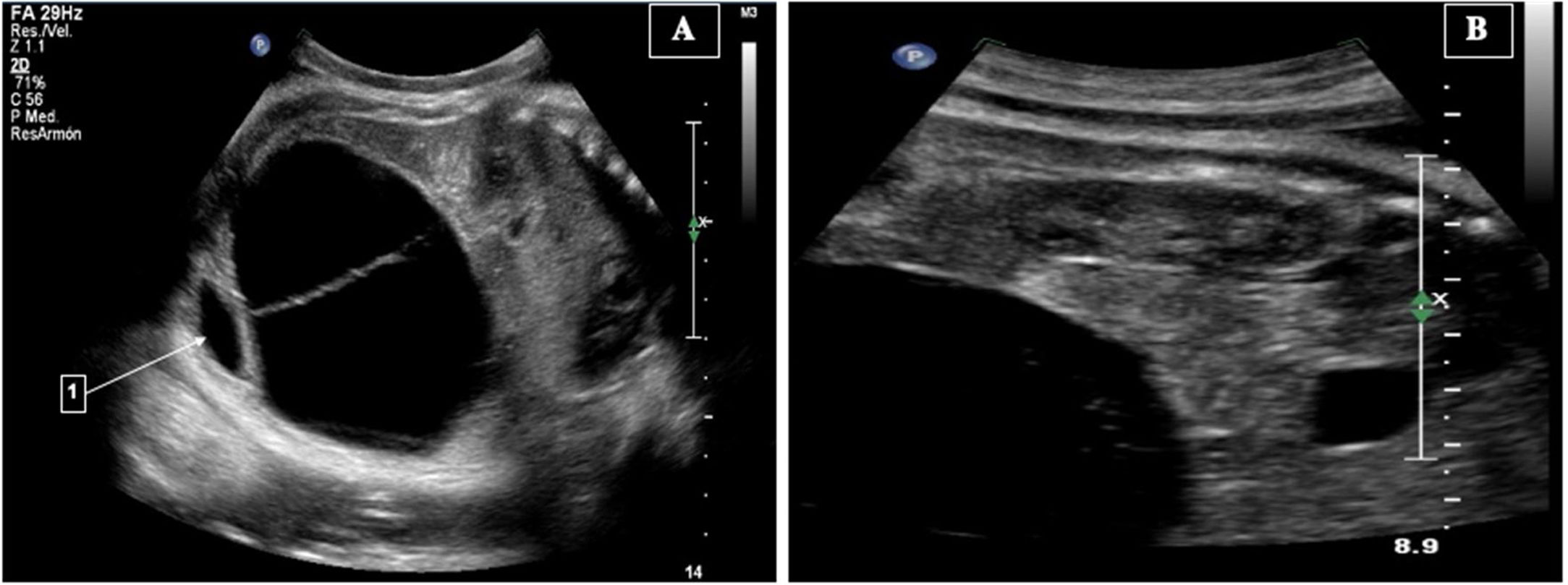
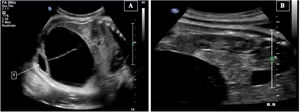
Caso clínicoMujer de 38 años, multigesta, iterativa, rh negativo no isoinmunizada, sin antecedentes de interés y con un adecuado control prenatal, de riesgo bajo para cromosomopatía en el cribado del primer trimestre (11-13,6 semana), sin riesgo por marcadores de cromosomopatía en el segundo trimestre y embarazo con evolución normal. En la ultrasonografía de la semana 36 se reporta un feto único femenino de 3.025g, índice de líquido amniótico de 18,3cm, en la región pélvica una imagen anecoica de bordes limitados de 65×89×79mm y volumen de 242cc, sugestiva de quiste de ovario (fig. 1), sin presentar malformaciones en el aparato urinario o intestinales (fig. 2). Se optó por el manejo perinatal conservador por la complejidad de la masa quística. Se programó cesárea electiva a las 39 semanas, obteniendo un recién nacido vivo, mujer, peso de 2.880g, talla 47,5cm, perímetro abdominal 34,5cm, Apgar 8/9.
Al nacimiento fue valorada por el servicio de cirugía pediátrica, determinando que por dimensiones del tumor era candidata a tratamiento quirúrgico, marcadores tumorales: antígeno carcinoembrionario 2,7ng/ml (<5ng/ml), CA 125 11,4U/ml (<35U/ml), CA 19-9 24,1 UI/ml (<37 U/ml).
Se realizó marsupialización del quiste ovárico derecho al segundo día de vida extrauterina, obteniéndose 210ml de líquido color amarillo, de aspecto transparente, sedimento nulo, en citoquímico con recuento de células 2mm3, proteínas totales 3,8mg/dl, LDH 179g/dl, pH8, hemoglobina positivo, tinción gram negativo, no se observaron hifas ni levaduras. En el estudio histopatológico se identificó como líquido con proteínas. La paciente fue dada de alta 7 días después de la cirugía, sin complicaciones. Actualmente, a 8 meses de su nacimiento, se encuentra sin recurrencia de quistes ováricos.
DiscusiónLos quistes ováricos fetales son tumores casi siempre benignos y funcionales, raramente asociados a malignidad y anomalías genéticas, por lo que no está indicado realizar pruebas invasivas2. La etiología no está claramente establecida, ya que existen posibles factores de riesgo asociados como embarazos complicados por diabetes materna, preeclampsia o isoinmunización Rhesus2.
Se postula que estos son secundarios a una respuesta del ovario fetal a niveles elevados de estradiol, gonadotropina coriónica humana y gonadotropina hipofisiaria producidos por la placenta y el feto durante el embarazo, hiperestimulando el epitelio folicular produciendo el crecimiento de folículos que dan origen a las diferentes lesiones funcionales del ovario.
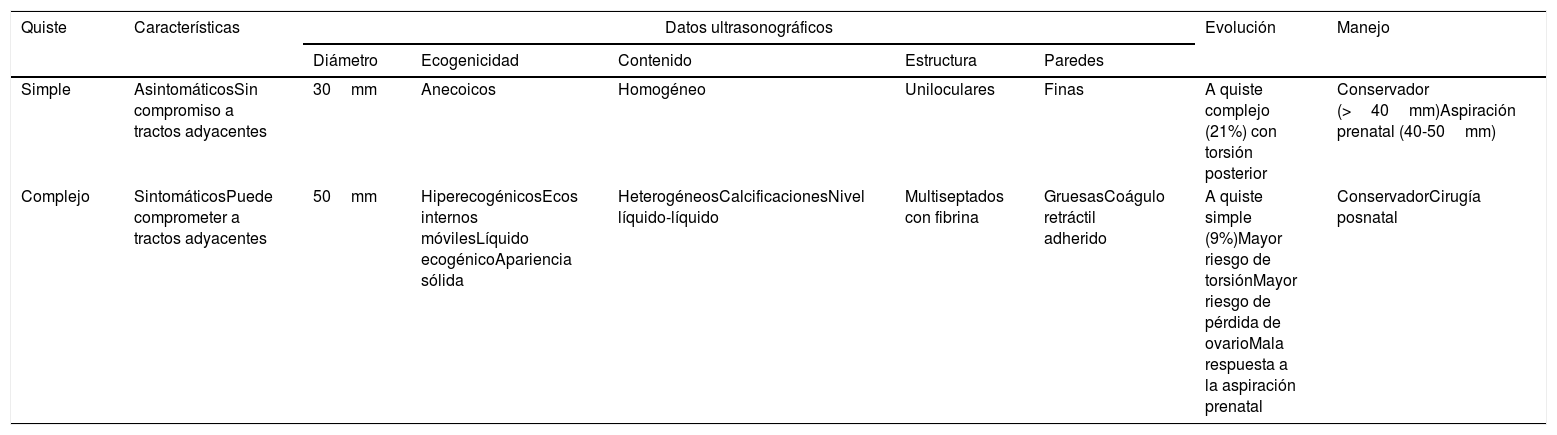
El diagnóstico más temprano reportado fue a las 19 semanas. Estos quistes son diagnosticados más frecuentemente en el tercer trimestre, con una media de 32 semanas. De acuerdo con su morfología se catalogan en fisiológicos o patológicos; los quistes simples de 20mm o menos son considerados fisiológicos y los quistes complejos y mayores a 20mm son considerados patológicos. La importancia de una apariencia compleja o simple para el quiste ha sido objeto de debate. Los estudios de cohorte retrospectivos sugieren que la pérdida del ovario es más común en los quistes complejos (tabla 13–6)5,7.
Comparación de subtipos morfológicos de quiste ovárico «simple y complejo». Tractos adyacentes: tracto urinario y tracto gastrointestinal
| Quiste | Características | Datos ultrasonográficos | Evolución | Manejo | ||||
|---|---|---|---|---|---|---|---|---|
| Diámetro | Ecogenicidad | Contenido | Estructura | Paredes | ||||
| Simple | AsintomáticosSin compromiso a tractos adyacentes | 30mm | Anecoicos | Homogéneo | Uniloculares | Finas | A quiste complejo (21%) con torsión posterior | Conservador (>40mm)Aspiración prenatal (40-50mm) |
| Complejo | SintomáticosPuede comprometer a tractos adyacentes | 50mm | HiperecogénicosEcos internos móvilesLíquido ecogénicoApariencia sólida | HeterogéneosCalcificacionesNivel líquido-líquido | Multiseptados con fibrina | GruesasCoágulo retráctil adherido | A quiste simple (9%)Mayor riesgo de torsiónMayor riesgo de pérdida de ovarioMala respuesta a la aspiración prenatal | ConservadorCirugía posnatal |
Cerca del 20% de los quistes simples experimentan cambios del patrón ultrasonográfico convirtiéndose en complejos al final de la gestación, sobre todo en los mayores de 40mm.
Mediante ultrasonido se observa una imagen econegativa en el hemiabdomen inferior, separada de asas intestinales y de riñón, unilocular sin excrecencias ni tabiques en su interior, característica de origen ovárico. La aplicación de Doppler color o power Doppler revela la presencia de escasos vasos sanguíneos en su pared, lo que ayuda a diferenciarlo de la vejiga fetal, que se observa rodeada de las arterias umbilicales, siendo infrecuente las presentaciones quísticas bilaterales5,8.
El manejo óptimo del quiste fetal de ovario es poco claro al tener una evolución variable, dependiendo del tamaño y su complejidad. El tratamiento va desde el manejo conservador hasta la aspiración intrauterina y la cirugía neonatal (tabla 13-6)4.
Solo el 10% de los quistes se resuelven espontáneamente antes del nacimiento, de los cuales hasta un 26% de los que miden menos de 30mm y un 3% en los mayores de 40mm. Después del nacimiento, una vez que el ovario no recibe el influjo de las hormonas maternas ni placentarias, la tasa de resolución espontánea en los quistes menores de 30mm es de hasta el 87%, en contraste con los mayores de 60mm, con tasas reportadas de hasta el 21%3,5,9.
Se recomienda la aspiración prenatal de quistes grandes (40-60mm) bajo guía ecográfica para la eliminación de los mismos y la reducción del riesgo de complicaciones expuestas previamente, además de evitar procedimientos más invasivos como la cirugía neonatal; sin embargo, esta técnica es cuestionable debido a que la incidencia de recurrencia es de hasta un 38%, e inclusive con incremento de tamaño y modificación en su estructura4,10. Las complicaciones por un diagnóstico erróneo alcanzan una tasa de falsos positivos de hasta el 10%10.
Las complicaciones potenciales del quiste ovárico fetal incluyen: torsión con pérdida del ovario hasta en un 40% en quistes mayores de 60mm, prevalencia de 21% (6% en quiste simple y 45% en el complejo); rotura, ascitis por trasudación, hemorragia en el 7%, sobre todo en quistes complejos, y compresión de vísceras anexas4,5.
El tratamiento quirúrgico posnatal es reservado para la persistencia de imágenes ecográficas, con algún signo de complicación (torsión y hemorragia) o modificaciones estructurales4.
Es importante mencionar que la mayoría de los fetos pueden nacer por vía vaginal. El nacimiento por cesárea puede ser la vía de nacimiento de elección en fetos con quistes grandes por el riesgo de distocia, quistes torcidos o por indicación materna. No hay mayor riesgo de recurrencia en embarazos posteriores5,9.
Es crucial para el pronóstico del embarazo establecer un diagnóstico diferencial en relación con el hallazgo de masa intraabdominal, hidrometrocolpos, lesiones genitourinarias (como megavejiga, quistes del uraco, colédoco, suprarrenales, mesentéricos y epiploicos) y en causas misceláneas, como teratomas presacros quísticos y sacrococcígeos, meningoceles anteriores, neuroblastoma y linfangioma abdominal fetal9.
El quiste de ovario es un hallazgo ultrasonográfico infrecuente y se debe descartar todo diagnóstico diferencial antes de abordarlo; el beneficio más importante es determinar si es candidato a procedimiento prenatal invasivo para disminuir el riesgo de complicaciones o manejo conservador, con o sin intervención posnatal, de acuerdo a las dimensiones y complejidad del quiste. La cirugía posnatal en nuestro caso brindó buenos resultados y se reportan tasas bajas de recidiva en la literatura internacional. Se sugieren futuros estudios prospectivos, ya que hasta la fecha no hay consenso estructurado sobre el manejo terapéutico.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónSe utilizaron recursos propios de la institución pública.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.