Describir las características clínicas, las razones del inicio de la terapia y los efectos del tratamiento en la fase inicial de disponibilidad de evolocumab en las unidades de lípidos/medicina interna de España.
MétodosEstudio retrospectivo, observacional, a partir de las historias clínicas de pacientes consecutivos que iniciaron tratamiento con evolocumab (de febrero de 2016 a julio de 2017) en 20 unidades de medicina interna en España. Se revisaron las características demográficas y clínicas de los pacientes, el tratamiento hipolipemiante y la evolución de los perfiles lipídicos entre 12semanas antes y 12±4semanas después del inicio de evolocumab.
ResultadosSe analizaron 136 pacientes: el 64,0% eran hombres, con edad media (desviación estándar, DE) de 56,6 (11,5) años. El 75,0% tenían hipercolesterolemia familiar (4 homocigotos), de los que el 51,0% habían sufrido al menos un evento cardiovascular. El 61,0% del total de pacientes presentaban enfermedad cardiovascular aterosclerótica (ECVA). Al inicio de evolocumab, el 61,0% de los pacientes tomaban estatinas de alta intensidad y el 60,3% estaban recibiendo ezetimiba. La media (DE) de los niveles de cLDL al inicio de evolocumab fue de 169,1 (56,6) mg/dl. En 46,4% de los pacientes el cLDL fue superior a 160mg/dl y en el 26,5% ≥190mg/dl. Durante el período de observación, evolocumab produjo reducciones significativas de cLDL del 55,7% (p<0,0001), alcanzando unos valores medios de 74,3mg/dl. En la semana12 el 53,8% de los pacientes alcanzaron niveles de cLDL <70mg/dl y el 26,9% <50mg/dl.
ConclusionesEn las unidades de lípidos/medicina interna evolocumab se prescribió predominantemente en pacientes con hipercolesterolemia familiar con o sin ECVA. El uso inicial de evolocumab se ajustó a las pautas de la Sociedad Española de Arteriosclerosis (SEA) de 2016, estando las concentraciones de cLDL claramente por encima de los umbrales recomendados para inicio de tratamiento. El tratamiento con evolocumab en la práctica clínica redujo los niveles de cLDL en torno al 55%, cifra comparable a los ensayos clínicos, lo que permitió alcanzar los objetivos terapéuticos en la mayoría de los casos.
To describe the clinical characteristics, the reasons for initiating therapy, and the effects of treatment in the initial phase of evolocumab availability in lipid/internal medicine units in Spain.
MethodsRetrospective, observational study, based on the medical records of consecutive patients initiating treatment with evolocumab (from February 2016 to July 2017) in 20 internal medicine units in Spain. A review was made of the demographic and clinical characteristics of the patients, the lipid lowering treatment, and the evolution of the lipid profiles between 12weeks pre-initiation and 12±4weeks post-initiation of evolocumab.
ResultsA total of 136 patients were analysed, of whom 64.0% were men, and the mean age (standard deviation, SD) was 56.6 (11.5) years. The large majority (75%) had familial hypercholesterolaemia (4 homozygous), and 51.0% of them had suffered at least one cardiovascular event. Atherosclerotic cardiovascular disease (ASCVD) was present in 61% of all patients. At initiation of evolocumab, 61.0% of the patients were taking high-intensity statins, and 60.3% were receiving ezetimibe. The mean (and SD) of LDL-C levels at initiation of evolocumab was 169.1 (56.6) mg/dL. The LDL-C was greater than 160mg/dL in 46.4% of patients, and ≥190mg/dL in 26.5%. During the observation period, evolocumab produced significant reductions in LDL-C of 55.7% (P<.0001), achieving mean values of 74.3mg/dL. At week12, more than half (53.8%) of patients achieved LDL-C levels <70mg/dL, and 26.9% <50mg/dL.
ConclusionsIn the lipid/internal medicine units, evolocumab was mainly prescribed in patients with familial hypercholesterolaemia, with or without ASCVD. The initial use of evolocumab was in accordance with the guidelines of the Spanish Society of Arteriosclerosis (SEA) of 2016, with LDL-C levels being well above the recommended thresholds for treatment initiation. Evolocumab treatment in clinical practice reduced LDL-C levels by about 55%, a similar reduction to that reported in clinical trials. Most patients achieved LDL-C goals.
El colesterol vehiculizado por las lipoproteínas de baja densidad (cLDL) es un factor causal de la enfermedad cardiovascular arteriosclerótica (ECVA)1, la cual es responsable de una importante morbimortalidad en nuestra población2. De forma global, el conjunto de las enfermedades cardiovasculares (ECV) provocan alrededor de una de cada tres muertes en España, ligeramente superior en mujeres que en hombres3,4. El tratamiento con fármacos hipocolesterolemiantes ha contribuido a reducir la mortalidad cardiovascular (CV)5. Concretamente, el uso de estatinas (que se generalizó en la última década del pasado siglo) ha propiciado una mejora en el pronóstico de ECVA. En los últimos 30años, diversos estudios controlados y aleatorizados han aportado una evidencia científica muy robusta sobre el beneficio del tratamiento hipocolesterolemiante en el riesgo cardiovascular (RCV)1,5.
El desarrollo y la disponibilidad clínica de los inhibidores de PCSK9 (iPCSK9) han supuesto un gran avance en el manejo de la hipercolesterolemia. Evolocumab en particular ha demostrado en los múltiples estudios clínicos de fase2 y3 de su desarrollo farmacológico que desciende el cLDL una media superior al 60%, independientemente del tratamiento hipolipemiante de base6. En el estudio FOURIER, que incluyó más de 27.500 pacientes con enfermedad vascular ateromatosa cardiaca, cerebral y periférica, evolocumab redujo el número de eventos de forma significativa en un período de 2,2años, confirmando que el descenso de cLDL inducido por el uso de evolocumab se traduce en menor riesgo de complicaciones CV7. Estos resultados son plenamente compatibles con los previstos por la Cholesterol Treatment Trialist Collaboration (CTTC)8. Datos similares fueron obtenidos en el estudio ODYSSEY OUTCOMES, en el que se utilizó alirocumab9 en pacientes con síndrome coronario agudo reciente. Asimismo, los estudios SPIRE con bococizumab10 demostraron resultados similares, si bien fueron interrumpidos por la pérdida de eficacia asociada al desarrollo de anticuerpos anti-bococizumab. La eficacia de los iPCSK9 en prevención CV está en línea con su efecto hipolipemiante y con la duración del tratamiento, de acuerdo con los resultados del CTTC. En el estudio FOURIER los pacientes tratados con evolocumab alcanzaron unas concentraciones medias de cLDL de 30mg/dl, por lo que de forma adicional se demostró que cifras más bajas de las obtenidas en estudios previos se asociaban a un mayor beneficio clínico sin incremento de los efectos secundarios. Estos resultados avalan que en prevención CV cuanto más bajas sean las cifras de cLDL alcanzadas mejor, sin que por el momento se haya podido definir un valor mínimo de cLDL en el que este beneficio se atenúe o desaparezca11.
A pesar de la contundente evidencia científica sobre los beneficios de reducir las cifras de cLDL para mejorar el pronóstico de los pacientes con elevado RCV, el número de ellos que alcanzan los objetivos terapéuticos es muy bajo. Los recientes datos del registro EUROASPIRE12 en su quinta edición muestran que el 71% de los pacientes que han sufrido un evento coronario no alcanzan el objetivo de cLDL inferior a 70mg/dl y en un 37% presentan cifras superiores a 100mg/dl. Adicionalmente, el tratamiento hipolipemiante en pacientes con hipercolesterolemia familiar (HF) está lejos de lograr objetivos terapéuticos incluso en pacientes seguidos en unidades de lípidos especializadas13. Son estos grupos de población, de alto y muy alto RCV, en los que evolocumab ha mostrado su efecto beneficioso, consiguiendo porcentajes muy elevados de pacientes que alcanzan los objetivos terapéuticos e incluso cifras más bajas, asociadas a mayor beneficio clínico.
A pesar de la incuestionable eficacia hipolipemiante de los iPCSK9, su prescripción ha sido limitada en España, en aras de un supuesto mejor balance coste-beneficio. Su dispensación es exclusivamente hospitalaria y su uso se ha restringido a pacientes en prevención secundaria o afectos de HF con cifras de cLDL superiores a 100mg/dl tras tratamiento con estatinas de alta intensidad o con la dosis máxima tolerada de estatinas. Además, estas indicaciones han sido moduladas por las sociedades científicas como la Sociedad Española de Arteriosclerosis (SEA), que emitió unas recomendaciones en 201614 y que recientemente las ha actualizado incorporando las nuevas evidencias científicas que muestran la eficacia de los iPCSK9 en la reducción de eventos CV en distintos grupos de pacientes15. Recientemente, la Agencia Europea del Medicamento ha aprobado la indicación de iPCSK9 para la reducción de complicaciones CV, más allá de la mera reducción del colesterol, si bien la Agencia Española del Medicamento no ha actualizado todavía el informe de posicionamiento terapéutico16-19.
El objetivo principal de este estudio ha sido evaluar qué tipo de pacientes han sido tratados con evolocumab en la fase inicial de su disponibilidad clínica en los servicios de medicina interna de los que dependen la mayor parte de las unidades de lípidos de España y su eficacia hipolipemiante en este contexto.
Pacientes y métodosEstudio observacional, retrospectivo y multicéntrico de revisión de historias clínicas de pacientes que recibieron evolocumab como parte del tratamiento clínico habitual de su hiperlipidemia en una unidad de lípidos/medicina interna hospitalaria en España. Se incluyeron pacientes con edad ≥18años que iniciaron tratamiento con evolocumab prescrito por un facultativo de una unidad de lípidos/medicina interna (con independencia del protocolo del estudio) entre el 1 de febrero de 2016 y 31 de julio de 2017, que hubieran recibido al menos una dosis de evolocumab y que disponían como mínimo de una determinación de cLDL dentro de las 12semanas anteriores al inicio de evolocumab. Se excluyeron los pacientes que habían participado en un estudio o habían recibido tratamiento con un iPCSK9 en las 12semanas previas y/o habían participado en un estudio clínico durante el periodo de estudio. Participaron 20 hospitales en base a su distribución geográfica y nivel asistencial.
El protocolo fue aprobado por un comité ético de cada centro y todos los pacientes firmaron el consentimiento informado. Se recogieron de forma anonimizada los datos clínicos desde 12semanas antes del inicio de evolocumab hasta 12±4semanas después de su inicio. Se consideraron como valores basales los últimos parámetros analíticos medidos dentro de las 12semanas previas al inicio del tratamiento con evolocumab.
Se recogieron las indicaciones para el inicio de evolocumab: presencia de HF y/o de ECV establecida en las 12semanas previas al inicio del estudio. La principal variable de eficacia midió la variación de los niveles de cLDL previos (dentro de las 12semanas anteriores) y posteriores (la última determinación dentro de las 12semanas siguientes) al inicio de evolocumab. Se registraron asimismo las siguientes variables: edad, sexo, situación laboral, peso, estatura e índice de masa corporal al inicio del tratamiento con evolocumab, antecedentes médicos familiares (HF u otra dislipidemia, muerte causada por un acontecimiento CV, diabetes mellitus, hipertensión), ECVA personal (cardiopatía isquémica, accidente cerebrovascular, arteriopatía periférica), antecedentes personales de dislipidemia (HF, hiperlipidemia combinada familiar, otras hipercolesterolemias e hiperlipidemia mixta o combinada), diabetes mellitus, hipertensión, antecedentes de nefropatía crónica, insuficiencia hepática, hipotiroidismo y tabaquismo. Se determinaron los parámetros analíticos previos (último valor disponible en las 12semanas previas al inicio del tratamiento con evolocumab y los valores posteriores al inicio del tratamiento disponibles en la historia clínica del paciente correspondientes a las visitas de seguimiento previstas según la práctica clínica): perfil lipídico (colesterol total, cLDL, cHDL, triglicéridos, colesterol no-HDL, lipoproteína(a) [Lp(a)]. Adicionalmente se analizó la consecución de objetivos terapéuticos marcados por las guías clínicas de manejo de hiperlipidemias ESC/EAS 2016, vigentes en ese momento20.
Finalmente, se registró el uso de otros tratamientos hipolipemiantes, la presencia de intolerancia a estatinas antes de iniciar el tratamiento con evolocumab y todos los tratamientos hipolipemiantes durante las 12semanas posteriores. Se definió intolerancia a estatinas como: intolerancia a una primera estatina a la dosis máxima tolerada y a una segunda estatina a cualquier dosis con efecto adverso atribuido al fármaco y resuelto al retirarlo.
También, de forma exploratoria, se determinaron el centro y la especialidad del médico que derivó al paciente a la unidad de medicina interna hospitalaria para iniciar el tratamiento con evolocumab, el número de visitas esperables en los siguientes meses dentro del primer año de tratamiento y otros tipos de especialidades médicas consultadas por los pacientes en el hospital durante el estudio, el hospital en el que se inició el tratamiento con evolocumab y la especialidad del médico que diagnosticó la hipercolesterolemia.
Análisis estadísticoSe realizó un análisis de estadística descriptiva para todas las variables. Las variables cuantitativas se describieron mediante medidas de tendencia central y dispersión (media, desviación estándar [DE], mínimo, cuartil del 25% [Q1], mediana, cuartil del 75% [Q3] y máximo para las variables no paramétricas). Para las variables cualitativas se utilizaron tablas de frecuencia y porcentajes sobre el total de respuestas evaluables. En todos los casos los intervalos de confianza aplicados fueron del 95% (IC95%).
Las variables demográficas y clínicas, los antecedentes médicos familiares y personales, los factores de RCV y la evolución del perfil lipídico durante el estudio se compararon entre los siguientes subgrupos de pacientes: presencia y tipo de HF, presencia y tipo de diabetes, intolerancia a las estatinas, tramos de cLDL basal, prevención primaria y secundaria y grupos de edad.
Se comparó el cambio de los niveles de cLDL en las diferentes visitas versus niveles basales mediante el test de la t de Student para medidas repetidas. Se consideró un nivel de significación estadística valores <0,05.
Asimismo, se realizó un análisis con los niveles de cLDL del último valor disponible posterior al inicio del tratamiento con evolocumab.
Todos los análisis estadísticos se realizaron utilizando el paquete estadístico SAS® System para Windows versión 9.4.
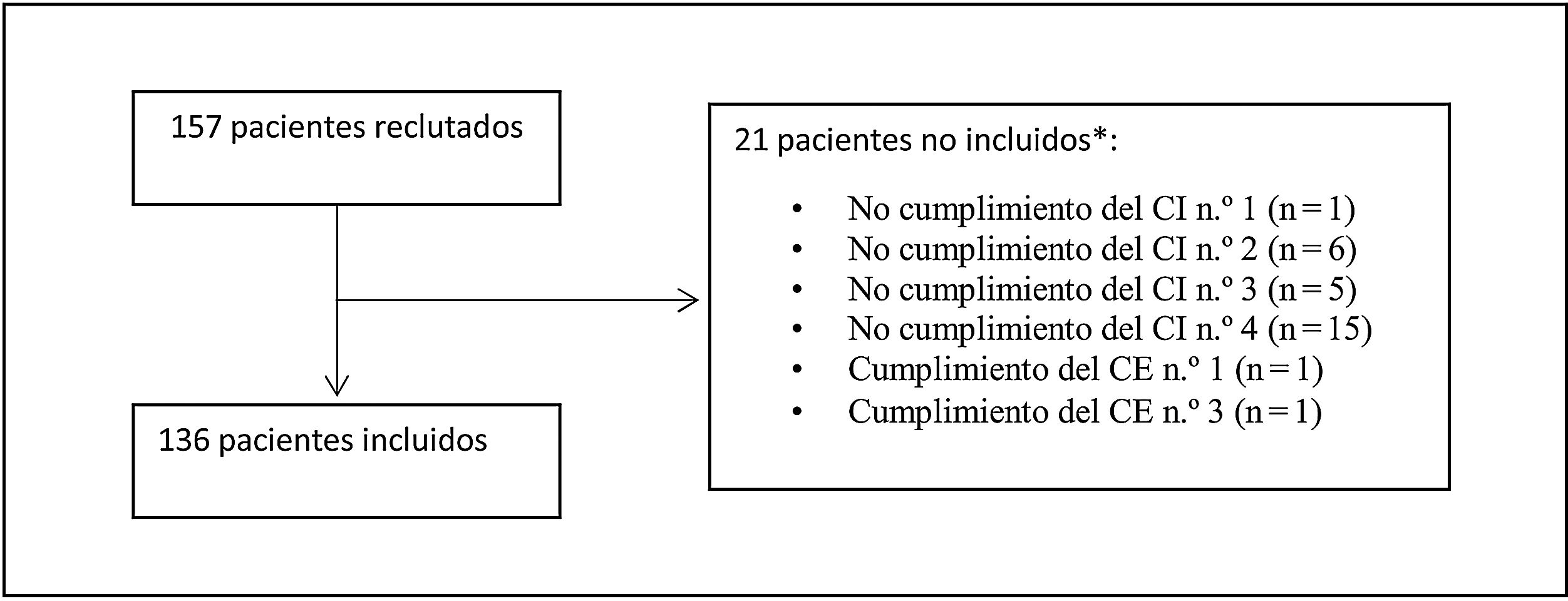
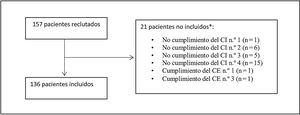
ResultadosSe reclutaron un total de 157 pacientes, de los que 21 fueron excluidos por no cumplir los criterios de selección, siendo la razón de exclusión más frecuente (71,4% de los pacientes) que la fecha de obtención de la última determinación de cLDL era anterior a las 12semanas de margen preestablecidas (fig. 1). Finalmente, 136 pacientes fueron incluidos en la evaluación.
Esquema de la población de estudio.
*Un paciente podía no ser incluido por más de un motivo.
Criterios de inclusión (CI):
1. Adultos (≥18años) en el momento de inicio del tratamiento con evolocumab.
2. Haber iniciado tratamiento con evolocumab según el criterio médico, con independencia del protocolo del estudio, entre el 1 de febrero de 2016 y el 31 de julio de 2017.
3. Haber recibido al menos una dosis de evolocumab (según criterio médico) por un especialista en una unidad de medicina interna en España.
4. Disponer de al menos una determinación de cLDL dentro de las 12semanas anteriores al inicio de evolocumab (último valor disponible 12semanas previas).
Criterios de exclusión (CE):
1. Haber participado en un estudio con un inhibidor de PCSK9 en las 12 semanas previas al inicio del tratamiento con evolocumab.
2. Haber recibido un inhibidor de PCSK9 en las 12semanas previas al inicio del tratamiento con evolocumab.
3. Haber participado en un estudio clínico durante el periodo observacional retrospectivo, es decir, 12semanas antes del inicio del tratamiento con evolocumab o hasta 12semanas después de su inicio.
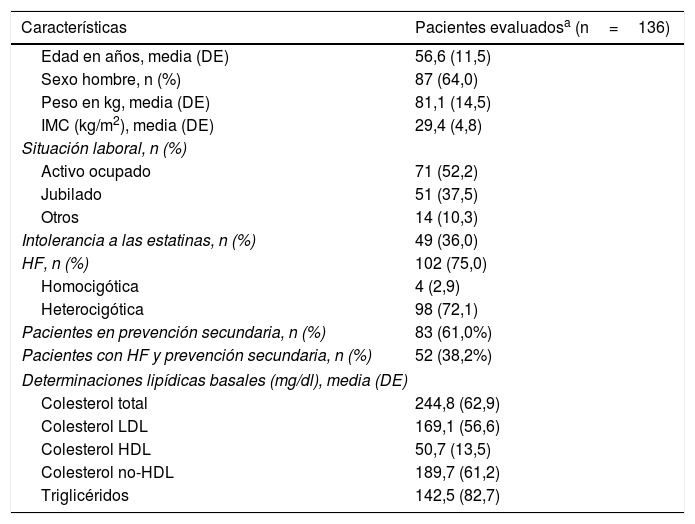
De estos 136 pacientes, la edad media (DE) fue de 56,6 (11,5) años, el 64,0% eran hombres, y el índice de masa corporal medio fue de 29,4 (4,8) kg/m2. El valor medio (DE) de cLDL antes de iniciar el tratamiento con evolocumab fue de 169,1 (56,6) mg/dl. Los datos sociodemográficos, antropométricos y clínicos se muestran en la tabla 1. El 75,0% de los pacientes incluidos estaban diagnosticados de HF, siendo 4 de ellos homocigotos. El 51,0% de los pacientes con HF tenían ECVA previa, y un 36,0% del total de los pacientes se consideraron intolerantes a las estatinas. Principalmente presentaron intolerancia a atorvastatina (81,6% de los pacientes con intolerancia), seguido de rosuvastatina (57,1%) y simvastatina (38,8%). La mediana (Q1-Q3) de tiempo desde la detección de la intolerancia fue de 4,0 (2,0-7,9) años.
Características sociodemográficas, antropométricas y clínicas basales
| Características | Pacientes evaluadosa (n=136) |
|---|---|
| Edad en años, media (DE) | 56,6 (11,5) |
| Sexo hombre, n (%) | 87 (64,0) |
| Peso en kg, media (DE) | 81,1 (14,5) |
| IMC (kg/m2), media (DE) | 29,4 (4,8) |
| Situación laboral, n (%) | |
| Activo ocupado | 71 (52,2) |
| Jubilado | 51 (37,5) |
| Otros | 14 (10,3) |
| Intolerancia a las estatinas, n (%) | 49 (36,0) |
| HF, n (%) | 102 (75,0) |
| Homocigótica | 4 (2,9) |
| Heterocigótica | 98 (72,1) |
| Pacientes en prevención secundaria, n (%) | 83 (61,0%) |
| Pacientes con HF y prevención secundaria, n (%) | 52 (38,2%) |
| Determinaciones lipídicas basales (mg/dl), media (DE) | |
| Colesterol total | 244,8 (62,9) |
| Colesterol LDL | 169,1 (56,6) |
| Colesterol HDL | 50,7 (13,5) |
| Colesterol no-HDL | 189,7 (61,2) |
| Triglicéridos | 142,5 (82,7) |
DE: desviación estándar; ECV: evento cardiovascular; HF: hipercolesterolemia familiar; IMC: índice de masa corporal.
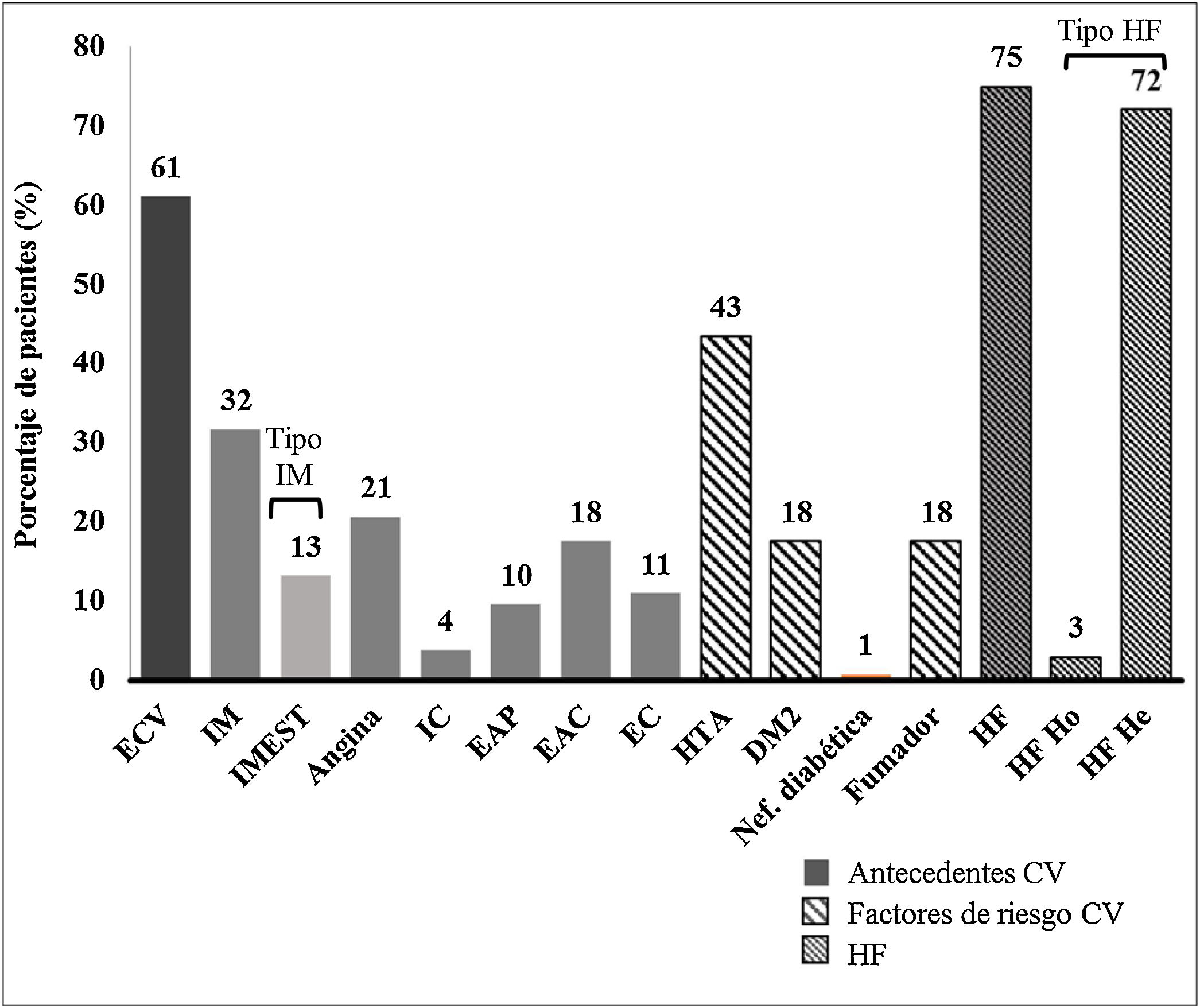
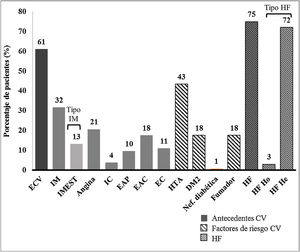
El 61,1% de los pacientes tenían antecedentes de ECVA establecida. Los antecedentes y factores de RCV basales se muestran en la figura 2.
Antecedentes y factores de riesgo cardiovascular.CV: cardiovascular; DM2: diabetes mellitus tipo2; EAC: enfermedad arterioesclerótica carotídea; EAP: enfermedad arterial periférica; EC: enfermedad cerebrovascular; ECV: evento cardiovascular; He: heterocigota; HF: hipercolesterolemia familiar; Ho: homocigota; HTA: hipertensión arterial; IC: insuficiencia cardíaca; IM: infarto de miocardio; IMEST: infarto de miocardio con elevación del segmento ST; Nef: nefropatía.
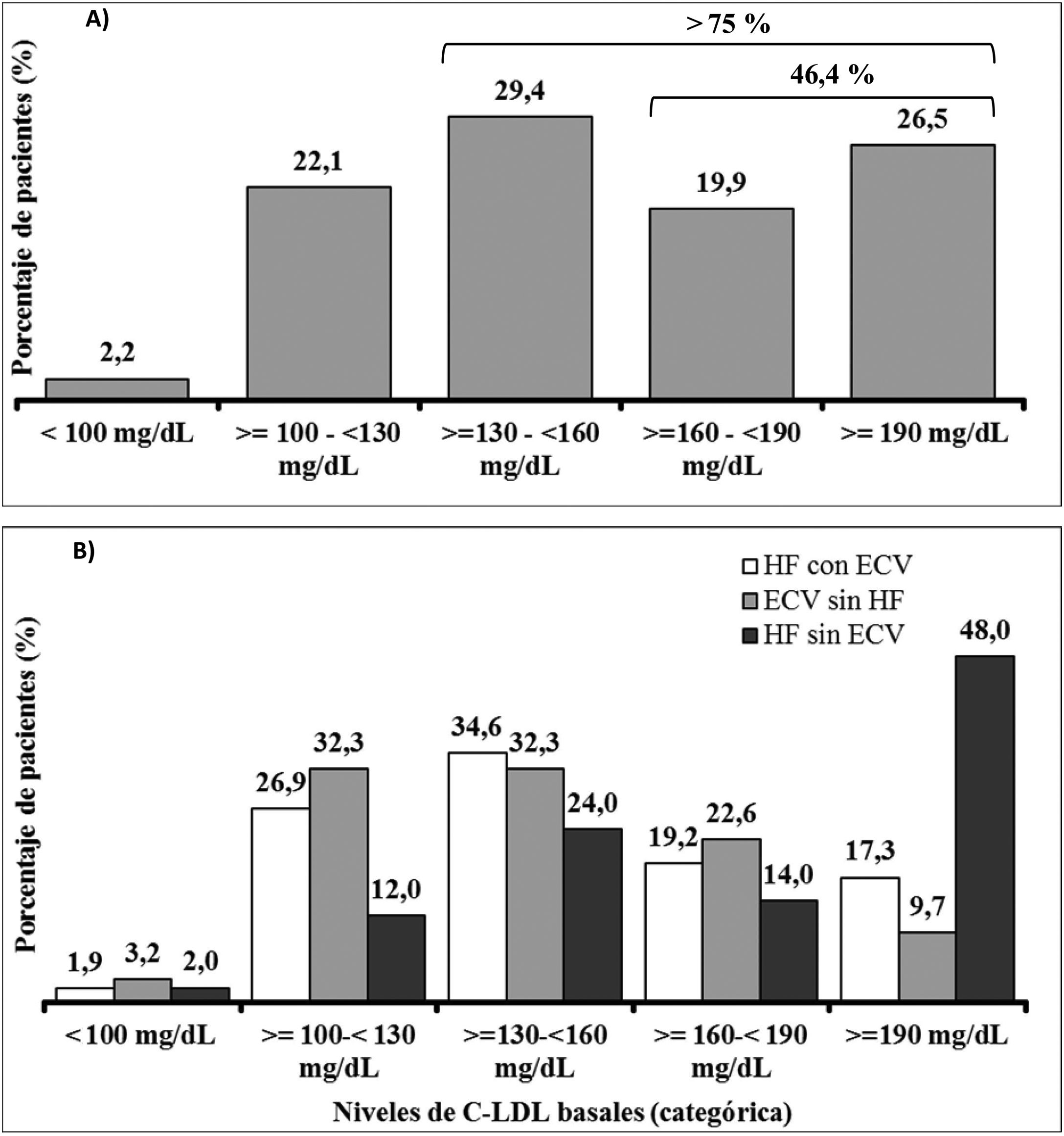
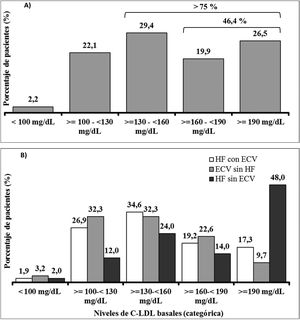
Es de destacar que el 75,8% de los pacientes presentaban cifras de cLDL superiores a los 130mg/dl, un 46,4% superiores a 160mg/dl y aproximadamente uno de cada cuatro pacientes (26,5%) cifras superiores a 190mg/dl (fig. 3A). Las cifras de cLDL basales más altas correspondían en general a pacientes con HF en prevención primaria y las más bajas a pacientes sin HF en prevención secundaria. Los valores basales de cLDL según las características clínicas de los pacientes se muestran en la figura 3B.
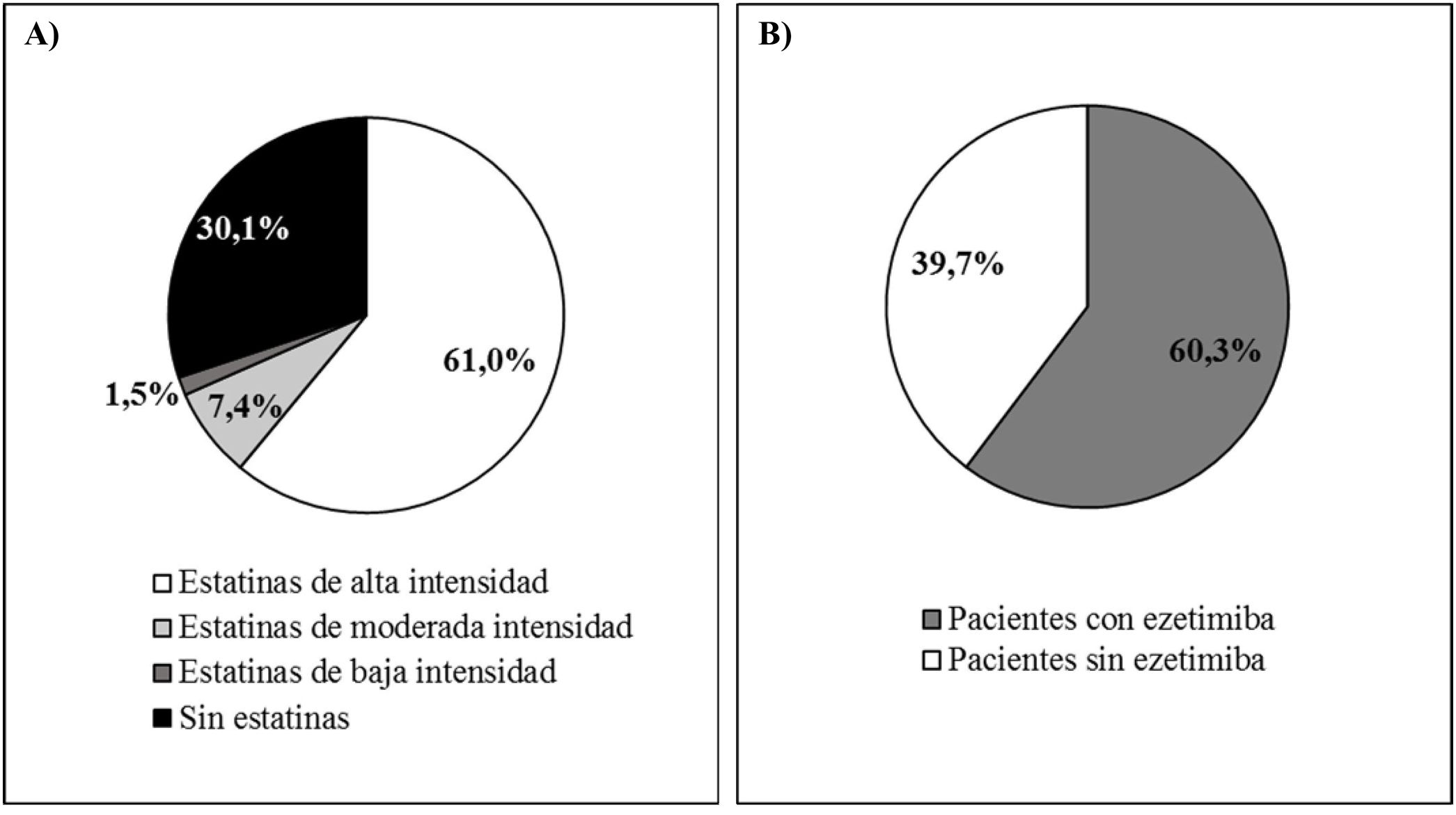
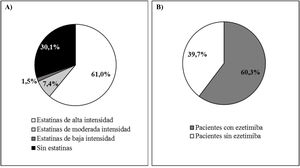
Al inicio de evolocumab el 61,0% de los pacientes tomaban estatinas de alta intensidad, el 60,3% tomaban ezetimiba y el 49,3% tomaban ambos. La mediana (Q1-Q3) de duración del tratamiento previo al inicio con evolocumab fue de 3,9 (1,5-7,0) años para las estatinas de alta intensidad y de 4,7 (1,1-10,0) años en el caso de ezetimiba. La figura 4 muestra la distribución de intensidades de tratamiento con estatinas (A) y con ezetimiba (B) antes de iniciar el tratamiento con evolocumab.
El tratamiento con evolocumab produjo una reducción media de cLDL a las 12semanas del 55,7%, alcanzándose unos valores medios de 79,6mg/dl. Concretamente, un 26,9% de los pacientes alcanzaron niveles de cLDL inferiores a 50mg/dl, un 53,8% niveles inferiores a 70mg/dl y un 74,4% niveles inferiores a 100mg/dl.
Los resultados del análisis de los niveles de cLDL en pacientes que tenían datos de la última observación posterior al inicio del tratamiento con evolocumab (n=110) mostraron una reducción media versus basal del 60,8%, alcanzándose un valor medio de 74,3mg/dl tras una mediana de seguimiento de 10,9 semanas.
Asimismo, evolocumab indujo también descensos en el colesterol no-HDL (reducción media del 49,9%), sin observarse modificación significativa de los valores de cHDL. El número de pacientes con determinaciones de Lp(a) después de iniciado el tratamiento fue insuficiente para valorar los efectos del mismo.
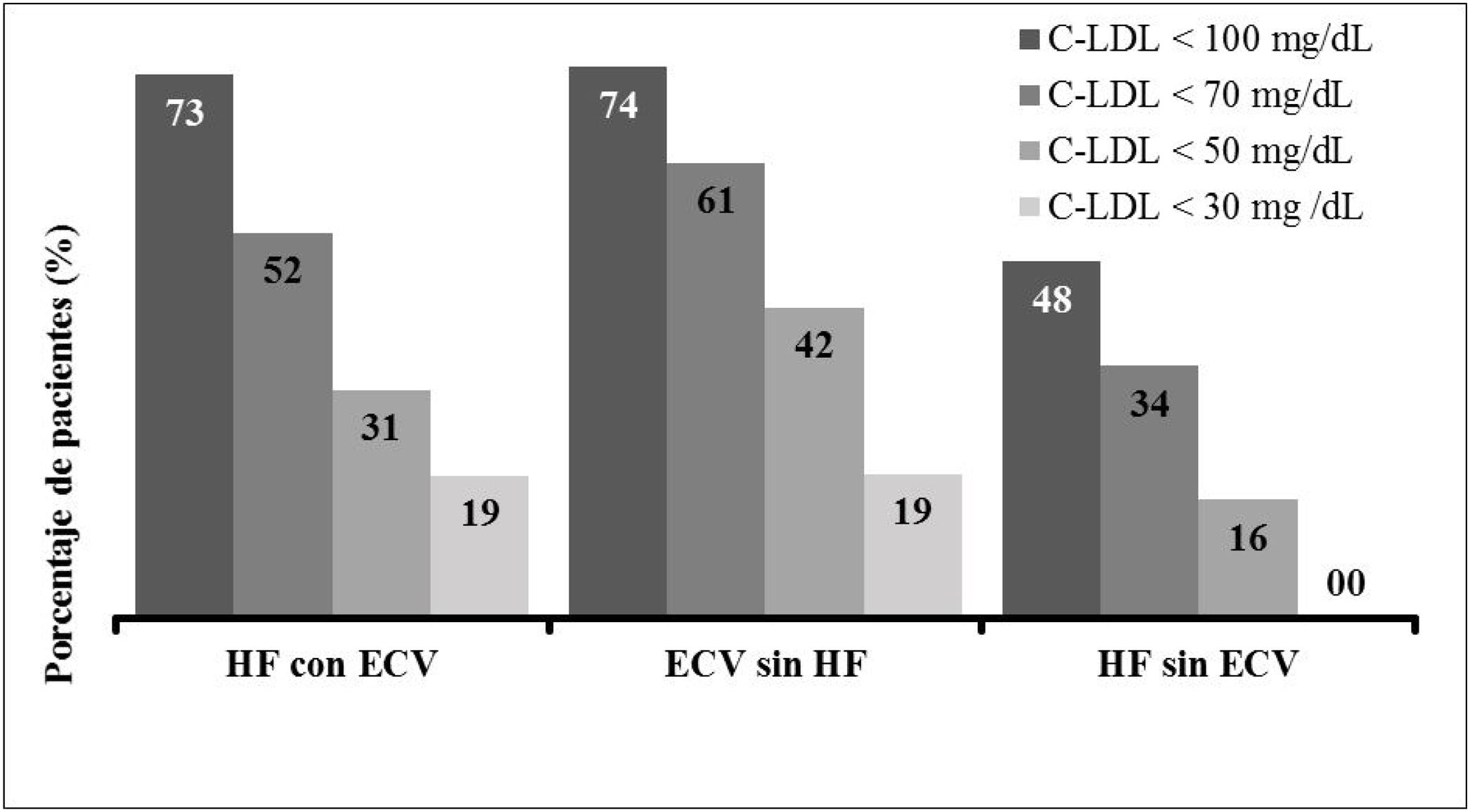
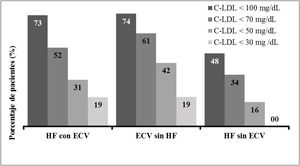
Debido a los criterios de inclusión, ningún paciente estaba en objetivos de cLDL de acuerdo a su condición clínica. La consecución de objetivos terapéuticos en las poblaciones del estudio (definidos como niveles de cLDL <70mg/dl o cLDL <100mg/dl por las guías ESC/EAS 2016) según la situación de RCV fue alcanzada por un 51,9% de los pacientes con HF y evento CV, un 61,3% en el caso de pacientes con evento CV y sin HF y un 48,0% de los pacientes con HF y sin evento CV previo (fig. 5).
El tratamiento hipolipemiante de base se mantuvo estable en la mayoría de los pacientes, y únicamente un 10,8% suspendieron el tratamiento con ezetimiba. En relación con el tratamiento con evolocumab, no hubo ninguna suspensión del tratamiento en la población estudiada; únicamente un paciente espació las dosis por molestias en el punto de inyección.
La mayor parte de los pacientes incluidos en el estudio estaban siendo ya controlados por las unidades de lípidos/medicina interna (68,4%), mientras que un 19,1% fueron detectados por atención primaria y un 8,1% por cardiología y derivados a dichas unidades. El tratamiento con evolocumab implicó una media de dos visitas anuales para control y renovación de la prescripción.
DiscusiónEn este trabajo se describen las características clínicas de los pacientes a los que se les ha indicado tratamiento con evolocumab en unidades especializadas de lípidos y RCV en servicios de medicina interna en España, en la fase inicial desde la comercialización del producto. Como era de esperar, el grueso de pacientes tratados en estas unidades está conformado por pacientes con HF (75% de la muestra), en base a dos criterios, un cLDL muy elevado en caso de prevención primaria o aquellos que ya habían sufrido un evento (51% de los pacientes con HF). El segundo grupo lo conforman pacientes en prevención secundaria sin HF. En conjunto, un 61% de todos los tratamientos se ha prescrito en pacientes con ECVA establecida y un 38% en pacientes con ECVA establecida e HF. El hecho de que el trabajo se haya centrado en unidades de medicina interna, la mayoría unidades de lípidos acreditadas por la SEA, explica la amplia representación de los pacientes con HF. Además, al haberse realizado el estudio al inicio de la disponibilidad clínica del fármaco hace que se hayan incluido muchos pacientes seguidos históricamente en dichas unidades que no alcanzaban los objetivos y de los que no se disponía de un tratamiento alternativo eficaz. Una muestra clara de ello es el elevado porcentaje de pacientes intolerantes a estatinas que se incluyeron (36%). También es de destacar que el 39% de los pacientes no recibían estatinas de alta intensidad (prácticamente todos ellos eran intolerantes a las estatinas), así como el alto porcentaje de pacientes tratados con ezetimiba (60%). Está claro que los pacientes en prevención secundaria sin HF representan un grupo de candidatos más numeroso a la terapia con evolocumab. Sin embargo, y a diferencia de la HF, que está habitualmente controlada y seguida en unidades especializadas en dislipemias, los sujetos que han sufrido un evento CV isquémico son tratados por unidades de cardiología, neurología o cirugía vascular. Posteriormente, estos pacientes son seguidos con frecuencia por médicos de atención primaria. Esta circunstancia puede condicionar que un grupo no desdeñable de estos pacientes no reciban una indicación adecuada de iPCSK9, al tratarse de medicamentos de dispensación hospitalaria. Las unidades de rehabilitación cardíaca, o en su defecto las unidades de lípidos, riesgo vascular o prevención secundaria, tienen un papel especialmente relevante, pues son las unidades que determinan el momento de la indicación de iPCSK9.
Llama la atención que el valor medio de cLDL en el momento de la indicación (169mg/dl) estaba claramente por encima del valor autorizado para la financiación del fármaco, que es de 100mg/dl, demostrando que los pacientes en los que se inició tratamiento cumplían claramente las indicaciones del informe de posicionamiento terapéutico. El hecho de que el punto de partida inicial en esta cohorte esté claramente por encima de los umbrales recomendados para el tratamiento, con casi la mitad de los sujetos con cifras de cLDL >160mg/dl y un 26% >190mg/dl, puede indicar que los primeros pacientes a los que se les prescribió evolocumab eran pacientes que habían agotado el resto de opciones terapéuticas para alcanzar objetivos de cLDL. También debe tenerse en cuenta que la mayor parte de esta cohorte son pacientes con HF y, por tanto, con cifras de cLDL basales muy elevadas. De hecho, el cLDL basal de los pacientes sin HF en prevención secundaria fue claramente inferior. Además, dadas las barreras administrativas para la prescripción de iPCSK9, es probable que en esta fase inicial se seleccionaran pacientes con indicación terapéutica incuestionable.
Recientemente la SEA ha publicado sus nuevas recomendaciones de uso de iPCSK9, donde identifica claramente los perfiles de pacientes que mayor beneficio clínico obtienen con estas terapias15, lo que puede implicar la indicación de estos fármacos a partir de niveles inferiores de cLDL en pacientes de riesgo especialmente elevado.
En este estudio realizado en la práctica clínica habitual se confirma la efectividad hipolipemiante de evolocumab que produjo una reducción media de las concentraciones iniciales de cLDL de un 56%, un resultado similar al de los ensayos clínicos. De este modo, los valores medios de cLDL descendieron por debajo de 80mg/dl a pesar del elevado punto de partida (únicamente un 2,2% de los pacientes tenían niveles basales inferiores a 100mg/dl). Además, un 54% conseguían alcanzar niveles de cLDL inferiores a 70mg/dl y un 27% niveles inferiores a 50mg/dl. Un dato muy relevante es el elevado porcentaje de pacientes que alcanzaron los objetivos terapéuticos según si presentaban o no evento CV previo y/o HF. Por los criterios de inclusión, ningún paciente cumplía los objetivos terapéuticos de cLDL; en su mayoría estaban muy alejados de los mismos. A pesar de este punto de partida, en torno a la mitad de los pacientes con HF (51,9% con evento CV y un 48% sin evento CV previo) y un 61% de los que presentaban evento CV sin HF alcanzaron sus respectivos objetivos terapéuticos marcados por las guías ESC/EAS de 201620 tras 12semanas del tratamiento con evolocumab.
Sin embargo, muy recientemente se han actualizado dichas guías de tratamiento marcando unos objetivos terapéuticos de control de cLDL mucho más estrictos. Los pacientes con ECVA (con o sin HF) deben obtener concentraciones de cLDL menores a 55mg/dl, mientras que en los pacientes con HF sin ECVA el objetivo terapéutico es conseguir niveles inferiores a 70mg/dl de cLDL. Teniendo en cuenta estos nuevos objetivos y a pesar de la gravedad de los pacientes que iniciaron tratamiento con evolocumab al inicio de su comercialización, el 30,8 y el 41,9% de los pacientes con HF y evento CV o evento CV sin HF obtuvieron valores inferiores a 50mg/dl, respectivamente. Por otro lado, de los pacientes con HF sin evento CV previo un 34% de ellos obtuvieron valores inferiores a 70mg/dl, lo que indica que al menos uno de cada 3 pacientes cumpliría los objetivos de las nuevas y más estrictas guías ESC/EAS 201921.
Estos datos muestran la utilidad del tratamiento con evolocumab para alcanzar los objetivos terapéuticos en pacientes de alto riesgo. Teniendo en cuenta los recientes datos del registro EUROASPIRE512, la posibilidad de incrementar hasta este punto el control de la hipercolesterolemia en prevención secundaria con el uso de evolocumab es un hecho sin precedentes. Asimismo, los resultados del estudio FOURIER, en los que se observa que más del 87% de los pacientes alcanzan niveles de cLDL ≤70mg/dl a las 48semanas del tratamiento con evolocumab, también refuerzan la utilidad de este fármaco en alcanzar los objetivos terapéuticos7.
Aunque entre los objetivos de este estudio no figuraba la monitorización de la seguridad farmacológica, cabe destacar la elevada adherencia al tratamiento, dado que solo un paciente discontinuó la terapia con evolocumab de forma temporal.
Este estudio tiene algunas limitaciones: es un estudio retrospectivo y limitado en el tiempo de observación, por lo que no ofrece información sobre el impacto de la terapia a más largo plazo. El tamaño muestral es también reducido, aunque basado en estrictos criterios de selección y en el control exhaustivo de la calidad de los datos obtenidos. Por otra parte, se centra en unidades de lípidos/medicina interna, con las particularidades que estas tienen: una alta frecuencia de dislipemias graves e intolerancia a estatinas. Es probable que la capacidad de evolocumab para alcanzar objetivos terapéuticos en otros contextos sea incluso superior. En relación con otros parámetros lipídicos como la Lp(a), y dada la naturaleza observacional del estudio, no se pudieron tener muestras suficientes en los diferentes puntos del estudio para poder valorar sus efectos.
En España existen otros análisis de la experiencia clínica con evolocumab, como es el estudio gemelo de este, el RETOSS-CARDIO, realizado en unidades de cardiología. La eficacia de evolocumab fue comparable, ya que produjo reducciones significativas de cLDL del 58%, pero con diferencias en el tipo de población, con mayor presencia de pacientes con ECV sin FH22. Cordero y sus colaboradores publicaron recientemente un análisis multicéntrico retrospectivo de uso de iPCSK9 en 5 centros españoles, donde se encontraron reducciones significativas de cLDL en torno al 68 y al 41% con respecto a basal tras uso de evolocumab y alirocumab, respectivamente23.
Este es el primer estudio que informa del perfil clínico de los pacientes tratados con evolocumab en unidades de lípidos/medicina interna en España. En esta primera fase de disponibilidad de la terapia se han incluido pacientes con un marcado diagnóstico de gravedad, muy elevado RCV y cifras de cLDL muy altas. Evolocumab debe aportar beneficio clínico a una población con indicación y financiación terapéutica con una gravedad no tan extrema como la recogida en este trabajo y acorde con los datos de la evidencia científica disponible en la actualidad.
FinanciaciónLa realización del presente estudio ha sido financiada por Amgen mediante una subvención sin restricciones.
Conflicto de interesesL. Masana ha recibido honorarios por conferencias o trabajo de consejero científico de Amgen, Sanofi-Regeneron, Mylan, MSD, Daiichi-Sankyo, Danone y Servier.
J. López Miranda ha recibido honorarios por conferencias o trabajo de consejero científico de Amgen, Sanofi-Regeneron, Ferrer, Esteve y Boeringher.
F. Civeira ha recibido honorarios por conferencias o trabajo de consejero científico de Amgen, Sanofi-Regeneron, MSD y Ferrer.
L. Reinares ha participado en el estudio ODYSSEY como investigador principal en el Hospital Clínico.
C. Guijarro ha recibido honorarios por ponencias, formación y asesoría de los laboratorios Amgen, Ferrer, MSD, Pfizer y Sanofi.
N. Plana ha recibido honorarios por conferencias de Amgen, Sanofi-Regeneron y MSD.
R. Cuenca ha recibido honorarios por conferencias de Amgen y Esteve.
J.L. Hernández ha recibido honorarios por ponencias o conferencias y cursos de Amgen, MSD, Sanofi y Esteve, y ayudas de investigación de Amgen.
R. Andrés ha recibido honorarios por ponencias o conferencias de Amgen y Sanofi.
A. Blanco ha recibido honorarios por conferencias o por trabajo de consejero científico de Amgen, Sanofi-Regeneron y Servier.
S. Villamayor es empleado de Amgen S.A.
D. Sánchez declara no tener conflicto de intereses.
El departamento médico de Amgen diseñó el estudio en colaboración con el coordinador nacional del mismo y los investigadores principales de cada centro (comité científico).
El manuscrito ha sido elaborado por el coordinador científico del estudio y validado por el comité científico, con la colaboración de TFS S.L., que monitorizó el estudio, realizó el análisis estadístico y revisó la redacción del manuscrito.