El manejo terapéutico de la hipertrigliceridemia grave representa un desafío clínico.
Objetivos1) Identificar las características clínicas de los pacientes con hipertrigliceridemia grave; 2) Analizar el tratamiento instaurado por el médico en cada caso.
MétodosSe realizó un estudio de corte transversal a partir de la historia clínica electrónica. Se incluyeron todos los pacientes>18 años con una determinación en sangre de triglicéridos≥1.000mg/dL entre el 01/01/2011 y el 31/12/2016. Se identificaron variables clínicas y de laboratorio. Se analizó la conducta de los médicos tratantes en los 6 meses posteriores al hallazgo lipídico.
ResultadosSe incluyeron 420 pacientes (edad media 49,1±11,4 años, varones el 78,8%). La mediana de triglicéridos fue 1.329mg/dL (rango intercuartílico 1.174-1.658). En el 34,1% de los pacientes no se encontraron causas secundarias. Las causas secundarias más frecuentes fueron la obesidad (38,6%) y la diabetes (28,1%). Se recomendó realizar actividad física y se derivó a un nutricionista en el 49,1% y el 44,2% de los pacientes respectivamente. Las causas secundarias se identificaron y se intentaron corregir en el 40,7% de los casos. Los esquemas terapéuticos más indicados fueron fenofibrato 200mg/día (26,5%) y gemfibrozil 900mg/día (19,3%). Pocos pacientes recibieron la indicación de ácidos grasos omega 3 o niacina.
ConclusiónNuestro trabajo mostró por primera vez en nuestro país las características de una población con hipertrigliceridemia grave. Las medidas terapéuticas instauradas por los médicos fueron insuficientes. Conocer las características en este particular escenario clínico podría mejorar el abordaje actual de estos pacientes.
The therapeutic management of severe hypertriglyceridaemia represents a clinical challenge.
ObjectivesThe objectives of this study were 1) to identify the clinical characteristics of patients with severe hypertriglyceridaemia, and 2) to analyse the treatment established by the physicians in each case.
MethodsA cross-sectional study was carried out using the computerised medical records of all patients>18 years of age with a blood triglyceride level≥1,000mg/dL between 1 January 2011 and 31 December 2016. Clinical and laboratory variables were collected. The behaviour of the physicians in the 6 months after the lipid finding was analysed.
ResultsA total of 420 patients were included (mean age 49.1±11.4 years, males 78.8%). The median of triglycerides was 1,329mg/dL (interquartile range 1,174-1,658). No secondary causes were found in 34.1% of the patients. The most frequent secondary causes were obesity (38.6%) and diabetes (28.1%). Physical activity was recommended and a nutritionist was referred to in 49.1% and 44.2% of the patients, respectively. Secondary causes were identified and attempts were made to correct them in 40.7% of cases. The most indicated pharmacological treatments were fenofibrate 200mg/day (26.5%) and gemfibrozil 900mg/day (19.3%). Few patients received the indication of omega 3 fatty acids or niacin.
ConclusionThis study showed, for the first time in our country, the characteristics of a population with severe hypertriglyceridaemia. The therapeutic measures instituted by the physicians were insufficient. Knowing the characteristics in this particular clinical scenario could improve the current approach of these patients.
El manejo terapéutico de la hipertrigliceridemia representa un desafío clínico. La hipertrigliceridemia es un factor de riesgo independiente para enfermedad coronaria1 y además, cuando es grave (trigliceridemia≥1.000mg/dL) se asocia con mayor riesgo de pancreatitis aguda2,3. En el contexto de una hipertrigliceridemia, la lipasa pancreática actúa sobre los triglicéridos presentes en el páncreas y los convierte en ácidos grasos libres. Estos ácidos grasos no son tóxicos para el páncreas, siempre y cuando estén unidos a la albúmina. Sin embargo, cuando sus niveles aumentan por encima de 10mmol/L (885mg/dL), la albúmina se satura y los ácidos grasos libres en el páncreas producen una reacción inflamatoria que incrementa el riesgo de pancreatitis aguda4,5.
Las causas de esta dislipidemia pueden ser primarias o secundarias6,7. Entre las primeras se encuentran la hipertrigliceridemia familiar, la hipercolesterolemia combinada familiar, la disbetalipoproteinemia o el síndrome de quilomicronemia familiar. Entre las causas secundarias, la obesidad, la diabetes, el síndrome metabólico, la insuficiencia renal crónica, ciertos fármacos o los trastornos tiroideos suelen ser las causas más frecuentes. El tratamiento inicial en los pacientes con hipertrigliceridemia grave se basa en mejorar los hábitos alimentarios (restricción de calorías, dieta hipograsa, abstinencia alcohólica), aumentar el ejercicio físico, controlar el peso corporal y eliminar todas las causas secundarias encontradas8. Asimismo, los complementos de ácidos grasos poliinsaturados omega 3 (ácidos eicosapentaenoico y docosahexaenoico), los fibratos y la niacina constituyen las medidas farmacológicas más frecuentemente utilizadas en este contexto clínico9-11. Sin embargo, como suele suceder en otras enfermedades crónicas, podría observarse un subtratamiento en este grupo de pacientes, siendo la conducta médica heterogénea en este grupo particular de sujetos12–14.
Teniendo en cuenta las consideraciones previamente comentadas, los objetivos de nuestro trabajo fueron: a) Identificar las características clínicas de los pacientes con hipertrigliceridemia grave; b) Analizar el tratamiento instaurado por el médico en cada caso.
Materiales y métodosDiseño del estudioSe realizó un estudio de corte transversal a partir de los datos recolectados de una base de datos secundaria (historia clínica electrónica) que constituye el repositorio único de datos hospitalarios. La historia clínica electrónica es un instrumento con adecuada sensibilidad para el registro de episodios, entendiendo como «episodio» todo aquello que genera un contacto entre el paciente y el sistema de salud o que lleva al médico a tomar alguna conducta en particular.
Criterios de inclusiónSe incluyeron todos los pacientes mayores de 18 años que hayan tenido en el período del 1 de enero de 2011 al 31 de diciembre de 2016 una determinación en sangre de triglicéridos≥1.000mg/dL.
Criterios de exclusiónNinguno.
Variables incluidas en el análisisSe recolectó información de las siguientes variables al momento de la medición del perfil lipídico: edad, sexo, antecedente de tabaquismo, hipertensión arterial, diabetes mellitus, índice de masa corporal, medicación, creatininemia, uremia, glucemia, última TSH ultrasensible, colesterol total, C-HDL, C-LDL y HbA1c (en pacientes con diabetes). Se obtuvo información sobre los antecedentes de pancreatitis y de enfermedad cardiovascular, caracterizando a la población entre prevención primaria o secundaria. Se analizó la conducta de los médicos tratantes en los 6 meses posteriores al hallazgo de hipertrigliceridemia grave, según el siguiente algoritmo:
- 1)
¿Descartó causas secundarias? Se analizaron específicamente la obesidad, el hipotiroidismo, la insuficiencia renal, la diabetes, el síndrome metabólico, el uso de fármacos relacionados con la hipertrigliceridemia y el consumo de alcohol.
- 2)
¿Derivó al paciente al servicio de nutrición?
- 3)
¿Recomendó ejercicio físico?
- 4)
¿Instauró alguna medida farmacológica? ¿Cuál?Los médicos tratantes pertenecían a los servicios de clínica médica, medicina familiar, endocrinología o cardiología.
Se exploró la normalidad de las variables. Los datos continuos entre 2 grupos se analizaron con la prueba de la t si la distribución de las variables era normal o con la prueba de Mann-Withney si no lo era. El análisis de los datos categóricos se realizó con la prueba de chi cuadrado. Las variables continuas se expresaron como media±desviación estándar, mientras que las variables categóricas se expresaron como frecuencia absoluta y relativa. La fuerza de asociación se expresó como odds ratio (OR) con su respectivo intervalo de confianza del 95% (IC 95%). Se definió estadísticamente significativo un valor de p<0,05, trabajando con pruebas de 2 colas. Para el análisis estadístico se utilizó el programa STATA 13 (StataCorp LP, College Station, TX, EE. UU.).
Consideraciones éticasEl estudio se realizó siguiendo las recomendaciones en investigación médica indicadas por la Declaración de Helsinki, las Guías de Buenas Prácticas Clínicas y las normativas éticas vigentes. Los miembros del estudio dan garantías de que se implementarán las medidas para proteger la confidencialidad de los datos de acuerdo con la normativa legal vigente (Ley 25.326 de Protección de Datos Personales). El protocolo del estudio fue aprobado por el Comité de Ética de la institución.
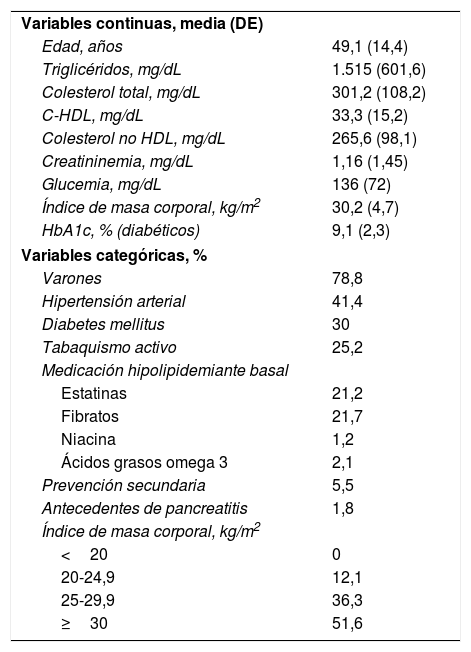
ResultadosSe incluyeron 420 pacientes con hipertrigliceridemia grave (edad media 49,1±11,4 años, sexo masculino el 78,8%) de un total de 162.000 historias clínicas. El 25,2; 41,4 y 30% de los pacientes fumaba activamente, era hipertenso o tenía el antecedente de diabetes mellitus respectivamente. Solo el 5,5% de la población tenía antecedentes cardiovasculares (prevención secundaria). El nivel promedio de triglicéridos fue de 1515±601,6mg/dL, siendo la mediana 1.329mg/dL (rango intercuartílico 1.174-1.658). Las características de la población pueden observarse en la tabla 1.
Características de la población
| Variables continuas, media (DE) | |
| Edad, años | 49,1 (14,4) |
| Triglicéridos, mg/dL | 1.515 (601,6) |
| Colesterol total, mg/dL | 301,2 (108,2) |
| C-HDL, mg/dL | 33,3 (15,2) |
| Colesterol no HDL, mg/dL | 265,6 (98,1) |
| Creatininemia, mg/dL | 1,16 (1,45) |
| Glucemia, mg/dL | 136 (72) |
| Índice de masa corporal, kg/m2 | 30,2 (4,7) |
| HbA1c, % (diabéticos) | 9,1 (2,3) |
| Variables categóricas, % | |
| Varones | 78,8 |
| Hipertensión arterial | 41,4 |
| Diabetes mellitus | 30 |
| Tabaquismo activo | 25,2 |
| Medicación hipolipidemiante basal | |
| Estatinas | 21,2 |
| Fibratos | 21,7 |
| Niacina | 1,2 |
| Ácidos grasos omega 3 | 2,1 |
| Prevención secundaria | 5,5 |
| Antecedentes de pancreatitis | 1,8 |
| Índice de masa corporal, kg/m2 | |
| <20 | 0 |
| 20-24,9 | 12,1 |
| 25-29,9 | 36,3 |
| ≥30 | 51,6 |
DE: desviación estándar.
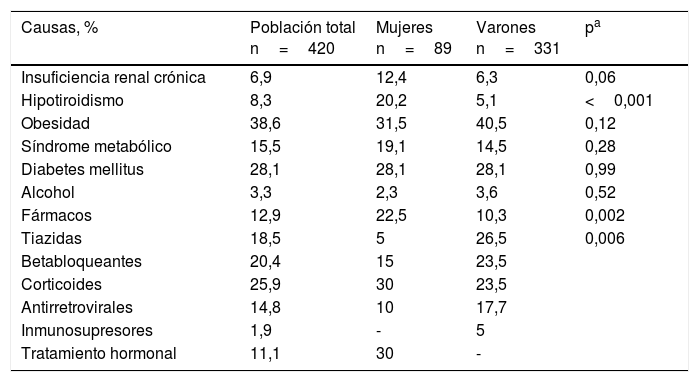
Se encontró el antecedente de pancreatitis aguda solo en el 1,8% de la población. En el 34,1% de los pacientes no se halló una causa secundaria que justifique la hipertrigliceridemia. Las causas secundarias más frecuentemente encontradas fueron la obesidad (38,6%), la diabetes (28,1%) y el síndrome metabólico (15,5%). Excepto por el hipotiroidismo y el uso de fármacos, que se observaron más frecuentemente en las mujeres, no hubo diferencias en la mayoría de las causas secundarias evaluadas entre ambos sexos. Las causas potenciales de hipertrigliceridemia secundaria en nuestra población pueden observarse en la tabla 2.
Causas secundarias de hipertrigliceridemia
| Causas, % | Población total n=420 | Mujeres n=89 | Varones n=331 | pa |
|---|---|---|---|---|
| Insuficiencia renal crónica | 6,9 | 12,4 | 6,3 | 0,06 |
| Hipotiroidismo | 8,3 | 20,2 | 5,1 | <0,001 |
| Obesidad | 38,6 | 31,5 | 40,5 | 0,12 |
| Síndrome metabólico | 15,5 | 19,1 | 14,5 | 0,28 |
| Diabetes mellitus | 28,1 | 28,1 | 28,1 | 0,99 |
| Alcohol | 3,3 | 2,3 | 3,6 | 0,52 |
| Fármacos | 12,9 | 22,5 | 10,3 | 0,002 |
| Tiazidas | 18,5 | 5 | 26,5 | 0,006 |
| Betabloqueantes | 20,4 | 15 | 23,5 | |
| Corticoides | 25,9 | 30 | 23,5 | |
| Antirretrovirales | 14,8 | 10 | 17,7 | |
| Inmunosupresores | 1,9 | - | 5 | |
| Tratamiento hormonal | 11,1 | 30 | - |
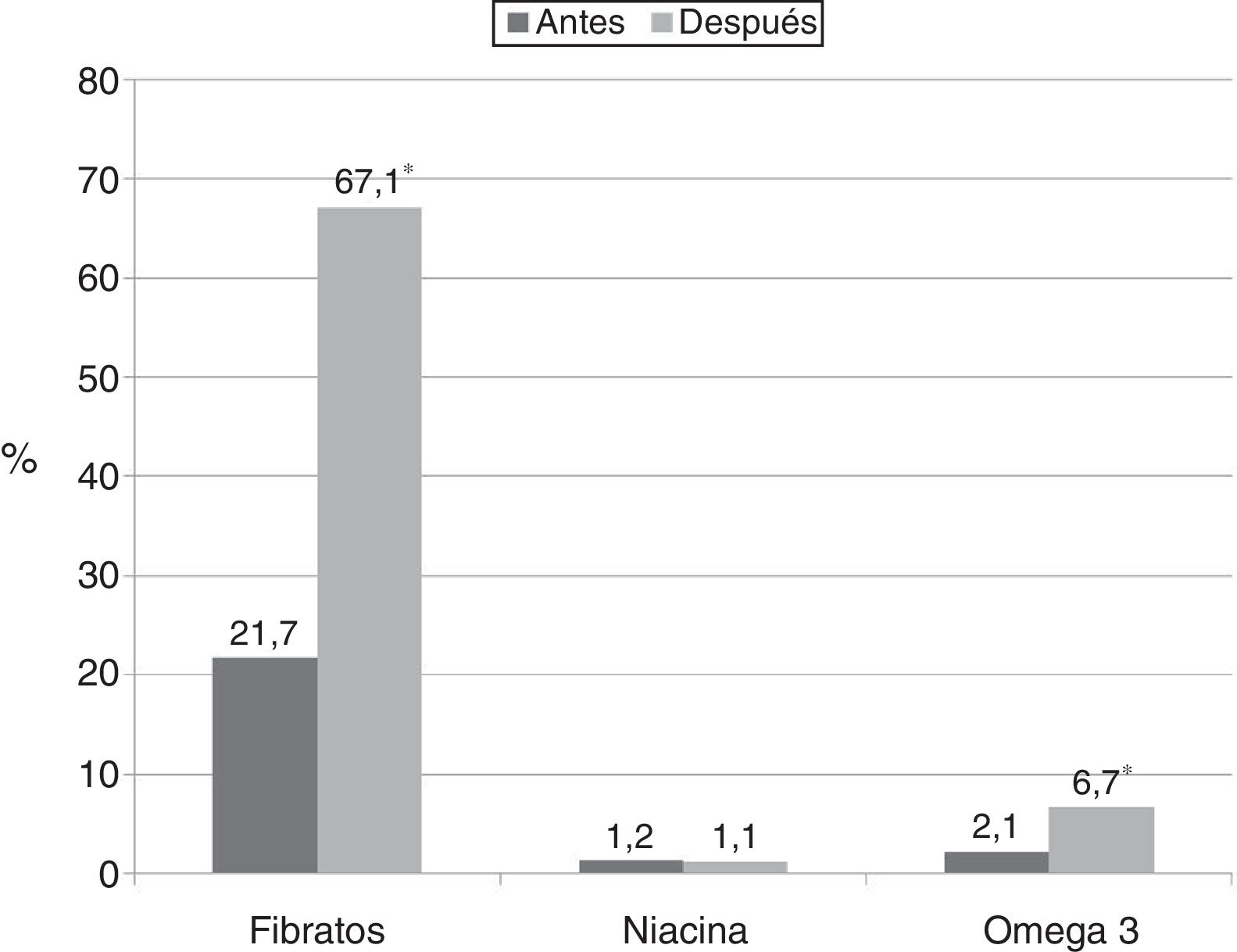
Al momento de la inclusión al estudio, el 21,7% de los sujetos estaba medicado con fibratos. De ellos, el fenofibrato 200mg/día (40,4%) o 300mg/día (12,8%) y el gemfibrozil 600mg/día (12,8%) fueron los esquemas más utilizados. Nueve pacientes recibían al momento de la determinación ácidos grasos omega 3, mientras que solo 5 pacientes venían tomando ácido nicotínico. Entre los pacientes que estaban recibiendo estatinas (21,2%), los esquemas terapéuticos diarios más utilizados fueron: atorvastatina 10mg (26,4%), atorvastatina 20mg (17,0%), rosuvastatina 10mg (13,2%) y simvastatina 10mg (13,2%).
El 32,6% de la población evaluada no tuvo un control médico en los 6 meses posteriores a la determinación de laboratorio. Analizando a los pacientes que sí fueron controlados en dicho período de tiempo, se observó una recomendación formal de actividad física en el 49,1% de los pacientes, mientras que se detectó una derivación al servicio de nutrición en el 44,2% de la población. Las causas secundarias se identificaron y, como consecuencia, se tomaron medidas para intentar corregirlas en el 40,7% de los casos.
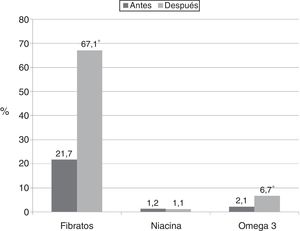
Los cambios en la prescripción de medicamentos con eficacia demostrada en las hipertrigliceridemias efectuados por los médicos tratantes luego de conocer el valor de triglicéridos pueden observarse en la figura 1.
En la población a la cual se le indicó fibratos luego de conocerse el resultado del análisis, los esquemas terapéuticos más prescriptos fueron: fenofibrato 200mg/d (26,5%), gemfibrozil 900mg/d (19,3%), gemfibrozil 1.200mg/d (12,0%) y fenofibrato 300mg/d (9,6%). Pocos pacientes recibieron la indicación de ácidos grasos omega 3, siendo la dosis más frecuentemente prescripta la de 1g/día (62,5%). El 15% recibió terapia combinada con fibratos y ácidos grasos omega 3, un paciente fue medicado concomitantemente con niacina y ácidos grasos omega 3 y un sujeto recibió la combinación de niacina y fibratos.
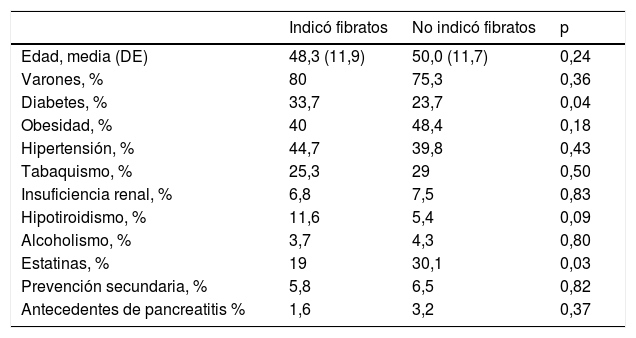
El antecedente de diabetes (OR: 1,64; IC95%: 1,0-2,8) se asoció con una mayor probabilidad de recibir fibratos, mientras que el tratamiento previo con estatinas se correlacionó con una menor probabilidad de recibir dichos fármacos (OR: 0,54; IC 95%: 0,31-0,96) (tabla 3).
Características de la población según se les haya indicado o no fibratos luego de conocer el hallazgo de hipertrigliceridemia grave
| Indicó fibratos | No indicó fibratos | p | |
|---|---|---|---|
| Edad, media (DE) | 48,3 (11,9) | 50,0 (11,7) | 0,24 |
| Varones, % | 80 | 75,3 | 0,36 |
| Diabetes, % | 33,7 | 23,7 | 0,04 |
| Obesidad, % | 40 | 48,4 | 0,18 |
| Hipertensión, % | 44,7 | 39,8 | 0,43 |
| Tabaquismo, % | 25,3 | 29 | 0,50 |
| Insuficiencia renal, % | 6,8 | 7,5 | 0,83 |
| Hipotiroidismo, % | 11,6 | 5,4 | 0,09 |
| Alcoholismo, % | 3,7 | 4,3 | 0,80 |
| Estatinas, % | 19 | 30,1 | 0,03 |
| Prevención secundaria, % | 5,8 | 6,5 | 0,82 |
| Antecedentes de pancreatitis % | 1,6 | 3,2 | 0,37 |
DE: desviación estándar.
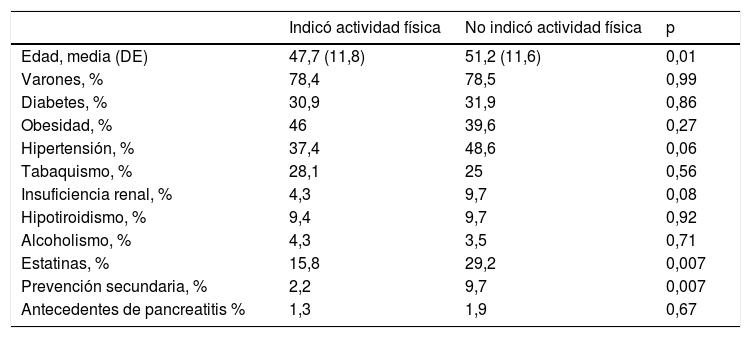
Los pacientes que fueron derivados a nutrición eran más jóvenes (OR: 0,97; IC 95%: 0,95-0,99), estaban menos frecuentemente medicados con estatinas (OR: 0,45; IC 95%: 0,25-0,82) y tenían una mayor proporción de sujetos con obesidad (OR: 3,2; IC 95%: 2,0-5,3). Asimismo, los pacientes a los cuales se les recomendó actividad física tenían menos edad (OR: 0,97; IC 95%: 0,95-0,99) y mostraron una menor proporción de pacientes en prevención secundaria (OR: 0,21; IC 95%: 0,05-0,73) o medicados con estatinas (OR: 0,46; IC 95%: 0,26-0,82). Las características de la población en los grupos que recibieron o no la indicación de actividad física y/o una derivación al servicio de nutrición se muestran en la tabla 4.
Características de la población según hayan tenido o no indicación de actividad física o consulta con nutrición
| Indicó actividad física | No indicó actividad física | p | |
|---|---|---|---|
| Edad, media (DE) | 47,7 (11,8) | 51,2 (11,6) | 0,01 |
| Varones, % | 78,4 | 78,5 | 0,99 |
| Diabetes, % | 30,9 | 31,9 | 0,86 |
| Obesidad, % | 46 | 39,6 | 0,27 |
| Hipertensión, % | 37,4 | 48,6 | 0,06 |
| Tabaquismo, % | 28,1 | 25 | 0,56 |
| Insuficiencia renal, % | 4,3 | 9,7 | 0,08 |
| Hipotiroidismo, % | 9,4 | 9,7 | 0,92 |
| Alcoholismo, % | 4,3 | 3,5 | 0,71 |
| Estatinas, % | 15,8 | 29,2 | 0,007 |
| Prevención secundaria, % | 2,2 | 9,7 | 0,007 |
| Antecedentes de pancreatitis % | 1,3 | 1,9 | 0,67 |
| Indicó consulta con nutrición | No indicó consulta con nutrición | p | |
|---|---|---|---|
| Edad, media (DE) | 47 (11,5) | 51,4 (11,6) | 0,002 |
| Sexo masculino, % | 74,4 | 81,7 | 0,14 |
| Diabetes, % | 29,6 | 31 | 0,79 |
| Obesidad, % | 58,4 | 30,4 | <0,001 |
| Hipertensión, % | 40,8 | 44,9 | 0,48 |
| Tabaquismo, % | 28 | 25,3 | 0,61 |
| Insuficiencia renal, % | 5,6 | 8,2 | 0,39 |
| Hipotiroidismo, % | 11,2 | 8,2 | 0,40 |
| Alcoholismo, % | 2,4 | 5,1 | 0,25 |
| Estatinas, % | 15,2 | 28,4 | 0,008 |
| Prevención secundaria, % | 2,9 | 6,8 | 0,10 |
| Antecedentes de pancreatitis % | 1,6 | 2,5 | 0,59 |
DE: desviación estándar.
En el presente estudio, y por primera vez en nuestra región, se han descrito las características clínicas y epidemiológicas de los pacientes con hipertrigliceridemia grave y las conductas terapéuticas instauradas por los médicos tratantes ante dicho cuadro clínico. Los valores de triglicéridos en nuestra población (mediana 1.329mg/dL y media 1.515mg/dL) son más elevados que un registro Español que, al igual que nuestro trabajo, incluyó a sujetos con triglicéridos>1.000mg/dL (media 965mg/dL)15. Por lo tanto, nuestra población representa un grupo selecto de sujetos con hipertrigliceridemias graves.
Un hallazgo relevante de nuestro trabajo es que aproximadamente el 80% de la población con hipertrigliceridemia grave eran varones. Dichos resultados concuerdan con lo reportado en otros registros de Europa y Estados Unidos16,17. Existen mecanismos genéticos, hormonales y metabólicos (por ejemplo, la capacidad de extraer grasa durante las fase posprandial) que podrían justificar la menor prevalencia en el sexo femenino18,19.
El diagnóstico etiológico de las hipertrigliceridemias puede no ser fácil, entre otras cosas porque el desarrollo de dicha dislipidemia suele ser multifactorial. En nuestro trabajo, en 2 tercios de la población se pudo encontrar al menos una causa potencialmente relacionada con el diagnóstico de hipertrigliceridemia secundaria. Sin embargo, esta observación no excluye que algunos pacientes tuvieran además mutaciones genéticas asociadas a una menor función de la lipoproteinlipasa. Solo en el 40,7% de los casos los médicos tratantes identificaron alguna causa secundaria y, consecuentemente, adoptaron medidas para corregirlas. De este modo, en aproximadamente un 25% de los pacientes no fueron detectados factores predisponentes.
Coincidiendo con otras publicaciones, se destacan como causas secundarias la obesidad, la diabetes y el síndrome metabólico20,21. En este contexto, la resistencia a la insulina inducida por la grasa visceral (mediada en parte por la liberación de adipocinas proinflamatorias), produce un aumento de la liberación de ácidos grasos libres desde los adipocitos22. Como consecuencia, se induce la síntesis hepática de triglicéridos y apolipoproteína B, favoreciendo una sobreproducción de partículas VLDL ricas en triglicéridos, hecho que explica la hipertrigliceridemia en estos pacientes23.
A diferencia de otras publicaciones, en nuestro análisis se observó un bajo porcentaje de pacientes en los cuales el consumo de alcohol se asoció con la hipertrigliceridemia15. Probablemente, el subregistro en la historia clínica de este hábito en nuestro ámbito podría explicar las diferencias. En ese sentido, otros autores reportaron dicho inconveniente, aunque analizando los datos provenientes de encuestas realizadas en la población general y no de historias clínicas hospitalarias24,25.
La proporción de sujetos con antecedentes de pancreatitis fue baja en nuestro estudio (<2%) en comparación con otros trabajos previamente publicados15,20. Características propias de nuestra población, ya sean raciales, epidemiológicas o etiológicas (diferente proporción de hipertrigliceridemias genéticas y factores predisponentes) podrían explicar en parte dichos hallazgos26,27.
La subutilización de fármacos con demostrada eficacia en prevención cardiovascular, como pueden ser las estatinas, los inhibidores de la enzima de conversión o la aspirina ha sido previamente reportada28,29. Sin embargo, contamos con poca información sobre la utilización de fibratos en el contexto de hipertrigliceridemias graves. Los fibratos son los fármacos de elección para el tratamiento de las hipertrigliceridemias30. Dichos fármacos aumentan la oxidación de los ácidos grasos y la síntesis de la lipoproteinlipasa, reducen la expresión de la apolipoproteína C-III, y, consecuentemente, reducen la producción de VLDL y aumentan el catabolismo de las partículas ricas en triglicéridos31. En nuestro estudio, aproximadamente 2 tercios de los pacientes que tuvieron un control en los 6 meses posteriores a la determinación lipídica recibieron dichos fármacos. Sin embargo, solo el 12% de dichos sujetos recibieron el fibrato más efectivo a la dosis máxima (gemfibrozil 1.200mg/dL) para reducir el nivel de los triglicéridos32.
Uno de los factores que aumenta el riesgo de miopatías en los sujetos que reciben estatinas es la combinación con fibratos33. Sin embargo, dado que no interfiere con el metabolismo de las estatinas, el fenofibrato es el fibrato preferido para usar en combinación con dichos fármacos30. En nuestro estudio, la utilización previa de estatinas se asoció con una menor probabilidad de recibir fibratos. Por otro lado, el antecedente de diabetes se asoció con una mayor probabilidad de recibir dichos fármacos. Probablemente, el mejor manejo de estos fármacos hipolipidemiantes por parte de los médicos que manejan pacientes con diabetes explicaría en parte dichos resultados.
Nuestros hallazgos mostraron que más de la mitad de los sujetos no recibieron indicación formal de actividad física o derivación al servicio de nutrición, siendo los más jóvenes a los que más se les brindó dichas indicaciones. Como era de esperar, los obesos fueron derivados con mayor frecuencia a un especialista en nutrición, mientras que el antecedente de enfermedad cardiovascular influyó en una menor recomendación de realizar ejercicio.
Del mismo modo, se observó una muy baja utilización de niacina y ácidos grasos omega 3. En el primer caso, los resultados negativos de los últimos ensayos clínicos que evaluaron el uso de ácido nicotínico en pacientes en prevención secundaria y la pobre tolerancia a este fármaco pudieron haber influido en los resultados34,35. Con respecto a los ácidos grasos omega 3, no solo se utilizaron en muy pocos pacientes, sino que además se prescribieron dosis inferiores a las recomendadas36,37.
Nuestro trabajo tiene algunas limitaciones:1) al utilizar una base de datos secundaria (historia clínica electrónica) podrían existir sesgos de información; creemos que pudo haber un subregistro en la pesquisa del consumo de alcohol ya que este hábito no se registra de forma sistemática; 2) no se pudo obtener retrospectivamente de forma confiable algunos datos sobre ciertas variables, como el perímetro de cintura, la presencia de xantomas/xantelasmas, los antecedentes heredofamiliares o los niveles de apolipoproteína B, y, por consiguiente, no se pudieron incluir dichos datos en el análisis, y 3) por cuestiones metodológicas, no se pudo analizar las conductas instauradas por los profesionales según la especialidad.
En conclusión, nuestro trabajo mostró por primera vez en nuestro país las características de una población con hipertrigliceridemia grave. Se destacaron algunas causas secundarias como la diabetes y la obesidad. Las medidas terapéuticas instauradas por parte de los médicos fueron insuficientes. Conocer las características de este particular escenario clínico podría mejorar el abordaje de estos pacientes, generando algoritmos diagnósticos y terapéuticos que se adapten a la realidad de cada región.
FinanciaciónNinguna.
Conflicto de interesesNinguno.