Las Guias Europeas sobre Dislipemias (2011) y Prevención Cardiovascular (2012) han incorporado importantes modificaciones. En primer lugar destaca la identificación de un grupo de pacientes de muy alto riesgo vascular: pacientes con enfermedad aterosclerosa de cualquier territorio vascular, diabetes con factores de riesgo asociados, insuficiencia renal crónica avanzada o estimación SCORE >10%. Se consideran de ‘alto riesgo’ los pacientes con diabetes sin otros factores de riesgo, insuficiencia renal moderada, hipertensión severa, dislipemias genéticas o estimación SCORE 5-10%. Los niveles de colesterol HDL y triglicéridos se consideran como moduladores de riesgo, pero no objetivos terapéuticos per se. Los objetivos terapéutico se cifran en niveles de colesterol LDL < 70 mg/dl (o al menos una reducción de al menos el 50%) para pacientes de muy alto riesgo y LDL < 100 mg/dl para pacientes de alto riesgo. Además de las modificaciones de los estilos de vida, el tratamiento farmacológico con estatinas son el eje del tratamiento hipolipemiante. Otras opciones farmacológicas pueden ser consideradas si el tratamiento con las dosis máximas de estatinas tolerable no alcanza los objetivos terapéuticos.
The European Guidelines on Dyslipidaemias (2011) and Cardiovascular Prevention (2012) have incorporated important changes. Firstly, it highlights the identification of a group of “very high risk” patients: patients with atherosclerotic disease in any vascular area, diabetes with associated risk factors, advanced chronic renal failure, or a SCORE estimate >10%. Patients with diabetes and no other risk factors, moderate renal failure, severe hypertension, genetic dyslipidaemias, or a SCORE estimate 5-10%, are considered as “high risk”. The HDL cholesterol and triglycerides levels are considered as modulators of risks, but not therapeutic objectives per se. The therapeutic objectives are set at LDL cholesterol levels < 70 mg/dl (or at least a reduction of at least 50%) for patients at very high risk, and an LDL < 100 mg/dl for high risk patients. As well as the changes in lifestyle, pharmacological treatment with statins is the focal point of lipid lowering treatments. Other pharmacological options may be considered if the treatment with the maximum tolerable doses of statins do not achieve the therapeutic objectives.
La Sociedad Europea de Arteriosclerosis y la Sociedad Europea de Cardiología publicaron en 2011 la primera guía conjunta sobre manejo de las dislipidemias1. La mayoría de sus recomendaciones fueron incorporadas, con algunos matices, en la Guía Europea de Prevención Cardiovascular publicada en 20122. Esta última es un documento de consenso entre las principales sociedades implicadas en la prevención cardiovascular, que incluye a las sociedades de Arteriosclerosis, Cardiología, Hipertensión, Diabetes, Ictus o Medicina de Familia, entre otras.
La guía de 2012 supone la actualización de la Guía Europea de 20073,4. En el presente artículo revisaremos las principales novedades en sus recomendaciones, respecto a las ediciones precedentes.
Estimación del riesgo cardiovascular totalEl fundamento para todas las recomendaciones surge de la estimación del riego vascular total de los pacientes (fig. 1) y ofrece objetivos terapéuticos adaptados para cada nivel de riesgo2. Las guías europeas continúan eligiendo las estimaciones del proyecto SCORE como las mejor adaptadas a la población europea, al haberse desarrollado a partir de cohortes europeas (http://www.heartscore.org/es/Pages/Welcome.aspx)5. Las tablas SCORE proporcionan una estimación de la mortalidad cardiovascular a 10años, sin informar directamente sobre la morbilidad. Como aproximación, se estima que el riesgo de morbilidad cardiovascular es aproximadamente el triple del riesgo de mortalidad (algo superior en mujeres).
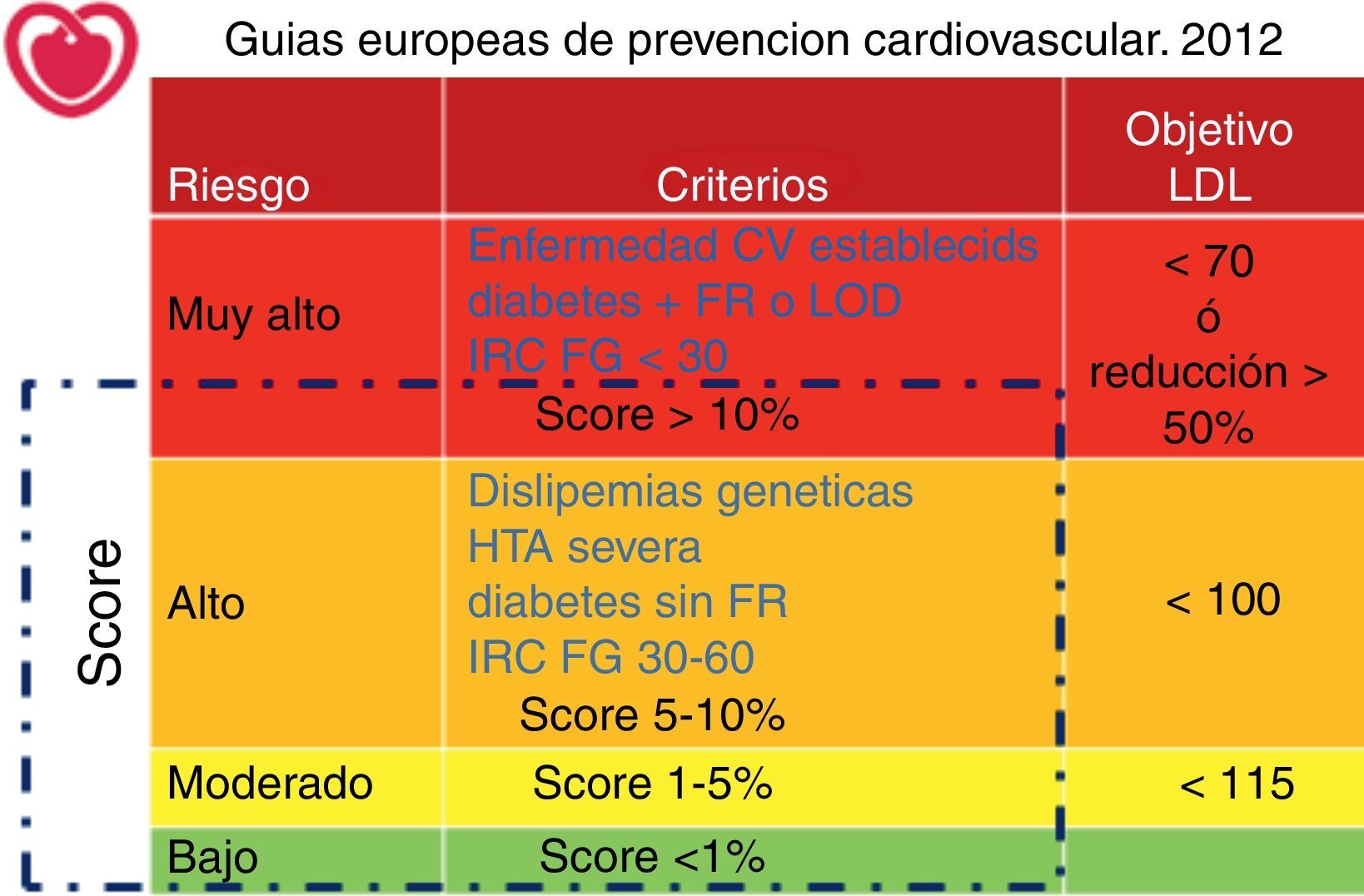
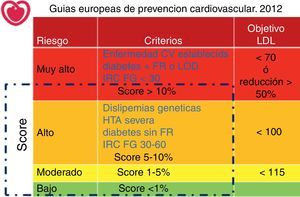
Estratificación según el riesgo vascular total y objetivos de colesterol LDL según las guías europeas de prevención cardiovascular2. La estratificación del riesgo se basa en la identificación directa de pacientes de alto y muy alto riesgo (indicados en color azul). En el resto de los pacientes la estimación de riesgo se realiza a partir de las tablas del proyecto SCORE2-5.
CV: cardiovascular; FG: filtrado glomerular; FR: factor de riesgo; HTA: hipertensión arterial; IRC: insuficiencia renal crónica; LOD: lesión de órgano diana.
En estas guías es destacable la novedad de definir un grupo de «riesgo vascular muy alto». En este grupo se incluyen los pacientes con enfermedad vascular ateromatosa establecida de cualquier territorio (coronaria, cerebrovascular o periférica de miembros inferiores) y considera también los casos en los que se ha demostrado la lesión vascular mediante pruebas diagnósticas (invasivas o no).
En segundo lugar, se consideran como de muy alto riesgo vascular los diabéticos (tipo1 o tipo2) en los que exista otro factor de riesgo vascular o la lesión de un órgano diana (específicamente microalbuminuria)2. La consideración de la diabetes como un «equivalente» de riesgo coronario se había planteado ya en las guías norteamericanas (NCEP)6 con cierta controversia. En las guías europeas de 2011 el criterio era muy amplio y se incluían a todos los diabéticos tipo2 como de alto riesgo, sin exigir la presencia de lesión de órgano diana o de factores de riesgo adicionales1. Si bien la inmensa mayoría de los diabéticos tipo2 asocian algún otro factor de riesgo (obesidad, hipertensión, colesterol HDL bajo), la matización recogida en las guías de 2012 permite una valoración menos exigente en los diabéticos jóvenes de diagnóstico reciente y sin otros factores de riesgo concurrentes. Como alternativa, se sugiere una estimación del riesgo de los diabéticos basada en las tablas SCORE aplicando un factor multiplicador por 3 para hombres y por 5 para mujeres.
La insuficiencia renal avanzada (con filtrado glomerular estimado inferior a 30ml/min) se considera asimismo como indicador de riesgo vascular muy alto2. Tradicionalmente, la enfermedad renal crónica no se había considerado en las recomendaciones para el tratamiento de la dislipidemia, a pesar de estar reconocida como un marcador de riesgo vascular. La reciente publicación del estudio SHARP confirma que el tratamiento hipolipemiante combinado puede ofrecer beneficios cardiovasculares en pacientes con insuficiencia renal avanzada, aunque el beneficio se reduce de forma importante para los pacientes en diálisis7. Las recomendaciones iniciales de 2011 habían considerado también de riesgo muy alto la insuficiencia renal moderada, con filtrado glomerular estimado inferior a 60ml/min1.
Por último, se consideran de riesgo muy alto los pacientes en prevención primaria con una estimación superior al 10% por las tablas SCORE adaptadas a los distintos países (alto o bajo riesgo)1,2.
Riesgo altoDentro de este grupo se consideran todos los sujetos sin enfermedad vascular con estimación de riesgo con las tablas SCORE entre 5 y 10%1,2. Asimismo, se incluyen los pacientes con insuficiencia renal moderada (filtrado glomerular entre 30 y 60ml/min) y los diabéticos que no tengan otros factores de riesgo vascular asociados2. Por último, se incluyen los pacientes con un único factor de riesgo con especial relevancia, como la hipertensión arterial severa y las dislipidemias genéticas1,2.
Riesgo moderadoSe consideran dentro de este grupo los individuos sin enfermedad vascular con puntuación SCORE entre el 1 y el 5%. Este grupo incluye a la mayoría de los sujetos de edad media sin otros factores de riesgo1,2.
Riesgo bajoSe aplica a los sujetos con un SCORE inferior al 1% y que no presentan ninguna característica de las categorías anteriores1,2.
Edad y riesgo vascularSon conocidas las limitaciones de las escalas de riesgo y en particular las derivadas del proyecto SCORE. La discusión de estas limitaciones o la comparación entre las distintas escalas de riesgo supera la extensión del presente artículo, por lo que no pueden ser abordadas aquí.
Sin embargo, uno de los problemas comunes a la mayoría de las de ecuaciones que estiman el riesgo vascular es su marcada dependencia de la edad. De este modo, los individuos de edad avanzada, especialmente los varones, se identifican como de alto riesgo vascular, incluso con escasa presencia de factores de riesgo adicionales1,2. Por otra parte, las tablas SCORE no proporcionan estimaciones para los mayores de 65años. Ambas guías reconocen el riesgo vascular elevado inherente a la edad avanzada y la pobreza de datos sobre este grupo en los estudios de intervención para el control de factores de riesgo, sobre todo en sujetos muy ancianos (mayores de 80años). Se destaca el mayor riesgo de toxicidad de las intervenciones farmacológicas en estos y se remite a una valoración clínica individual, sin proporcionar directrices específicas.
En el extremo contrario, para los sujetos jóvenes se suele estimar un riesgo vascular absoluto bajo. Dado que las intervenciones farmacológicas de las dislipidemias suelen estar recomendadas a partir de un nivel de riesgo absoluto, la simple consideración del mismo puede condicionar la abstención en el uso de medidas preventivas eficaces en pacientes relativamente jóvenes. Si bien las complicaciones cardiovasculares suelen aparecer en sujetos de edad avanzada, la presencia de factores de riesgo en edades medias es altamente predictiva de la morbimortalidad coronaria a lo largo de la vida8.
Existen diversas aproximaciones para evitar una tolerancia excesiva en el control de los factores de riesgo en sujetos jóvenes o, por el contrario, hacer un énfasis exagerado con un tratamiento intensivo de pacientes con edades avanzadas. Una primera recomendación es identificar a los pacientes con dislipidemias genéticas (especialmente la hipercolesterolemia familiar y la hiperlipidemia familiar combinada) que comienzan en la infancia o la adolescencia y considerarlos de alto riesgo con indicación de tratamiento farmacológico adecuado1,2. Por otra parte, en ediciones previas de las guías se había propuesto extrapolar el riesgo de los pacientes al que tendrían a los 60años de edad, asumiendo la continuidad de los factores de riesgo y, según este, decidir las opciones terapéuticas3. Otra alternativa es la estimación del riesgo vascular a largo plazo, por ejemplo a 30años, con la ecuación de Framingham, o lo largo de la vida, como se sugiere en las guías británicas actualmente en elaboración (Deanfield, comunicación personal; http://www.jbs3risk.com/).
Las guías europeas actuales proporcionan 2opciones de valoración complementarias1,2. La primera es la estimación del riego relativo, que se eleva notablemente en los individuos jóvenes con agregación de factores de riesgo, respecto a las personas de su edad sin estos. Las guías no proporcionan una directriz definida para actuar en estos casos, pero permiten estimar el exceso de riesgo asociado a estos factores para realizar recomendaciones de estilo de vida u opciones de tratamiento farmacológico. Un reto es hacer comprender a los pacientes lo que realmente representan las estimaciones de riesgo absoluto y riesgo relativo.
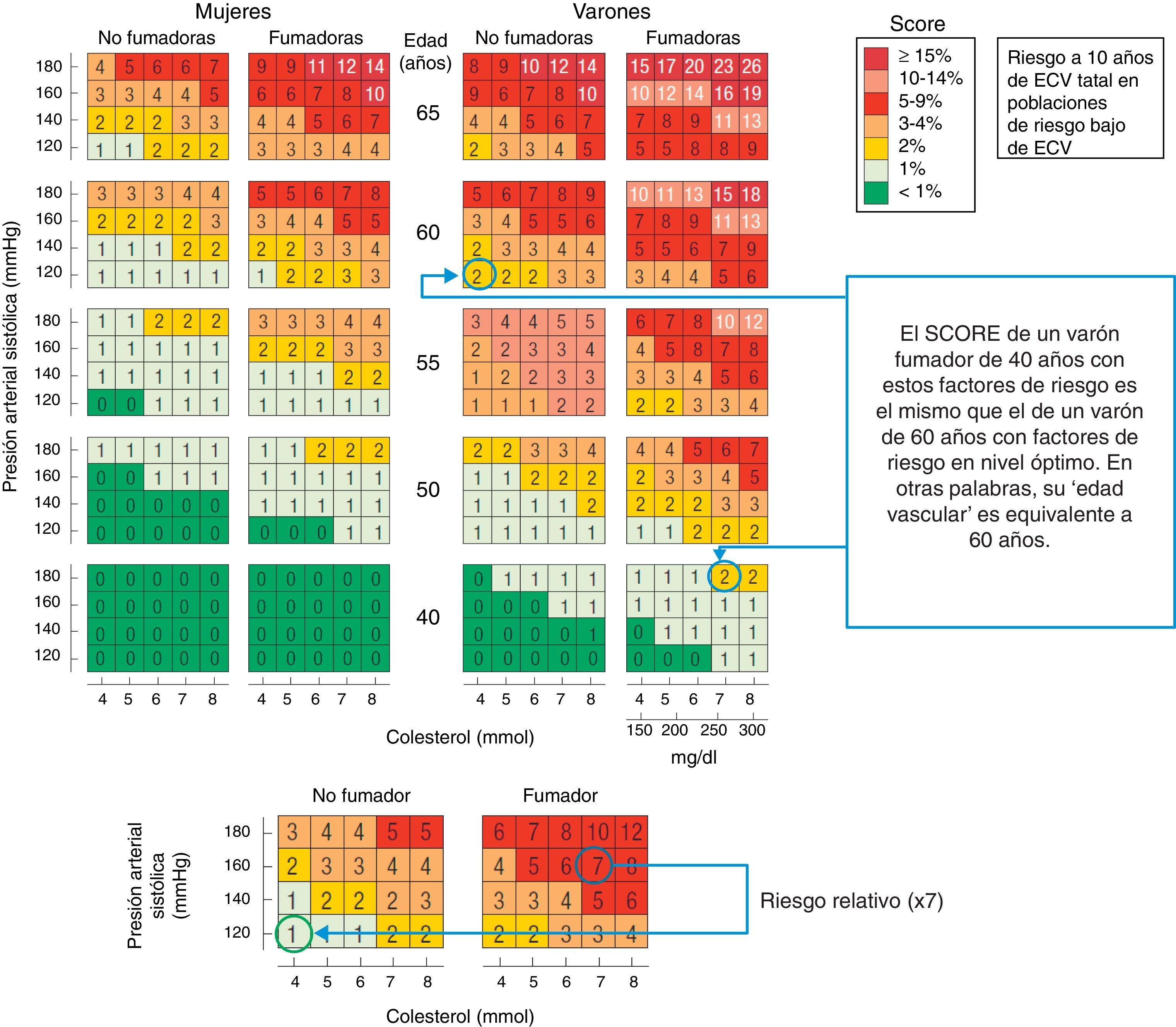
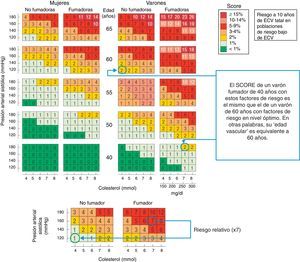
Otra opción interesante es la derivada del concepto de «edad vascular». Para calcularla se estima el riesgo absoluto del paciente y se identifica en las tablas a qué edad un sujeto del mismo sexo con los factores de riesgo vascular controlados tendría el mismo riesgo vascular que el estimado para el paciente (fig. 2). Esta forma de transmitir el riesgo aumentado es fácil de entender por los pacientes y puede servir para motivarles en el control de sus factores de riesgo. Por otra parte, se puede mostrar el beneficio del control de factores de riesgo en términos de «rejuvenecimiento vascular». Algunas versiones electrónicas del proyecto SCORE (on line o descargable para ordenador personal; https://escol.escardio.org/heartscore3/download.aspx) proporcionan un cálculo de la edad vascular, la estimación del porcentaje de riesgo controlable atribuible a los distintos factores de riesgo y la mejoría en la estimación si se controlaran los mismos. Una aproximación similar se ha desarrollado también a partir de la ecuación de Framingham que estima el «riesgo vascular global» (no solamente el coronario)9. En la misma línea, Cuende et al.10 han publicado unas tablas en las que, en lugar de aparecer el «riesgo absoluto», se muestra directamente la «edad vascular» del paciente. A pesar de ser un concepto sugerente, las actuales guías europeas tampoco hacen recomendaciones específicas de tratamiento a partir de la «edad vascular».
Utilidad del riesgo relativo y la «edad vascular» para valorar el riesgo en personas jóvenes. Ejemplo de un varón español de 40años de edad, fumador, con cifras de colesterol total de 280mg/dl y presión arterial sistólica de 160mmHg, que tiene un riesgo SCORE de mortalidad cardiovascular moderado (2%). Sin embargo, el riesgo de este paciente es 7veces superior al de otro varón no fumador y con niveles normales de presión arterial y colesterol inferior a 200mg/dl (empleando las tablas de riesgo relativo, panel inferior). En el ejemplo mencionado, el 2% de riesgo es el que presenta un varón no fumador de 60años de edad (concepto de «edad vascular», panel superior).
Existen otros «marcadores de riesgo» no incluidos en las tablas, que se asocian con un incremento del riesgo vascular y que podrían ser empleados en la valoración clínica individual de los pacientes1,2. Entre ellos se reconocen la obesidad, la inactividad física, los niveles reducidos de colesterol HDL, el aumento de triglicéridos, la elevación de lipoproteína(a), el fibrinógeno y la proteína C reactiva ultrasensible. De todos ellos, las guías destacan el valor del colesterol HDL, y en la versión electrónica del SCORE se incluye la opción de incluir esta fracción lipídica para modular el riesgo obtenido con las tablas convencionales. El principal valor de todos estos moduladores es el posible refinamiento en la estimación del riesgo en los pacientes, con un resultado moderado o intermedio, que genere incertidumbre sobre su manejo óptimo. En algunos casos puede suponer la conveniencia de su reclasificación. En este sentido, su aplicación en la práctica es análoga a la de los distintos métodos de detección de la enfermedad vascular subclínica, como la medición ecográfica del grosor íntima-media carotídeo, la cuantificación del calcio coronario por tomografía computarizada o la determinación del índice tobillo-brazo de presión arterial.
Definición de objetivos terapéuticosEl objetivo terapéutico fundamental para las nuevas guías continúa siendo la reducción del colesterol LDL, debido a su soporte epidemiológico y los resultados de los ensayos clínicos1,2,10-13. Precisamente, por la extrapolación de los resultados de los estudios de intervención más agresivos, destaca que el mayor impacto en la prevención de la enfermedad cardiovascular se consigue con la reducción de colesterol LDL por debajo de 70mg/dl, en términos absolutos, o superior al 50% de su valor basal. Por dicho motivo, establece este último objetivo para los pacientes de riesgo muy alto, mientras que otras guías previas, como las del NECP-ATPIII, lo consideraban opcional6. Para los pacientes con riesgo alto se mantiene el objetivo de colesterol LDL inferior a 100mg/dl y en los de riesgo moderado se plantea un objetivo más ambicioso que antes, por debajo de 115mg/dl. En las guías se reconoce que estos últimos están basados en el consenso de expertos, más que en evidencias concretas. No se recomienda ningún objetivo específico para los pacientes de riesgo bajo.
Se reconoce también el valor de la concentración de apoB como indicador de la eficacia terapéutica del tratamiento hipolipemiante1,2, por lo que para los médicos que la utilicen señala como objetivos terapéuticos valores inferiores a 80 y 100mg/dl en los pacientes con riesgo muy alto y alto, respectivamente. Para los pacientes en los que no se puede calcular el LDL por tener hipertrigliceridemia, se fijan objetivos de colesterol distinto al HDL, mediante la suma de 30mg/dl en los establecidos de LDL para cada grupo de riesgo.
Por el contrario, respecto a otros parámetros lipídicos como el colesterol HDL y los triglicéridos, más allá de su posible valor como marcadores de riesgo, reconoce la falta de evidencias que avalen su modificación para una reducción adicional del riesgo vascular1,2. Por ello, plantea que solo pueden ser considerados objetivos secundarios u opcionales.
Estrategias del tratamientoTanto en las guías específicas para el control de la dislipidemia de 2011, como en las de prevención cardiovascular de 2012, se hace inicialmente énfasis en las medidas no farmacológicas para aplicar a todos los pacientes1,2. Plantean los efectos beneficiosos de una dieta adecuada, la práctica de ejercicio físico y el abandono, en su caso, del hábito tabáquico, como medidas aplicables a todos los individuos y que pueden ser suficientes en los de riesgo bajo o moderado y con colesterol LDL no elevado. No se especifica el tiempo que estas deben aplicarse antes de que, si no son suficientes, se deba considerar el uso de fármacos. Respecto a la dieta, se hace un análisis detallado del efecto de sus componentes sobre el perfil lipídico, pero lógicamente no recoge la reducción en la morbimortalidad cardiovascular mediante la dieta con patrón mediterráneo y suplementos de aceite de oliva virgen o frutos secos, que se ha demostrado con el estudio PREDIMED publicado posteriormente14. En todo caso, se destacan las resistencias y estrategias conductuales para conseguir la modificación del estilo de vida y la adquisición de hábitos dietéticos saludables.
En cuanto al tratamiento farmacológico, se destaca el papel central de las estatinas debido al cúmulo de evidencias a su favor para la prevención cardiovascular en los distintos entornos clínicos1,2,12,13. Como estrategia recomiendan utilizar estos fármacos a las dosis máximas recomendadas o toleradas para intentar conseguir el objetivo de colesterol LDL, en función del nivel de riesgo. En el caso de no alcanzar este objetivo, recomiendan la combinación de una estatina con un inhibidor de la absorción de colesterol como ezetimiba, un secuestrador de ácidos biliares o ácido nicotínico. Estos últimos fármacos también pueden utilizarse solos o combinados entre ellos, en caso de intolerancia a las estatinas. Evidentemente, los fracasos de los ensayos recientes con ácido nicotínico han postergado su posible uso15,16. De los fibratos se menciona su eficacia limitada cuando se utilizan asociados a las estatinas y el incremento en el riesgo de reacciones adversas17,18.
En el material complementario a las guías se recoge una tabla sobre el porcentaje de reducción de colesterol LDL que se requiere, según su concentración basal y el objetivo terapéutico dependiente del grupo de riesgo. Este dato refuerza la utilidad de una planificación previa de la pauta de tratamiento, que permite elegir el tipo de estatina, en función de su potencia, o valorar la necesidad de un tratamiento hipolipemiante combinado.
Manejo de la dislipidemia en grupos especialesFinalmente, ambas guías recogen recomendaciones específicas para el control de la dislipidemia en algunos grupos especiales1,2. Algunos de estos ya se han tratado antes, cuando se ha descrito la diabetes mellitus o la enfermedad renal crónica como situaciones clínicas de riesgo vascular alto o muy alto. Lo mismo sucede en el caso de las dislipidemias genéticas. El uso de estatinas respecto a la diabetes, a pesar de que pueden aumentar levemente su incidencia o empeorar el metabolismo de la glucosa, está justificado por la compensación debida a los beneficios. También se ha mencionado cómo evitar el problema del posible infra o sobretratamiento en los grupos extremos de edad.
Otros grupos que también se tienen en cuenta son las mujeres, los pacientes con síndrome coronario agudo, insuficiencia cardiaca o valvulopatías, enfermedad arterial periférica, accidentes cerebrovasculares, trasplantes, trastornos autoinmunes o infección por el virus de la inmunodeficiencia humana. En la mayoría de estos grupos las directrices que se dan están basadas en el consenso de expertos, al no existir evidencias suficientes procedentes de ensayos clínicos.