Existe una amplia variabilidad en el abordaje quirúrgico de la colecistitis aguda. Se presenta una encuesta a los miembros de la Asociación Española de Cirujanos (AEC) para analizar sus preferencias en el tratamiento de la colecistitis. La mayoría de los cirujanos que responden no declara ninguna superespecialidad (41,6%), el 21% son cirujanos hepatobiliopancreáticos, seguidos por cirujanos colorrectales y esofagogástricos. El 92,3% prefiere la colecistectomía durante el primer ingreso, aunque solo el 42,7% la realiza. Las razones más frecuentes para cambiar su práctica preferida son: pacientes no aptos para cirugía (43,6%) y poca disponibilidad de quirófano de urgencias (35,2%). El 88,9% realiza la colecistectomía por laparoscopia. La mayoría de cirujanos de la AEC aconseja la colecistectomía en el primer ingreso para la colecistitis, pero solo la mitad de ellos la aplica en su entorno clínico. Existen diversos puntos de mejora en el tratamiento de la colecistitis aguda en los hospitales españoles.
There is a wide variability in the management of acute cholecystitis. A survey among the members of the Spanish Association of Surgeons (AEC) analyzed the preferences of Spanish surgeons for its surgical management. The majority of the 771 responders didn’t declare any subspecialty (41.6%), 21% were HPB surgeons, followed by colorectal and upper-GI specialities. Early cholecystectomy during the first admission is the preferred method of management of 92.3% of surgeons, but only 42.7% succeed in adopting this practice. The most frequent reasons for changing their preferred practice were: Patients not fit for surgery (43.6%) and lack of availability of emergency operating room (35.2%). A total of 88.9% perform surgery laparoscopically. The majority of AEC surgeons advise index admission cholecystectomy for acute cholecystitis, although only half of them succeed in its actual implementation. There is room for improvement in the management of acute cholecystitis in Spanish hospitals.
El 10-15% de la población occidental presenta litiasis vesicular y el 1-3% de los pacientes sintomáticos desarrolla una colecistitis aguda1. A pesar de su alta frecuencia y de los múltiples estudios que abordan su tratamiento, todavía existe controversia en el manejo de la colecistitis aguda, que va desde el momento más oportuno para la intervención quirúrgica hasta la técnica o el tratamiento antibiótico más apropiados2. Las auditorías sobre el manejo de la colecistitis que abordan estas cuestiones confirman la gran variabilidad existente en su tratamiento3–7 y en algunos casos se han utilizado para la toma de decisiones en política sanitaria8,9. No conocemos la existencia de encuestas que analicen el tratamiento de la colecistitis aguda en España.
El objetivo del presente estudio es conocer los patrones de manejo de la colecistitis aguda de los cirujanos españoles con respecto a sus convicciones sobre el momento de la colecistectomía y la técnica quirúrgica, las dificultades halladas en la traslación de sus preferencias a la realidad de la práctica clínica, el tratamiento antibiótico empírico utilizado y la relación de estos parámetros con su grado de superespecialización o el tamaño del hospital en que ejercen su práctica clínica.
Material y métodoSe diseñó una encuesta online (SurveyMonkey®) con 17 preguntas sobre ámbito de trabajo, tamaño de hospital, nivel de especialización quirúrgica y opciones de manejo de la colecistitis aguda (tabla 1). Entre ellas, se preguntó sobre sus convicciones acerca del momento de la intervención quirúrgica (colecistectomía durante el primer ingreso o tratamiento médico seguido por colecistectomía diferida en un segundo ingreso), la realidad de su actuación en la práctica habitual, los motivos para no ceñirse a sus preferencias, el tipo de abordaje quirúrgico (laparotomía o laparoscopia) y la realización de colangiografía intraoperatoria. A aquellos que optaban por la cirugía diferida se les preguntó sobre los motivos de dicha práctica, así como sobre las situaciones en las que se plantearían realizar la punción percutánea transhepática de la vesícula biliar.
Preguntas de la encuesta
| 1. Ámbito de trabajo |
| • Actividad privada• Actividad públicaAmbas |
| 2. Tamaño del hospital donde desarrolla su actividad principal |
| • <250 camas• 250-500 camas• > 500 camas |
| 3. ¿Cuál es su subespecialidad dentro de la cirugía general? |
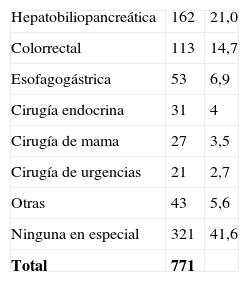
| • Hepatobiliopancreática• Colorrectal• Ninguna en especial• Otras (especificar) |
| 4. ¿Cuántos años hace que obtuvo la especialidad en cirugía? |
| • 1-10• 11-20• > 20 |
| 5. ¿Efectúa habitualmente colecistectomía electiva? |
| 6. Si es así, ¿cuántas colecistectomías realiza anualmente? |
| • 0-50• > 50 |
| 7. ¿Tiene a su cargo de forma habitual pacientes con colecistitis aguda? |
| 8. Según su criterio, ¿cuál de las siguientes opciones de tratamiento cree más recomendable en la colecistitis aguda? |
| • Cirugía inmediata (durante las primeras 24 h del ingreso)• Cirugía precoz (durante los primeros 2-4 días del primer ingreso)• Tratamiento antibiótico y cirugía diferida en un segundo ingreso |
| 9. En su práctica habitual, ¿cuál de las siguientes opciones de tratamiento adopta en la colecistitis aguda? |
| • Cirugía inmediata (durante las primeras 24 h del ingreso)• Cirugía precoz (durante los primeros 2-4 días del primer ingreso)• Tratamiento antibiótico y cirugía diferida en un segundo ingreso |
| 10. En caso de preferir u optar habitualmente por la intervención quirúrgica diferida, ¿cuáles son los motivos? |
| • Pienso que es la mejor opción de tratamiento en la colecistitis• Así está protocolizado en mi servicio• No dispongo fácilmente de quirófano para intervenciones urgentes o semiprogramadas• No tengo suficiente experiencia para intervenir colecistitis agudas• Otros (por favor, especifique) |
| 11. En caso de manejo conservador, ¿cuándo cree indicada la punción percutánea de la vesícula biliar dirigida por ECO/TC? |
| • Casi siempre• Depende de los hallazgos ecográficos• Cuando el paciente se presenta de entrada con sepsis grave/shock séptico/disfunción multiorgánica• En pacientes de edad avanzada o con comorbilidad importante• En casos con mala evolución a pesar del tratamiento antibiótico• Casi nunca• Otro |
| 12. ¿Cuál es su técnica quirúrgica inicial de elección en la colecistitis aguda? |
| • Cirugía abierta• Cirugía laparoscópica |
| 13. ¿Realiza colangiografía intraoperatoria en la colecistitis aguda? |
| • Casi siempre• De forma selectiva• Casi nunca |
| 14. ¿Qué antibiótico o combinación de antibióticos utiliza de forma habitual en el tratamiento de la colecistitis aguda? |
| 15. ¿Qué parámetro/s utiliza de forma prioritaria para decidir la retirada del tratamiento antibiótico? |
| • Mejoría clínica del paciente, desaparición de la fiebre, tolerancia a la dieta• Desaparición de la leucocitosis o descenso de los marcadores inflamatorios (PCR, procalcitonina…)• Casi siempre utilizo una pauta de duración fija• Otros: |
| 16. En caso de intervención quirúrgica durante el primer ingreso, ¿cuánto tiempo mantiene el antibiótico después de la intervención por colecistitis aguda no complicada (no absceso ni peritonitis)? |
| • 24h• 1-3 días• 4-6 días• 7 días o más• Otra pauta: |
| 17. En caso de no intervención durante el primer ingreso, ¿cuánto tiempo mantiene el antibiótico? |
| • 24h• 1-3 días• 4-6 días• 7 días o más• Otra pauta: |
Se remitió una carta por correo electrónico a todos los miembros de la Asociación Española de Cirujanos (AEC), con el enlace a la página web que contenía la encuesta. Además, la encuesta se publicitó a través del boletín electrónico periódico de la AEC y el periodo de respuestas se mantuvo abierto durante un año. Algunas preguntas permitían respuestas múltiples. Los resultados se expresan en porcentajes sobre el total de respuestas obtenidas. Las respuestas se introdujeron en una base de datos informatizada que se analizó mediante el programa SPSS (v. 10.0, Chicago, IL, EE. UU.). Los resultados se analizan mediante la prueba de chi-cuadrado. Se aceptó la significación estadística a una p<0,05.
ResultadosResultados generalesSe recibieron 771 respuestas, de un total de 4.000 asociados. El 72,3% de los cirujanos encuestados realiza actividad en el ámbito de la medicina pública y el 22,9% la compagina con actividad privada. Los niveles de hospital se reparten de forma muy uniforme, con un tercio de cirujanos en hospitales de < 250 camas, un tercio en 250-500 camas y el restante en > 500 camas.
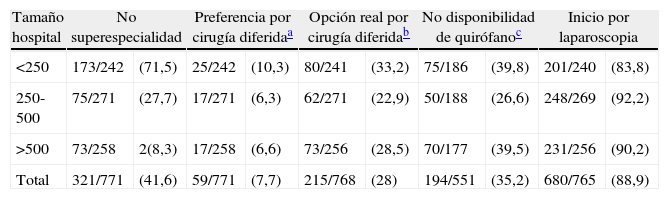
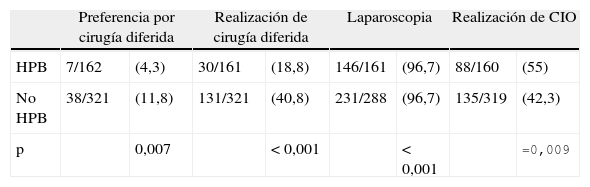
EspecializaciónLa experiencia de los cirujanos, expresada por los años transcurridos desde su especialización, se reparte también equitativamente en tres tercios, entre los intervalos de 1-10 años, 11-20 años y > 20 años. Del total de encuestados, el grupo más numeroso declara no tener ninguna superespecialidad (41,6%), el 21% refiere la cirugía hepatobiliopancreática (HPB). El resto se distribuye en menores proporciones en cirugía colorrectal, cirugía esofagogástrica y otras (tabla 2). Cuando se compara por tamaño de hospital, existen diferencias significativas en el grado de superespecialización. Por ejemplo hay más especialistas en HPB en los hospitales de > 500 camas (26,4 vs 18,3%; p=0,01). No obstante, incluso en los hospitales con mayor número de camas, el 28,3% de los cirujanos que han contestado no están superespecializados (tabla 3).
Respuestas según el tamaño de hospital n/N (%)
| Tamaño hospital | No superespecialidad | Preferencia por cirugía diferidaa | Opción real por cirugía diferidab | No disponibilidad de quirófanoc | Inicio por laparoscopia | |||||
| <250 | 173/242 | (71,5) | 25/242 | (10,3) | 80/241 | (33,2) | 75/186 | (39,8) | 201/240 | (83,8) |
| 250-500 | 75/271 | (27,7) | 17/271 | (6,3) | 62/271 | (22,9) | 50/188 | (26,6) | 248/269 | (92,2) |
| >500 | 73/258 | 2(8,3) | 17/258 | (6,6) | 73/256 | (28,5) | 70/177 | (39,5) | 231/256 | (90,2) |
| Total | 321/771 | (41,6) | 59/771 | (7,7) | 215/768 | (28) | 194/551 | (35,2) | 680/765 | (88,9) |
Un 92,5% de los encuestados realiza habitualmente colecistectomía electiva, de los cuales el 63,3% realiza menos de 50 colecistectomías/año y el 36,7% más de 50 colecistectomías/año. El 93,1% trata habitualmente a pacientes con colecistitis aguda.
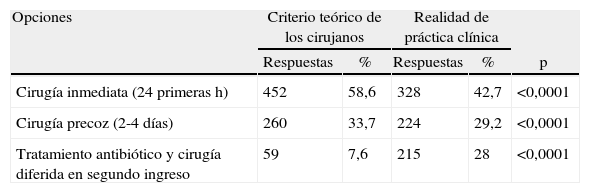
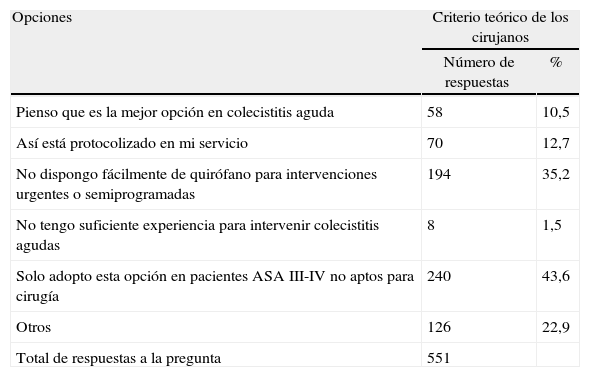
Preferencia de tratamiento quirúrgicoLa colecistectomía inmediata (durante las primeras 24 h del ingreso) es la opción de tratamiento preferida por el 58,6% de los cirujanos, mientras que el 33,7% de los encuestados prefiere la cirugía precoz (durante los primeros 2-4 días del ingreso). En total, el 92,3% prefiere intervención en el primer ingreso. Por el contrario, un 7,7% cree (a nivel teórico) que la opción más recomendable es el tratamiento médico con antibióticos, seguida por colecistectomía electiva diferida en un segundo ingreso (tabla 4). Cuando se inquiere sobre la traducción de sus convicciones a la realidad de la práctica clínica, el 42,7% de los cirujanos realiza colecistectomía inmediata, el 29,2% colecistectomía precoz (global de 71,9% de cirugía en el primer ingreso) y el 28% indica antibioterapia y colecistectomía diferida. Se preguntó a estos últimos por las razones de su postura, siendo las más frecuentes: en pacientes con clasificación ASA III-IV no aptos para cirugía (43,6%), la falta de disponibilidad de quirófano de urgencias (35,2%), la adhesión al protocolo de su servicio (12,7%), o su preferencia inicial por el tratamiento conservador (10,5%) (tabla 5). Entre otras limitaciones para realizar el tratamiento precoz (22,9%) se apuntan un tiempo de evolución clínica mayor de 5 días, presencia de ictericia, alteraciones del perfil enzimático hepático y antiagregación o anticoagulación en pacientes clínicamente estables. Los 161 cirujanos que creen en la cirugía precoz pero practican la diferida lo hacen por falta de quirófanos (65%) o siguiendo el protocolo de su servicio (29%). Los especialistas en cirugía HPB realizan más cirugía en el primer ingreso (81,3 vs 69,5%; p=0,03) (tabla 6).
Comparación entre la teoría y la práctica del momento idóneo de la colecistectomía
| Opciones | Criterio teórico de los cirujanos | Realidad de práctica clínica | |||
| Respuestas | % | Respuestas | % | p | |
| Cirugía inmediata (24 primeras h) | 452 | 58,6 | 328 | 42,7 | <0,0001 |
| Cirugía precoz (2-4 días) | 260 | 33,7 | 224 | 29,2 | <0,0001 |
| Tratamiento antibiótico y cirugía diferida en segundo ingreso | 59 | 7,6 | 215 | 28 | <0,0001 |
Motivos para optar en la práctica clínica por el tratamiento antibiótico y colecistectomía diferida (la pregunta permitía respuesta múltiple)
| Opciones | Criterio teórico de los cirujanos | |
| Número de respuestas | % | |
| Pienso que es la mejor opción en colecistitis aguda | 58 | 10,5 |
| Así está protocolizado en mi servicio | 70 | 12,7 |
| No dispongo fácilmente de quirófano para intervenciones urgentes o semiprogramadas | 194 | 35,2 |
| No tengo suficiente experiencia para intervenir colecistitis agudas | 8 | 1,5 |
| Solo adopto esta opción en pacientes ASA III-IV no aptos para cirugía | 240 | 43,6 |
| Otros | 126 | 22,9 |
| Total de respuestas a la pregunta | 551 | |
Cuando se opta por tratamiento médico, las indicaciones más frecuentes de la colecistostomía percutánea dirigida por ECO/TC son: los pacientes de edad avanzada o con comorbilidades importantes (61,9%), la presentación de entrada con sepsis grave, shock séptico o disfunción multiorgánica (35%) y la mala evolución a pesar del tratamiento antibiótico (26%). Una cuarta parte de los que responden a esta pregunta (165/675) no recurren casi nunca a la colecistostomía percutánea.
Técnica quirúrgicaLa mayoría de los encuestados inicia la intervención por cirugía laparoscópica (88,9%) frente a un 11,1% que la realizan por cirugía abierta. El porcentaje de laparoscopia es mayor en el caso de los cirujanos HPB (96,7 vs 85,6%; p<0,001). El 54,2% de los encuestados responde que casi nunca realizan colangiografía intraoperatoria (CIO) en la colecistitis aguda, un 42,3% la efectúan de forma selectiva y un 3,5% la practican casi siempre. Los cirujanos HPB realizan más CIO, de rutina o selectivas (55,0 vs 43,4%; p=0,009). No existen diferencias en el momento o «timing» de tratamiento, el porcentaje de laparoscopia o la realización de CIO en función del tamaño de hospital.
AntibioterapiaLos antibióticos más empleados son piperacilina-tazobactam (49,9%), amoxicilina-clavulánico (47,8%) y ertapenem (24,5%). El resto de antibióticos alcanzan menos del 10% de indicaciones cada uno (meropenem, cefalosporinas de 1.ª, 2.ª o 3.ª generación solas o en combinación con metronidazol, quinolonas o tigeciclina). En cuanto a la duración del tratamiento antibiótico tras la intervención quirúrgica urgente-precoz, la mayoría de los cirujanos lo mantienen entre 1 y 3 días (44,3%), un 25% lo mantienen entre 4 y 6 días y un 22,3% solo lo prescriben durante las primeras 24 h postoperatorias. Solo el 5,5% lo prolonga más de 7 días. La mitad de los cirujanos deciden la finalización del tratamiento antibiótico en función de la mejoría clínica, la desaparición de fiebre y la tolerancia a la dieta oral (51,2%), mientras que el 46,6% utiliza una pauta de duración fija. El 31,6% basa su decisión en marcadores de infección/inflamación como la ausencia de leucocitosis y el descenso de marcadores inflamatorios (PCR, procalcitonina). En caso de no realizar la colecistectomía durante el primer ingreso y optar por tratamiento médico, la mayoría de los que responden mantiene la antibioterapia durante 7 o más días (60,4%), seguida de una duración de entre 4 y 6 días (33,4%), mientras que un mínimo porcentaje utiliza pautas cortas (0,8% durante 24 h; 1,6% durante 1-3 días).
DiscusiónPocas enfermedades son tan frecuentes como la colecistitis aguda y, a la vez, presentan tanta variabilidad en su manejo terapéutico. A pesar de la ingente literatura de las últimas 2 décadas, persiste una considerable controversia sobre el momento más apropiado para su intervención quirúrgica, la indicación de la laparoscopia y el coste de las diversas opciones de tratamiento, lo cual incluso ha motivado el diseño de estrategias para la toma de decisiones en situaciones clínicas específicas2. Las encuestas realizadas en varios países sobre el tratamiento de esta enfermedad aportan información válida para el conocimiento de dicha variabilidad y, en algunos casos, han sido útiles para planificar cambios en política sanitaria8,10. El presente estudio pretende conocer la realidad del manejo de la colecistitis en España a través de las creencias y vivencias de los cirujanos miembros de la AEC.
Especialización y tamaño de hospitalLos datos de superespecialización no muestran diferencias significativas según el tamaño del hospital. Sorprende que, incluso en hospitales con > 500 camas, el 41,6% de los cirujanos españoles declara no pertenecer a ningún área de especial interés o superespecialización. Quizá por ello, casi la totalidad de los cirujanos encuestados practica cirugía electiva de la colelitiasis y trata habitualmente pacientes con colecistitis, lo que confiere validez a los resultados.
Tiempo quirúrgico de la colecistectomíaUno de los principales objetivos de la encuesta era conocer el porcentaje de cirugía durante el primer ingreso en la colecistitis aguda, enfermedad que es quizá el paradigma de infección intraabdominal con foco extirpable. La colecistectomía obtiene los mejores resultados globales para su tratamiento y es la principal arma para disminuir la morbimortalidad y costes sanitarios de esta enfermedad11, pero el momento o tiempo quirúrgico ideal para la operación ha sido controvertido. Este momento de la intervención quirúrgica ha motivado numerosos ensayos aleatorizados tanto en cirugía abierta12–20 como laparoscópica21–28, con resultados que no admiten muchas dudas. Los primeros trabajos, publicados entre 1970 y 1992, analizan 916 pacientes aleatorizados en un grupo de intervención precoz los primeros días del episodio y otro de cirugía diferida semanas o meses después del tratamiento médico de la colecistitis. Se obtiene una similar tasa de complicaciones operatorias, pero resultados inferiores en el grupo de cirugía diferida en términos de mayor mortalidad (sin significación estadística) y estancia hospitalaria más prolongada. Un estudio realiza un análisis económico y demuestra un mayor coste sanitario en el grupo de cirugía diferida29. Este grupo muestra, además, entre un 20 y un 25% de fracaso del tratamiento antibiótico, con necesidad de intervención quirúrgica en una fase de la enfermedad menos propicia para la colecistectomía y un 10% de rechazo a la intervención una vez solventado el problema inicial. Un 15% de los enfermos inicialmente tratados con antibióticos sufren de nuevo sintomatología después del alta y en el periodo previo a ser intervenidos, precisando cirugía urgente el 26% de ellos.
Los ensayos aleatorizados publicados desde 1998 con técnica laparoscópica, comparando cirugía precoz y diferida, hallan resultados equiparables en términos de morbilidad operatoria, con menor estancia hospitalaria que en cirurgía abierta y ausencia de mortalidad. En 2004, un metaanálisis agrupa los resultados de 12 estudios controlados tanto en cirurgía abierta como laparoscópica30. No se hallan diferencias en morbilidad o mortalidad. La tasa de lesión de la vía biliar en cirugía abierta es de 0,2% en el grupo precoz y 0,9% en el diferido y en cirugía laparoscópica de 0 en el grupo precoz y 0,9% en el diferido. La estancia hospitalaria se dobla en el grupo de cirugía diferida. La tasa de conversión a cirugía abierta es del 21% en la colecistectomía laparoscópica. En el grupo de cirugía precoz esta tasa tiende a ser menor que en el grupo diferido, aunque sin significación estadística. La más reciente revisión Cochrane (2013) analiza 488 pacientes operados por colecistitis con técnica laparoscópica. Se detectó una lesión de vía biliar principal en cirugía precoz (0,4%) y 2 en intervenciones diferidas (0,9%), sin significación estadística (Peto OR 0,49; IC 95%: 0,05 a 4,72). Aunque no hay diferencias significativas en mortalidad y morbilidad, el grupo de cirugía diferida presentó mayor estancia hospitalaria y retorno más tardío al trabajo. En este grupo, el 18% sufrió persistencia o recidiva de la sintomatología antes de la cirugía electiva, lo que obligó a intervención de urgencia, con una tasa de conversión a cirugía abierta del 45%31. La colecistectomía laparoscópica puede realizarse sin aumento de complicaciones ni de tasa de conversión como mínimo hasta los 4 días de iniciados los síntomas32. Un estudio retrospectivo con casi 2.000 pacientes tampoco halla un aumento de la conversión hasta los 7 días del ingreso33.
Estudios económicos en Gran Bretaña y Canadá muestran un menor coste sanitario y una mejor calidad de vida de los pacientes cuando se aplica una política de cirugía laparoscópica precoz para la colecistitis aguda9,34.
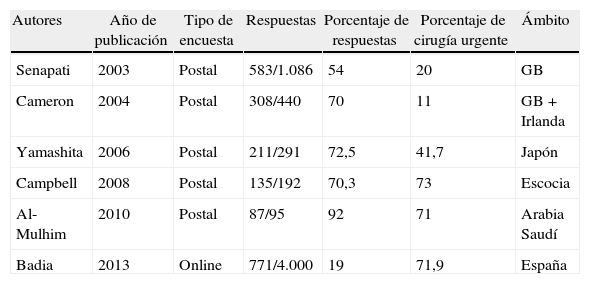
Las encuestas publicadas entre 2003 y 2010, basadas en cuestionarios postales, muestran porcentajes de colecistectomía durante el primer ingreso del 11-71% (tabla 7). Otro tipo de estudios en 2008 muestran una tasa de cirugía en el primer ingreso del 41% en Los Ángeles35 y del 29,8% en un estudio epidemiológico inglés con 25.743 pacientes10. A diferencia de otras encuestas, en la presente se ha preguntado no solo sobre la realidad práctica asistencial, sino también sobre las convicciones teóricas de los cirujanos y las limitaciones experimentadas para adherirse a ellas. Es de destacar que el 92,3% de los encuestados cree que la colecistitis aguda debe intervenirse dentro de los primeros 4 días del ingreso, de forma urgente o precoz, aunque este porcentaje tan elevado desciende hasta el 71,9% cuando se inquiere sobre la realidad asistencial. Las causas más importantes que impiden a los cirujanos la adherencia a sus creencias personales son el deficiente estado general de los pacientes y una preocupante falta de disponibilidad de quirófanos para urgencias o urgencias diferidas. Además, un 12,7% de cirujanos trabajan en servicios donde está protocolizado el tratamiento diferido de la colecistitis y un 7,6% siguen creyendo que el tratamiento médico es de elección. El resultado final es que el 7,6% de partidarios de «enfriar» la colecistitis aguda se eleva hasta el 28% cuando se analiza la realidad asistencial de nuestros hospitales.
Encuestas publicadas sobre el manejo terapéutico de la colecistitis aguda
| Autores | Año de publicación | Tipo de encuesta | Respuestas | Porcentaje de respuestas | Porcentaje de cirugía urgente | Ámbito |
| Senapati | 2003 | Postal | 583/1.086 | 54 | 20 | GB |
| Cameron | 2004 | Postal | 308/440 | 70 | 11 | GB+Irlanda |
| Yamashita | 2006 | Postal | 211/291 | 72,5 | 41,7 | Japón |
| Campbell | 2008 | Postal | 135/192 | 70,3 | 73 | Escocia |
| Al-Mulhim | 2010 | Postal | 87/95 | 92 | 71 | Arabia Saudí |
| Badia | 2013 | Online | 771/4.000 | 19 | 71,9 | España |
En 2003 realizamos una encuesta postal (Badia 2003, datos no publicados) dirigida a los jefes de servicio de los hospitales españoles. El porcentaje de cirugía durante el primer ingreso (70%) no difería mucho del actual. El transcurso de casi una década no ha modificado sustancialmente este aspecto del tratamiento de la colecistitis aguda en los hospitales españoles. No obstante, ha habido un desplazamiento de la cirugía hacia el primer día de ingreso. Si en 2003 se optaba por cirugía inmediata (< 24h) en un 18,8% de los servicios, en 2011 lo realiza el 42,7% de los cirujanos. A la inversa, en 2003 un 51,2% realizaba cirugía precoz (2-4 días), mientras que en 2011 lo hace solo un 29,2%.
LaparoscopiaLa gran mayoría de los cirujanos españoles encuestados inicia la cirugía de la colecistitis aguda por laparoscopia, siendo los cirujanos HPB y los que realizan > 50 colecistectomías anuales los que más utilizan esta técnica (97%). La colecistectomía laparoscópica es factible y segura en la colecistitis aguda36. Diversos estudios controlados han comparado la cirugía abierta con la laparoscópica para la colecistitis aguda37–40, sin hallar diferencias sustanciales entre ambas técnicas. Sin embargo, en la colecistitis grave (empiema vesicular y gangrenosa), se debe tener un bajo umbral para la conversión a cirugía abierta. Un metaanálisis analiza los resultados de la colecistectomía laparoscópica en dichas colecistitis graves intervenidas por laparoscopia, hallando un ligero aumento de complicaciones postoperatorias y 3 veces más probabilidad de conversión cuando se compara con la colecistitis leve41.
Al igual que en cirugía abierta, los estudios con técnica laparoscópica no han hallado diferencias entre la colecistectomía precoz y la diferida en cuanto a lesión de la vía biliar, complicaciones infecciosas, tasa de conversión o duración de la intervención. Gurusamy et al., en un metaanálisis sobre la seguridad y efectividad de la colecistectomía laparoscópica precoz versus diferida, muestran la seguridad de la cirugía precoz, que disminuye la estancia hospitalaria y evita el riesgo de intervenciones quirúrgicas urgentes durante el período de espera de la cirugía diferida31.
En resumen, la colecistectomía laparoscópica precoz parece el tratamiento de elección para la colecistitis aguda, pero es una intervención de cierta complejidad técnica que debería ser realizada por cirujanos con experiencia no solo en colecistectomía laparoscópica sino también en cirugía abierta. A partir de estos datos, el manejo ideal sería su programación como urgencia diferida, en un quirófano de mañana o tarde, por un equipo especializado en cirugía HPB y laparoscopia8. En los escasos pacientes que no pueden ser tratados con anestesia general, la colecistostomía percutánea dirigida por imagen es una buena alternativa, excepto en casos de gangrena avanzada o perforación vesicular42.
La colangiografía intraoperatoria parece ser poco utilizada en España, al menos en el contexto de la colecistitis aguda. Nuestros resultados contrastan con una auditoría publicada en EE. UU., donde se efectúa en el 11% de casos de forma rutinaria y en un 70% de forma selectiva43.
Tratamiento antibióticoLas pautas empíricas de tratamiento antibiótico referidas por los encuestados presentan una buena cobertura para la colecistitis44, que puede tratarse con amoxicilina-clavulánico solo (a dosis de 2g cada 8h ofrece buena cobertura contra enterococo, gramnegativos y anaerobios) o asociada a aminoglucósido en función de las resistencias locales de E. coli (que alcanzan el 10-15% en algunos hospitales), o bien con ertapenem o piperacilina-tazobactam. La tendencia actual a recomendar pautas cortas de tratamiento antibiótico en la infección intraabdominal, en especial si el foco séptico está bien controlado, parece que ha calado en los cirujanos españoles. El 66,6% de los cirujanos declara efectuar tratamiento inferior a 3 días cuando se interviene quirúrgicamente, lo que puede evitar la aparición de resistencias y el mantenimiento de la ecología bacteriana de los hospitales. La limitación del uso de antibióticos es otro argumento a favor de la intervención precoz. Solo el 5,5% de los cirujanos mantiene el antibiótico más de 7 días postoperatorios cuando se opera en el primer ingreso, mientras que esta cifra asciende al 60,4% cuando se opta por el tratamiento médico.
Limitaciones del estudioSe puede argumentar que se ha obtenido un bajo índice de respuesta a la encuesta. Es difícil conocer con exactitud el porcentaje de respuestas, dada la incertidumbre sobre el denominador del cálculo: el número de miembros de la Asociación Española de Cirujanos que utilizan el correo de la AEC y efectivamente recibieron el e-mail de contacto o leyeron la notificación en el boletín de la asociación. En todo caso, el número absoluto de respuestas es elevado y, tomando como denominador el número total de asociados, un nivel de respuesta de 771/4.000 parece suficientemente representativo. Cuando nuestra encuesta online se compara con las encuestas postales publicadas, es la que obtiene el mayor número de respuestas, a expensas de alcanzar el menor porcentaje de las mismas. Quizás las encuestas online pueden obtener el máximo número bruto de respuestas a cambio de obtener un bajo porcentaje de respuesta.
ConclusionesA nivel teórico, el manejo de la colecistitis aguda por los cirujanos españoles se ajusta a la evidencia científica y se compara muy favorablemente con las experiencias publicadas en otros países en lo relativo al momento ideal de intervención quirúrgica, uso de laparoscopia y duración de la terapia antibiótica. No obstante, la realidad asistencial refleja dificultades en la aplicación de la cirugía precoz, en general por problemas organizativos hospitalarios, existencia de protocolos no actualizados y recomendaciones poco claras de algunas sociedades científicas. Creemos necesario que los responsables de los servicios de cirugía y las sociedades científicas emitan recomendaciones claras a favor de la cirugía laparoscópica precoz e impulsen las medidas organizativas necesarias para que estas se cumplan.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.