Introducción
El empleo de sonda nasogástrica (SNG) y drenajes en cirugía abdominal es uno de los paradigmas de aprendizaje por tradición quirúrgica. Pese a haberse demostrado la escasa utilidad de su uso sistemático e incluso la posibilidad de originar morbilidad per se, ambos siguen empleándose muy habitualmente.
La SNG fue introducida por Levin1 en 1921 y su uso se generalizó para prevenir el íleo postoperatorio. A partir de los años sesenta, comenzaron a alzarse algunas voces alertando sobre su escasa eficacia y posible morbilidad derivada de su uso2, y en la actualidad la evidencia científica no apoya su empleo3,4.
La utilización de drenajes es muy anterior. Tras su descripción en tiempos de Hipócrates, la mayoría de las bases de su utilización fueron establecidas por Yates a comienzos del pasado siglo5. Su uso profiláctico hoy en día continúa siendo motivo de controversia6-8.
La cirugía colorrectal no es una excepción a estos debates. En 1998 publicamos los resultados de una encuesta efectuada a los cirujanos españoles durante 1996 sobre los usos y actitudes respecto a ambos procedimientos9, que evidenció que un 62% de los cirujanos utilizaba sistemáticamente la SNG pensando que reduce las náuseas y el íleo postoperatorio, mientras que los drenajes se empleaban de modo más selectivo, argumentando que dan tranquilidad al cirujano y reducen las colecciones líquidas intraabdominales posquirúrgicas.
Tras la publicación en la última década de numerosos trabajos sobre el control perioperatorio de los pacientes y la progresiva implantación de vías clínicas y cuidados en régimen de rehabilitación multimodal10-12, en el presente estudio nos planteamos analizar el estado actual en cuanto al empleo y opiniones sobre la SNG y drenajes profilácticos en el postoperatorio de la cirugía colorrectal electiva, y el posible cambio de actitud respecto a la anterior encuesta.
Material y método
Efectuamos una encuesta remitida vía correo electrónico a los miembros de la Asociación Española de Coloproctología (AECP) y de la Sección de Coloproctología de la Asociación Española de Cirujanos (AEC), y se colocó en las correspondientes páginas web en noviembre de 2006. Comparamos esta encuesta con otra similar efectuada por nuestro grupo, remitida por correo a todos los servicios de cirugía general españoles en 19969. En ambas se excluyó a cirujanos en formación. La encuesta estaba compuesta por un total de 43 cuestiones entre datos demográficos y generales, otras sobre la utilización de SNG y drenajes y la opinión sobre ellos, dirigidas exclusivamente a la cirugía electiva de colon y recto. De forma general la actual valoraba además otras medidas perioperatorias que no se analizarán en este artículo.
Se efectuó estadística descriptiva y de comparación de variables cualitativas mediante la prueba de la χ2 y el test exacto de Fisher, considerando estadísticamente significativo un valor de p < 0,05. Los datos se analizaron en el paquete estadístico SPSS® versión 13 para Windows (SPSS Inc., Chicago IL, Estados Unidos).
Resultados
Remitimos 413 encuestas, de las que recibimos cumplimentadas 131 (31,7%) y las comparamos con las 190 obtenidas en 1996. La mediana de años de ejercicio profesional de los cirujanos que respondieron fue 18 (1-39) y 17 (2-36), respectivamente, en la encuesta actual y en la de 1996, y su actividad asistencial se desarrollaba en hospitales de distrito en un 38,3 frente a un 45%, y de tercer nivel o universitarios en el 61,7 frente al 55%. En la actual, 70 (53,5%) cirujanos desarrollaban una actividad en cirugía colorrectal de, al menos, el 75% de la total; 44 (34,3%) referían efectuar 40 o más resecciones de colon al año y 86 (67,1%), 12 o más resecciones de recto; 18 (13,9%) tenían certificados Board Europeo en Coloproctología (EBSQ-C); 41 (31,5%) cirujanos empleaban el acceso laparoscópico en al menos el 30% de los casos.
La distribución por comunidades de los cirujanos que respondieron a los cuestionarios se presenta en la tabla 1.
Sonda nasogástrica
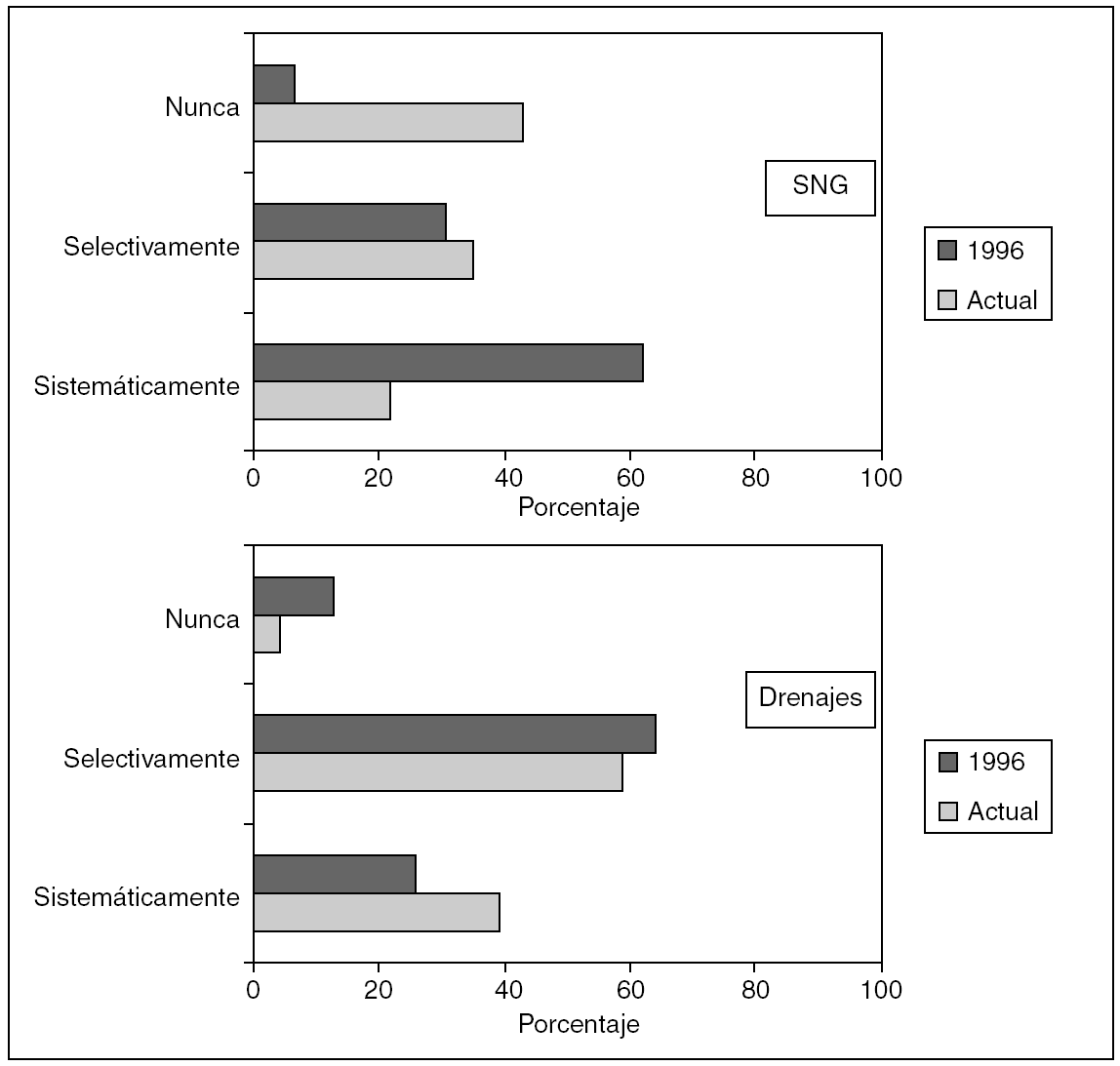
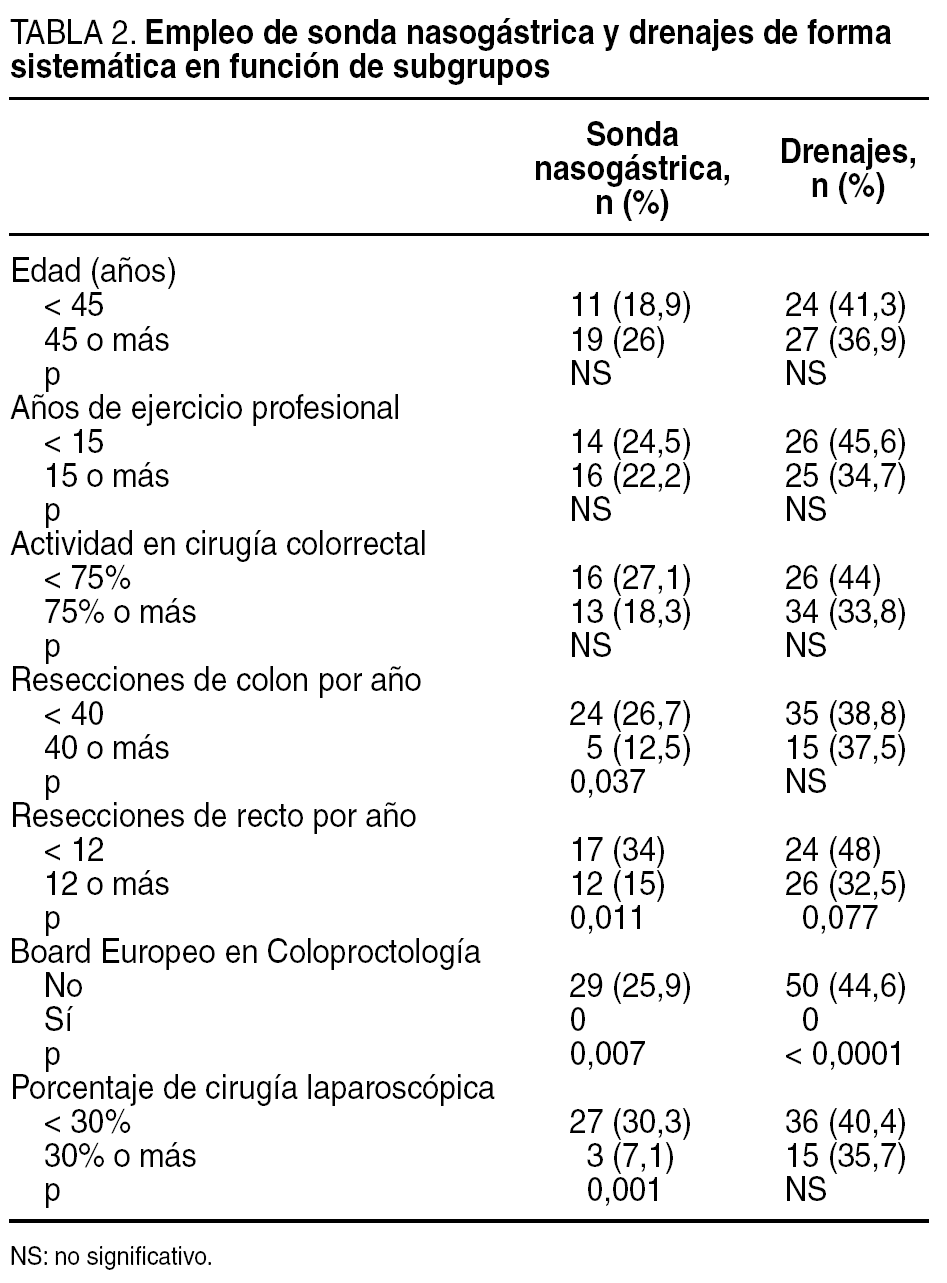
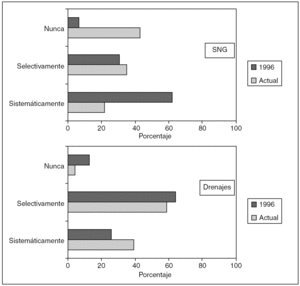
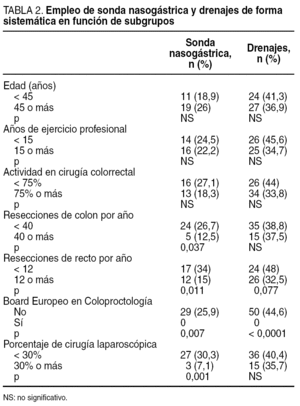
De forma sistemática la emplean 29 (22,3%) de los encuestados, y 56 (43,1%) prácticamente nunca la utilizan. En 1996 su uso resultó mucho más habitual que en la actualidad (fig. 1). No hubo diferencias significativas entre los cirujanos según su edad, años de ejercicio o porcentaje de actividad coloproctológica, pero los que tienen mayor casuística, los que tienen certificados Board en Coloproctología y los que hacen más cirugía laparoscópica la emplean significativamente menos que el resto (tabla 2).
Fig. 1. Utilización de la sonda nasogástrica (SNG) y drenajes. SNG: actual frente a 1996, p < 0,0001. Drenajes: actual frente a 1996, p = 0,027.
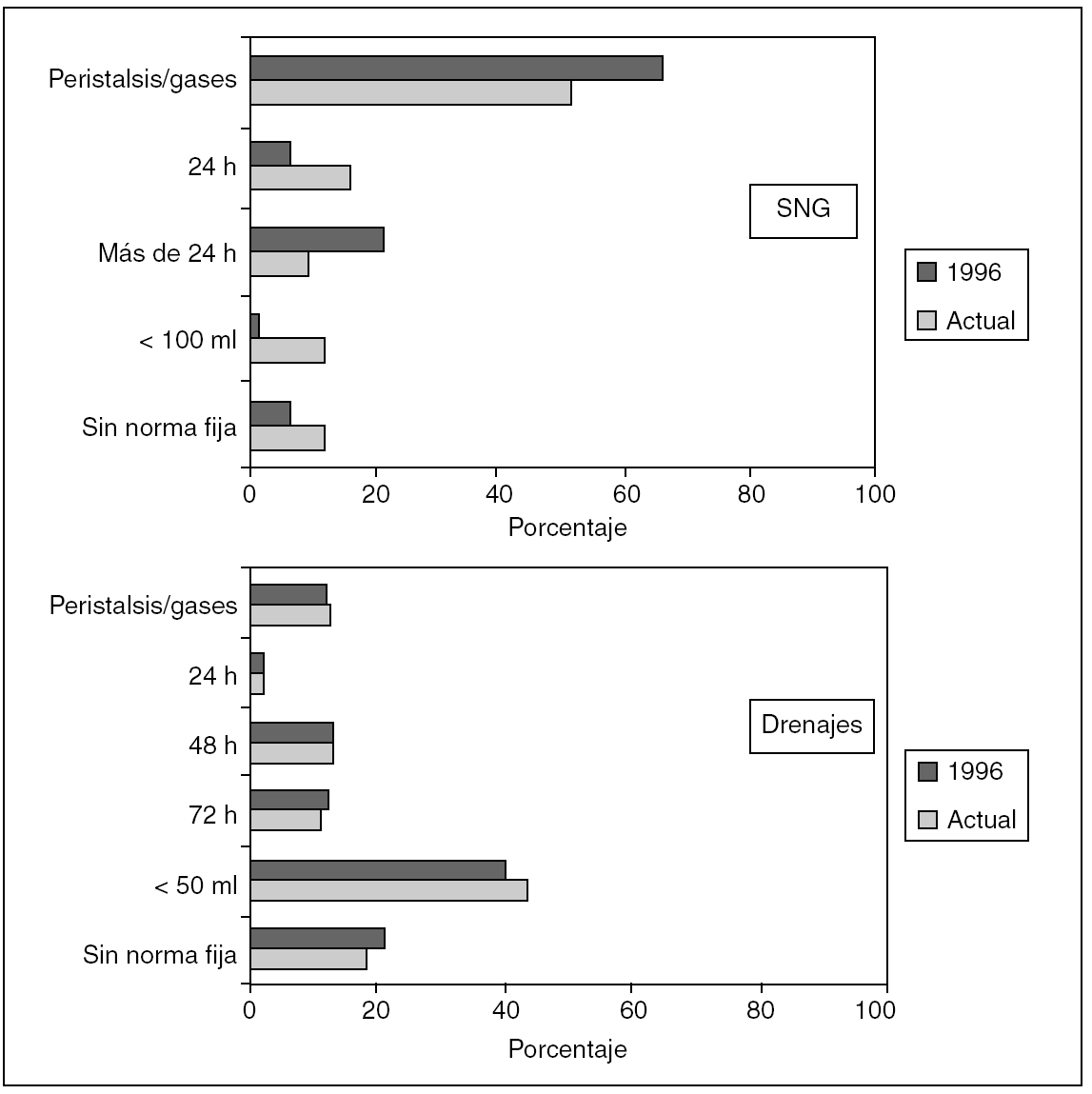
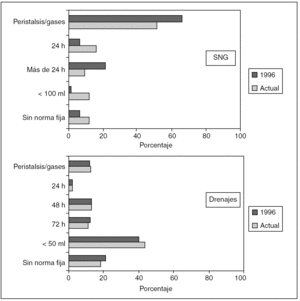
De aquellos que la mantienen en el postoperatorio, un 16% la retira a las 24 horas de la intervención, y un 51% espera a la reanudación de la peristalsis o a que el paciente ventosee. También fue mayor la duración de su uso en el estudio previo (p < 0,0001) (fig. 2).
Fig. 2. Momento de retirada de la sonda nasogástrica (SNG) y los drenajes. SNG: actual frente a 1996, p < 0,0001. Drenajes: actual frente a 1996, p = no significativo.
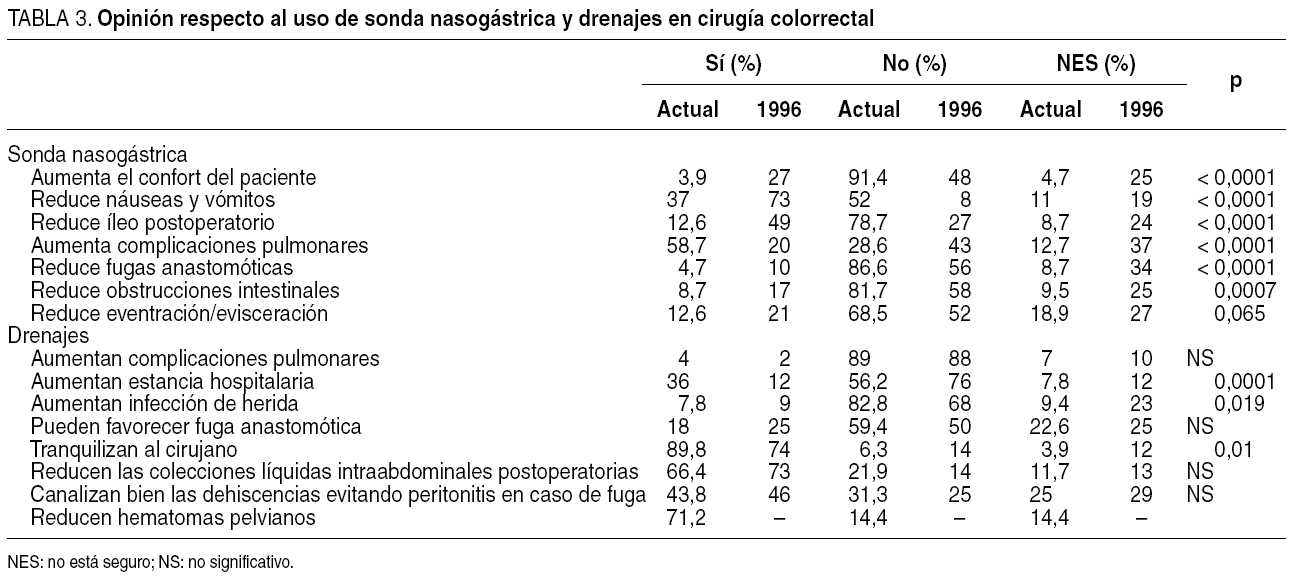
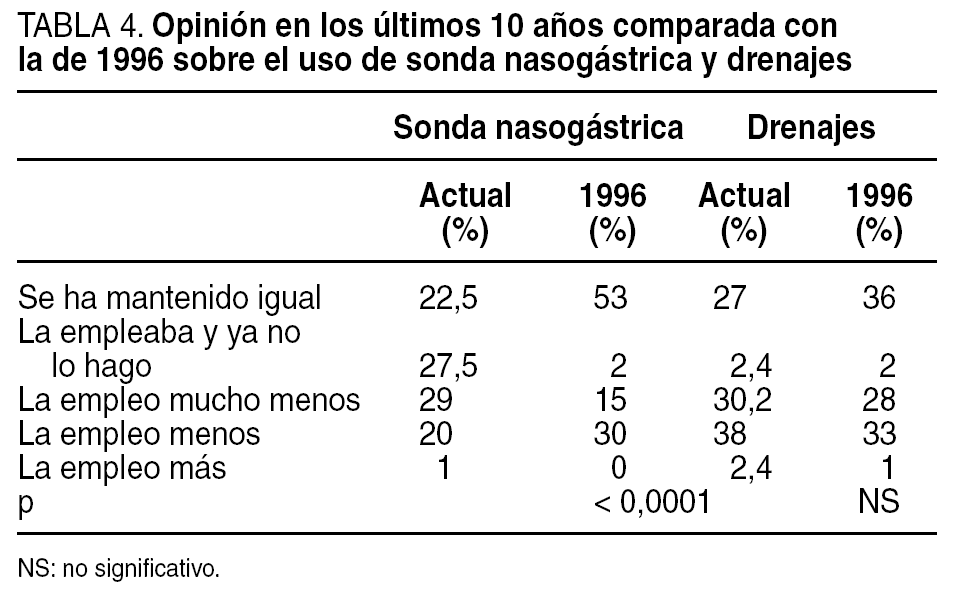
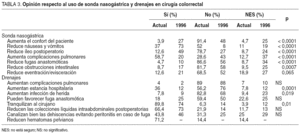
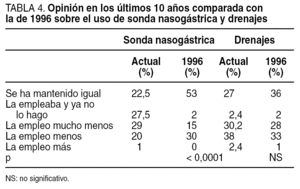
Un total de 47 (37%) cirujanos opina que la SNG reduce las náuseas y los vómitos postoperatorios, significativamente inferior al 73% que pensaba así en 1996. Lo mismo cabe decir del íleo postoperatorio del que 16 (12,6%) cirujanos creen que se reduce con su empleo frente a un 49% de la encuesta previa, o del confort del paciente, que sólo 5 (3,9%) piensan que aumenta con su uso en la actualidad (tabla 3). El 51,2% considera que no tiene utilidad y sólo un 23,5% ha mantenido en la última década el empleo de esta medida en igual o mayor grado, con tendencia a emplearla mucho menos de lo considerado en la anterior (p < 0,0001) (tabla 4).
Drenajes
En la cirugía colorrectal electiva, 50 (38,5%) cirujanos emplean los drenajes de forma sistemática y 75 (57,7%), selectivamente, significativamente más que hace una década, en que esta cifra era del 25 y el 63%, respectivamente (p < 0,05) (fig. 1). No ha habido diferencias significativas en función de la edad, el porcentaje de acceso laparoscópico o la experiencia de los cirujanos, si bien hay tendencia a que los cirujanos con mayor número de casos intervenidos los usen menos, y además, ninguno de los certificados Board en Coloproctología emplea sistemáticamente drenajes frente a 50 (44,6%) de los no certificados (p < 0,0001) (tabla 2).
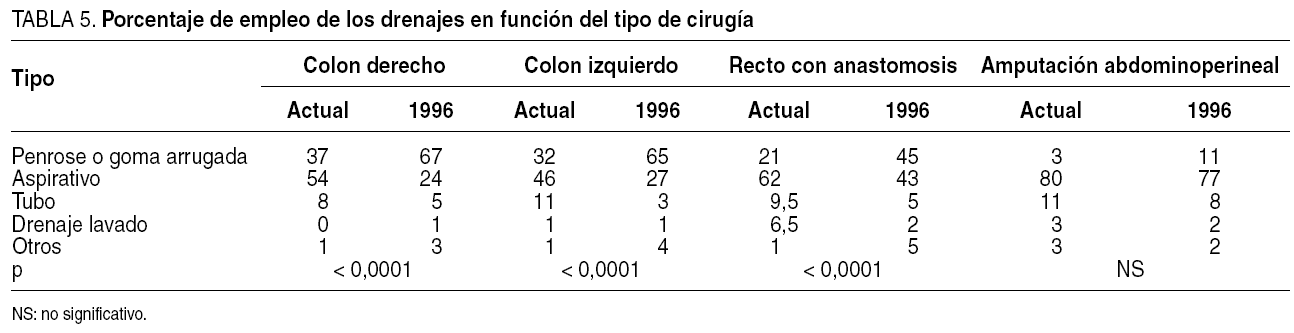
En la cirugía del colon emplean drenaje en al menos la mitad de casos 66 (50%) cirujanos, y en al menos las tres cuartas partes, 40 (33%). Este porcentaje se incrementa en la cirugía rectal, ya que el 90% lo usa en más de la mitad y el 71%, en las tres cuartas partes de los casos. Respecto al tipo de cirugía, en la de colon derecho 58 (45,7%) no emplean drenaje, mientras que no lo hacen 28 (22%) en la de colon izquierdo y sólo 4 (3,1%) en la rectal, resultados que no difieren significativamente de los de la encuesta anterior, salvo en el caso del colon izquierdo (p < 0,05), con porcentajes del 42, el 33 y el 4%, respectivamente.
Los motivos fundamentales para colocar un drenaje son hemorragia, contaminación intraoperatoria, anastomosis de riesgo y dificultad operatoria. Cuando indican la colocación de drenaje, la práctica totalidad de cirujanos usa tan sólo uno en cirugía cólica, el 83% en cirugía rectal con anastomosis y sólo el 31% en amputación de recto, en la que es más habitual el uso de dos drenajes de modo similar a la encuesta de 1996, con el 85,4 y el 24,5%, respectivamente.
El tipo más común de drenaje empleado ha sido el aspirativo, y dentro de él, los de Jackson-Pratt, seguidos por los de capilaridad tipo Penrose. En la cirugía rectal se usan los aspirativos de forma más habitual, y en concreto, cuando se efectúa anastomosis, el más usado de este tipo es el de Jackson-Pratt (52%), seguido por el de tipo Redon (10%), y en la amputación de Miles, el 40% de cada uno de ellos. En la tabla 5 se muestran los datos comparados con la encuesta previa. Hubo un cambio significativo hacia el empleo de drenajes aspirativos en la actualidad frente al estudio anterior en todos los tipos de cirugía, a excepción de la amputación de recto en que ya se usaban. Respecto a la retirada de los drenajes, 56 (43,4%) cirujanos lo hicieron cuando su débito era escaso (< 50 ml). No hubo variaciones respecto de la encuesta previa (fig. 2).
Los cirujanos piensan mayoritariamente que los drenajes les tranquilizan, y en menor grado que reducen los hematomas pelvianos en la cirugía rectal o las colecciones líquidas intraabdominales (tabla 3). Respecto a los posibles cambios de opinión durante la última década más del 70% refiere usarlos menos o incluso haber dejado de emplearlos, sin diferencias significativas respecto a la encuesta de 1996 (tabla 4).
Discusión
Tanto el uso de sonda nasogástrica como de drenajes tras la cirugía abdominal han sido poco cuestionados hasta hace unas décadas pese a no haber datos que avalasen su uso. La cirugía colorrectal no ha sido una excepción a su empleo y uno de los campos en los que recientemente se ha suscitado más controversias.
Una encuesta efectuada por nuestro grupo en 1996 mostró que el 62% de los cirujanos españoles empleaba de forma sistemática la sonda nasogástrica en cirugía colorrectal9. En la actualidad, planteamos a los miembros de las asocaciones coloproctológicas españolas una nueva encuesta que reevaluase estos usos y actitudes frente al perioperatorio de los pacientes. Los datos de esta encuesta se han comparado con los de la anterior, si bien los resultados deben tomarse con cautela ya que el grupo previo lo formaba una muestra de cirujanos generales sin constancia de sus afinidades coloproctológicas.
Clásicamente se sugirió que el íleo paralítico postoperatorio, manifestado por distensión abdominal y en ocasiones náuseas y vómitos, se relacionaba con mayor número de complicaciones postoperatorias, como la dehiscencia anastomótica o disrupción de la pared abdominal. Ello justificaba el empleo de SNG para prevenir estos problemas. Sin embargo, no hay datos que avalen la necesidad de su empleo habitual en el postoperatorio de la cirugía colorrectal. Así, los estudios aleatorizados mostraron que la omisión de su uso no sólo no disminuye la incidencia de fiebre, problemas respiratorios, otitis, faringoamigdalitis, etc., sino que aumenta el confort de los pacientes, por lo que su uso sistemático no es aconsejable13-16, si bien hay que tener en cuenta que las náuseas y los vómitos son más frecuentes en pacientes sin SNG14. Un estudio prospectivo nacional impulsado por nuestro grupo17 evidenció que a muy pocos pacientes que no llevan SNG se les ha de colocar en el postoperatorio, de modo similar al de Bauer et al13, en el que solamente un 6% de los pacientes requirieron su colocación.
Los metaanálisis confirman estos resultados. Así Cheatham et al3, revisando 37 ensayos clínicos que incluían a 6.850 pacientes, encontraron mayor número de complicaciones respiratorias en pacientes con SNG frente al grupo sin sonda (p < 0,05), sin hallar reducción en los fallos de sutura, hernias incisionales o estancias. Aun cuando los pacientes sin SNG presentaron más distensión abdominal y vómitos, únicamente el 7% necesitó la colocación de la sonda. Nelson et al4 recogieron en otro metaanálisis a 4.194 pacientes sometidos a cirugía abdominal, tanto urgente como electiva, y observaron un inicio más precoz del tránsito intestinal en quienes no llevaban SNG, sin diferencias significativas en las fugas anastomóticas entre ambos grupos.
Nuestra encuesta evidencia una significativa menor utilización de la SNG de forma sistemática (el 22,3 frente al 62% en el anterior estudio), y son los cirujanos con acreditación específica o con mayor experiencia en coloproctología quienes menos la emplean, lo que avala la importancia de la casuística y la especialización. Asimismo, en el caso de usarse, se retiró significativamente de forma más precoz que hace 10 años. Los resultados actuales muestran un empleo discretamente menor al evidenciado en una encuesta efectuada a la Sociedad Americana de Cirujanos Colorrectales (ASCRS) por Golub et al18 en 1994, en la que un 25% no utilizaba nunca SNG y sólo la empleaba habitualmente un 30%. Realmente las opiniones sobre su uso han cambiado en este período, ajustándose de forma más adecuada a la evidencia existente, y así, ya no es mayoritaria la creencia de que la SNG contribuye a disminuir el íleo postoperatorio y son muy pocos los que opinan que mejora el confort del paciente. Un 76,5% de la muestra estudiada de cirujanos españoles ha reducido o abandonado su empleo en la última década, mientras que durante la anterior esta reducción fue solamente del 47%.
Realmente puede haber influido en esta reducción el advenimiento de la cirugía laparoscópica colorrectal, ante la cual se inició más precozmente la ingesta oral al asumir que el íleo postoperatorio era más breve. Pronto se vio que, independientemente de otras ventajas del acceso laparoscópico, esto era extensivo a la cirugía abierta19.
Los drenajes han sido también motivo de controversia a lo largo de la historia de la cirugía. La clásica frase de Lawson Tait: "En la duda, drenar", que se ha transmitido de generación en generación de cirujanos, carece de fundamento científico8. En un estudio experimental clásico, Yates5 demostró que el drenaje de la cavidad peritoneal es "física y fisiológicamente imposible", y como otros autores confirmaron, su eficacia y duración funcional es mínima20, por lo que usarlo con la indicación de eliminar fluidos intraabdominales no está avalado por la evidencia científica y, por otra parte, su uso no está exento de complicaciones, pues puede favorecer la formación de adherencias, erosionar el intestino o los vasos sanguíneos y es nocivo en la vecindad de las anastomosis21. Al igual que la SNG, el uso inapropiado de drenajes no es banal. Su colocación se asocia a molestias, dificultad de movilización, y suponen una barrera psicológica que dificulta la participación activa del paciente en su recuperación10.
Pese a ello, sigue asumiéndose que los drenajes empleados en la cirugía colorrectal con anastomosis ayudan a la detección precoz de las fugas anastomóticas7, y en las dos encuestas analizadas, más de un 40% de los cirujanos tienen esta opinión. De hecho, incluso en la actual los drenajes son utilizados de forma más sistemática, si bien los cirujanos con mayor experiencia o acreditación en cirugía colorrectal tienden a usarlos menos. En la cirugía rectal se emplean más que en la cólica, y así, el 71% de los encuestados los utiliza en al menos un 75% de los pacientes. Realmente la cirugía rectal está gravada con una mayor tasa de fugas anastomóticas, así como de hematomas pelvianos, y ello hace más común su empleo, aunque no haya evidencia al respecto22,23.
Sin embargo, se ha observado un cambio significativo hacia el empleo de drenajes aspirativos en la actualidad, fundamentalmente de tipo Jackson-Pratt, que parecen menos vulnerables a la infección retrógrada, y protegen mejor la piel que los pasivos de tipo Penrose, más empleados en la encuesta de 19966,9. Aunque la opinión de los cirujanos es de que emplean menos los drenajes, esto no se corresponde con los resultados de nuestra en cuesta, y es que casi un 90% admite que colocar un drenaje les tranquiliza. Esta sensación subjetiva, heredada tradicionalmente, no está avalada por la evidencia científica, y si bien los drenajes tienen una indiscutible utilidad terapéutica, no ocurre lo mismo con su empleo profiláctico. Así, una revisión sistemática de la literatura24, con un total de 1.140 pacientes incluidos en ensayos prospectivos y aleatorizados, no halló diferencias en mortalidad, dehiscencias anastomóticas clínicas o radiológicas, infección de herida quirúrgica, tasa de reintervenciones o complicaciones extraabdominales, concluyendo que no hay evidencia de que los drenajes prevengan complicaciones anastomóticas o de otro tipo. Ello no excluye dejar un drenaje ante circunstancias adversas, como hemostasia inadecuada o anastomosis de elevado riesgo, lo que es especialmente común en la cirugía rectal, y dado que la muestra del metaanálisis citado está compuesta fundamentalmente de anastomosis cólicas, el drenaje en anastomosis rectales es una cuestión abierta en la actualidad.
A modo de conclusión, el empleo de sonda nasogástrica de forma sistemática en el postoperatorio de la cirugía colorrectal ha disminuido en la actualidad. Sin embargo, el uso de drenajes profilácticos se ha mantenido durante la última década. En ambos casos, la mayor experiencia o acreditación en cirugía colorrectal se asocia a menor empleo de estas medidas, cuya motivación fundamental de empleo parece estar en la de proporcionar una mayor tranquilidad al cirujano, lo cual no se corresponde, según la literatura, con un mejor resultado para el paciente.
Agradecimientos
A la Asociación Española de Cirujanos (Sección de Coloproctología) y a la Asociación Española de Coloproctología por permitirnos efectuar la encuesta entre sus asociados. Sus datos preliminares fueron presentados en la Reunión Nacional de la AECP en San Sebastián (mayo de 2007) y en el Congreso de la European Society of Coloprotology en Malta (septiembre de 2007). Especialmente agradecemos la colaboración y las opiniones de los cirujanos participantes en el estudio.
Correspondencia: Dr. J.V. Roig Vila.
Ernesto Ferrando, 32. 46980 Paterna. Valencia. España.
Correo electrónico: jvroigvila@aecirujanos.es
Manuscrito recibido el 3-9-2007 y aceptado el 23-10-2007.