Valorar la capacidad de la tomografía computarizada multidetector (TCMD) para identificar la localización de la perforación gastrointestinal (GI).
Material y métodosAnálisis retrospectivo de 98 pacientes con neumoperitoneo en la TCMD. Dos radiólogos expertos evaluaron la presencia o ausencia de signos radiológicos directos (extravasación del contraste oral; defecto focal de la pared; defecto focal en reconstrucciones multiplanares) e indirectos (aire libre supramesocólico; inframesocólico; supra- e inframesocólico; burbujas de gas adyacentes a la pared; líquido libre; engrosamiento parietal segmentario; trabeculación de la grasa; abscesos) de perforación para identificar su ubicación. Se determinó la concordancia kappa entre los radiólogos para identificar el lugar de la perforación y la presencia o ausencia de cada uno de los signos radiológicos; así como la correlación kappa de la localización detectada mediante TCMD y su confirmación o no en la intervención quirúrgica. Se calculó para cada signo radiológico su frecuencia, sensibilidad, especificidad, valor predictivo positivo (VPP) y negativo (VPN).
ResultadosSe diagnóstico correctamente el sitio de la perforación en un 80% de los casos. El índice kappa entre radiólogos para la localización fue excelente (0,919), variando para cada signo radiológico entre 0,5 y 1. La localización más frecuente de la perforación en la intervención quirúrgica (33,7%) y en la TCMD (40,8%) fue colon sigmoideo/recto. «Burbujas de gas adyacentes a la pared” fue el signo con mayor S (91%) y el «engrosamiento parietal segmentario» el que tuvo un mayor VPP (90%).
ConclusiónLa TCMD permite localizar las perforaciones gastrointestinales con una alta sensibilidad (80%) y excelente correlación interobservador.
The purpose of this study was to evaluate the accuracy of multidetector computed tomography (MDCT) for locating the site of gastrointestinal tract perforations and to determine the most predictive signs in this diagnosis.
Material and methodsA total of 98 patients with pneumoperitoneum on MDCT were retrospectively analysed. Two experienced radiologists reviewed the presence or absence of direct signs (extravasation of oral contrast, focal defect in the bowel wall, focal defect with multiplanar reformations images) and indirect signs (free air in supramesocolic, inframesocolic, supramesocolic and inframesocolic compartments, concentration of extraluminal air bubbles adjacent to the bowel wall, extraluminal fluid, segmental bowel-wall thickening, perivisceral fat stranding, abscess) to identify the site of the perforation. The Kappa index was evaluated between radiologists to determine the site of perforation and for each predictive sign, as well as Kappa index between the site of perforation detected with MDCT and the site proven at surgery. The frequency, sensitivity, specificity and positive and negative predictive value (PPV and NPV, respectively) were calculated.
ResultsThe perforation site was identified correctly in 80.4% of cases. Kappa index between radiologists to identify the site was excellent (0.919), varying between 0.5-1.0 for each radiological sign. The most frequent site of perforation at surgery (33.7%) and in MDCT (40.82%) was the sigmoid colon/rectum. Concentration of extraluminal air bubbles adjacent to the bowel wall was the most sensitive (91%) sign and “segmental bowel-wall thickening” had the highest PPV (90%).
ConclusionMDCT is useful for locating the site of GI perforation, with a high sensitivity (80%) and an excellent agreement between radiologists.
La demostración de neumoperitoneo en un paciente con un dolor abdominal agudo es el principal dato diagnóstico de la perforación gastrointestinal (GI)1, que normalmente exige un tratamiento quirúrgico. La perforación del tracto GI consiste en una disrupción de la integridad de su pared por diferentes etiologías. Clásicamente la radiografía simple de tórax en bipedestación incluyendo las cúpulas diafragmáticas es la primera prueba de imagen que se realiza para identificar la presencia de aire extraluminal, si bien a veces es difícil establecer el diagnóstico porque la clínica es inespecífica y el neumoperitoneo solo se observa en el 30-59% de las radiografías simples2,3. Numerosos estudios han demostrado que la tomografía computarizada (TC) es la mejor técnica para detectar gas libre intraperitoneal y para el diagnóstico de la perforación GI4. La localización preoperatoria del lugar de la perforación intestinal puede ayudar al cirujano en el planteamiento terapéutico. Para el tratamiento quirúrgico de las perforaciones del tracto GI alto se prefiere en la actualidad un procedimiento laparoscópico, que es menos agresivo, que una laparotomía abierta5,6. Por otro lado en las perforaciones del tracto GI bajo se requiere habitualmente una laparotomía7. Por ello para el cirujano resulta útil conocer el lugar de la perforación antes de iniciar el procedimiento quirúrgico.
La TC multidetector (TCMD) permite realizar reconstrucciones multiplanares (MPR) con óptima resolución espacial y elevada calidad, lo que aumenta la sensibilidad de la TC en la detección del lugar de la perforación8,9. En los últimos años se han publicado diversos trabajos con TCMD en los que se analiza el valor de diferentes signos radiológicos para reconocer el lugar de la perforación9–11.
El objetivo de nuestro trabajo es analizar la capacidad de la TCMD para la identificación del lugar de la perforación GI y determinar qué signos radiológicos, directos e indirectos10, son los más predictivos, así como la concordancia interobservador tanto en su reconocimiento como en el diagnóstico de la localización.
Material y métodosPacientesSe trata de un estudio retrospectivo llevado a cabo en el área de radiología de urgencias del Hospital Universitario La Paz durante un periodo de 28 meses (abril del 2007-agosto 2009). Se revisaron en nuestra base de datos todas las exploraciones de TCMD de pacientes que acudieron al servicio de urgencias con cuadro de abdomen agudo y se detectó neumoperitoneo o perforación GI en el diagnóstico final de la TC.
En todos los pacientes se confirmó la presencia de la perforación gastrointestinal en la intervención quirúrgica.
Se excluyó a aquellos pacientes postquirúrgicos abdominales recientes de menos de 15 días y aquellos casos en los que no se obtuvo la confirmación del lugar exacto de perforación durante el acto operatorio.
ProcedimientoLos estudios se realizaron en una TCMD (Toshiba Asteion) con los siguientes parámetros: FOV 400, grosor de corte de 0,5mm, Pitch 3.00, 120 kv y 180mA. En la mayoría de los casos el estudio se realizó tras la administración de contraste i.v., salvo en los casos en los que existía contraindicación para el uso del yodo. Se administraron 120ml a 2,5mL/s con una bomba de inyección y con un retraso de 60 s.
No se administró contraste oral/rectal de forma sistemática, porque retrasa la realización de la prueba.
En nuestro estudio el 90% de los pacientes recibió soólo contraste i.v.; el 7% contraste i.v. y contraste oral/rectal; y en el 2% no se utilizó contraste i.v.
Análisis de imagenLas imágenes fueron revisadas en una estación de trabajo (Vítrea®). Dos radiólogos expertos, sin conocimiento previo de la historia clínica ni de los resultados quirúrgicos e histológicos, evaluaron las imágenes axiales y las reconstrucciones multiplanares.
Los 2 radiólogos analizaron y anotaron de forma independiente la presencia o no de los siguientes signos radiológicos y el segmento afectado:
- 1)
Extravasación de contraste oral
- 2)
Defectos focales de la pared intestinal
- 3)
Aire libre extraluminal supramesocólico
- 4)
Aire libre extraluminal inframesocolico
- 5)
Aire libre extraluminal supra- e inframesocólico
- 6)
Burbujas de gas adyacentes a la pared intestinal
- 7)
Líquido libre localizado
- 8)
Engrosamiento parietal segmentario (> 3mm)
- 9)
Trabeculación de la grasa localizada
- 10)
Abscesos
- 11)
MPR sagital y coronal para visualizar el defecto focal de la pared
Los signos 1, 2 y 11 fueron considerados signos directos, es decir, son signos que indican dónde existe una solución de continuidad en la pared GI. El resto eran signos indirectos de la localización de la perforación GI: unos indican la distribución del gas extraluminal (los signos 3, 4, 5 y 6) y otros indican cambios inflamatorios (los signos 8, 9 y 10) que ayudan a estimar el segmento GI afectado.
Para la localización del lugar de la perforación se consideraron los siguientes segmentos del tubo digestivo:
- 1)
Estómago/duodeno
- 2)
Yeyuno e ileon
- 3)
Apéndice
- 4)
Colon ascendente, trasverso y descendente
- 5)
Sigma/recto
- 6)
Indeterminado (no se identifica el lugar)
Se determinó el índice de concordancia Kappa entre los 2 radiólogos para detectar el lugar de perforación y para la identificación, presencia o ausencia, de cada signo analizado. Para el resto del análisis estadístico se eligieron los datos del radiólogo 1 y se calculó la correlación Kappa entre la localización del lugar de perforación detectado en la TCMD y el lugar detectado en la cirugía, que se considera el procedimiento de referencia.
Se consideró resultado concordante cuando el lugar de la perforación identificado en la TCMD era el mismo que el que se identificó en la cirugía (verdadero positivo) o cuando no se reconoció el lugar de la perforación en ninguno de los 2 procedimientos (verdadero negativo). Se consideró resultado no concordante cuando la TCMD no identificó el lugar de la perforación (falso negativo) o señaló como origen de la perforación uno diferente al encontrado en la cirugía (falso positivo).
Se calculó la frecuencia de aparición para cada signo y cada radiólogo. Se calculó con los datos del radiólogo 1 la sensibilidad (S), especificidad (E), valor predictivo positivo (VPP) y negativo (VPN) para cada signo en la predicción de lugar de la perforación. La correlación Kappa mayor de 0,4 se consideró aceptable, mayor de 0,6 buena y mayor de 0,8 excelente.
ResultadosSe incluyó a 98 pacientes, 46 hombres y 52 mujeres, con un rango de edad entre 15 y 97 años (media de 59 años).
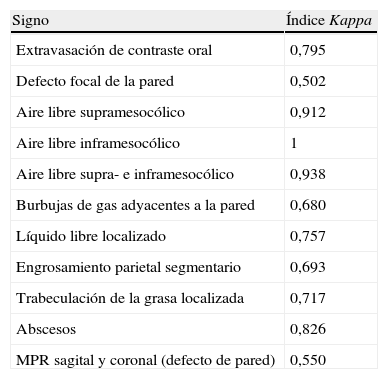
El índice de correlación Kappa entre radiólogos para predecir la localización de la perforación GI fue de 0,919. En la tabla 1 se muestra el índice de correlación Kappa para cada signo radiológico de perforación gastrointestinal entre los 2 radiólogos.
Correlación Kappa para cada signo de perforación gastrointestinal entre los 2 radiólogos
| Signo | Índice Kappa |
| Extravasación de contraste oral | 0,795 |
| Defecto focal de la pared | 0,502 |
| Aire libre supramesocólico | 0,912 |
| Aire libre inframesocólico | 1 |
| Aire libre supra- e inframesocólico | 0,938 |
| Burbujas de gas adyacentes a la pared | 0,680 |
| Líquido libre localizado | 0,757 |
| Engrosamiento parietal segmentario | 0,693 |
| Trabeculación de la grasa localizada | 0,717 |
| Abscesos | 0,826 |
| MPR sagital y coronal (defecto de pared) | 0,550 |
MPR: reconstrucciones multiplanares.
El lugar de la perforación hallado en la TCMD por el radiólogo 1 fue, para 98 pacientes: 14 (14,3%) en estómago o duodeno; 15 (15,3%) en intestino delgado; 14 (14,3%) en el apéndice; 11 (11,2%) en colon ascendente, trasverso o descendente; 40 (40,8%) en sigma/recto y 4 (4,1%) fue indeterminado. Para el radiólogo 2 el sitio de perforación encontrado en la TCMD fue, para 98 pacientes: 13 (12,7%) en estómago o duodeno; 15 (14,7%) en intestino delgado; 14 (13,7%) en el apéndice; 10 (9,8%) en colon ascendente, trasverso o descendente; 40 (39,2%) en sigma/recto; y 6 (5,8%) de fue indeterminado.
La localización de la perforación hallada en el acto quirúrgico fue, de los 98 pacientes: 20 (20,4%) en estómago o duodeno; 16 (16%) en intestino delgado; 15 (15,3%) en el apéndice; 14 (14,3%) en colon ascendente, trasverso o descendente; y de 33 (33,7%) en sigma/recto.
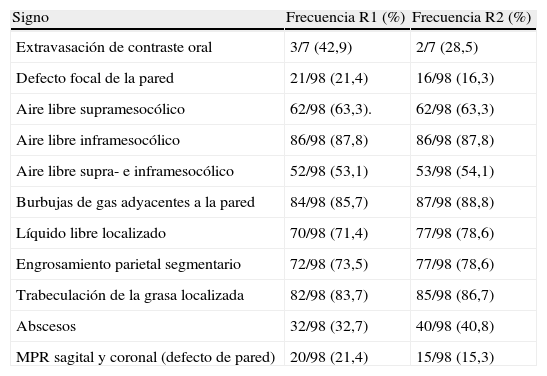
La predicción del lugar de la perforación del tracto gastrointestinal mediante TCMD fue concordante con el hallazgo quirúrgico (verdadero positivo) en 80 (80,4%, Kappa 0,804) de 98 pacientes. En 18 pacientes no fue concordante. En 14 (14,3%) casos la TCMD señaló un lugar incorrecto de la perforación (falso positivo) y en 4 (4,1%) de 98 la TCMD no identificó el lugar de la perforación GI (falso negativo). La frecuencia para cada signo se muestra en la tabla 2. La S, E, VPP y VPN de cada signo para predecir el lugar de la perforación se exponen en la tabla 3.
Frecuencia de cada signo radiológico
| Signo | Frecuencia R1 (%) | Frecuencia R2 (%) |
| Extravasación de contraste oral | 3/7 (42,9) | 2/7 (28,5) |
| Defecto focal de la pared | 21/98 (21,4) | 16/98 (16,3) |
| Aire libre supramesocólico | 62/98 (63,3). | 62/98 (63,3) |
| Aire libre inframesocólico | 86/98 (87,8) | 86/98 (87,8) |
| Aire libre supra- e inframesocólico | 52/98 (53,1) | 53/98 (54,1) |
| Burbujas de gas adyacentes a la pared | 84/98 (85,7) | 87/98 (88,8) |
| Líquido libre localizado | 70/98 (71,4) | 77/98 (78,6) |
| Engrosamiento parietal segmentario | 72/98 (73,5) | 77/98 (78,6) |
| Trabeculación de la grasa localizada | 82/98 (83,7) | 85/98 (86,7) |
| Abscesos | 32/98 (32,7) | 40/98 (40,8) |
| MPR sagital y coronal (defecto de pared) | 20/98 (21,4) | 15/98 (15,3) |
MPR: reconstrucciones multiplanares; R1: radiólogo 1; R2: radiólogo 2.
Sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de cada signo radiológico
| Signo | S % | E % | VPP % | VPN % |
| Extravasación de contraste oral | 2,5 (2/80) | 94 (17/18) | 66 (2/3) | 17 (17/95) |
| Defecto focal de la pared | 20 (16/80) | 72 (13/18) | 76 (16/21) | 16 (13/77) |
| Aire libre supramesocólico | 60 (48/80) | 22 (4/18) | 77 (48/62) | 11 (4/36) |
| Aire libre inframesocólico | 90 (72/80) | 22 (4/18) | 83 (72/86) | 33 (4/12) |
| Aire libre supra- e inframesocólico | 52 (42/80) | 44 (8/18) | 80 (42/52) | 17 (8/46) |
| Burbujas de gas adyacentes a la pared | 91 (73/80) | 38 (7/18) | 86 (73/84) | 50 (7/14) |
| Líquido libre localizado | 75 (60/80) | 44 (8/18) | 85 (60/70) | 28 (8/28) |
| Engrosamiento parietal segmentario | 83 (67/80) | 61 (11/18) | 90 (67/74) | 45 (11/24) |
| Trabeculación de la grasa localizada | 88 (71/80) | 38 (7/18) | 86 (71/82) | 43 (7/16) |
| Abscesos | 35 (28/80) | 77 (14/18) | 87 (28/32) | 21 (14/66) |
| MPR sagital y coronal (defecto de pared) | 20 (16/80) | 66 (12/18) | 80 (16/20) | 15 (12/76) |
E: especificidad; MPR: reconstrucciones multiplanares; S: sensibilidad; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Varios autores demuestran la gran utilidad de la TC, sobre todo la TCMD, en la localización de la perforación GI (S = 86%)11. En nuestro estudio hemos analizado de forma retrospectiva la capacidad de detectar el lugar de perforación, que fue de un 80%. En las exploraciones con TC convencional la S para detectar el lugar de perforación GI era baja (36%)12. La reciente introducción de la TCMD permite la adquisición más rápida del estudio, cortes más finos y reconstrucciones MPR de alta resolución13, lo que ha permitido no solo una mejor y más fácil identificación de mínimas cantidades de aire extraluminal (fig. 1) sino también la posibilidad de profundizar en el diagnóstico señalando por qué y de dónde ha escapado ese gas, la causa y el lugar de la perforación (fig. 2); varios autores ya han demostrado la gran utilidad de la TCMD, en la localización de la perforación GI (S 86%)8,11. Un correcto diagnóstico preoperatorio del nivel GI perforado y afectado puede ser útil para el cirujano.
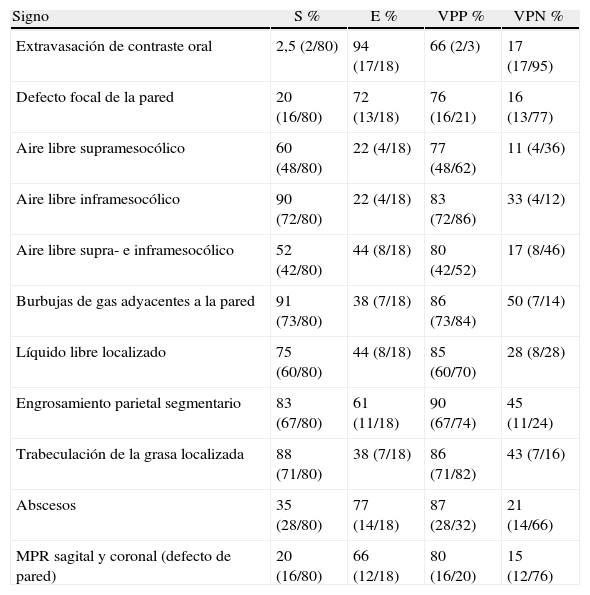
Varón de 37 años con perforación de intestino delgado por perdigones. A) TCMD con contraste i.v. que muestra un corte axial del abdomen superior con neumoperitoneo (flecha gruesa). B) corte axial del mismo paciente con múltiples perdigones (flecha) intraabdominales. La cirugía identificó la perforación en intestino delgado.
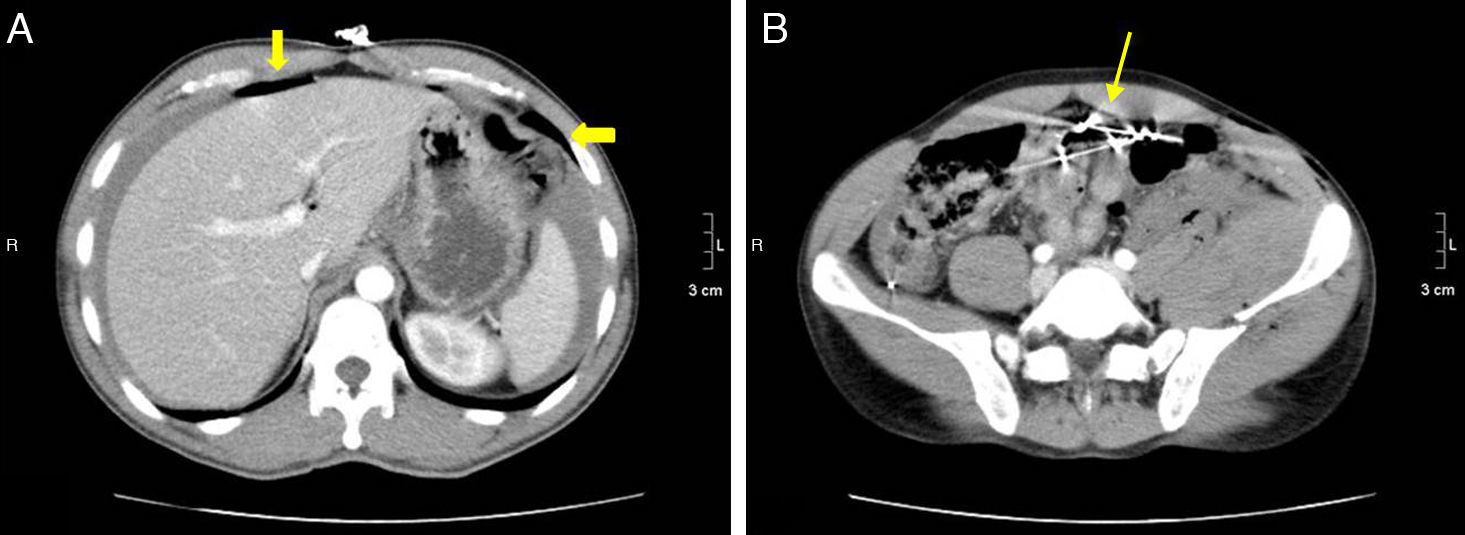
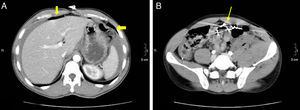
Mujer de 46 años con neumoperitoneo por perforación de un ulcus. A) en la TCMD con contraste i.v. se identifica un importante neumoperitoneo perihepático y periportal (flechas finas) que sugiere una perforación gastrointestinal alta. B) con las reconstrucciones coronales podemos confirmar el defecto de la pared anterior del antro gástrico (flecha gruesa), que también se observaba en el corte axial de A. La intervención quirúrgica confirmó la presencia de una perforación en el antro gástrico.
La correlación Kappa entre radiólogos para predecir la localización de la perforación en nuestro estudio es de 0,919, es decir, excelente, lo que apoya una vez más que la TC es una prueba objetiva para el diagnóstico de perforación GI4. En un estudio reciente, Kim et al.14 obtienen una correlación interobservador excelente.
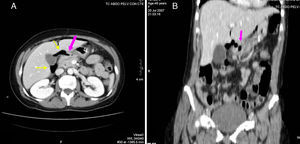
Los 3 signos más frecuentes observados en nuestro estudio son: aire libre extraluminal inframesocólico, la trabeculación de la grasa adyacente y las burbujas de gas adyacentes a la pared (fig. 3).
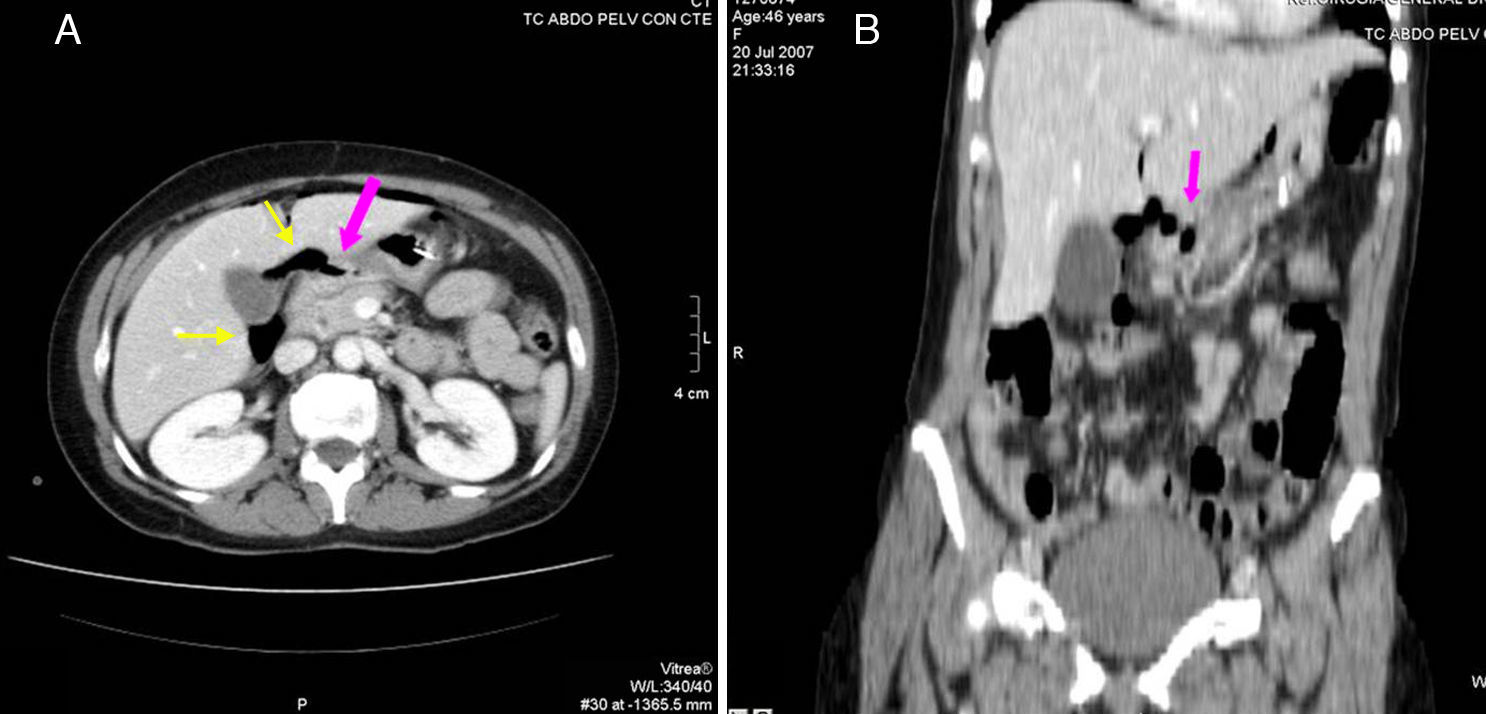
Mujer de 82 años con neumoperitoneo. A) corte axial de TCMD con contraste i.v. donde se observan múltiples burbujas de gas extraluminales y una colección de 7cm (flecha) con pared irregular que realza adyacente al yeyuno. B) reconstrucción coronal donde se demuestra un absceso (flecha) en relación con el yeyuno. La anatomía patológica confirmó un GIST de intestino delgado perforado.
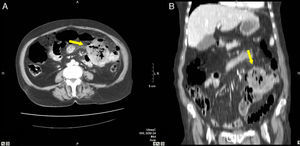
Los 3 signos más sensibles en nuestro estudio para detectar el lugar de la perforación fueron la presencia de burbujas de gas adyacentes a la pared (S = 91%), el aire libre extraluminal inframesocólico (S = 90%) y la trabeculación de la grasa adyacente (S = 88%). Los 3 son signos indirectos (fig. 4). Hainaux et al.11 determinaron que los signos más sensibles son: trabeculación de la grasa (92%), la concentración de burbujas extraluminal (89%) y el líquido libre (67%). Oguro et al.10 analizaron la S de los signos directos e indirectos para detectar perforación GI alta o baja, concluyendo que los signos directos son más sensibles (95,5%) que los signos indirectos (50%) para detectar la perforación gastrointestinal alta, mientras que para las perforaciones gastrointestinales bajas eran más sensibles los signos indirectos (78,9%) que los directos (63,2%).
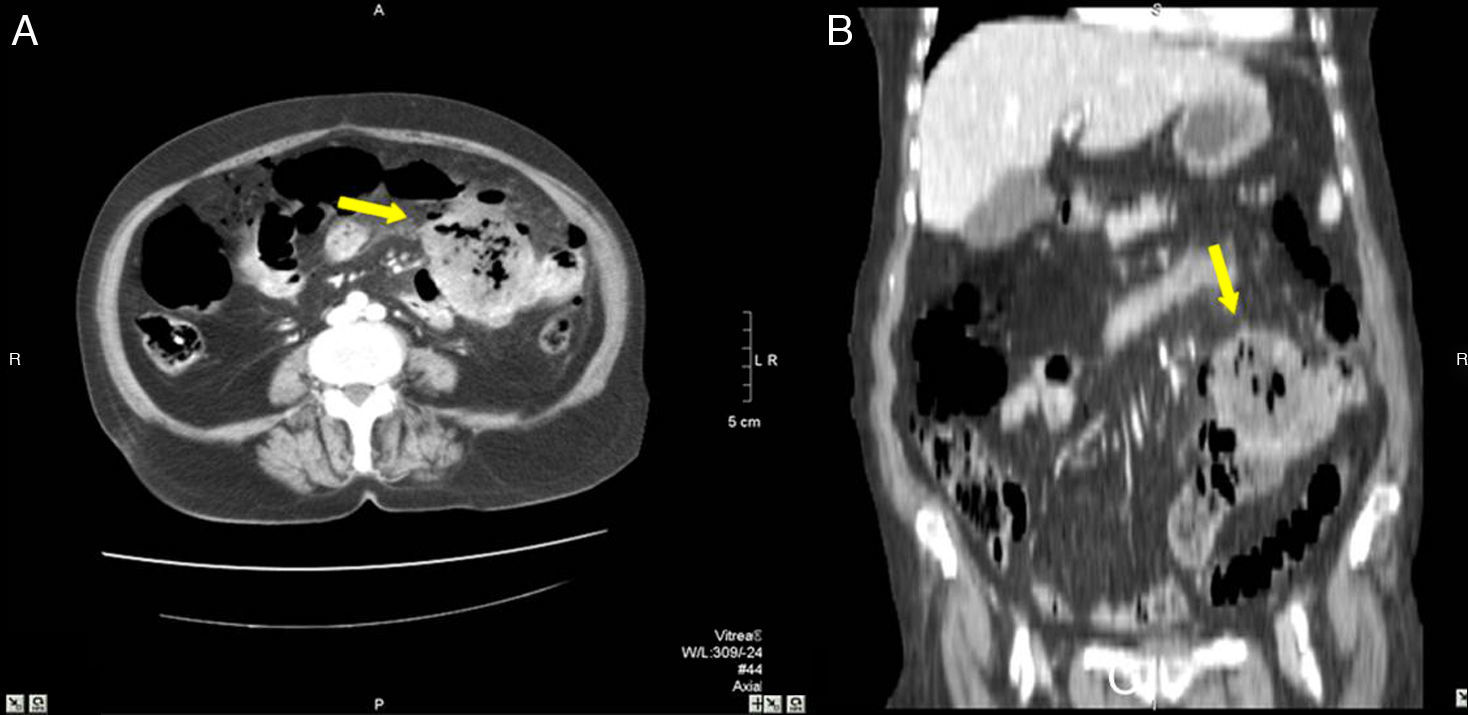
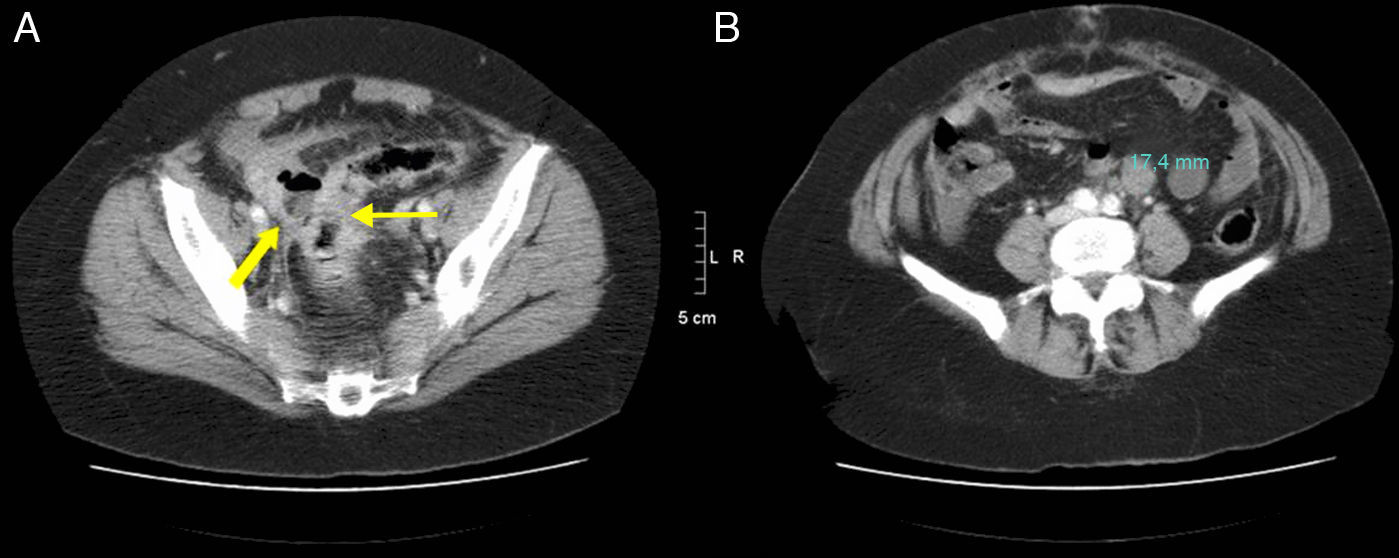
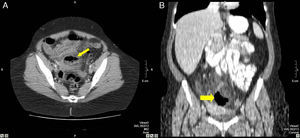
Mujer de 48 años con una apendicitis aguda perforada. A) en la TCMD se observa un absceso (flecha) y líquido libre en pelvis, sin identificar el apéndice. B) reconstrucción coronal de la misma paciente donde se observa la colección con gas (flecha) en pelvis. La anatomía patológica confirmó una apendicitis perforada.
Los signos más específicos en nuestro estudio fueron la extravasación de contraste oral (94%), la observación de un defecto de la pared (72%) y la presencia de abscesos (77%). La extravasación de contraste oral y rectal es poco frecuente en distintos estudios: se considera un signo directo de perforación. En traumatismos abdominales cerrados con perforación de víscera hueca se ha descrito una S 19-42%15 y en traumatismos abdominales penetrantes también con perforación GI se apreciaba con una frecuencia del 15%16. Debido al escaso número de estudios (7 de 98 pacientes) con contraste oral, la presencia del signo directo de extravasación de contraste es de 3 casos con una baja S pero alta E del 94%. En nuestro estudio, las TCMD se revisaron retrospectivamente y la administración de contraste oral/rectal no se realizó de forma sistemática porque dependía del criterio del radiólogo y del estado del paciente (fig. 5). La administración de contraste oral se debe dar aproximadamente unos 60 min antes de la prueba, lo que retrasa la realización del estudio, y la mayoría de los pacientes con abdomen agudo no pueden esperar ese tiempo.
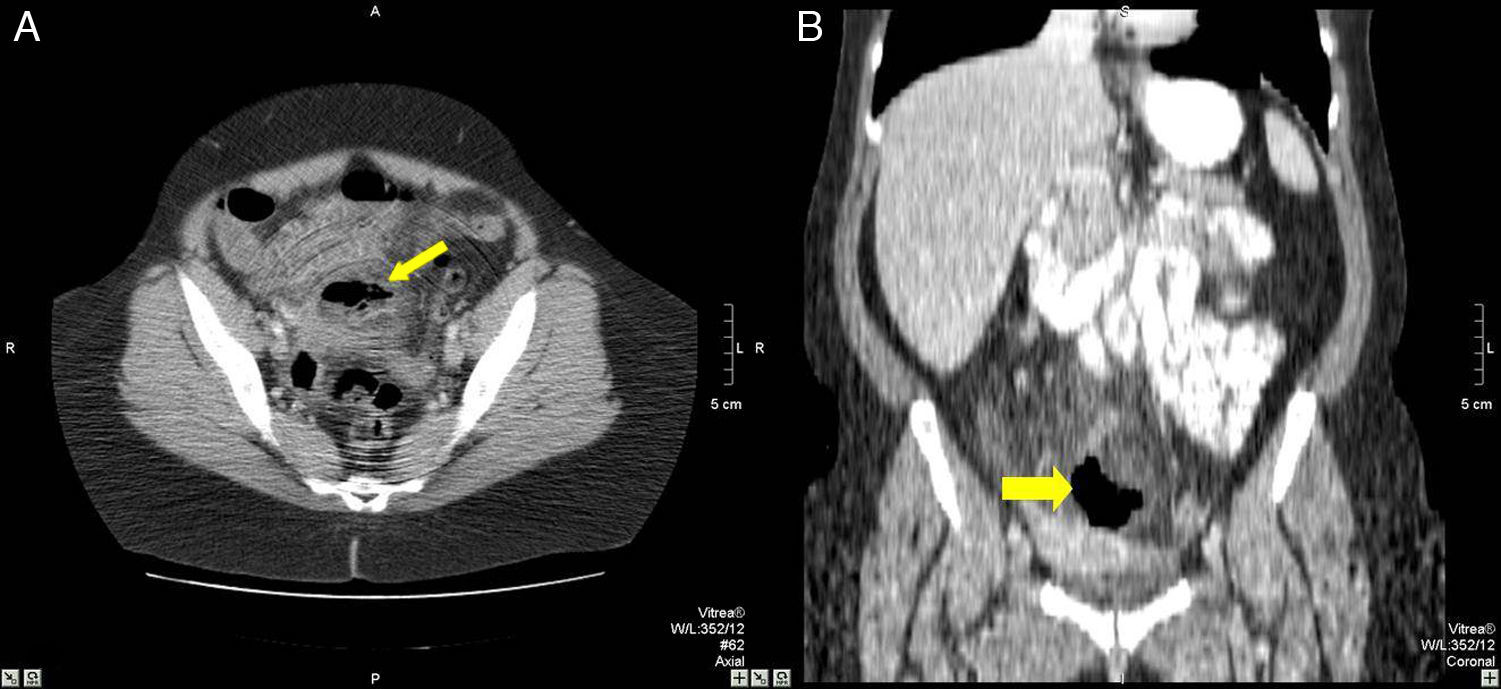
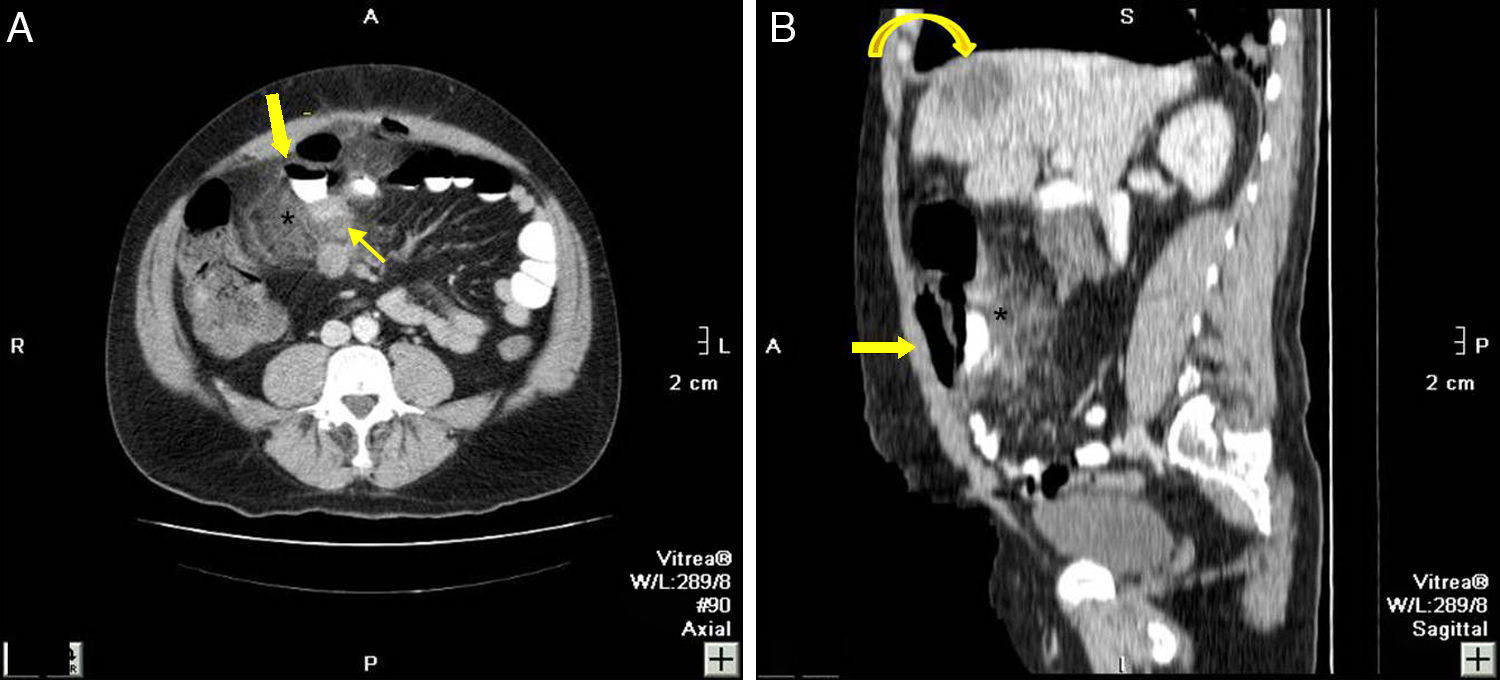
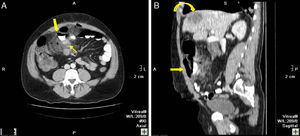
Varón de 44 años con neumoperitoneo. A) corte axial de TCMD con contraste i.v. y oral que muestra gas extraluminal y contraste oral extravasado (flecha gruesa), una intensa trabeculación de la grasa (*) adyacente y un engrosamiento de las asas de intestino delgado (flecha fina). B) reconstrucción sagital de la TMD donde se observa el contraste oral extravasado (flecha) formando un nivel; y latrabeculación de la grasa (*); también se observa una LOE hepática (flecha curva). La intervención quirúrgica confirmó la perforación en intestino delgado y la anatomía patológica, la presencia de un carcinoma de célula grande de íleon distal con infiltración al mesenterio y metástasis hepática.
La frecuencia en la visualización directa del sitio de perforación presenta una amplia variabilidad, según la revisión bibliográfica efectuada, que va a depender del tipo de TC empleado, la colimación y la experiencia del radiólogo. Encontramos cifras que oscilan entre el 0 y el 43-53%, y alcanzan hasta el 72% en las perforaciones GI altas. Se obtuvieron mayores porcentajes de visualización de este signo con TCMD (8 y 16 detectores), usando reconstrucciones axiales finas (1,25mm) y reconstrucciones MPR en coronal y sagital en comparación con los cortes de 5mm17. En nuestro estudio hemos querido también analizar este signo en las reconstrucciones que la TCMD proporciona de manera automática en coronal y sagital. El signo analizado es «la visualización del defecto de la pared en MPR», presente en el 21% de los pacientes en imágenes axiales. Con las reconstrucciones MPR no hemos aumentado su detección.
Cho et al.18, en una serie con TCMD (64 detectores) en 41 pacientes, diagnosticaron correctamente el sitio de la perforación mediante el reconocimiento del defecto focal parietal en un 80% (imágenes axiales de 2mm de grosor y MPR de 1mm), siendo este signo directo más sensible y preciso en las perforaciones GI altas (S 95,5%).
Los signos con un VPP para identificar el lugar de la perforación GI en nuestro estudio son: engrosamiento parietal segmentario (90%), la presencia de abscesos (87%) y burbujas de gas adyacentes a la pared (86%) (fig. 6). Hainaux et al.11 determinaron que los signos con mayor VPP son: la concentración de burbujas de aire extraluminal adyacente a un asa intestinal, el engrosamiento segmentario de la pared del intestino y el defecto focal en la pared del intestino.
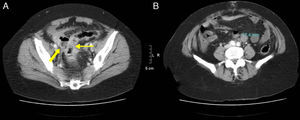
Mujer de 54 años con un cuadro de abdomen agudo y neumoperitoneo en la TCMD. A) corte axial de TCMD con contraste i.v. en pelvis donde se visualiza un engrosamiento asimétrico de la pared del sigma (flecha fina), líquido libre y un absceso con nivel hidroaéreo adyacente (flecha gruesa). B) corte axial en un nivel más craneal donde se observa una adenopatía retroperitoneal patológica (medida: 17mm). La anatomía patológica confirmó un adenocarcinoma de sigma perforado con ganglios positivos retroperitoneales.
Una de las principales limitaciones de nuestro estudio es que se trata de un estudio retrospectivo, por lo que cada prueba se programó según el criterio del radiólogo. Otra limitación es que la TC de la que disponemos en nuestro departamento de urgencias es solamente de 2 detectores: permite realizar reconstrucciones MPR, aunque no son de tan alta calidad como las que están ofreciendo los TCMD de última generación.
La TCMD es capaz de localizar el sitio de las perforaciones gastrointestinales con una alta sensibilidad y excelente correlación interobservador. Los signos radiológicos que identifican con mayor sensibilidad el lugar de la perforación GI fueron la presencia de burbujas de gas adyacentes a la pared, el aire libre extraluminal inframesocólico y la trabeculación de la grasa adyacente. Los más específicos fueron la extravasación de contraste oral, la observación de un defecto de la pared y la presencia de abscesos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores manifiestan su agradecimiento al departamento de cirugía y al departamento de estadística del Hospital Universitario La Paz.
Este trabajo fue presentado como póster electrónico en el 30 Congreso Nacional de la SERAM, La Coruña, el 27 de mayo del 2010.