Los tumores del tracto gastrointestinal (GIST) son un grupo de neoplasias mesenquimales que afectan al tracto gastrointestinal, definidas por la expresión de la onco-proteína c-kit CD1171. La aparición fuera del tracto gastrointestinal es infrecuente.
Presentamos un caso de tumor estromal extra-gastrointestinal (EGIST) primario hepático en paciente adulto con estudio de extensión negativo para otro tumor primario, que fue intervenido, evolucionando favorablemente y actualmente libre de enfermedad.
Se trata de un varón de 41 años sin antecedentes personales de interés. Inicia estudio por molestias abdominales y pérdida de peso de meses de evolución. A la exploración se aprecia masa en hipocondrio y flanco derechos que llega hasta espina ilíaca anterosuperior derecha. Hemograma normal con bioquímica: colesterol= 222mg/dl (HDL= 69mg/dl), bilirrubina total=1,65g/dl a expensas de la indirecta (1,38mg/dl) y GGT=102U/l. Resto de enzimas hepáticas, coagulación y marcadores tumorales (α-fetoproteína, CEA, CA-125, CA 15.3 y CA 19.9) normales.
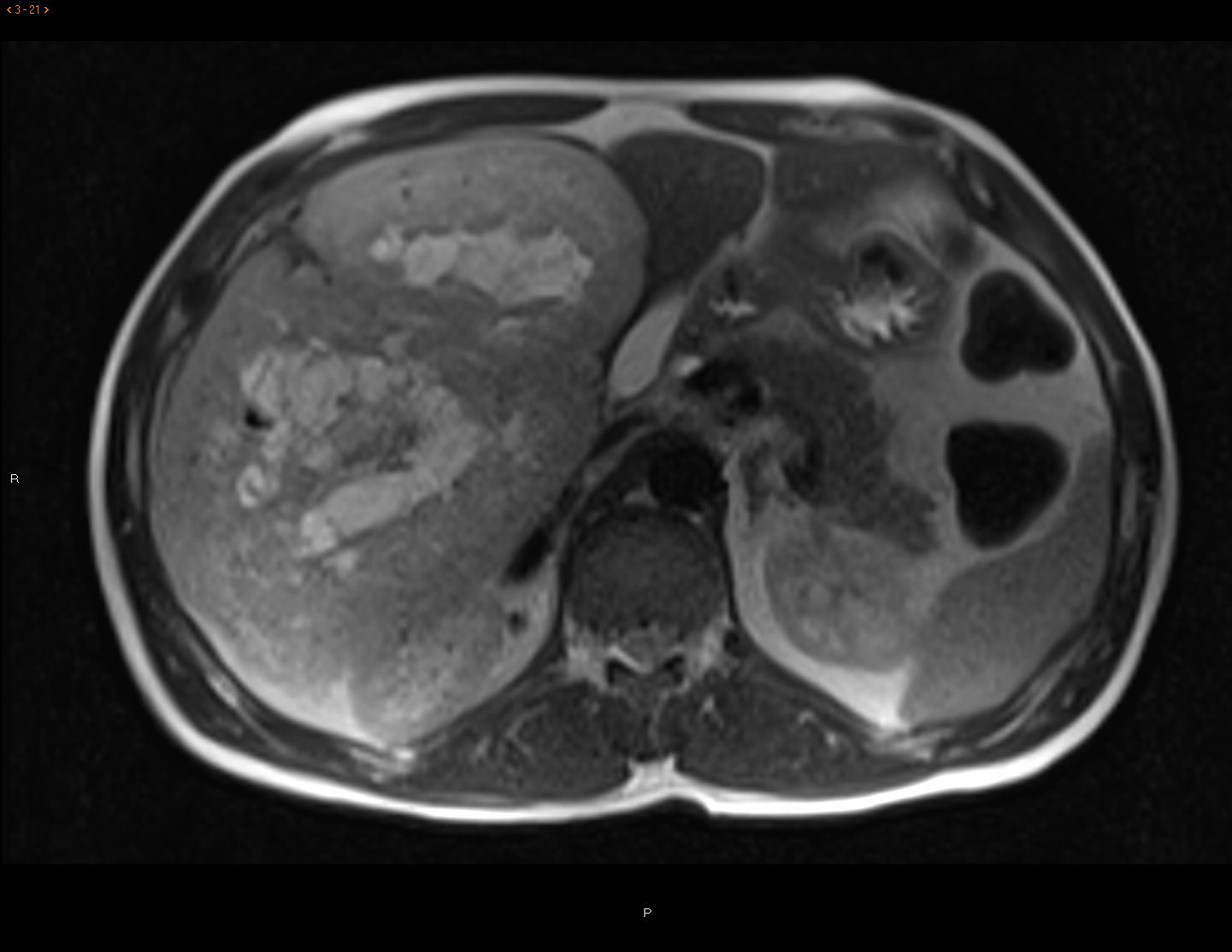
La TAC y la RMN muestran una lesión de 20×19,5×13,6cm de longitud con captación significativa de contraste, áreas centrales necróticas y localización exofítica (segmentos hepáticos V y VI), sin infiltración de órganos vecinos. Se realiza diagnóstico diferencial con tumoración hipervascular (adenoma, metástasis hipervascular, sarcoma) (fig. 1). Se realizan gastroscopia y colonoscopia dentro de la normalidad. La PET-TAC sin captación a nivel extrahepático.
RMN: secuencia potenciada en T2, en plano axial, mostrando una gran masa de bordes bien delimitados, exofítica, dependiente de segmentos hepáticos V-VI, con efecto compresivo sobre estructuras extrahepáticas sin aparente infiltración de las mismas y con área central extensamente necrosada o degeneración quística.
Es intervenido apreciándose un tumor encapsulado hipervascularizado con afectación terminal de rama suprahepática derecha, llevándose a cabo segmentectomía hepática V-VI, con sangrado intraoperatorio de 600cc debido a dicha vascularización, precisando maniobra de Pringle única de 23min.
El postoperatorio transcurrió con insuficiencia hepática grado A y precisó transfusión de 2 concentrados de hematíes. Alta hospitalaria el 8° día postoperatorio sin otras incidencias.
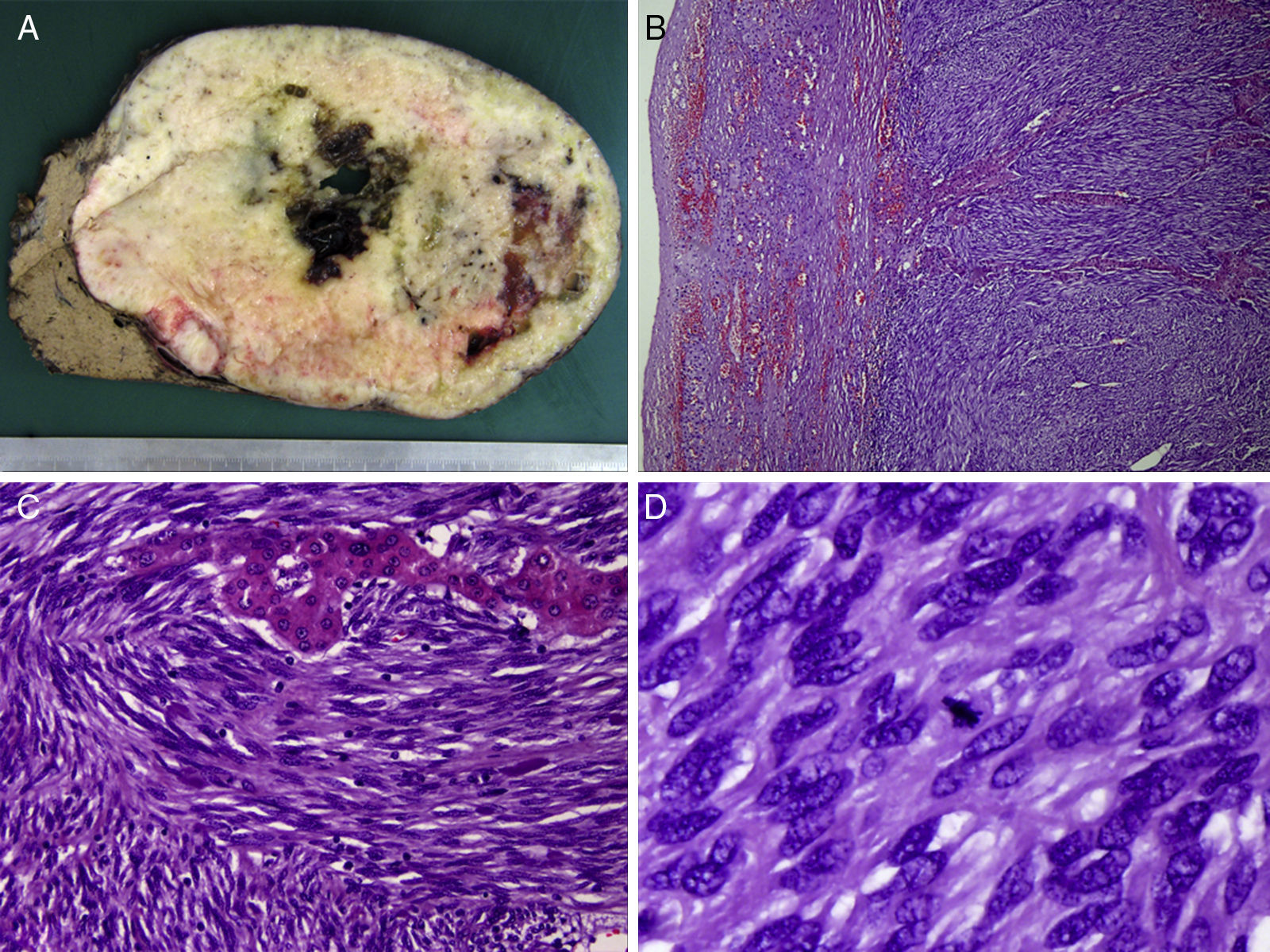
El diagnóstico histológico definitivo fue de tumor GIST grado histológico 1, de células fusiformes que infiltra y destruye parénquima hepático dejando escasos nidos de hepatocitos en el seno del crecimiento tumoral (pT4). Tasa mitótica de 5 mitosis por 50 campos de gran aumento e índice proliferativo (Ki-67) del 10%, con bordes quirúrgicos libres. Se realizó diagnóstico diferencial con leiomiosarcoma y sarcoma sinovial, con positividad para DOG-1, CD117 y Bcl-2, siendo negativas desmina, S100 y CD34. Se hizo análisis mutacional, obteniendo deleción del exón 9 del gen c-kit, confirmando el diagnóstico de GIST (fig. 2).
A) Imagen macroscópica de la pieza, con una masa firme blanquecina de bordes bien definidos, de superficie de corte carnosa con focos de degeneración quística, de 19cm de diámetro. B) Imagen microscópica (hematoxilina-eosina ×100) de las células fusiformes dispuestas fascicularmente, con citoplasma eosinófilo y núcleo alargado, rodeando una trabécula de hepatocitos. C) Expresión citoplasmática fuerte y difusa de c-kit (CD117), característica en este tipo de tumores. D) Tinción positiva para la expresión de Bcl-2.
Tras la cirugía el paciente inició tratamiento adyuvante con imatinib a dosis mayores de lo habitual debido a la presencia de factores de riesgo (tamaño, mutación exón 9, Ki-67), con la PET-TAC de control sin evidencia de lesiones hipermetabólicas sugestivas de recidiva. Actualmente permanece asintomático en remisión completa tras 18 meses de seguimiento.
En la actualidad, se denomina GIST a los tumores mesenquimales CD117 positivos fusiformes o epitelioides, primarios de tracto gastrointestinal, mesenterio y retroperitoneo. Fue descrito por primera vez en 1983 por Mazur y Clark para designar a tumores no epiteliales del tubo digestivo, carentes de rasgos ultraestructurales de músculo liso y características inmunohistoquímicas de célula de Schwann1. Es el sarcoma más frecuente del tracto gastrointestinal. Supone el 2% de los tumores gastrointestinales, pero el 80% de los sarcomas de este origen. El estómago es la localización más frecuente. Su incidencia es de 10 a 20 casos por millón de habitantes/año2–4. La incidencia máxima es en la cuarta y sexta décadas, siendo la distribución por géneros similar; aunque algunos estudios sugieren predominio masculino2,3. El GIST comparte similitudes inmunofenotípicas con las células intersticiales de Cajal. Características como la expresión de la glicoproteína CD117, CD34, la cadena pesada de la miosina de músculo liso y la nestina5, son comunes, si bien existe controversia con respecto a origen a partir de células madre pluripotenciales.
El diagnóstico diferencial se realiza con lesiones similares morfológicamente o CD34 positivas (tumores fibrohistiocitarios, de vaina nerviosa periférica, sarcoma de Kaposi…) y tumores que expresen c-kit (melanoma, liposarcoma desdiferenciado, carcinoma indiferenciado células pequeñas pulmonar)4,5.
Son criterios de malignidad la presencia de metástasis y/o invasión de órganos vecinos. En cuanto a la biología molecular, actualmente se valora la importancia pronóstica de mutaciones c-kit en exón 11, 9, 13 y 175–7 y otros factores como expresión de VEGF, pérdida de expresión de CD44, alteraciones de p16 y marcadores genéticos (sobreexpresión genética VIL2, COL8A1, CCNB2, HMG2, TSG101, etc.)7.
Con respecto a la agresividad tumoral todos los autores están de acuerdo en la influencia del tamaño tumoral y del índice mitótico, estableciéndose grupos pronóstico8,9. También se utiliza la determinación de la proliferación celular con tinción Ki-67 (índice del 10% o más se asocia a mal pronóstico).
Los GIST que emergen fuera del tracto gastrointestinal son muy infrecuentes, típicamente en un órgano aislado. Se han descrito casos en páncreas, hígado, epiplon, próstata, vesículas seminales, pleura, etc., si bien son escasos. Se clasifican como EGIST.
La localización primaria hepática es excepcional y no existen protocolos para valorar el riesgo de malignidad en dicha localización. En nuestro caso, la gastroscopia y la colonoscopia fueron normales, la TAC y la PET-TAC no evidenciaron enfermedad extrahepática y no ha habido evidencia de recurrencia tras 18 meses de seguimiento, por lo que se concluye que se trata de un EGIST primario hepático, cuyo tamaño lo situaría en un riesgo «alto» si se tratase de otra localización9,10.
A todas las Unidades de Gestión del Complejo Hospitalario de Jaén involucradas de forma directa o indirecta en el manejo del presente caso clínico, con mención especial al Dr. Dabán Collado, del Servicio de Cirugía General y del Aparato Digestivo.A los miembros del Comité de Tumores Hepatobiliopancreáticos del Complejo Hospitalario de Jaén.