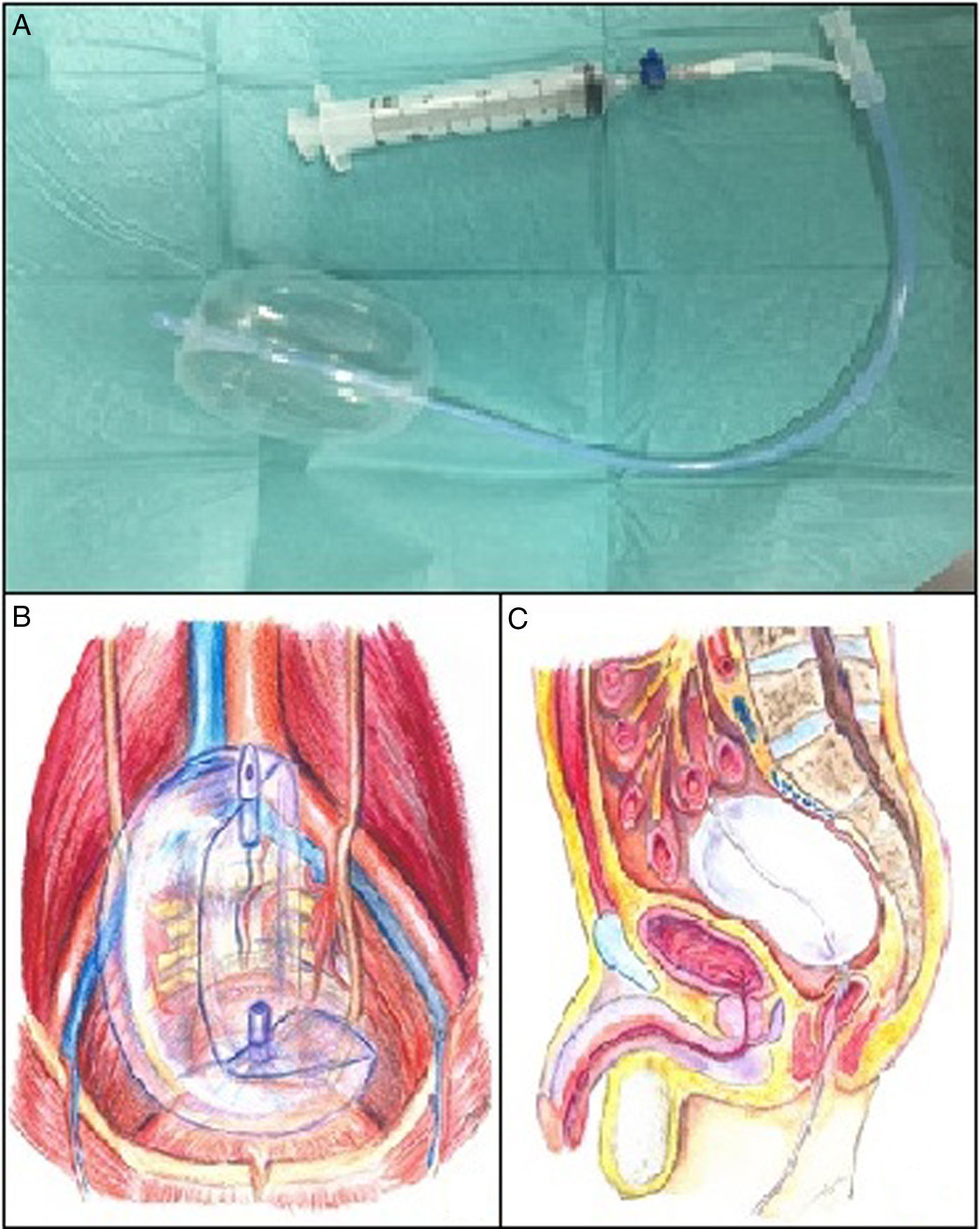
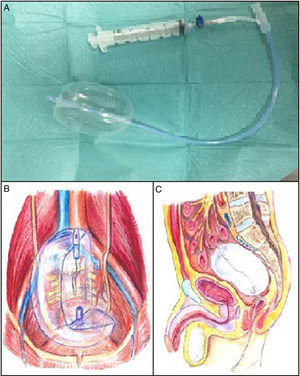
La hemorragia venosa presacra (HVP) es un sangrado no pulsátil debido a la disrupción del plexo venoso presacro (PVP). Este tipo de hemorragias son difíciles de manejar pudiendo no ser controladas con maniobras quirúrgicas convencionales1. El uso de balones hemostáticos de taponamiento se plantea como una opción factible y eficaz.
El balón de Bakri es un balón de silicona, diseñado para el tratamiento del sangrado uterino en la hemorragia posparto2 (fig. 1). En nuestra serie, se introdujo por vía vaginal, herida perineal tras la amputación de recto o anal a través del muñón rectal abierto y se llenó con solución salina estéril (capacidad máxima 500ml).
La primera paciente fue intervenida de una recidiva del tabique rectovaginal tras una resección de adenocarcinoma de sigma. Se realizó histerectomía y doble anexectomía, resección de pared posterior de vagina y resección de recto con anastomosis mecánica e ileostomía de protección. Al 5.° día postoperatorio se reintervino por dehiscencia de la anastomosis, resecándose el segmento de colon restante hasta el asa eferente de la ileostomía, presentando una HVP que precisó de packing con compresas. A los 7 días de esta reintervención se retiró el packing, pero 7 días después de la retirada del packing, se intervino de nuevo por sospecha de nueva hemorragia del PVP. Se accedió a través de la vagina, colocándose por vía vaginal 3 balones.
El segundo paciente fue intervenido de una recidiva en hemipelvis derecha tras una amputación abdominoperineal por adenocarcinoma de recto. Se intervino mediante laparotomía media, resecándose la tumoración, y durante la cirugía se produjo una HVP no controlada mediante electrocoagulación, sutura y materiales biológicos hemostáticos, por lo que se colocó un balón por vía perineal.
El tercer paciente, con antecedentes de colectomía subtotal por poliposis colónica familiar, con reservorio ileal realizada en otro centro (el reservorio debería haberse indicado tras proctocolectomía), presentó a los 5 años un adenoma tubular con displasia de alto grado en el muñón rectal. Se intervino mediante laparotomía media, realizándose sección del íleon por encima del reservorio más resección del recto hasta nivel de la línea pectínea asociando ileostomía terminal en FID. Durante el postoperatorio presentó varios episodios de rectorragias, realizándose relaparotomía que identificó un sangrado del PVP, que no cedía con las maniobras quirúrgicas convencionales, precisando de la colocación de 2 balones a través del ano desfuncionalizado.
La cuarta paciente fue diagnosticada de una malformación vascular en pelvis derecha que consultó por metrorragia, rectorragia y hematuria, que precisó de embolización vascular. Se realizó endoscopia objetivando ulceración hasta 20cm de ano, que sugería colitis isquémica. Se intervino realizándose histerectomía, doble anexectomía y sección del recto distal a nivel de suelo pélvico y a nivel proximal en sigma, cerrando el muñón rectal y con colostomía terminal. Al 2.° día del postoperatorio presentó hemoperitoneo, hallando hemorragia a nivel del PVP. Se realizó hemostasia con electrocoagulación, materiales biológicos hemostáticos, y ante la persistencia del sangrado se colocaron 2 balones por vía anal (tabla 1).
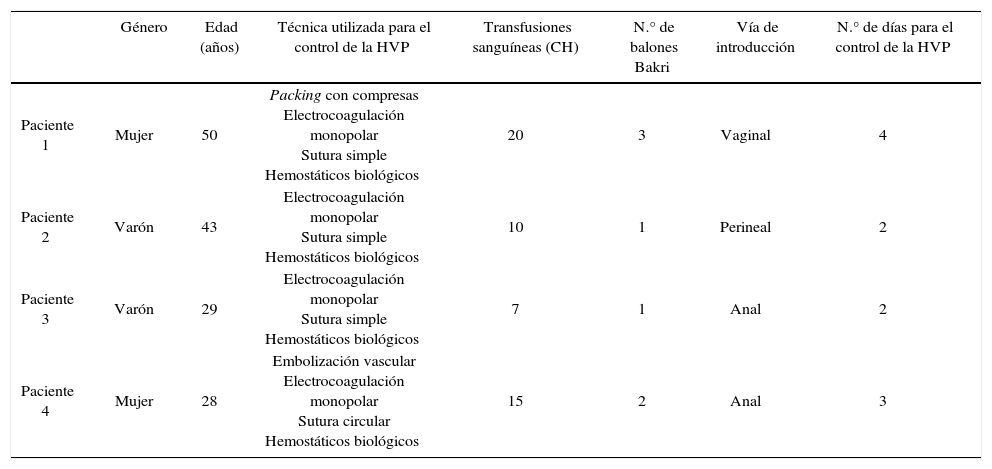
Características de los pacientes con hemorragia venosa presacra
| Género | Edad (años) | Técnica utilizada para el control de la HVP | Transfusiones sanguíneas (CH) | N.° de balones Bakri | Vía de introducción | N.° de días para el control de la HVP | |
|---|---|---|---|---|---|---|---|
| Paciente 1 | Mujer | 50 | Packing con compresas Electrocoagulación monopolar Sutura simple Hemostáticos biológicos | 20 | 3 | Vaginal | 4 |
| Paciente 2 | Varón | 43 | Electrocoagulación monopolar Sutura simple Hemostáticos biológicos | 10 | 1 | Perineal | 2 |
| Paciente 3 | Varón | 29 | Electrocoagulación monopolar Sutura simple Hemostáticos biológicos | 7 | 1 | Anal | 2 |
| Paciente 4 | Mujer | 28 | Embolización vascular Electrocoagulación monopolar Sutura circular Hemostáticos biológicos | 15 | 2 | Anal | 3 |
CH: concentrado de hematíes; HVP: hemorragia venosa presacra.
La HVP es una grave complicación de la cirugía de tumores pélvicos (recto, ovario avanzado y tumores presacros), con una incidencia del 3-9% y una mortalidad del 1-4%3.
La electrocoagulación monopolar o sutura, pueden incluso agravar la lesión del PVP y la hemorragia4. La utilización de clips puede ser efectiva, aunque presenta inconvenientes como dolor crónico y desplazamiento o dificultad de colocación debido a la curvatura anatómica del sacro3. La compresión con un fragmento de músculo recto y electrocoagulación indirecta con fórceps monopolares puede lograr la hemostasia, aunque no se recomienda para una gran hemorragia o ante la contracción de los extremos venosos vertebrales5. En estos casos, la coagulación bipolar parece más efectiva. La electrocauterización a través de los apéndices epiploicos es útil cuando se origina por afectación de las venas basivertebrales en un foramen neural sacro1. Jiang et al.6 describieron la sutura circular del PVP en la fascia presacra intacta que rodea al sangrado, aunque resulta dificultosa en una pelvis estrecha, cirugía rectal previa o ante un patrón anatómico atípico del PVP. Otras alternativas como los agentes hemostáticos biológicos, están ampliamente extendidas, pero son ineficaces en una HVP masiva7. Tradicionalmente se ha utilizado el packing con compresas, pero presenta la desventaja de la necesidad de una reintervención para retirarlo8.
McCourteny et al.9 utilizaron un balón de Sengstaken-Blakemore para el control en una HVP masiva, con resolución del sangrado a los 4 días. Recientemente, Charoenkwan describió la utilidad del balón de Bakri para una hemorragia intratable del suelo pélvico tras una histerectomía o cesárea cuando otras técnicas han fracasado10.
El balón de Bakri ha demostrado, en nuestra experiencia, ser un método útil, para el manejo de la HVP tras cirugía colorrectal cuando fracasa el tratamiento convencional. Presenta como ventaja su fácil colocación al adaptarse mejor al espacio presacro ejerciendo una presión intraluminal mayor que la presión del sistema venoso y capilar. Para su retirada no se precisa de una reintervención quirúrgica, de hecho, ante la sospecha clínica y analítica de control de la hemorragia, esta técnica nos permite vaciarlo escalonadamente y volver a llenarlo en caso de persistencia de la hemorragia.