Durante varias décadas, las hemorroidectomías de Milligan-Morgan y Ferguson han sido la referencia en el tratamiento de la enfermedad hemorroidal sintomática. Sin embargo las técnicas escisionales llevan asociadas una morbilidad no despreciable. En los últimos años han surgido una serie de técnicas dedicadas a disminuir estos problemas. La desarterialización hemorroidal transanal (THD) guiada por doppler es una de estas técnicas. El objetivo de este estudio es analizar sus resultados según la experiencia de varias unidades especializadas.
MétodosEl estudio se realizó en 5 hospitales de la red pública de España. Se analizan y comparan los resultados pre- y posquirúrgicos, así como la homogeneidad interhospitalaria de dicha técnica.
Se recogieron de forma prospectiva consecutiva datos de un total de 475 pacientes intervenidos mediante THD, la mayoría con hemorroides grado III(267 casos [56%]).
ResultadosLa técnica anestésica preferida fue la anestesia raquídea, en un total de 398 casos (81%). Encontramos mejoría global tras la intervención ya que existen diferencias estadísticamente significativas entre síntomas pre- y postoperatorios (p=0,03). La estancia media fue de 0,4±0,3 días. Los días de analgesia media fueron 8,8±2,7 días (paracetamol y AINE). La tasa acumulada de complicaciones fue del 16%.
ConclusionesLa THD es una técnica segura y fácilmente reproducible. Los resultados posquirúrgicos generan una escasa morbilidad, con una estancia hospitalaria muy reducida que permite una rápida reincorporación a la vida laboral, y una tasa de recurrencia baja.
Milligan-Morgan and Ferguson haemorrhoidectomy has been the gold standard treatment for symptomatic haemorrhoids for many years. However, escisional techniques are associated with a significant morbidity rate. In recent years, diverse techniques have been described in an attempt to decrease these complications. The guided transanal haemorrhoidal dearterialization THD) doppler is one of these techniques. We report our experience with this new technique.
MethodsWe performed a prospective study of 475 patients from 5 hospitals from the National Health System, in Spain. The majority of these patients suffered from third grade haemorrhoids (256 [56%]) and underwent THD. We analyse and compare preoperative and postoperative results as well as the homogeneity of the technique between hospitals.
ResultsSpinal anaesthesia was the most elected procedure by the anaesthetist (81.0%). Statistically significant differences were found between pre and postoperative symptoms (P=.03), with an overall improvement after surgery. The average hospitalization was 0.4±0.3 days. The mean number of days of oral analgesics was 8.8±2.7 days. The cumulative complication rate is 16%.
ConclusionTHD is a safe and easily reproducible procedure. Postoperative outcomes demonstrated a low rate of morbidity and recurrence together with early discharge; therefore, a rapid incorporation to daily activities was noted.
Las hemorroidectomías de Milligan-Morgan1 o Ferguson2 han sido consideradas las técnicas de referencia para el tratamiento quirúrgico de la enfermedad hemorroidal sintomática, asumiendo las complicaciones y morbilidad que este tipo de intervenciones presentan: dolor postoperatorio prolongado, retardo en la cicatrización, persistencia de sangrado, retención urinaria, infección, incluso incontinencia de diverso grado. Para tratar de mejorar en lo posible estos problemas se han desarrollado otros métodos no escisionales que pretenden aportar los mismos resultados favorables minimizando los desfavorables. Tal son los casos de escleroterapia, fotocoagulación, crioterapia3 o la ligadura con bandas elásticas tipo Barron4. No obstante estas intervenciones están indicadas en determinados pacientes seleccionados y a menudo precisan de varias sesiones terapéuticas, aunque es conocido que proporcionan menor dolor postoperatorio y se pueden realizar en régimen ambulatorio. A partir de 1995 se presenta la anopexia grapada5,6 y otro procedimiento cuyo fundamento es la ligadura de las ramas terminales de la arteria rectal superior (haemorroid artery ligation [HAL]), utilizando a tal fin un proctoscopio equipado con una sonda doppler, descrito por Morinaga et al.7. Otra técnica, denominada por Shon8transanal haemorroid dearterialization (THD), consiste en la aplicación de varias suturas longitudinales continuas desde un punto de máximo flujo, localizado con la sonda doppler hasta varios milímetros por encima de la línea dentada con el fin de ocluir la circulación en las ramas terminales de la arteria rectal superior. El anodermo sensible distal a la línea dentada se evita, minimizando el dolor postoperatorio y proporcionando una recuperación en tiempo reducido9–11.
El propósito de este trabajo es evaluar la eficacia de la desarterialización y hemorroidopexia en términos de estancia hospitalaria, mejoría de síntomas postoperatorios en lo relativo a dolor, sangrado, recidiva y estancia hospitalaria.
Material y métodosPacientesSe realiza un estudio multicéntrico observacional con recogida prospectiva de datos con un total de 475 pacientes incluidos en el estudio de manera consecutiva entre enero de 2011 y enero de 2013 correspondientes a 5 equipos quirúrgicos de 5 hospitales de la sanidad pública española en los que se realiza la técnica THD. Los criterios de inclusión son ser mayor de edad, haber sido diagnosticado de enfermedad hemorroidal sintomática sin haber sido intervenido anteriormente de dicha dolencia, así como no haber aceptado tratamiento médico o que este hubiera resultado ineficaz (diosmina, acetato de fluocinolona, analgésicos/antiinflamatorios tanto por vía general como local). Los síntomas predominantes fueron, por tanto, rectorragia o proctalgia persistentes, aun con el marcado carácter cíclico que presenta la enfermedad hemorroidal. Se descartó mediante la exploración física y la rectosigmoidoscopia la presencia de otra causa de rectorragia. Además fueron recogidos otros síntomas o enfermedad acompañantes: prurito, prolapso mucoso y fisura. Para el análisis de datos se recogió la edad, el sexo, el grado de hemorroides, según la clasificación clásica: grado I sobresalen del conducto, pero no se exteriorizan; grado II se exteriorizan durante la evacuación, pero se reducen de forma espontánea; grado III hemorroides prolapsadas que requieren reducción manual; grado IV no se pueden reducir manualmente.
Respecto a la intervención, los pacientes fueron anestesiados mediante anestesia raquídea y mascarilla laríngea. Se tuvieron en cuenta parámetros como el tiempo en minutos de intervención, si solamente se realizó desarterialización o si se asoció a mucopexia u otro tipo de intervención por enfermedad añadida (esfinterotomía, escisión de tag) y si se utilizó la llamada «marca de referencia» (marked point) para finalizar la sutura de la mucopexia.
Tras la cirugía, se tuvieron en cuenta los días de ingreso, el dolor postoperatorio evaluado con una escala analógico visual (EVA), los síntomas tras la primera revisión (habitualmente dentro de la primera semana), los días que los pacientes precisaron analgésicos orales (implica la duración del dolor), los días de baja laboral, la recidiva a partir del primer mes, entendiendo por recidiva la reaparición de la enfermedad en un grado igual o inferior al previo. Otros síntomas como sangrado postoperatorio y su duración, tenesmo rectal y cualquier otra complicación fueron igualmente evaluados, así como si hubo reintervención, y los meses de seguimiento.
La totalidad de los pacientes fueron debidamente informados del procedimiento, firmando el consentimiento informado.
TécnicaEn todos los casos los pacientes fueron intervenidos mediante la misma técnica THD, en régimen de cirugía mayor ambulatoria. A pesar de ser intervenidos en hospitales diferentes, la técnica está estandarizada y los equipos de especialistas tienen especial dedicación a su realización. No se administraron antibióticos previamente, durante ni después de la cirugía. Se utilizó el dispositivo THD (modificado y distribuido por THD S.p.A., Correggio®, Italia) que consta de un anuscopio de sección elíptica, especialmente diseñado para alojar una sonda doppler orientada hacia la mucosa rectal que permite identificar el punto de máximo flujo de la arteria rectal superior en su trayecto submucoso inmediatamente superior al aparato esfinteriano. El aparato consta además de una ventana por la que poder realizar las suturas y una fuente de luz. Se identifican los 6 puntos de máxima señal acústica correspondientes a los 6 troncos principales de las arterias hemorroidales, localizados a las 1, 3, 5, 7, 9 y 11 horarias de forma constante. Un punto transfixiante se aplica en la mucosa y submucosa en cada localización (sutura de 2/0 de ácido poliglicólico con aguja 5/8 pulgadas) para ligar la arteria. El anuscopio viene provisto de un orificio-pivote sobre el que apoyar el portagujas y de esta manera tanto la profundidad como el espesor de pared quedan asegurados y homogeneizados para todos los puntos transfixiantes. En hemorroides con prolapso mucoso se requiere realizar mucopexia, para lo cual continuamos con 4 o 5 puntos de sutura continua en sentido distal sin sobrepasar nunca la línea dentada. Para este procedimiento es de utilidad la parte deslizante del anuscopio. En algún caso de prolapso (grado IV) puede ser necesario repetir esta sutura continua bajo el punto primero de la desarterialización.
Análisis estadísticoPara el análisis de datos, se utilizó el programa IBM SPSS Statistics. Se analizaron de manera global los resultados de los 5 hospitales, homogeneizando la muestra y analizando desviaciones estándares y diferencias interhospitalarias en lo que respecta a datos epidemiológicos, de aspectos técnicos y de resultados.
La estadística y el análisis de los síntomas pre- y poscirugía fueron realizados mediante la distribución en t de Student para datos pareados.
ResultadosSe incluyó en el estudio a un total de 475 pacientes de edad media de 50 años y una desviación interhospitalaria de±1,9 años. El 52,5% eran hombres frente al 47,5% de mujeres. Un total de 267 casos correspondían a hemorroides grado III(56,2%), 134 casos fueron de grado IV(28,2%), 72 de grado II(15,2%) y solo 2 de grado I(0,4%). El síntoma principal fue el sangrado en 351 pacientes (73,9%), proctalgia 174 (36,6%) y prolapso hemorroidal en 106 (22,3%) pacientes.
La técnica anestésica más frecuentemente realizada fue la anestesia regional o raquídea en 398 intervenciones (83,7%). El tiempo medio de intervención fue 47±13,3 min. En 69 intervenciones (14,5%) se realizó solo desarterialización. Se trató de pacientes con hemorroides grado I y II que presentaban rectorragia como síntoma muy predominante. En el resto de pacientes, 406 (85,4%), se asoció mucopexia con 6 suturas continuas como quedó explicado previamente. Se asoció otra técnica por enfermedad acompañante, fisura o extirpación de tag cutáneo, en 28 pacientes (5,9%). La «marca de referencia» (marker point) se utilizó en 163 casos (34,3%).
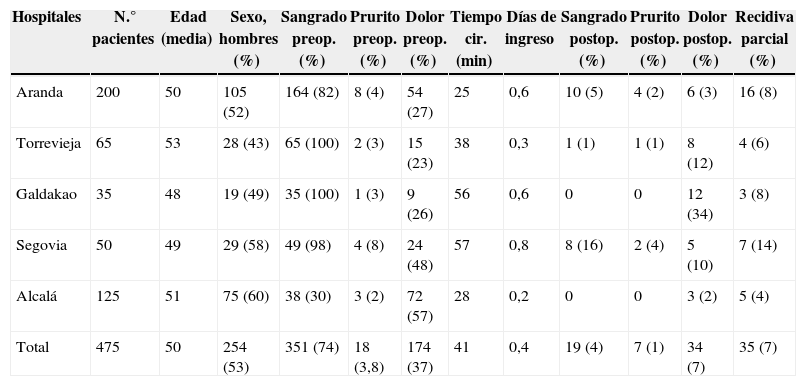
Se pueden observar los datos globales en la tabla 1. El análisis de los síntomas pre- y poscirugía mostró diferencias con significación estadística. De este modo mejoró el sangrado (p<0,03) y el prurito (p<0,04). Diecisiete pacientes (4%) presentaron dolor postoperatorio durante más de 8 días. Se precisó analgesia durante un total de 8,8±2,7 días, siendo esta de primer nivel según la escala de la OMS (paracetamol y AINE). El dolor EVA postoperatorio en una escala del 1-10 fue de 3,9±1,1. Hubo una tasa de recidiva del 7,4% (35 pacientes), siendo esta parcial en todos los casos y relacionada con hemorroides grado III, grado IV, sin predominio significativo a lo largo del seguimiento. El seguimiento medio fue de 23,7±12,9 meses. La estancia media fue de 0,4±0,3 días. No se recomendó por protocolo, la toma de laxantes. Los días de baja laboral fueron 11,8±5,2 días.
Resultados globales por hospitales
| Hospitales | N.° pacientes | Edad (media) | Sexo, hombres (%) | Sangrado preop. (%) | Prurito preop. (%) | Dolor preop. (%) | Tiempo cir. (min) | Días de ingreso | Sangrado postop. (%) | Prurito postop. (%) | Dolor postop. (%) | Recidiva parcial (%) |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Aranda | 200 | 50 | 105 (52) | 164 (82) | 8 (4) | 54 (27) | 25 | 0,6 | 10 (5) | 4 (2) | 6 (3) | 16 (8) |
| Torrevieja | 65 | 53 | 28 (43) | 65 (100) | 2 (3) | 15 (23) | 38 | 0,3 | 1 (1) | 1 (1) | 8 (12) | 4 (6) |
| Galdakao | 35 | 48 | 19 (49) | 35 (100) | 1 (3) | 9 (26) | 56 | 0,6 | 0 | 0 | 12 (34) | 3 (8) |
| Segovia | 50 | 49 | 29 (58) | 49 (98) | 4 (8) | 24 (48) | 57 | 0,8 | 8 (16) | 2 (4) | 5 (10) | 7 (14) |
| Alcalá | 125 | 51 | 75 (60) | 38 (30) | 3 (2) | 72 (57) | 28 | 0,2 | 0 | 0 | 3 (2) | 5 (4) |
| Total | 475 | 50 | 254 (53) | 351 (74) | 18 (3,8) | 174 (37) | 41 | 0,4 | 19 (4) | 7 (1) | 34 (7) | 35 (7) |
Alcalá: Hospital Universitario Príncipe de Asturias (Alcalá de Henares, Madrid); Aranda: Hospital Santos Reyes (Aranda de Duero, Burgos); Galdakao: Hospital de Galdakao (Vizcaya); Segovia: Complejo Asistencial de Segovia; Torrevieja: Hospital de Torrevieja (Alicante).
Los datos del presente estudio multicéntrico basado en 475 pacientes ponen de relieve que existe una mejora significativa de los resultados clínicos globales postoperatorios respecto a los preoperatorios. Más allá de la mejoría en el sangrado y dolor tras la intervención, hay que hacer especial énfasis en resultados como son la baja estancia media (0,4±0,3 días), la buena tolerancia que produce esta técnica relativa a la baja tasa de toma de analgésicos (alrededor de 8 días), así como la rápida incorporación a la vida laboral (menos de 12 días de media), aspectos de gran actualidad.
Los estudios de Thomson12 demuestran que la arteria hemorroidal (rectal) superior se divide en 5 ramas para alcanzar los paquetes hemorroidales. Aigner13 ha demostrado con estudios ecográficos-doppler que el aumento de calibre y el flujo de sangre arterial de las ramas terminales se relaciona con prolapso hemorroidal.
Tras la demostración de Ratto et al.14, con técnicas de doppler en color, de que existen 6 ramas terminales de la arteria hemorroidal superior localizadas de forma constante, en posición de litotomía a las 1, 3, 5, 7, 9, 11 horarias, se han descrito técnicas que tienden a ocluir el flujo arterial a los plexos hemorroidales, como son la THD asociada o no a hemorroidopexia3,15. El prolapso hemorroidal queda fruncido en el interior del canal anorrectal y el tejido conectivo se regenera hasta provocar la reducción completa del prolapso hemorroidal16–18.
Hemos de señalar la mínima tasa de complicaciones con técnica THD en nuestra experiencia, estando estas más bien relacionadas con la experiencia del equipo quirúrgico. A pesar de que el procedimiento THD pudiera afectar a la función anorrectal por alteración de la pared rectal o estenosis del canal anal, en estudios publicados, no se han detectado alteraciones manométricas o ecográficas11. En la presente serie, todos los pacientes presentaron defecación normal, lo cual está acorde con lo publicado por otros autores19–21.
Se ha publicado22 cierta tasa de fracasos utilizando la técnica de desarterialización exclusiva en hemorroides grado IV por lo que en estos casos se ha añadido la técnica de mucopexia del tejido prolapsado. Algún autores han observado buenos resultados incluso en enfermos afectos de enfermedad de Crohn y hemorroides de grado iii23,24.
Este estudio no tiene por objeto hacer una comparación entre técnicas escisionales y no escisonales, pero la experiencia de estudios independientes indica las ventajas respecto al dolor postoperatorio, estancia hospitalaria, baja laboral y complicaciones postoperatorias a favor de la técnica THD10,11,18.
Debido a la alta incidencia que la enfermedad hemorroidal tiene en nuestro medio, hemos de pensar en tratar a cada paciente con el método menos agresivo y que más eficacia comporte y teniendo en consideración la experiencia del cirujano. A pesar de que el tratamiento médico y otras técnicas poco agresivas como las bandas de Barron deberían ser los métodos de tratamiento inicial en la mayoría de pacientes sintomáticos seleccionados con hemorroides de grados leves, la técnica de desarterialización y hemorroidopexia se puede utilizar en un número elevado de pacientes con altos índices de curación definitiva de la enfermedad hemorroidal.
Aunque el presente estudio incluye una muestra muy amplia de pacientes y se ha llevado a cabo por equipos médicos en distintos hospitales, se apreciaron resultados suficientemente homogéneos. Sin embargo, son precisos estudios aleatorizados para confirmar y ampliar la eficacia y seguridad de la técnica THD como una alternativa a las técnicas escisionales.
En conclusión, la técnica THD guiada por doppler y asociada a hemorroidopexia es una técnica fácilmente reproducible, segura, con franca aceptación por parte del paciente ya que produce una tasa muy baja de morbilidad con escaso dolor postoperatorio, rápida reincorporación a la vida laboral y poca tasa de recurrencia según la experiencia de este estudio multicéntrico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Un estudio preliminar correspondiente a la experiencia del Hospital Universitario Príncipe de Asturias fue presentada a la XIV Reunión Nacional de Coloproctología (Badajoz, 2010) y al XI Congreso Nacional de la Sociedad Cubana de Cirugía (La Habana, 2010).