La lesión de vía biliar continúa siendo una de las complicaciones más graves tras la colecistectomía. El objetivo de este estudio es mostrar una técnica sencilla para la administración del verde de indocianina intravesicular, consiguiendo una visión crítica óptima durante la colecistectomía laparoscópica.
MétodosSe estudiaron prospectivamente 23 pacientes con administración intravesicular de verde de indocianina con aguja fina utilizando una técnica fácilmente reproducible.
ResultadosSe reportó la visión de las estructuras biliares antes y después de su administración. La visión crítica de seguridad se consiguió en todos los casos.
ConclusionesLa administración intravesicular de verde indocianina mediante la técnica que describimos es sencilla, efectiva y consigue una colangiografía por fluorescencia en tiempo real y una visión crítica de seguridad óptima, disminuyendo así el riesgo de lesión biliar.
Bile duct injury is one of the most severe complications after cholecystectomy. The aim of this study is to demonstrate how with a simple technique, an optimal critical view may be achieved by injecting indocyanine green directly into the gallbladder.
MethodsTwenty-three patients were prospectively studied in which direct gallbladder injection of indocyanine green during laparoscopy was administered with a fine needle using an easily reproducible technique.
ResultsBiliary tree identification was reported before and after injection. Critical view of safety was achieved in all cases.
ConclusionsOur technique of direct gallbladder injection of indocyanine green is simple, efficient and shows a real time fluorescent cholangiography and an optimal critical view of safety decreasing the risk for bile duct injury.
La lesión de la vía biliar continúa siendo una de las complicaciones más graves tras la colecistectomía por laparoscopia1. Para intentar disminuir su incidencia es esencial conseguir los criterios para una visión crítica de seguridad descritos por Strasberg2. Sin embargo, hasta la fecha dicho objetivo no siempre se consigue o se realiza de forma correcta. Gracias a su exclusiva excreción biliar, el verde de indocianina (VIC), utilizado previamente en nuestra área de la medicina para medir la función hepática, se comenzó a utilizar también para identificar la vía biliar3. Su primer uso por vía endovenosa con este objetivo se describió en 2009 al realizar una colangiografía fluorescente de la vía biliar extrahepática con éxito4. Varias publicaciones le siguieron confirmando su utilidad para la colecistectomía laparoscópica5,6, y considerándola incluso equiparable con la colangiografía intraoperatoria7. Con la finalidad de evitar las desventajas que conlleva su uso intravenoso, como por ejemplo la fluorescencia hepática simultánea, recientemente se ha descrito su uso intravesicular como variante técnica8–10. Sin embargo, esta técnica ha sido reportada pocas veces en la literatura y sin lograr describir una técnica estandarizada. El objetivo de este estudio es describir una técnica sencilla, efectiva y reproducible para la administración del VIC intravesicular que consiga una óptima visión crítica de seguridad durante la colecistectomía por laparoscopia.
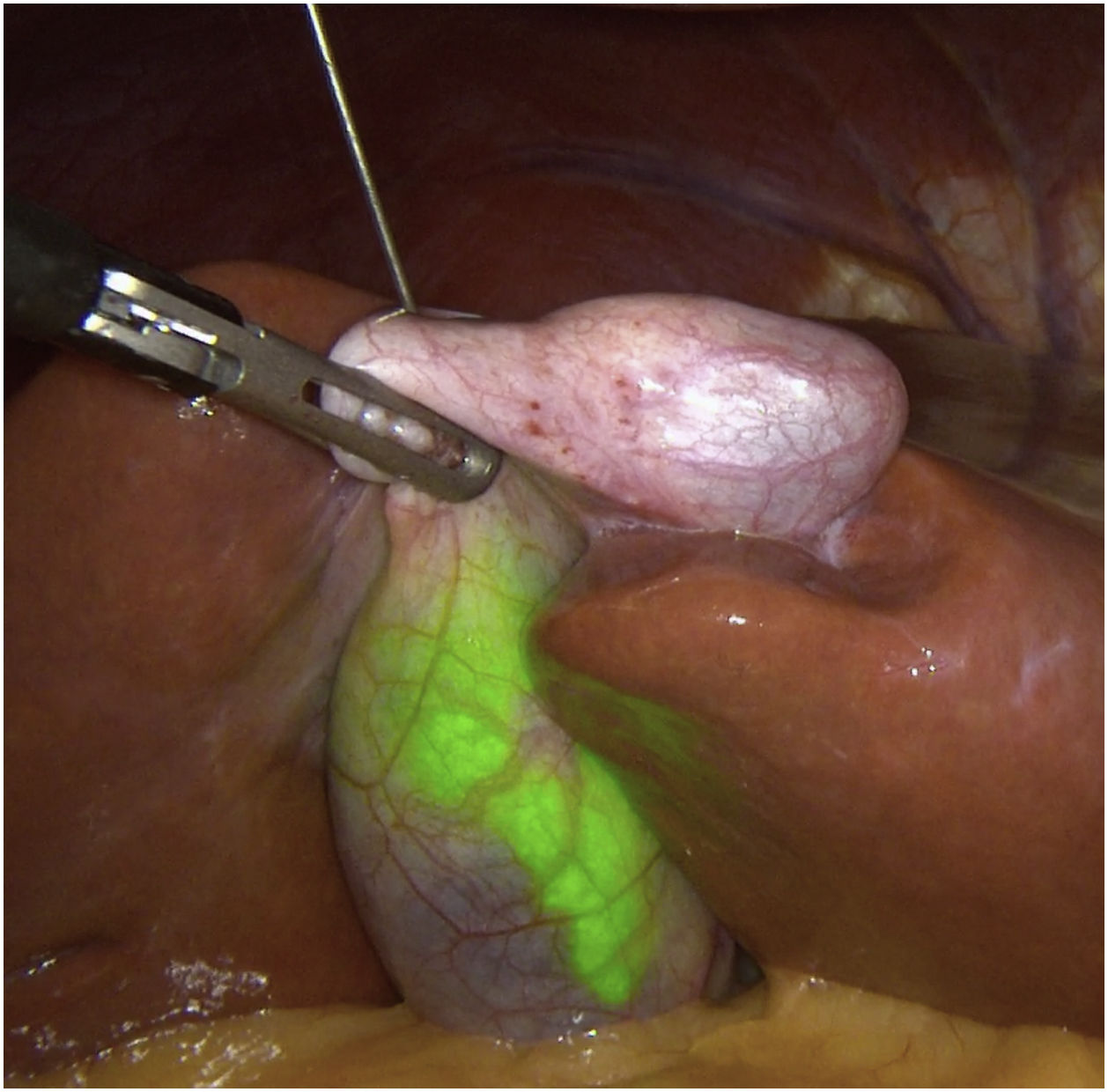
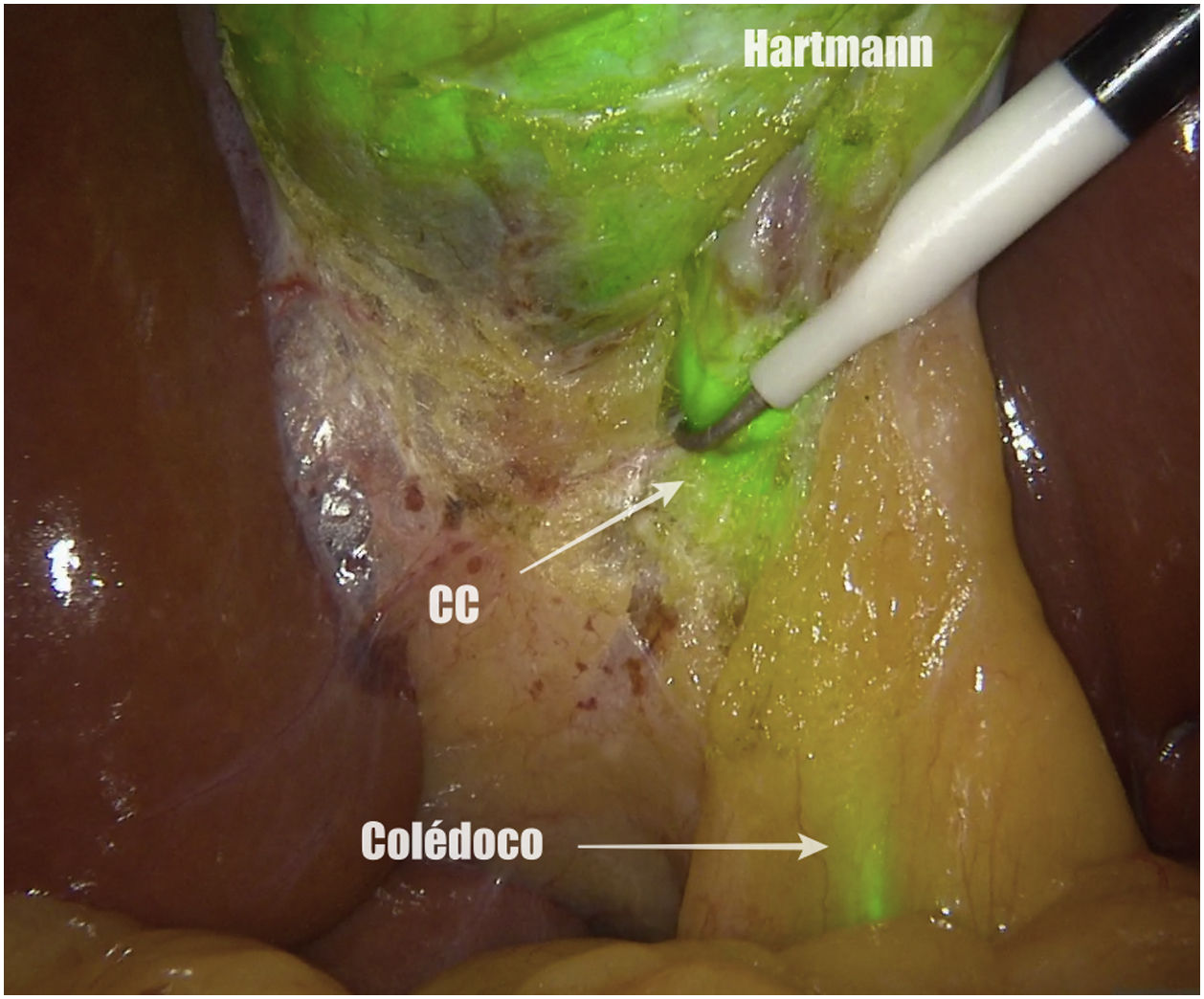
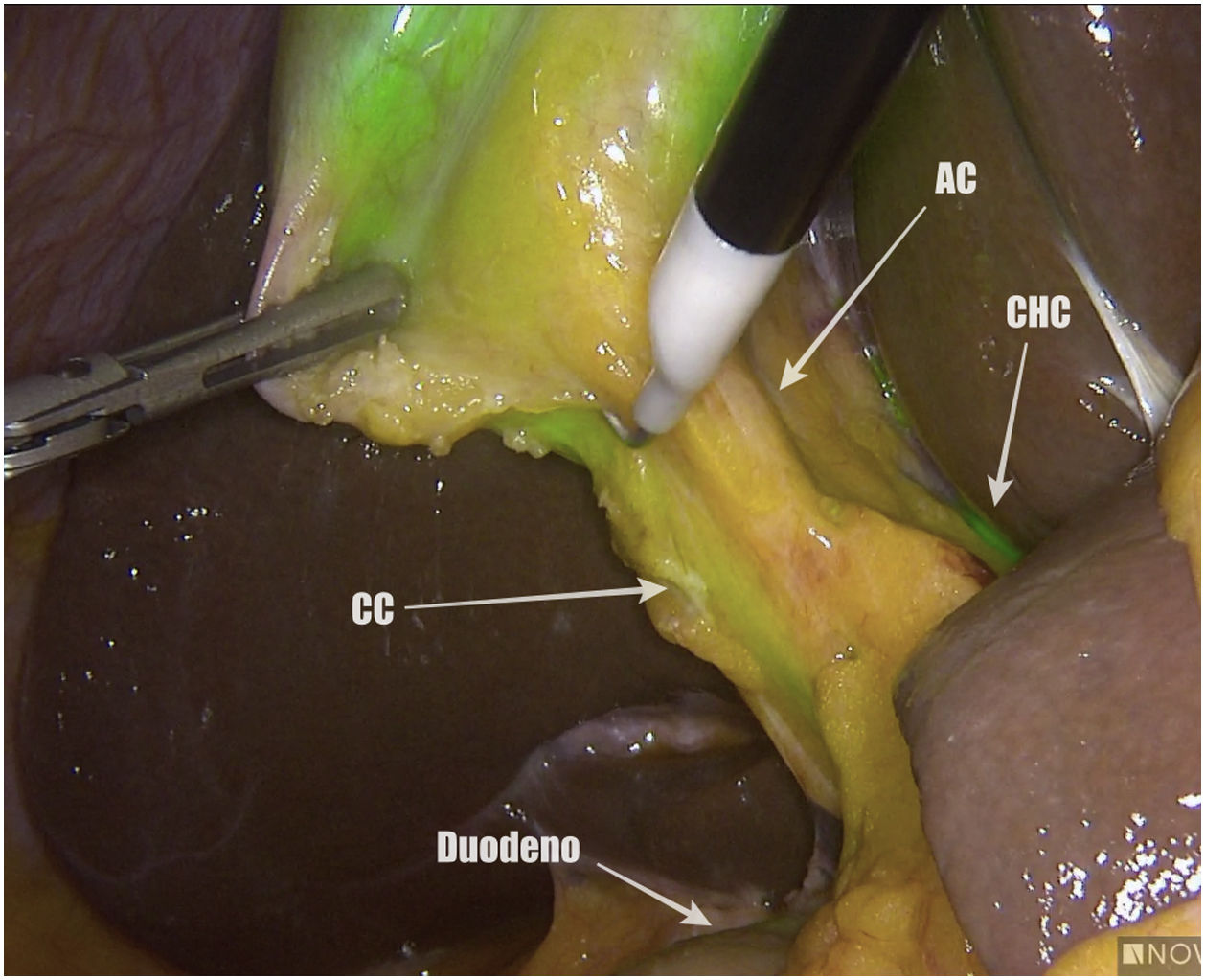
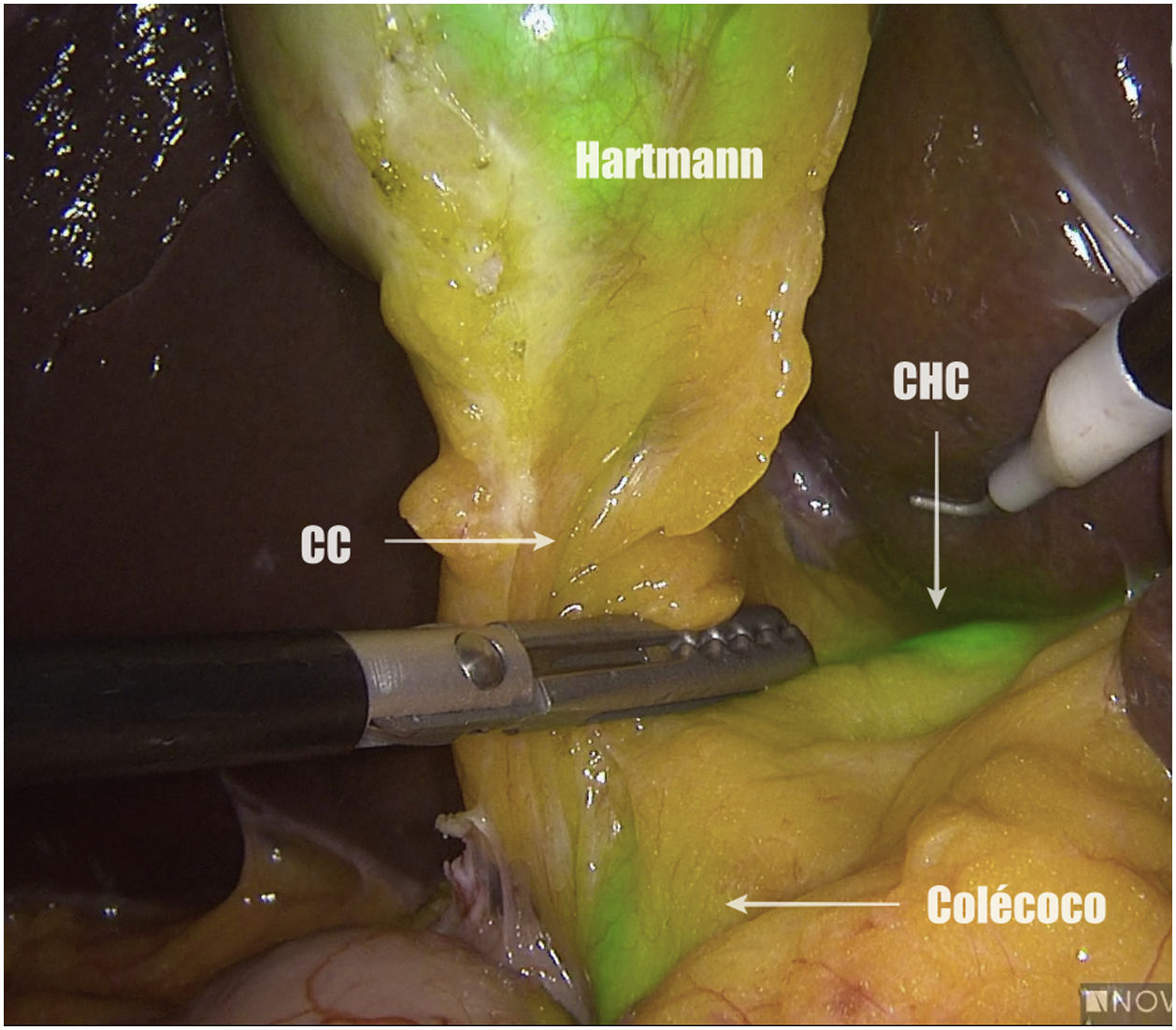
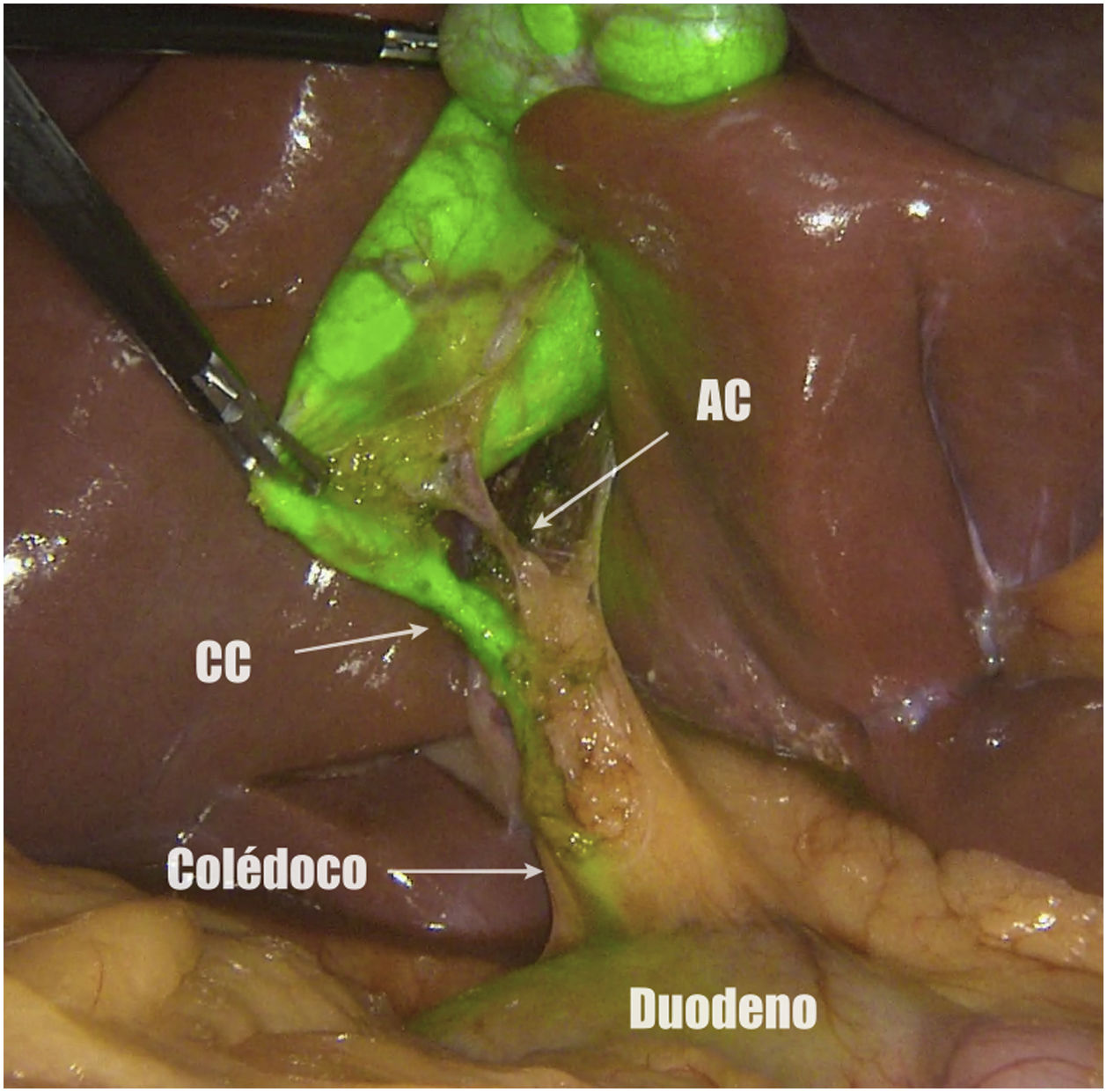
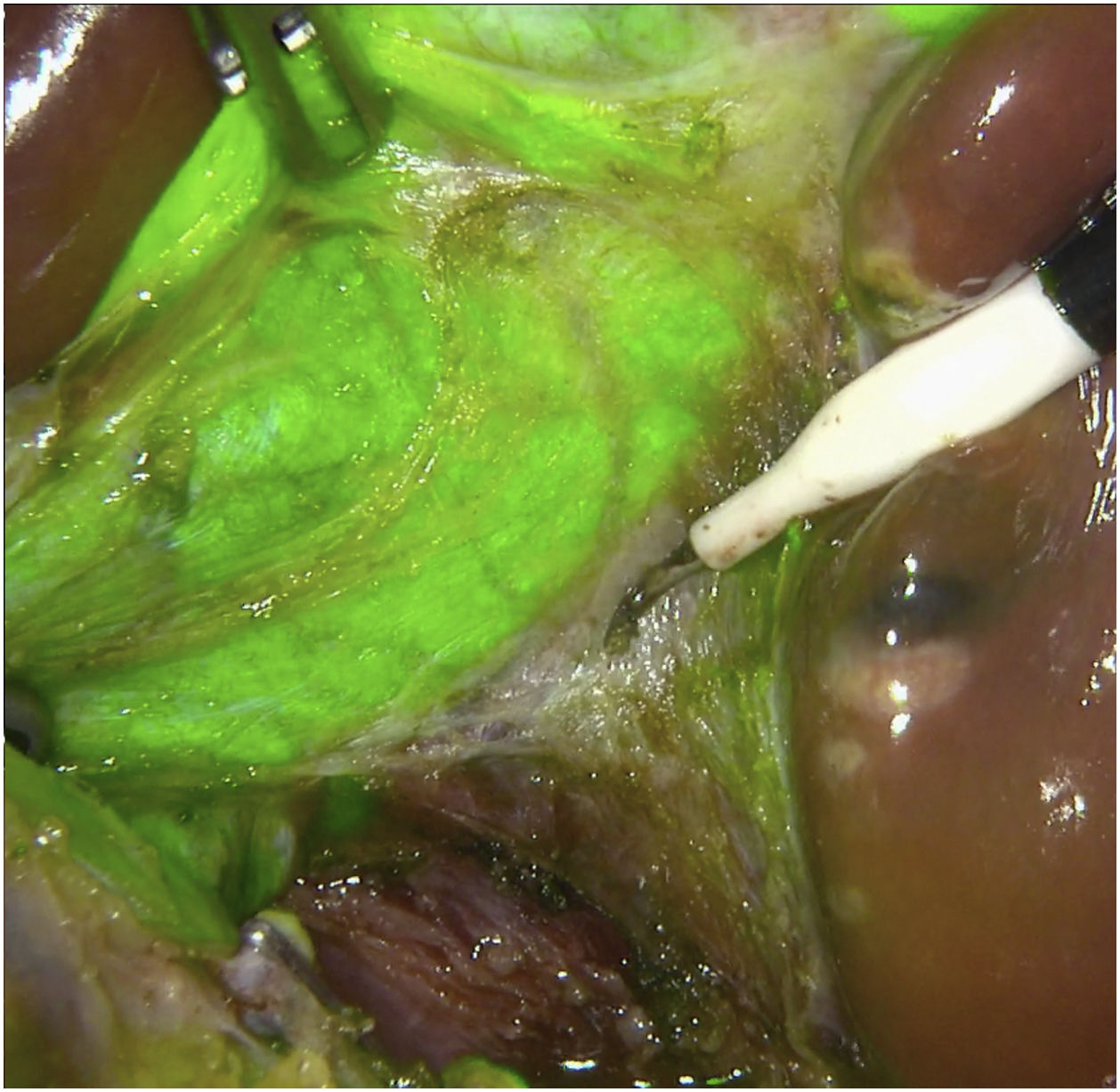
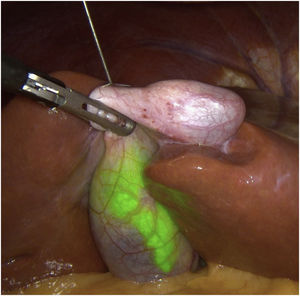
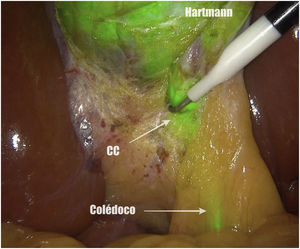
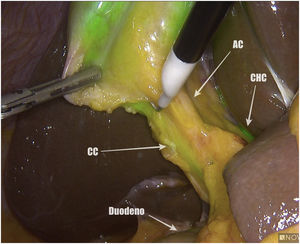
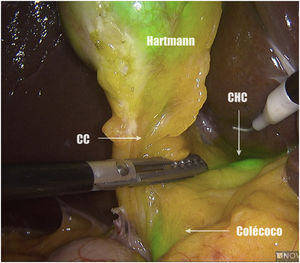
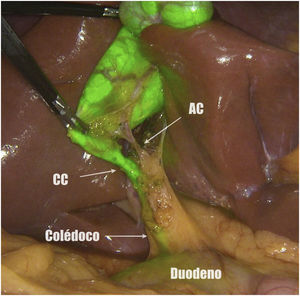
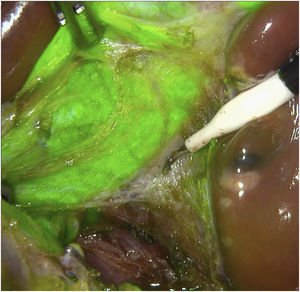
Métodos, técnica quirúrgica y resultadosSe recogieron los datos prospectivamente de 23 pacientes en los que se realizó una colecistectomía laparoscópica entre noviembre de 2019 y octubre de 2020. El criterio de inclusión fue ser candidato a colecistectomía por laparoscopia por colelitiasis sintomática o colecistitis aguda. Se excluyeron pacientes con diagnóstico de cáncer de vesícula. De los 23 pacientes 12 fueron hombres y 11 mujeres, con una mediana de edad de 58 años (26-80) y un índice de masa corporal de 24kg/m2 (21-30). Todos fueron ASA I-II, con hipertensión arterial y diabetes mellitus tipo 2 como comorbilidades más frecuentes. La indicación quirúrgica fue colelitiasis sintomática en 20 casos y colecistitis aguda en 3. Se utilizó el sistema endoscópico de imagen por fluorescencia Pinpoint (Novadaq/Stryker®). Todos los pacientes se colocaron en posición americana y se utilizaron 4 trócares (11mm umbilical para óptica de 30°; 12mm epigástrico; 2 de 5mm en flanco derecho). El primer paso es valorar, previo a la inyección del VIC, la identificación del conducto cístico (CC), el colédoco y el conducto hepático común (CHC). Diluimos el VIC (Verdye 25mg®) en 10ml de agua destilada obteniendo una concentración de 2,5mg/ml. Se aproxima la vesícula a la pared abdominal en la región subcostal derecha y se realiza su punción percutánea bajo visión directa en el fundus utilizando una aguja epidural de 22G (Spinocan, Braun®) (fig. 1). Se administra la dosis necesaria hasta obtener una fluorescencia satisfactoria a criterio del cirujano. En nuestro estudio dicha dosis varió entre 2 y 4ml, dependiendo de la densidad de la bilis. Utilizamos una pinza para cerrar el pequeño orificio de la punción y traccionar la vesícula de forma craneal. A continuación, previo a iniciar la disección, valoramos nuevamente las estructuras biliares. Iniciamos la disección siempre por la cara posterior del triángulo de Calot (fig. 2). Una vez conseguida una disección posterior lo más amplia posible, continuamos la disección anterior al triángulo guiados por la colangiografía fluorescente (fig. 3) y logrando identificar no solo el CC y la arteria cística, sino también el colédoco y el CHC (fig. 4). Finalmente separamos la vesícula de la placa cística para conseguir una visión crítica de seguridad (fig. 5) y seccionamos el conducto y arteria císticos entre clips.
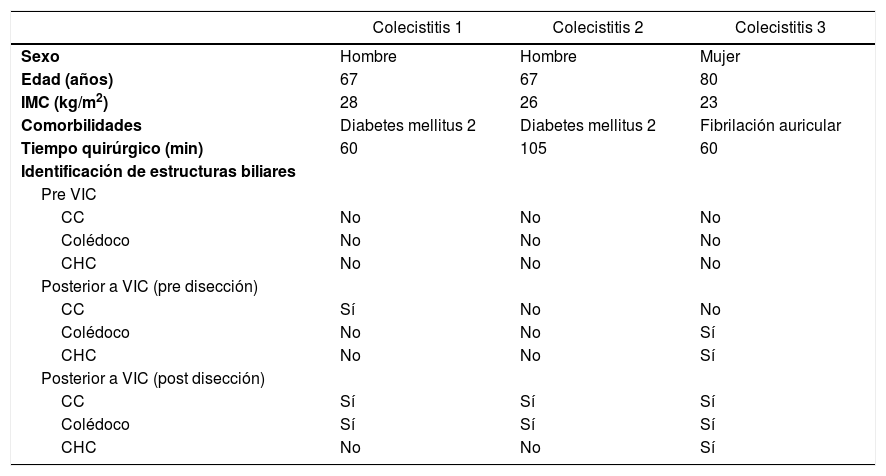
Previo a la administración de VIC en un caso se visualizó el CC y el CHC y en 6 casos el colédoco. Posterior a su administración, y previo a iniciar la disección, el CC se identificó en 17 casos, el colédoco en 15 y el CHC en 7. Posterior a iniciar la disección en todos los casos se identificó el CC, en 21 el colédoco y en 11 el CHC. La visión crítica de seguridad se consiguió en todos los casos. Los 2 pacientes en los que no se pudo visualizar el colédoco posterior a la disección del triángulo de Calot fue a causa de abundante tejido linfograso, a pesar de tener un IMC<25kg/m2. En cuanto a los 13 pacientes en los que el CHC no se visualizó después de la disección, se trata de un grupo heterogéneo con características demográficas similares a la población total. Las características de los pacientes con colecistitis aguda se especifican en la tabla 1. De los 23 pacientes la mediana de tiempo quirúrgico fue de 45minutos (20-105), sin ninguna complicación intraoperatoria. Un paciente presentó hemorragia de un trocar como complicación postoperatoria y todos los pacientes tuvieron una estancia postoperatoria de 24horas, con excepción de las colecistitis agudas (72horas) y la hemorragia del trocar (5 días).
Características de los pacientes con colecistitis aguda
| Colecistitis 1 | Colecistitis 2 | Colecistitis 3 | |
|---|---|---|---|
| Sexo | Hombre | Hombre | Mujer |
| Edad (años) | 67 | 67 | 80 |
| IMC (kg/m2) | 28 | 26 | 23 |
| Comorbilidades | Diabetes mellitus 2 | Diabetes mellitus 2 | Fibrilación auricular |
| Tiempo quirúrgico (min) | 60 | 105 | 60 |
| Identificación de estructuras biliares | |||
| Pre VIC | |||
| CC | No | No | No |
| Colédoco | No | No | No |
| CHC | No | No | No |
| Posterior a VIC (pre disección) | |||
| CC | Sí | No | No |
| Colédoco | No | No | Sí |
| CHC | No | No | Sí |
| Posterior a VIC (post disección) | |||
| CC | Sí | Sí | Sí |
| Colédoco | Sí | Sí | Sí |
| CHC | No | No | Sí |
CC: conducto cístico; CHC: conducto hepático común; IMC: índice de masa corporal; VIC: verde de indocianina.
El principal objetivo que tiene el uso del VIC para la colangiografía fluorescente intraoperatoria durante una colecistectomía por laparoscopia es tener un mapa visual para realizar una disección biliar segura, identificar variantes anatómicas y disminuir la incidencia de lesiones biliares.
Actualmente existen 2 vías de administración. La primera reportada fue la vía endovenosa4. La mayoría de estudios sobre el uso de VIC en la colecistectomía laparoscópica utilizan esta vía, reportando con éxito la identificación de las estructuras biliares y sus beneficios. No obstante, una de las desventajas más relevantes que se describen es la intensidad de la fluorescencia hepática que dificulta la distinción del árbol biliar. Por otro lado, debido a la exclusiva excreción biliar del VIC, la administración endovenosa resulta un problema en pacientes con disfunción hepática o problemas de excreción biliar, ya que limita considerablemente su flujo hasta el colédoco, y por lo tanto su visualización. Otra limitante es que el VIC tiene una capacidad de visualización en tejidos de menos de 10mm de grosor11, por lo que podría resultar un inconveniente en pacientes con abundante tejido linfograso. La administración directa intravesicular del VIC resuelve por completo el problema, tanto de la fluorescencia hepática como el de una mala excreción biliar, y aumenta la intensidad de la fluorescencia únicamente intraductal de forma significativa para mejorar la visibilidad, aun en pacientes con abundante tejido linfograso. Según los últimos reportes del registro EURO-FIGS existe gran disparidad en los protocolos utilizados para el uso del VIC en la colecistectomía laparoscópica, principalmente en la dosis y en el tiempo de administración12. Cabe destacar que en este registro solo en 2 de 314 casos se administró el VIC directamente en la vesícula.
En relación con las técnicas intravesiculares la primera descripción fue en 2017 por los grupos de Graves et al.8 y Liu et al9. Graves describe en el mismo artículo 2 opciones para realizar la punción. La primera en el infundíbulo mediante la introducción de un catéter de colangiografía o pigtail por el trocar umbilical (junto con la óptica), aspirando la bilis para su mezcla con el VIC y la reinyección a la vesícula, retirando el catéter y cerrando el orificio con una pinza. La segunda técnica es la punción del fundus con una técnica de Seldinger con los mismos catéteres. Liu utilizó tanto catéteres intravesiculares colocados previamente a la cirugía como punción intraoperatoria con aguja de Veress en el fundus y sutura del orificio mediante bolsa de tabaco. En sus resultados reportan una fuga del VIC extravesicular en 5 de 28 casos (17,8%), que según describen ellos mismos imposibilita su correcta evaluación.
El objetivo de nuestra técnica de punción con aguja fina es ofrecer una técnica sencilla, fácilmente reproducible y efectiva. Como podemos ver, el principal inconveniente del uso del VIC intravesicular es la posibilidad de fuga a la cavidad abdominal, ya que la fluorescencia en el campo quirúrgico imposibilita la diferenciación de las estructuras biliares13. Al realizar la punción con una aguja fina como describimos minimizamos al máximo la aparición de este problema. En ningún caso en nuestra serie la salida del colorante comprometió la identificación de las estructuras biliares. Sin embargo, hay que tomar en cuenta que solo 3 pacientes de nuestro estudio tenían colecistitis aguda. Previo a la descripción de nuestra serie la situación en donde hemos encontrado mayor dificultad para conseguir una colangiografía exitosa ha sido en estos pacientes. La distensión de la vesícula y el engrosamiento de las paredes dificulta la sujeción de la misma y condiciona en muchos casos la necesidad de un vaciamiento por punción con una aguja gruesa tipo Veress. En estos casos la posibilidad de fuga del VIC es más alta, y por lo tanto disminuye la posibilidad de una colangiografía exitosa. Se deberá estudiar específicamente en los casos de colecistitis aguda las ventajas y desventajas de la administración endovenosa contra la intravesicular, particularmente en vesículas hidrópicas, con paredes muy engrosadas y con múltiples litiasis grandes en su interior. Actualmente estamos llevando a cabo un estudio comparativo para valorar la técnica endovenosa contra la intravesicular con aguja fina en estos pacientes.
Finalmente, la administración intravesicular delimita perfectamente el plano de disección del lecho hepático (fig. 6), ofreciendo un campo interesante para la docencia, ya que podría agilizar la curva de aprendizaje de los residentes.
En conclusión, la administración intravesicular de VIC mediante la técnica de punción con aguja fina es rápida, sencilla y efectiva. Consigue una colangiografía por fluorescencia en tiempo real que permite identificar las estructuras biliares y una visión crítica de seguridad óptima, disminuyendo en consecuencia el riesgo de ocasionar una lesión biliar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.