La desarterialización hemorroidal guiada por doppler (THD) es una técnica no exerética para el tratamiento de las hemorroides, consistente en la ligadura de las ramas distales de la arteria rectal superior. El propósito de este trabajo es evaluar la seguridad y eficacia de esta técnica tras un seguimiento de un año.
Material y métodoSe intervienen 30 pacientes mediante THD por hemorroides sintomáticas grado II o III. La media de edad fue de 49,9 años (30-70 años). En todos se utilizó el dispositivo THD®. Los procedimientos se realizaron bajo anestesia intradural en régimen de corta estancia. Evaluamos tiempo operatorio, dolor, sangrado, estancia postoperatoria, complicaciones y síntomas tras 3-6 y 12 meses.
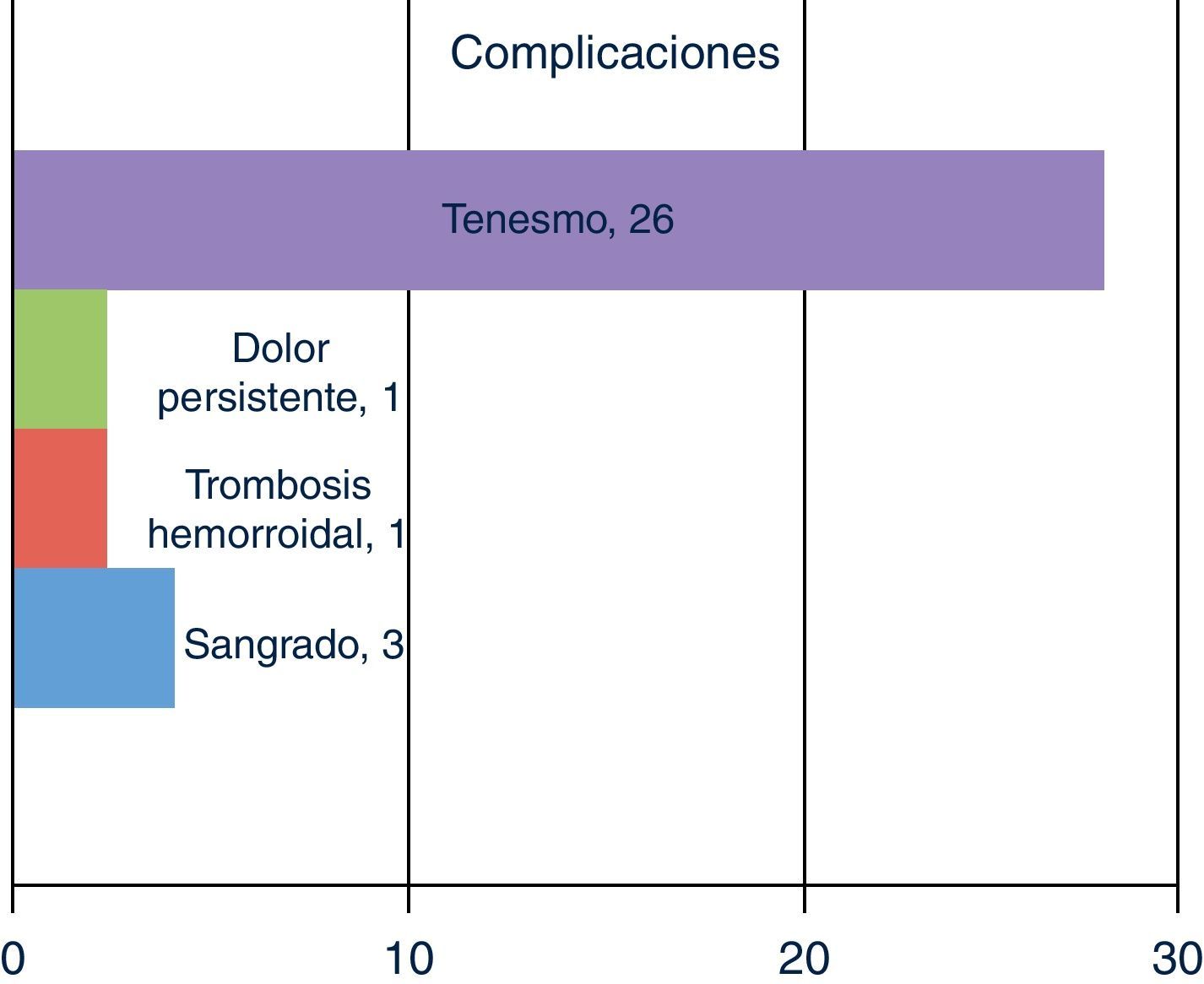
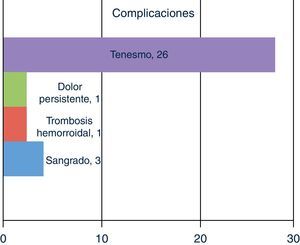
ResultadosEl tiempo operatorio medio fue de 23 minutos (15-50). El valor de dolor según la escala visual analógica (EVA) fue durante el primer día de 5,5 (el 90% requirió analgesia). Tras el segundo día, sólo 2 pacientes necesitaron analgesia. Un paciente describió dolor persistente hasta los 3 meses, 2 sangrado leve. Una reintervención por trombosis hemorroidal al 10° día. No otras complicaciones. No reingresos. Estancia media: 1,4 días (0-2), y el restablecimiento de actividad diaria normal se realizó a los 7-8 días. 26 pacientes (87%) describen tenesmo, autolimitado en 3 meses.
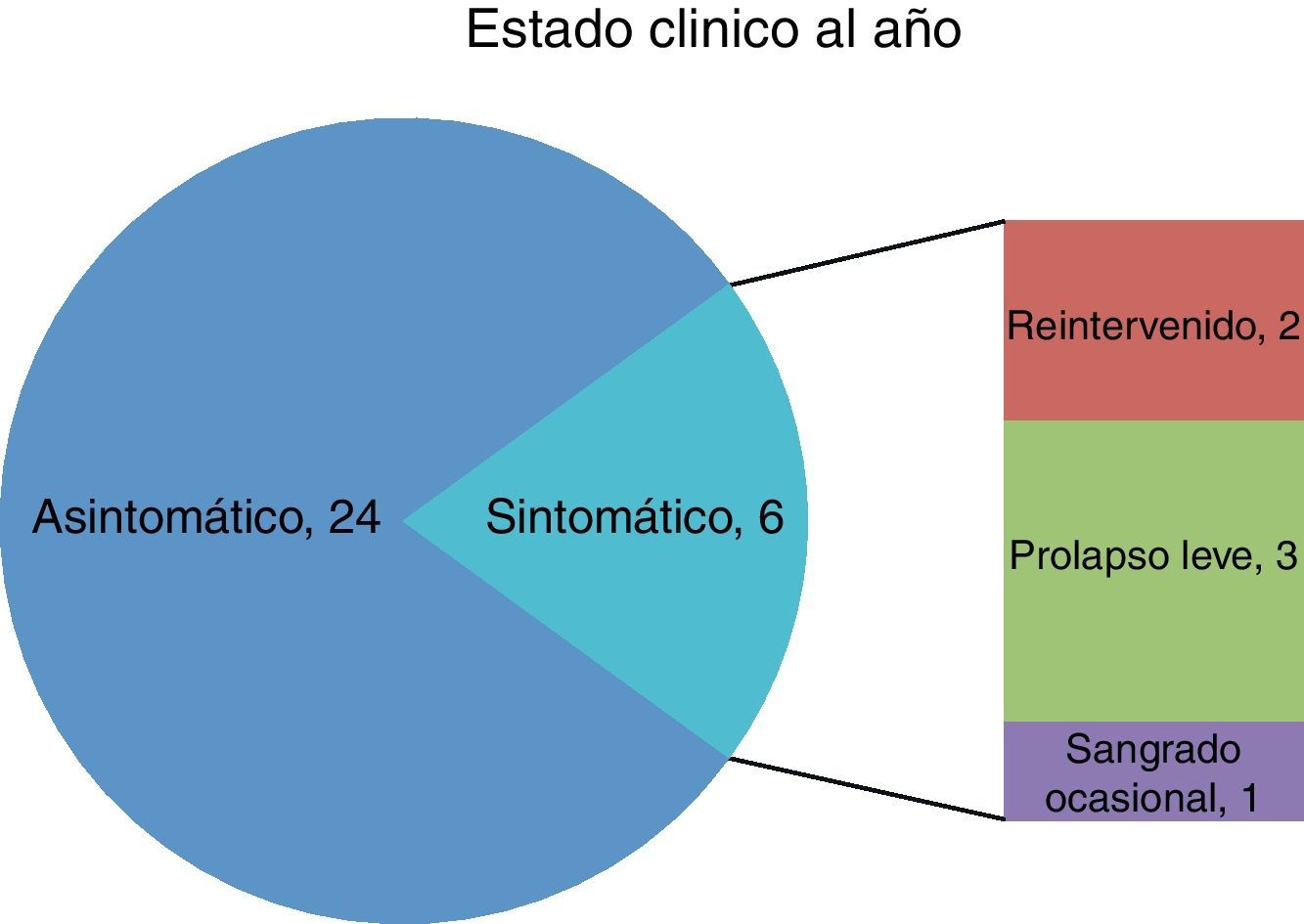
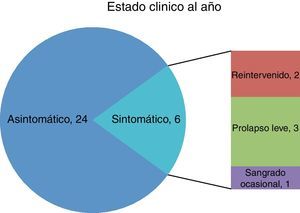
Tras un año, 2 pacientes han sido reintervenidos, 3 han recurrido (2 prolapsos leves y 1 sangrado ocasional). La tasa de resolución total fue del 80%.
ConclusionesLa desarterialización hemorroidal guiada por doppler parece ser efectiva tras un año, con un porcentaje de complicaciones bajo.
The Doppler-guided haemorrhoidal artery ligation (DG-HAL) is a non-exeresis technique for the treatment of haemorrhoids, consisting in the ligature of the distal branches of the upper rectal artery. The aim of this work is to evaluate the safety and efficacy of this technique after one year of follow-up.
Material and methodA total of 30 patients were operated on using DG-HAL for grade II or III haemorrhoids. The mean age was 49.9 years (30–70 years). The THD® (Transanal Haemorrhoidal Dearterialisation) device was employed in all cases. The procedures were performed under intradural anaesthesia in a short-stay surgery unit. The operating time, pain, bleeding, postoperative stay, and complications and symptoms after 3-6 months and 12 months were recorded.
ResultsThe mean operating time was 23minutes (15-50). The pain according to a visual analogue scale (VAS) was 5.5 during the first day (90% required analgesia). Only 2 patients required analgesia after the second day. One patient described persistent pain up to 3 months, and 2 slight bleeding. A further operation was performed due to a haemorrhoidal thrombosis on the 10th day. There were no other complications and no re-admissions. The mean hospital stay was 1.4 days (0-2), and normal daily activity re-established at 7-8 days. A large majority (87%) of patients described having tenesmus, which disappeared in 3 months.
After one year, two patients had had further operations, 3 had recurrences (2 slight prolapses and 1 occasional bleeding). The success rate was 80%.
ConclusionsHaemorrhoidal dearterialisation using Doppler-guided arterial ligation seems to be effective after one year, with a low percentage of complications.
El interés por mejorar la satisfacción del paciente tras la cirugía de las hemorroides ha llevado el desarrollo de nuevas técnicas no excisionales, como alternativas a la hemorroidectomía de Milligan y Morgan1 o de Ferguson2, consideradas como gold standard. Así se han desarrollado métodos ambulatorios como la escleroterapia3, fotocoagulación4, críoterapia5, o ligadura de Barron6, que, si bien eran menos dolorosos, tenían como desventaja la necesidad de varias sesiones, así como la alta tasa de recurrencia.
Posteriormente, en 1995, se presentaron la anopexia grapada7–9 y otro procedimiento basado en la ligadura de las ramas terminales de la arteria rectal superior, utilizando un proctoscopio especialmente diseñado y equipado con una sonda doppler, denominado haemorrhoid artery ligation (HAL), descrito por Morinaga10 y cols. o transanal haemorrhoid dearterialization (THD) por Sohn11.
La desarterializacion hemorroidal transanal es una técnica quirúrgica no excisional para el tratamiento de las hemorroides, consistente en la ligadura de las ramas distales de la arteria rectal superior7, incluida en un estroma de tejido conjuntivo y fibras musculares lisas. Este procedimiento se basa en el hecho de que, si ligamos las ramas terminales de la rectal superior con puntos de transición justo por encima del punto detectado por la sonda doppler, a través de la ventana de intervención, unos 3cm por encima de la línea dentada, podemos disminuir el flujo arterial sin comprometer el retorno venoso.
El efecto esperado es la reducción del flujo sanguíneo y la congestión del plexo hemorroidal. En tal caso, las hemorroides se colapsan y por consiguiente disminuye el sangrado y el dolor. Además la regeneración del tejido conectivo facilita la retracción de las hemorroides, con la consiguiente reducción del prolapso y mejoría de los síntomas8.
Con esta técnica el anodermo sensible por debajo de la línea dentada se evita, minimizando el dolor postoperatorio y potenciando la recuperación en menor tiempo9.
El propósito de este estudio es evaluar la seguridad y eficacia de la desarterializacion hemorroidal transanal guiada por doppler, después de un seguimiento a corto y medio plazo.
Materiales y métodosPacientesEntre marzo de 2009 y marzo de 2010, realizamos THD guiado por doppler en 30 pacientes (19 hombres y 11 mujeres) con edades comprendidas entre los 30 y 70 años (media 50, Desviación estándar(DS)=12,491).
Los pacientes se seleccionaron según sintomatología clínica y exploración física que confirmarse la presencia de hemorroides grado II ó III. Cualquier otra patología anal se descartó, así como otras causas de rectorragia, con rectosigmoidoscopia flexible realizada por los gastroenterólogos. También se descartaron pacientes con hemorroides de primer grado, menores de 18 años, trombosis hemorroidal, embarazo, y todos aquellos que prefirieron realizarse una hemorroidectomía de Milligan-Morgan.
Los pacientes fueron totalmente informados sobre las alternativas de tratamiento así como de las posibles complicaciones de la técnica quirúrgica, y se les requirió consentimiento informado en un formulario específico.
TécnicaEn todos los casos se utilizó el dispositivo THD® (distribuido por Palex Medical). Consiste en un rectoscopio especialmente diseñado y equipado con una sonda Doppler y una fuente de luz. La sonda Doppler está orientada hacia la ventana de intervención, localizada al final del rectoscopio y así la arteria puede ser identificada en el punto de contacto de dicha sonda doppler y ser ligada de forma selectiva a través de esta ventana. Un pivote circular localizado en el centro de la luz del rectoscopio permite apoyar el portaagujas para realizar el giro de una forma más precisa.
La noche anterior al procedimiento se administra un enema de limpieza para evacuar el recto. No administramos profilaxis antibiótica. 30 minutos antes de la intervención se administra premedicación mediante maleato de midazolan (Dormicum®, Roche) a dosis de 3mg intramuscular.
Los procedimientos se realizan bajo anestesia intradural (silla de montar), en posición de Lloyd-Davis.
Tras la introducción del rectoscopio, se localizan las arterias terminales mediante la sonda doppler. Son seis las ramas terminales de la arteria rectal superior, habitualmente localizadas en las posiciones 1,3,5,7,9,11 según el horario del reloj, y se ligan aproximadamente unos 3cm sobre la línea dentada con una sutura reabsorbible incluida en el pack para tal fin.
En todos los casos se procedió en régimen de ingreso en corta estancia.
EstadísticasLos datos de los pacientes se incluyeron de forma prospectiva en una base de datos elaborada a tal efecto por los autores, en Microsoft Access 2007®. Fueron recogidos datos de edad, sexo, síntoma predominante, índice de severidad para la incontinencia fecal (Wexner), duración de la intervención, dolor postoperatorio, sangrado, estancia y complicaciones. Tras el alta, los pacientes cumplimentaron un registro del dolor según la escala visual analógica (EVA) durante la primera semana. Se revisaron a los 3, 6 y 12 meses tras la cirugía. Registramos el estado clínico, presencia de sangrado, prolapso, dolor (EVA), escala de Wexner, complicaciones y otros síntomas perianales que pudiese comentar el paciente. También se registraron los reingresos y el tiempo de regreso a las actividades de la vida diaria. Todo ello fue procesado mediante el paquete estadístico SPSS® 16.0 Mac® (SPSS Inc.)
El parámetro principal evaluado fue la tasa de éxito, definiéndose éste como la resolución de los síntomas preoperatorios y la no necesidad de algún tratamiento posterior. Los parámetros secundarios analizados fueron el dolor postoperatorio, complicaciones, reingresos y tiempo de normalización de la actividad diaria.
ResultadosLa duración media de los procedimientos fue de 23,3 minutos (rango:15-50 minutos, DS:9,70). El dolor postoperatorio medio (EVA) fue de 5.5 (DS=1,30) durante los dos primeros días (27/30 necesitó analgésicos). Tras el segundo día, 2/30 pacientes necesitaron analgesia, con un valor medio de dolor de 3 puntos (DS=1,38) a los 7 días, exceptuando un paciente que desarrolló una trombosis hemorroidal a los 10 días, y se le realizó una trombectomía bajo anestesia local en urgencias. Solamente un paciente describió un dolor persistente hasta los 3 meses, sin que pudiésemos comprobar ninguna causa que lo justificara. El análisis mediante test de Student para muestras apareadas detecta una diferencia significativa (p<0,001) al comparar de las escalas de dolor a los 2 días con semana y 3 meses. (media 0,12 DS=0,58)
2/30 casos mostraron sangrado leve, pero un tercer paciente necesitó ser reintervenido a causa de un sangrado más importante. Ninguna otra complicación más fue descrita. (fig. 1) Ningún paciente fue reingresado a causa de eventos relacionados con la cirugía. La media de tiempo de estancia fue 1.4 días (rango: 0-2), y la reinserción a la actividad diaria normal fue habitualmente en 7-8 días (media=7,6 días). 26 pacientes describieron tenesmo autolimitado a los tres meses. El score de Wexner no se modificó en ninguno de los pacientes (Wexner basal medio 0,46 (0-3).
Después de un seguimiento de un año, 2/30 pacientes han sido reintervenidos, 3/30 han desarrollado recurrencia de los síntomas, consistentes en un prolapso leve, y un caso describió sangrado ocasionalmente de poca intensidad. La tasa de éxito global fue del 80% (fig. 2)
DiscusiónAdemás de la Hemorroidectomía de Milligan y Morgan o de Ferguson, existen otros métodos para el manejo de las hemorroides, algunos menos agresivos, incluso posibles en régimen de consulta externa, y otros más agresivos, los cuales precisan de un quirófano, e incluso hospitalización1-9,10,11,12. Respecto a la primera opción, se pueden obtener resultados discretos, mientras que en la segunda los resultados a largo plazo son mejores, pero no exentos de complicaciones, incluyendo infección del sitio quirúrgico, sangrado o incluso incontinencia. En cualquier caso, bastantes ensayos prospectivos aleatorizados han considerado a la hemorroidectomía como la opción más efectiva para tratar las hemorroides, a pesar de su mayor tasa de complicaciones o dolor postoperatorio13. El resto de las opciones no ha demostrado ventajas reales frente la hemorroidectomía14,15. Es por ello por lo que deben considerarse las preferencias y opinión de los pacientes16.
Tras la demostración mediante técnicas de doppler color de que existen de forma constante seis ramas terminales de la rectal superior, en una posición también constante (1, 3, 5, 7, 9, 11 según las agujas del reloj, en posición de litotomía) en el canal anal17, se han descrito nuevos abordajes como la anopexia grapada7-9 o la desarterialización hemorroidal transanal10-11.
La anopexia grapada se basa en la disrupción de las ramas terminales de la arteria rectal superior, además de la escisión del prolapso, y su fijación en el canal anal mediante una endograpadora circular. THD, que también está basado en la disrupción de las ramas terminales y la fijación de la mucosa rectal, muestra una diferencia esencial: no es un procedimiento escisional: la ligadura se realiza bajo control doppler, con sutura reabsorbible, preservando los cojinetes hemorroidales, y la mucopexia traccionando del prolapso mediante una plicatura de la mucosa18,19. Más aún, el tejido conectivo del la hemorroide colapsada se regenera hasta la resolución del prolapso.
A pesar de que Festen y cols20. describen en un ensayo aleatorizado y controlado una tasa de complicaciones similares entre la anopexia grapada y el THD, otras publicaciones defienden la desarterialización hemorroidal, sin complicaciones a reseñar21, frente a las complicaciones severas descritas en profesionales poco experimentados con la anopexia grapada, tales como dolor persistente, sepsis de origen pélvico, hemorragia, perforación rectal, fístulas rectovaginales y rectouretrales, peritonitis e incontinencia22–28. Centros experimentados han informado también complicaciones, como peritonitis severa que requiere intervención de Harmann29.
Las complicaciones de THD son raras y leves, y los pacientes pueden ser dados de alta en el mismo día, en régimen ambulatorio. En nuestra serie, los primeros pacientes fueron hospitalizados, pero tras una experiencia inicial y con la ausencia de complicaciones precoces, consideramos su realización en régimen de cirugía mayor ambulatoria (CMA). De hecho, en comparación con la hemorroidectomía, THD demostró mucho menor dolor, menor estancia y retorno precoz al trabajo. En nuestro estudio, podemos confirmar estos resultados, con una baja tasa de requerimientos analgésicos tras el segundo día, estancias cortas, y retorno precoz a la actividad normal. Ratto y cols30. publican buenos resultados en hemorroides de grado IV utilizando THD, con una mejoría significativa de los síntomas en la mayoría de los pacientes, y recientemente Eliad Karin31 ha publicado que, incluso, THD guiado por doppler es seguro y efectivo para las hemorroides de grado III en pacientes con enfermedad de Crohn sin actividad anorrectal.
Nuestras complicaciones son similares al resto de autores de la literatura23, con un sangrado del 10% (excepto un caso que tuvo que ser reintervenido). El tenesmo descrito en otras series en el 26% de los pacientes asciende en nuestra serie hasta el 86,7%. Probablemente está originado por la flogosis de los cojinetes hemorroidales tras la ligadura. En cualquier caso, se autolimita a los tres meses.
El porcentaje de recurrencia detectado ha sido del 20%, aunque solamente 2 pacientes (6,7%) necesitaron reintervención. En ese caso, preferimos hemorroidectomía, a pesar de que una nueva desarterialización hubiera sido posible sin complicaciones especiales23,32,33. De todos modos, se necesitan más estudios controlados a largo plazo para establecer el papel real de THD en el tratamiento de las hemorroides.
Como conclusión, podemos afirmar que la desarterialización hemorroidal guiada por doppler es segura, fácil de realizar y ofrece ventajas relacionadas con menor dolor postoperatorio, morbilidad y reinserción a la vida laboral, con un aceptable porcentaje de recurrencia tras un seguimiento al año.
Trabajo presentado en el 6th Scientific Meeting of the European Society of Coloproctology. Copenhaguen, Denmark, September 2011. Abstract publicado en Col. Disease 2011; 13(Supl.6): 47.